Неферментные маркеры инфаркта миокарда
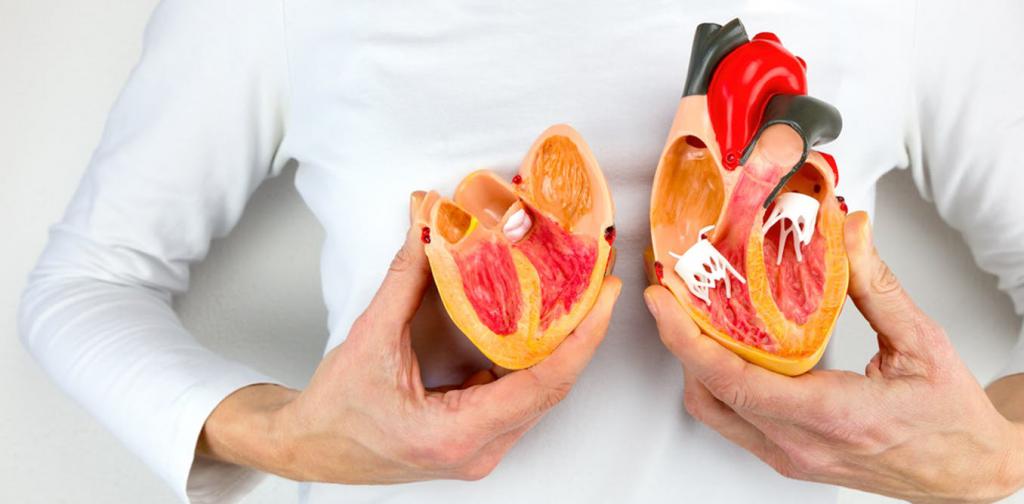
Причины некроза миокарда

Острый инфаркт миокарда способствует развитию некроза участка сердечной мышцы. Это происходит в результате острой коронарной недостаточности вызванной внезапным прекращением кровотока по коронарной артерии или недостаточным количеством кислорода и питательных веществ, потребляемых миокардом.
Инфаркт миокарда может спровоцировать закупорка одного из сосудов тромбом, который образуется в районе атеросклеротической бляшки. Необходимо понимать, что при сердечных недомоганиях нужна всегда экстренная помощь, при первых симптомах необходимо обращаться за помощью к доктору, потому, что такая коварная болезнь прогрессирует быстро.
Кода тромб перекрывает сосуд питающий сердце, запаса кислорода хватает на 10 секунд. Затем еще 30 минут сердечная мышца остается жизнеспособной и за этот короткий период еще можно спасти серце при помощи интенсивной терапии. Но если не оказать помощь, то начинаются необратимые изменения в клетках и через 3-6 часов от начала нарушения проходимости кровеносных сосудов мышца сердца на этом участке погибает.
Некроз может поражать всю толщу миокарда (трансмуральный) или захватывает небольшой участок, в зависимости от размера омертвевшие участки называют – крупно и мелкоочаговый инфаркт. Клиническая картина инфаркта миокарда сложна и многообразна, это затрудняет установление правильного диагноза в максимально короткий срок.
Выявление диагноза основано на трех характерных показателях:
· типичный болевой синдром
· изменения на электрокардиограмме
· изменения параметров биохимического анализа крови
Боль, самый первый симптом этого заболевания, она может быть разной по интенсивности и продолжительности. Человек может ощущать длительную сжимающую, давящую боль за грудиной в области сердца, с иррадиацией в руку, шею, спину область лопаток, но симптомы могут проявляться дискомфортом и перебоями сердца.
Бывает и так, что боль совсем отсутствует и только бледность кожи, холодный пот и обморочное состояние являются сигналом болезни. Трудны в диагностике случаи, корда заболевание проявляется затруднением дыхания с одышкой и болью в животе. Ежедневно врачи-кардиологи приемных отделений больниц проводят диагностику обратившихся пациентов с жалобами на ощущения боли в грудном отделе.
Если при обследовании возникают проблемы с диагнозом тогда необходимо произвести определение в крови маркеров некроза миокарда. Выявление уровня маркеров некроза миокарда помогает определить степень тяжести состояния и выбрать максимально благоприятное лечение.
— Нашли ошибку в тексте? Выделите ее (несколько слов!) и нажмите Ctrl + Enter
— Вам не понравилась статья или качество поданной информации? — напишите нам!
— Неточный рецепт? — напишите об этом нам, мы его обязательно уточним из первоисточника!
Виды маркеров некроза миокарда
Существуют критерии требований к биохимическому маркеру:
· высокая специфичность;
· высокая чуствительность к некрозу миокарда;
· достижение значимого уровня за короткое время от начала симптомов и сохранение его в течение нескольких дней;
К сожалению пока такого одного идеального маркера обладающего всеми этими критериями не существует.
Для диагностики инфаркта миокарда используют:
1. Ранний маркер:
· миоглобин – сложный белок мышц, связывающий переносимый гемоглобином кислород с образованием оксимиоглобина, обеспечивает работающую мышцу запасом кислорода. Это так называемый дыхательный пигмент мышечной ткани человека, его содержание в сыворотке крови повышается в пределах 2 ч после возникновения симптомов инфаркта. Как самостоятельный маркер не используется по причине низкой спецефичности.
· сердечная форма креатинфосфокиназы( КФК) — также присутствует в мышечной ткани человека, для диагностики ИМ определяют массу данного фермента а не его активность, поскольку он имеет низкую специфичность в отношении некроза миокарда. Появляется в сыворотке крови через 3-4 час после начала патологических процессов.
· сердечная форма белка, связывающего жирные кислоты – обладает чувствительностью при выявлении некроза миокарда;
2. Поздний маркер обладает высокой специфичностью и показывает диагностический результат через 6-9 часов.
· лактатдегидрогеназа (ЛДГ) – цитозольный белок с пятью изоэнзимами. Из-за позднего повышения концентрации в сыворотке крови маркер ЛДГ не применяется при ранней диагностике инфаркта миокарда.
· аспартатаминотрансфераза (АсАТ) – в большом количестве содержится в печени, имеет низкую специфичность в отношении некроза миокарда. Для диагностики применяется в сочетании с чуствительными и специфичными маркерами.
· сердечные тропонины I и Т- высокая специфичность и чувствительность позволяет называть данный маркер «золотым стандартом» при биохимических исследованиях. В настоящее время это наиболее убедительный маркер.
Длительность выявления маркера помогает уточнять диагноз инфаркта миокарда в поздние сроки. Для точного определения сроков болезни исследуют «короткоживущие» маркеры некроза. Биомаркеры некроза миокарда измеряются у всех больных с симптомами острого коронарного синдрома.
Лабораторные методы диагностики инфаркта миокарда. Ферменты инфаркта миокарда.
Помимо клинических данных и ЭКГ, в диагностике инфаркта миокарда существенное значение имеет резорбционно-некротический синдром — неспецифическая реакция миокарда, возникающая вследствие асептического некроза, всасывания продуктов некроза и эндогенной интоксикации. Его критерии: лихорадка, гиперферментемия (ферменты выходят из погибших миоцитов при разрушении их мембран) и изменения общего анализа крови. Верификация инфаркта миокарда базируется на существенном росте уровня кардиоспецифических ферментов в плазме. Весьма важны сроки определения уровня ферментов у больного ИМ.
Ферменты «быстрого реагирования », которые выходят в периферический кровоток из зоны некроза:
• миоглобин — мышечный белок (норма в крови — до 40 нг/мл), при повреждении миокарда повышается уже через 1—2 ч в 10 раз и более (максимум повышения — через 4—8 ч). Нормализация происходит к концу первых суток ИМ. Специфичность этого фермента для патологии миокарда не столь высока;
• тропонин-Т (специфический миокардиальный белок, отсутствующий в скелетных мышцах) имеет первый пик роста через 2—3 ч с максимумом через 8—10 ч, и высокий уровень сохраняется на протяжении 4-7 дней. Однократное измерение этого теста через 72 ч может быть показателем распространенности ИМ. Тропониновый тест имеет прогностическое значение: если у больного с НСт нет повышения тропонина (в начале ангинозного приступа и через 12 ч), то у него отсутствует свежий инфаркт миокарда. Обычно для верификации диагноза ИМ достаточно двух исследований тропонина-Т (в отличие от необходимости многократных исследований МВ-КФК и КФК). При мелкоочаговом инфаркте миокарда тропонин начинает повышаться с такой же скоростью, как и МВ-КФК, но возвращается к норме более длительно (до 7—14 дней начального периода).
Поэтому тропонины не только высокоспецифичные, но и «поздние» диагностические маркеры, позволяющие выявить «пропущенный» ИМ, протекавший ранее без явных клинических и ЭКГ-признаков заболевания. У больных ИМ, доставленных через 48—72 ч от начала появления симптоматики, особенно при минимальных изменениях ЭКГ, предпочтительнее использовать тропониновый тест (он остается повышенным в течение 7—14 дней);
• изофермент МВ-КФК более специфичен (в высоких концентрациях отмечен только в сердце, но в небольших концентрациях содержится в скелетных мышцах). Уровень менее 10 мкг/л указывает на мелкоочаговый ИМ, а более 10 мкг/л — на крупноочаговый. Чтобы исключить ИМ, МВ-КФК регистрируют каждые 8 ч (нужны минимум 3 отрицательных результата). Оценка МВ-КФК весьма полезна, когда имеется сопутствующее поражение мышц или мозга (в них есть КФК, но нет МВ-КФК);
• суммарная КФК (норма — 20-80 усл. ед. или до 1,2 ммоль/л, в СИ) повышается через 4—6 ч (пик через 1—2 суток), а нормализуется на 4-й день. КФК содержится не только в сердце, но и в скелете, мышцах, мозге, потому рост ее может быть обусловлен травмами или болезнями мышц (полимиозит, миопатия); катетеризацией сердца; ИЭ и миокардитом (при которых интервал ST может повышаться во многих отведениях); ЭИТ; длительной иммобилизацией; шоком или алкогольной интоксикацией. Необходимо определять КФК в динамике (3-4 раза). Уровень КФК ее возрастает в ходе первых, суток, сохраняется стабильным в течение 3—4 суток и снижается к 6-7-м суткам. Пиковый уровень КФК (и МВ-КФК) на 2-е сутки после ИМ в большей мере, чем другие сывороточные маркеры, указывает на размер некроза.
Ранняя диагностика инфаркта миокарда (6—8 ч от начала) с помощью этих кардиоспецифических тестов важна для «сортировки» больных с наличием боли в грудной клетке, для определения соответствующего лечения вследствие объективных трудностей разграничения кардиальной ишемии от ИМ на основе клинических данных.
В целом, исследование биохимических специфических маркеров некроза миокарда весьма важно (особенно, если данные ЭКГ позволяют сомневаться в диагнозе инфаркта миокарда). На основе их величин выделяют ОКС с некрозом (ИМ) и без некроза (НСт). Диагностика кардиоспецифических сывороточных ферментов (находившихся в миокардиоцитах и при их разрушении оказавшихся в кровяном русле) имеет большое значение для верификации ИМ без Q.
Оглавление темы «Диагностика и лечение инфаркта миокарда.»:
Сывороточные маркеры инфаркта
Некроз миокардиальной ткани ведет к разрывам сарколеммы, и внутриклеточные макромолекулы попадают сначала в интерстициальное пространство, а затем в кровоток (рис. 7.8). Лабораторные методы выявления этих молекул в сыворотке крови играют важную роль в диагностике инфаркта миокарда.
Креатинфосфокиназа. Фермент креатинфосфокиназа (КФК) обратимо переносит фосфатную группу с креатинфосфата, эндогенной резервной формы макроэргических фосфатов, на АДФ, образуя таким образом АТФ. Поскольку креатинфосфокиназа содержится в сердце, скелетных мышцах, мозге и многих других органах, ее концентрация в сыворотке может повышаться после повреждения любой из этих тканей.
Однако КФК имеет три изофермента, что улучшает диагностическую специфичность в отношении миокарда: КФК-ММ (содержится в основном в скелетных мышцах), КФК-ВВ (доминирует в мозговой ткани) и КФК-МВ (характерна для миокарда). Оценка динамики КФК-МВ в сыворотке сейчас является золотым стандартом ферментной диагностики ИМ; современные моноклональные тест-системы для этого изофермента обладают высокой чувствительностью и специфичностью. Необходимо отметить, что сердце также содержит КФК-ММ, так что во время острого инфаркта миокарда уровень этого изофермента также повышается. Более того, небольшие количества КФК-МВ обнаруживаются в других тканях, включая матку, простату, кишечник, диафрагму и язык. В отсутствие
травм этих органов повышение КФК-МВ высоко специфично для повреждения миокарда. Поскольку КФК-МВ составляет 1%-3% от всей КФК скелетной мускулатуры, мышечная травма или внутримышечные инъекции также могут вызывать появление в крови этого изофермента. Поэтому для уточнения диагноза инфаркта миокарда принято вычислять отношение: КФК-МВ/общая КФК. При использовании чувствительного моноклонального тестового набора для КФК-МВ это отношение обычно составляет > 2,5% в случае повреждения миокарда и менее 2,5%, если источником является только скелетная мускулатура.
Уровень КФК-МВ в сыворотке начинает повышаться через 4—8 часов после инфаркта, достигает пика через 24 часа и возвращается к норме через 48—72 часа (рис. 7.8). Эта временная последовательность очень важна, так как КФК-МВ из других источников (например, поврежденых скелетных мышц) или при другой патологии сердца (например, при миокардите) обычно не подчиняется этому закону. Реперфузия (например, в результате тромболитической терапии) при инфаркте миокарда приводит к быстрому вымыванию фермента и более раннему пику КФК и КФК-МВ.
Поскольку уровень КФК-МВ в первые несколько часов от начала инфаркта повышается незначительно, нормальное его значение при однократном определении в приемном отделении больницы не исключает инфаркта миокарда. Поэтому уровень КФК-МВ не может использоваться для принятия решения, кого из пациентов с болью в грудной клетке следует госпитализировать для дальнейшего наблюдения, а кого можно отпустить домой. В настоящее время подобное решение принимается исходя из анамнеза, физикальных данных и ЭКГ.
Для лучшей диагностики инфаркта миокарда в критические первые часы после начала приступа было предложено определять несколько других сывороточных маркеров. Например, были описаны изоформы КФК-МВ. КФК-МВ2 высвобождается из зоны инфаркта миокарда и, поступая в кровь, подвергается ферментативному превращению в КФК-МВ
Лактатдегидрогеназа (ЛДГ) катализирует обратимую реакцию образования лактата из пирувата. ЛДГ содержится во многих тканях и имеет пять изоформ. Наиболее специфичным для сердца изоферментом является ЛДГ! и величина отношения ЛДГ! / ЛДГ2 >1,0 указывает на некроз миокарда. (ЛДГ2 содержится в эритроцитах, ЛДГ4 и ЛДГ5 обнаруживаются в печени и скелетных мышцах.) Поскольку ЛДГ достигает своего пика на 3—5 сутки после ИМ, определение этого фермента диагностически значимо для пациентов, поступающих в стационар в эти сроки, когда повышение КФК уже прошло.
Если симптоматика и результаты стандартного лабораторного обследования неоднозначны, для диагностики острого ИМ могут быть полезны некоторые другие методы. Эхокардиография может выявить появившиеся нарушения локальной сократимости в зоне инфаркта. Она может также помочь в диагностике механических осложнений инфаркта, таких как дефект межжелудочковой перегородки или митральная регургитация. Сцинтигра-фия миокарда с технецием-99т пирофосфатом может подтвердить наличие некротизированной ткани: пирофосфат накапливается в зонах с высокой концентрацией кальция, что в частности характерно для инфаркта миокарда. Через 12 часов после инфаркта миокарда очаг инфаркта выявляется как зона повышенной интенсивности радиоактивного излучения.
Источник
Если внезапно беспокоит сильная боль в груди, необходимо обратиться за помощью к доктору. При определенном комплексе симптомов больного госпитализируют, предполагая инфаркт, и уже в больнице, располагая специфическим оборудованием, уточняют диагноз. В отделении кардиологии сделают анализы на маркеры инфаркта миокарда, а также снимут показатели ЭКГ, проанализируют жалобы больного. Учитывают, что в острой стадии электрокардиограмма может не дать информации о коронарном синдроме.
Обратить внимание!
Недостаточно информативным ЭКГ чаще оказывается у пожилых пациентов либо у женщин. В большинстве случаев такие больные ощущают достаточно слабую боль, а у некоторых она отсутствует вовсе, что существенно усложняет диагностирование состояния. Возможно отклонение от стандартного течения и при наличии нарушений функциональности эндокринной системы.
Сомневаясь в точном диагнозе, нуждаясь в дополнительной информации, врач обязательно возьмет кровь на предмет обнаружения маркеров острого инфаркта миокарда. Этот метод уточнения состояния позволяет предупредить врачебную ошибку даже в случае, когда клиническая картина сильно смазана.

Маркеры: какие бывают?
Болезни сердца и сосудов напрямую связаны с нарушением качества тока крови. Врачи установили, что вероятность летального исхода при сбоях выше, если пациент страдает от сосудистой закупорки, недостаточности работы сердца или нарушении ритма сокращения сердечной мышцы. Также установлено, что наилучшие прогнозы у тех пациентов, которые вовремя обратились при инфаркте в больницу, а врачи смогли сразу поставить корректный диагноз. Быстрая постановка точного диагноза и принятие мер для оздоровления больного помогают минимизировать вероятность осложнений. При уточнении диагноза обязательно проверяют кровь, выявляя наличие в ней биологических маркеров.
Маркеры инфаркта миокарда в крови – это белковые структуры, из концентрации и состояния которых можно заключить, насколько тяжело состояние пациента. Состояние маркеров меняется со временем, что также помогает выявить, как давно инфаркт начался. При анализе можно определить, имеет ли место стенокардия, начались ли некротические процессы. Следовательно, диагноз будет поставлен точно, а значит, правильно выбрана программа лечения.
Нюансы вопроса
Сердечные маркеры инфаркта миокарда высокоспецифичны, чувствительны к протекающим в мышце сердца некротическим процессам. Достаточное для диагностики количество маркеров в кровеносной системе наблюдается, едва появляются выраженные симптомы патологического состояния. Достаточный для уточнения диагноза уровень сохраняется продолжительное время.
В наши дни у врачей нет информации о существовании некоторого универсального маркера инфаркта миокарда, показателя, который бы давал точную информацию о состоянии больного и в самом начале развития инфаркта, и по мере прогресса. Ранние маркеры, как известно, наблюдаются лишь несколько первых часов с момента развития инфаркта, в то время как поздние проявляют себя через 9 часов и далее. Для уточнения диагноза приходится анализировать обе группы показателей.
Биохимия и показатели
Маркеры инфаркта миокарда по времени – первый параметр, на который проверяют кровь поступившего в кардиологическое отделение пациента. В частности, на ранний процесс указывает миоглобин – пигмент, локализованный в мягких тканях. В норме вес вещества – порядка 18-ти кДа. В первые два часа инфаркта концентрация этого соединения резко растет, а через сутки он полностью выводится посредством урины. Современные технологии таковы, что определение концентрации указанного пигмента возможно всего лишь за 10 минут.
Необходимо учитывать, что миоглобин сконцентрирован в первую очередь в скелетных мышцах, а концентрация этого соединения определяется эффективностью функционирования почек. Миоглобин дает определенное представление о некротических процессах в сердечной мышце, но данные недостаточно полны и точны, поэтому на практике именно его в качестве основного раннего маркера инфаркта миокарда используют редко.
Что еще есть?
Маркером инфаркта миокарда является креатинфосфокиназа (КФК). Это вещество в норме находится в мышцах, поэтому для определения инфаркта используется редко и лишь в качестве дополнительного сигнала – сам по себе параметр КФК не может дать точного представления о протекающих процессах. В норме КФК наблюдается в плазме крови через 4 часа с момента начала острого патологического состояния.
Заподозрить инфаркт на раннем этапе можно, если анализы показывают сердечный белок. Проверка на этот параметр обязательно проводится при подозрении на инфаркт. При наличии сердечного белка можно с уверенностью говорить о некротических процессах в организме. Врачи уточнили, что белковая структура необходима для соединения карбоксильных кислот. В мышце сердца этот белок содержится в достаточно высокой концентрации, если начинается инфаркт, а вот в здоровом состоянии его содержание значительно ниже. Специфичность сердечного белка в качестве маркера повреждения миокарда выше указанных ранее соединений.
Прогресс состояния
Более поздние маркеры повреждения миокарда – биохимические показатели, позволяющие уточнить некротические процессы. Обычно их можно выявить через шесть часов с момента начала патологического состояния, некоторые – позже. Один из классических маркеров – лактатдегидрогеназа (ЛДГ). Это цитозальная белковая структура, которая в настоящее время – один из основных для показателей, помогающих врачу обнаружить клеточные повреждения, характерные инфаркту. На ранней стадии анализ на ЛДГ смысла не имеет, так как достаточная для постановки диагноза концентрация в кровеносной системе наблюдается довольно поздно. Наличие ЛДГ помогает разграничить инфаркт и стенокардию.

Еще один важный биохимический маркер инфаркта миокарда – аспартатаминотрансфераза. Довольно высокие показатели концентрации соединения свойственны скелетным тканям, сердечной мышце, печени и почкам. Некротическая восприимчивость вещества относительно невысокая, поэтому в качестве основного показателя при выявлении инфаркта его не используют.
Нюансы анализов
В качестве стандартных лабораторных маркеров инфаркта миокарда следует отметить сердечные белковые структуры, участвующие в сократительных процессах, и особенно тропонины. За счет высокой специфичности определение этих структур при анализе помогает быстро диагностировать инфаркт, а значит, раньше оказать больному квалифицированную помощь. Исходя из показателей содержания этих структур, врач может спрогнозировать развитие состояния, оценить шансы больного на выживание и излечение.
Определяя клинический инфаркт миокарда, необходимо помнить, что активность ферментов не всегда объясняется именно таким состоянием, но может указывать на иные нарушения в работе сердца, а также несердечные болезни. Лишь комплексное обследование позволяет установить диагноз точно и дифференцировать его от состояний, объясняющихся медицинскими вмешательствами (некоторыми методами обследования и вводимыми инъективно препаратами). Внезапное повышение количества ферментов возможно при тромболитической терапии, поскольку биологически активные структуры вымываются из сердечных тканей. Чтобы анализы были максимально точными и детальными, следует определить активность разных веществ в течение некоторого времени. Известно несколько методов исследования – в каждой клинике врачи самостоятельно принимают решение в пользу обращения к тому или иному варианту работы.
Показатели и изменение со временем
Самый ранний маркер инфаркта миокарда миоглобин растет в первые пару часов после приступа, а наибольших показателей достигает через 6 часов. Через сутки параметр приходит в норму.
КФК повышается через 4 часа, наибольшие показатели наблюдаются через 16 часов. Через два дня значения нормализуются.
АсАт – маркер инфаркта миокарда, повышающийся через (в среднем) 10 часов, а максимума достигающий ко второму дню. К седьмым суткам показатели возвращаются в норму.
Позже прочих реагирует ЛДГ. Фермент активизируется примерно через 24 часа после первичного приступа, а наибольшие показатели выявляются в среднем через 4 дня после оного. Ближе к 14-ому дню содержание ЛДГ понижается до стабильно нормального значения.
Обязателен анализ на КФК-МВ-изофермент, I и Т тропонины. Скоростное выявление инфаркта чаще практикуется посредством иммунологического исследования для определения параметров тропонина-Т. Эта белковая структура наблюдается в ответственных за сокращение мышечных волокнах, в жидкости внутри клеток. При анализах максимальные показатели обычно можно наблюдать уже через три часа после приступа, а на третий день приходится второе пиковое значение. Через 1,5-2 недели значение стабилизируется и опускается до нормального.
Важно знать!
Описанный выше метод исследования состояния пациента позволяет определить маркеры инфаркта миокарда, указывающие не только на крупные, но и небольшие очаги повреждения. Это особенно важно, учитывая, что врачи регулярно вынуждены работать с лицами, страдающими стенокардией в нестабильной форме – анализ маркеров помогает поставить точный диагноз и сформулировать прогноз. Известно, к примеру, что при нормальной концентрации тропонина-Т до 95% выживают, а в период нахождения под стационарным наблюдением острого инфаркта не происходит.
Чтобы сделать анализ, необходимо 150 мкл крови. Жидкость наносят на предназначенную для этого полоску и через 20 минут проверяют итоги. При инфаркте белок выявляется в количестве 0,2 нг/мл и выше, то есть полоска будет иметь две линии. При одной линии результат считают отрицательным. Для исключения ошибочного итога через несколько часов исследование повторяют. Допускается делать такое тестирование еще до помещения человека в стационар кардиологической клиники.
Актуальность вопроса
При заболеваниях сердца преимущественный процент летальных исходов приходится на острый коронарный синдром и недостаточность работы сердца, а также наличие тромбов, блокирующих сосуды, и дестабилизацию ритма сокращения сердца. Клинический инфаркт миокарда с минимальной степенью вероятности приводит к таким осложнениям, если его устанавливают рано, точно. Лучший прогноз у пациента, обратившегося в клинику и получившего квалифицированную помощь. Подход к стабилизации состояния должен выбираться индивидуально.
Чтобы сформулировать максимально актуальные при инфаркте миокарда рекомендации, берут кровь на анализ, в ходе чего определяют биохимические маркеры, рассмотренные выше. Исходя из показателей по концентрации, можно понять, каковы особенности протекания патологии в конкретном случае. Даже если состояние относительно легкое, инфаркт требует срочного лечения, а в будущем – профилактики повтора ситуации.
Маркеры: такие разные, но все важные
Можно сформулировать адекватные рекомендации при инфаркте миокарда, оценивая состояние маркеров, поскольку им свойственна достаточно высокая чувствительность к некротическим процессам. Если симптомы нарастают быстро, маркеры также вскоре наблюдаются в кровеносной системе в тех количествах, когда возможно точное установление диагноза. Такие параметры сохраняются достаточно продолжительный срок, поэтому у врачей достаточно времени для определения диагноза.
Серьезная проблема медицины – отсутствие информации о некотором универсальном маркере, который бы давал представление о патологическом состоянии и на раннем этапе, и при поздних сроках. Более точными считаются поздние показатели.

Проблема: откуда и почему?
Инфаркт и некротические процессы зачастую начинаются из-за тромба, перекрывающего кровоток. Тромб появляется из-за атеросклеротической бляшки. Сердечная мышца не получает необходимых питательных компонентов, в первую очередь – кислорода, что существенно снижает жизнеспособность: в среднем она оценивается в 30 минут. Если успеть оказать больному помощь в этот срок, мышцу можно спасти. Помочь можно только в условиях реанимации, в интенсивной терапии кардиологического отделения клиники. При отсутствии такой поддержки дистрофия тканей, некротические процессы прогрессируют, обратить их невозможно. Через пять часов после инфаркта больная зона гибнет полностью.
Уточнение диагноза при инфаркте во многих случаях осложнено смешанной симптоматикой и отсутствием типовых проявлений. Классическая картина предполагает болезненность в левой половине груди, проявления сбоев на кардиограмме и наличие биохимических маркеров. Уточнение диагноза возможно при нарушении частоты и ритма сердцебиения, сложности дыхания и холодном поте. У больных бледнеет кожа, боль отдается в шею, печи и руки, в животе ощущаются спазмы, беспокоит одышка. При отсутствии точных выводов при первичной диагностике необходим биохимический анализ крови. В ходе такого исследования точно устанавливают, насколько тяжел процесс, как велика площадь повреждений.
Как это работает?
Один из показателей инфаркта – резорбционно-некрозный синдром. Он объясняется попаданием в кровеносную систему веществ, вырабатывающихся при асептическом некрозе. Наличие специфических ферментов провоцирует лихорадку, отражается на анализах крови смещением концентрации разных компонентов. Ферменты выходят из миоцитов, чья жизнедеятельность подошла к концу. При наличии таких явлений для подтверждения инфаркта необходимо взять анализ на кардио-специфические ферменты. Если их уровень растет, при этом коррелирует с выявленными учеными сроками, можно с уверенностью говорить об инфаркте.

Правильное и быстрое уточнение ситуации помогает дифференцировать страдающих инфарктом от прочих лиц, у которых установлены сердечные боли. Маркеры, как известно на современном уровне развития медицины – самый достоверный способ выявления диагноза. Получаемая таким образом информация точнее кардиограммы.
Инфаркт: о чем идет речь?
Инфаркт – острое патологическое состояние, объясняющееся блокированием тока крови в коронарном сосуде. Спустя некоторое время начинаются некротические процессы (для сердечной мышцы – порядка 30 минут). Участки некроза называют ишемией. Расположенные здесь клетки не могут проводить импульсы, сокращаться и функционировать иным образом, то есть элемент становится инертным, что приводит к нарушению работы всего органа. Чем крупнее очаг, чем более важные для жизнедеятельности клетки были затронуты, тем сильнее инфаркт повлияет на будущее человека.

При инфаркте есть риск летального исхода уже в первые минуты острого состояния, но некоторые переносят его, не обращаясь ко врачу, и даже не подозревают свою болезнь. Конкретные особенности зависят от формы. Выделяют два основных класса: мелкие очаги и крупные. Крупный также известен на Q-инфаркт, так как на кардиограмме появляется специфический зубец, отсутствующий у здорового человека. Он указывает на глубинное нарушение функциональности сердечных структур. Иногда это же состояние называют трансмуральным инфарктом, то есть патологией, при которой некроз распространился по стенке во всю ее толщину. Полное восстановление даже по прошествии продолжительного времени невозможно: появляется рубец. Как правило, патология провоцирует тяжелые последствия.
Мелкоочаговый инфаркт (нетрансмуральный) диагностируют, когда некротические процессы не пронизывают насквозь стенку миокарда, а на ЭКГ нет характерного зубца. Некоторые больные после такого инфаркта полностью восстанавливаются, сердце работает, как и до патологии. У других последствия есть, но достаточно легкие.
Возможно несколько вариантов локализации участка некроза: в желудочке права или слева, в предсердии. Последнее встречается реже всего, а наиболее типичный вариант – поражение желудочка слева. Возможно нарушение целостности одного из участков этой области или нескольких стразу. Наиболее опасный – это циркулярный инфаркт, то есть состояние, охватывающее все желудочковые стенки одновременно.
Источник
