Уровень холестерина при инсульте
Специалисты утверждают: сейчас меняются взгляды на связь уровня холестерина и риска развития инсульта. Как это отражается на практике?
Рассказывает доктор медицинских наук, профессор Государственного научно-исследовательского центра профилактической медицины в г. Москве, кардиолог Марина Геннадьевна Бубнова.
– В чем новизна взглядов?
– В последнее время все больше внимания уделяется самому распространенному типу инсультов – ишемическому. Выяснилось, что в происхождении таких инсультов виноват не только так называемый «плохой» холестерин, но и «хороший».
– Как такое возможно?– Точнее сказать, виноват не сам «хороший» холестерин, а его количество. Принято считать, что для сосудов опасно повышение уровня холестерина липопротеидов низкой плотности, который в обиходе мы и называем «плохим» холестерином. Слишком большое его количество в крови приводит к образованию атеросклеротических бляшек. Он оседает на стенках сосудов и мешает свободному течению крови. В результате орган, который она питает, со временем получает все меньше кислорода. В какой-то момент атеросклеротическая бляшка может разорваться. Образующийся при этом тромб полностью закрывает просвет сосуда, и часть органа просто отмирает. Примерно по такой схеме развивается инфаркт сердечной мышцы и ишемический инсульт.
Сейчас уже доказано, что не только повышение «плохого» холестерина, но и снижение уровня холестерина липопротеидов высокой плотности – «хорошего» холестерина – также повышает риск инсультов такого типа.
– Как теперь быть? Не снижать «плохой» холестерин, как все привыкли думать, а повышать «хороший»?– По сути, противопоставлять один другому и обращать внимание только на показатели «хорошего» холестерина неправильно. Благоприятную ситуацию для сосудов создает их разумное соотношение.
А чтобы его добиться, нужно действовать с двух сторон: снижать количество одного и повышать количество другого. И никак иначе.
– Как это делать?– Ограничивать потребление насыщенных жиров, мясных продуктов и яиц. Есть больше овощей, фруктов. Идеальное сочетание: 2/3 дневного рациона составляет растительная пища, 1/3 – животная. Это то, что касается «плохого» холестерина.
«Хороший» можно повысить, употребляя продукты, содержащие мононенасыщенные и полиненасыщенные жирные кислоты. Первые содержатся в большом количестве в оливковом масле, вторые – в рыбе и морепродуктах. Желательно, если в неделю один-два дня будут «рыбными», а салаты всегда заправлены именно оливковым маслом.
– Этого достаточно для профилактики инсульта?– Нет, еще быть физически активными, отказаться от курения, следить за давлением и весом. И конечно, хотя бы один раз в год сдавать анализ крови на холестерин. Чаще это нужно делать при избыточном весе, повышенном артериальном давлении и малоподвижном образе жизни.
Если же человек уже перенес инсульт или у него есть атеросклероз сосудов головного мозга, а также дополнительные факторы риска – высокое давление, пожилой возраст, ожирение, сахарный диабет, – ему необходимо медикаментозное лечение. И строгий контроль холестерина в крови.
Однако большинство этих рекомендаций относится к одному типу инсультов – ишемическому. Но есть и другой – геморрагический. Хотя он реже встречается, но зато его потенциальные «клиенты» – люди молодого и среднего возраста.
Долгое время считалось, что все инсульты развиваются по одному и тому же алгоритму, в основе которого лежит атеросклероз сосудов. Но недавно выяснилось, что геморрагический тип никак не связан с уровнем холестерина.
– В чем причина таких инсультов?– Сейчас над этим вопросом бьются ученые всего мира. Уже известны факторы, приводящие к их развитию. Это повышенное артериальное давление, церебральная ангиопатия, неврологические составляющие. Иногда точную причину кровоизлияния установить не удается.
– И как же можно защититься от таких инсультов?– Контролировать уровень давления, регулярно обследоваться у врача, особенно если в семье были подобные случаи, и, конечно, следить за своим весом. Он, как правило, всегда усугубляет ситуацию.
Галина ЖУКОВА
Источник
Холестерин является основным строительным материалом в организме. Он идет на постройку клеток, гормонов, витамина D, нервной ткани. Две трети холестерина образуется непосредственно в организме (в основном в печени), и еще одна треть (300–400 мг) поступает из холестеринсодержащих продуктов. Значительное количество холестерина образуется из-за обратного всасывания желчных кислот (750–1250 мг).
При повышении уровня холестерина в крови излишки откладываются в стенку сосудов и приводят к сужению. При полной закупорке сосудов или образовании на поверхности бляшек сгустков крови (тромбов) может развиться инфаркт, инсульт или внезапная смерть. Установлено, что в процессах возникновения и развития бляшек главную роль играет повышение уровня холестерина в крови.
Холестерин – водонерастворимое вещество, которое переносится в крови в виде специальных транспортных частиц -липопротеинов. Липопротеины низкой плотности содержат много холестерина – это «плохой» холестерин. Чем больше липопротеинов низкой плотности содержится в крови, тем больше шансов перенести инфаркт или инсульт. Для обеспечения баланса в организме природа создала также и «хороший» холестерин – липопротеины высокой плотности, которые обеспечивают нормальный отток холестерина из крови обратно в печень, где холестерин «сгорает». Соответственно, чем больше в крови у человека «хорошего» холестерина, тем лучше.
Очень важно знать соотношение между общим холестерином и хорошим холестерином. Именно это динамическое равновесие определяет скорость образования или разрушения атеросклеротической бляшки.
Регулярно отслеживать уровень холестерина должны граждане, перенесшие инфаркты, инсульты, операции на сердце или сосудах, а также пациенты у которых диагностирована артериальная гипертония или стенокардия.Вышеперечисленные заболевания наряду с курением, избыточным весом тела или неблагоприятной наследственностью по болезням сердца являются дополнительными факторами риска и сами по себе могут привести к внезапной смерти, инфаркту или инсульту.
В том случае, когда диагностические обследования указали на наличие в сосудах атеросклеротических бляшек – постоянный контроль уровень за уровнем холестерина позволяет воздействовать на основную причину заболевания, а именно – «лишить» бляшку строительного материала, тем самым создавая предпосылки для «рассасывания» последней. Важно учитывать еще и тот факт, что планомерное снижение холестерина в крови приводит к качественному изменению состояния сосудов, что помогает эффективнее бороться с гипертонической болезнью.
ЭФФЕКТ ТЕРАПИИ
В каждом индивидуальном случае, лечение назначает исключительно доктор. Снижение холестерина медикоментозными препаратами – это длительный процесс, который продолжается, как правило, пожизненно. При умышленной или вынужденной отмене лекарства холестерин возвращается к исходному уровню. Соответственно, при отмене такого препарата риск фатальных осложнений (инфаркт, инсульт) снова возрастает.
Холестеринснижающая терапия не заменяет диеты: правильное питание и прием препарата помогает добиться дополнительного снижения «плохого» холестерина в крови и создать биохимические предпосылки для остановки или обратного развития атеросклероза в сосудах сердца и других жизненно важных органах. Лекарства, снижающие холестерин, обычно хорошо переносятся больными: частота побочных эффектов не превышает 1%. При появлении необычных симптомов (мышечная слабость, боли в правом боку) информацию о состоянии своего здоровья необходимо сообщить врачу..
Первые благоприятные изменения внутри сосудов начинаются уже через один месяц после начала медикаментозного контроля холестерина, а симптомы стенокардии могут улучшиться через 6 месяцев. Риск инфаркта или инсульта статистически может уменьшиться не ранее чем через один год регулярного приема таблеток, снижающих холестерин.
Алена Дюдина
врач-терапевт БУ «Няганская городская поликлиника»
Источник
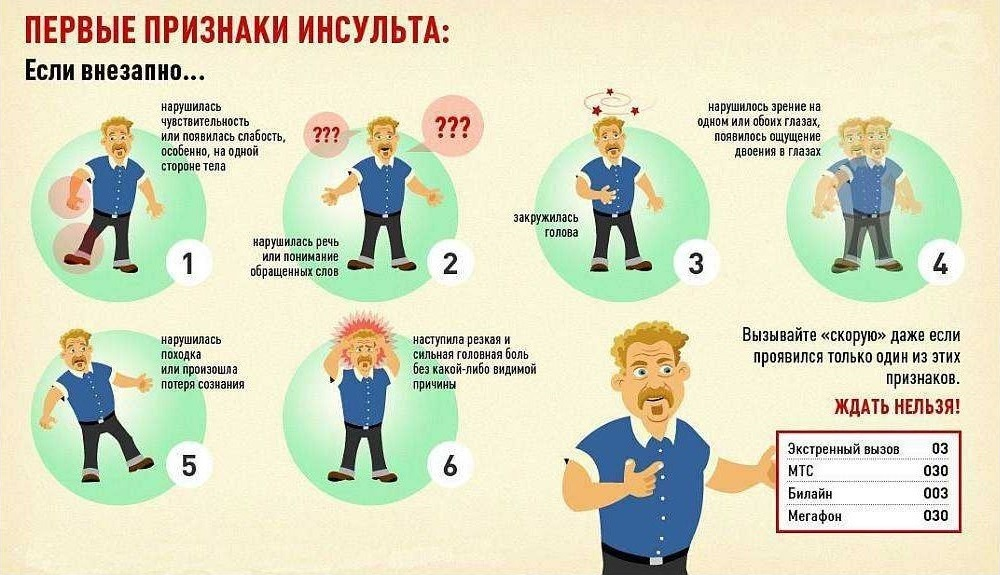
Причины, признаки и профилактика инсульта.
Инсульт есть ишемический (закупорка сосуда, тромб)и гемморогический, когда происходит кровоизлияние в мозговой вещество. Если ишемический, то шансы на восстановление функций в полном объеме неплохие, если геморрагический, то все протекает печальнее и тяжелее.
ТИА (транзиторная ишемическая атака( суть (пред)микроинсульт. ТИА относится к неврологическим заболеваниям и характеризуется клиническими проявлениями инсульта БЕЗ его очага. Состояние это временное, в отличие от инсульта, и проходит в течении определенного промежутка времени: от нескольких часов до нескольких дней.
Пациенты отделения сосудистой неврологии — люди с инсультами (нарушения мозгового кровообращения) и с предынсультами (транзиторные ишемические атаки). Раньше считалось, что ишемический (из-за недостатка крови участок мозга отмирает) инсульт это болезнь стариков, а геморрагический (кровоизлияние) у молодых. Но сейчас все поменялось кардинально. Сейчас любой инсульт может случиться у любого человека. Еще большее его коварство в том, что он приходит внезапно и БЕЗ ПРЕДУПРЕЖДЕНИЯ!
Признаки: Слабость, вялость, бледный вид. Проблемы с глотанием. Проблемы с моторикой, рвота как при отравлении, нарушения вестибуляции, понизывающая головная боль. Перекошенное лицо, пьяная походка, проблемы с речью (либо невнятно говоришь, либо вообще задом наперед) ну и боли — самые основные признаки: попросите улыбнуться при подозрении — улыбнется краем губ с одной стороны. Закрыть глаза и поднять руки — одна рука не поднимется нормально. Паралич половины тела.

Движения рук нельзя симметрично сделать и кончика носа коснуться.
« Это должен знать каждый!
Вот четыре совета, как распознать инсульт:
1. Пускай человек улыбнется. При поражении мозга одна половина лица останется бездвижной.
2. Пускай человек поднимет руки вперед. В случае инсульта поднимется только одна рука, а во второй будет очевидна мышечная слабость.
3. Пускай человек произнесет простую фразу. Сложности с артикуляцией указывают на нарушение мозгового кровообращения.
4. Пускай человек высунет язык. При патологии его кончик будет отклоняться в сторону – по направлению к очагу поражения тканей в мозге.»
Скороговорка для проверки: «Бык-бык тупогуб, тупогубенький бычок».
Последствия: от тяжелых «гибель или состояние овоща», инвалидность с нарушением речи и координации, подгузники — до «головокружения, головная боль, метеозависимость, нарушения обмена веществ (сахар) проблема с фокусировкой зрения на быстродвижущихся и/или мелких объектах. Потеря навыков, ухудшение (нарушение) памяти, внимания, исчезновение речи, пятна в глазах и реакция на громкие, звонкие звуки».
Что делать: немедленно обратиться к врачу, указав на инсульт.
За кризисными 3-4 часами начинается точка невозврата.
Прочитать: «Пластичность мозга» (Нормана Дойджа?).
Реабилитация. Движение — жизнь. pnf-терапия.
Самое важное действовать в первые 4 недели, потому что в этот период восстановление наиболее эффективное и закладывается основа того, что вы добьетесь дальше. В последующие 2-3 месяца будет закрепление результата.
Опросник:
1. Бывает ли у вас в течение нескольких часов подряд:
— онемение половины лица;
— онемение конечности (ей);
— резкая внезапная головная боль;
— резкая слабость, шаткость походки;
— потемнение в глазах.
2. Повышено ли у вас артериальное давление (выше, чем 140/90 мм рт. ст.).
3. Страдаете ли вы мерцательной аритмией.
4. Есть ли у вас избыточный вес (делим свой вес в кг на рост в метрах, возведенный в квадрат — цифра должна получиться не больше 25).
5. Курите ли вы.
6. Ведете ли вы малоподвижный образ жизни.
7. Злоупотребляете ли алкоголем.
Если вы ответили «да» на два и более вопросов — вы в группе риска.
нужно обратиться для консультации и дополнительного обследования.
Достоверными факторами риска инсульта являются:
пожилой возраст;
мужской пол;
артериальная гипертензия;
курение;
сахарный диабет;
ИБС и атеротромбоз сонных артерий;
атеросклероз нижних конечностей;
наличие заболеваний крови и артериовенозных мальформаций в головном мозге.
Что делать тем, кто в зоне риска:
1. Приучите себя ежедневно гулять не меньше 30 минут. Двигайтесь максимально быстрым шагом — насколько позволяет сердце и дыхание. Это поможет тренировать и держать в тонусе сосуды.
2. Сократите количество соли до 2 — 4 г в день.
3. Бросьте курить.
4. Следите за своим весом — чтобы индекс массы тела не превышал 25 (см. «Проверь себя»).
5. Периодически измеряйте давление, если оно повышено в течение 7 дней подряд — поскорее обращайтесь к врачу.
ВАЖНО. Также обязательно стоит проверить уровень глюкозы в крови (норма < 5,5 ммоль/л) и общий холестерин (норма < 5 ммоль/л).
ВАЖНО. Мужчинам после 40 лет, а женщинам после 45 необходимо сделать УЗИ сосудов шеи. Если изменений не обнаружено, следующее обследование делается через 5 лет, если есть отклонения — то раз в год.
ВАЖНО. Необходимо понизить артериальное давление: 110/70, что является нормой для возраста 16-19 лет, для возраста 20-40 лет нормой является давление 120/80.
Профилактика.
Существует два вида профилактики:
— первичная профилактика инсульта, при которой мероприятия направлены на предотвращение первого случая инсульта;
— вторичная профилактика, которая предотвращает появление повторных случаев заболевания, и предусматривает лекарственную коррекцию. Тактика вторичной профилактики зависит от патогенетического варианта инсульта.
Для профилактики: инсультов; инфарктов; старческого слабоумия; рака поджелудочной железы; рака предстательной железы; лечения атеросклероза, появляющегося у человека с 15 лет в результате употребления красного мяса; необходимо заменить красное мясо морской жирной рыбой; иногда можно употреблять в пищу мясо птицы, но без кожи. Так же употребление морской рыбы способствует снижению веса.
Для профилактики: инсультов; и инфарктов так же необходимо отказаться от употребления алкоголя и курения.
Питание.
Ешьте животные жиры и не ешьте простые углеводы. Нужно ограничить простые углеводы максимально, сложные держать в пределах нормы БЖУ с учетом потребления калорий.
На примере жителей Японии результатом постоянного употребления в пищу морской жирной рыбы является: практически полное отсутствие инфарктов и инсультов; полное отсутствие рака поджелудочной железы, полное отсутствие рака предстательной железы, полное отсутствие старческого слабоумия. Так же хочу заметить, что 500 000 (пятьсот тысяч) жителей Японии перешагнули порог 100 лет — благодаря питанию морской рыбой.
По молодым статистика инсульта пока не сильно удручающая, так что паниковать раньше времени не стоит. Если есть заболевания, с которыми «дружит» инсульт, то просто стоит лечить их, принимать препараты и контролировать показатели здоровья. «Друзья» инсульта (основные): аритимия, сахарный диабет, ожирение, заболевания сосудов шеи, артериальная гипертензия. Высокий холестерин. Плюс курение, алкоголизм и применение наркотических веществ, травмы головы, затяжные стрессы, физические перегрузки, например катание на американских горках.
Почему помолодели инфаркты и инсульты.
Нарушение синтеза половых гормонов.
Холестерин является предшественником всем половых гормонов. Из него получаются все те гормоны, которые отвечают за либидо, сексуальность, оргазмичность, эрекцию, желание и возможность наступления беременности.
(врач пишет в комментах на Пикабу)«Это качество кожи, волос (их длина, скорость роста, у мужчин — выпадение), ногтей, мышечная ткань, ее количество и сила (это разные вещи), настроение (про антидепрессанты напишу еще, но прямо сейчас только у меня наблюдаются много молодых людей 30-35 лет, которые уже начали их принимать), разумность и адекватность.
Механизм. Половые гормоны, в частности эстрогены — участвуют в гладкости самой стенки сосуда (эндотелий). Если есть дефицит половых гормонов, то организм эту ситуацию расценивает как SOS- показатель общий холестерина начинает нарастать. На фоне дефицита половых гормонов происходит изменение иммунного статуса. А онкология — это ошибка иммунитета, по-просту говоря — иммунные клетки не углядели, пропустили врага. В онкологии большую роль играет лишний вес, даже сколько не сам вес, а нечувствительность рецепторов к инсулину. Сахарный диабет и высокий уровень холестерина идут рука об руку и создают зону риска инсульта.»
Вывод. Причина инфарктов и инсультов — высокий уровень холестерина, который уже в свою очередь может быть вызван недостаточной выработкой половых гормонов. Среди причин высокого холестерина на первом месте — неправильная диета, потом отсутствие физических нагрузок, ожирение, курение и т.д.
Что делать:
1. Сдать кровь на общий холестерин всем.
2. Если больше 6.0 — идти или к гинекологу, или к урологу.
3. Если специалист Вам скажет, что все нормально — НЕ нормально.
4. Если возраст до 45 лет — искать причину, почему мало половых гормонов и устранить.
Если возраст 45 и выше — добавить извне. Фитогормоны.
5. Это не прямая профилактика сосудистых событий и онкологии, но мощная и в корне верная.
6. Спортзал = повышение уровня тестостерона
Закуска из авокадо против холестерина.
Источник
Повышенный уровень холестерина
Холестерин — это вещество, которое присутствует в крови и входит в состав практически всех клеток организма. Избыточное количество холестерина в крови (гиперхолестеринемия) может приводить к образованию атеросклеротических бляшек на стенках сосуда, что вызывает уменьшение его просвета. В месте сужения может образовываться тромб, результатом чего будет полное прекращение кровотока по сосуду.
На начальном этапе гиперхолестеринемия клинических проявлений не имеет, поэтому повышение уровня холестерина в крови можно выявить только при лабораторном исследовании. Регулярное измерение уровня холестерина является необходимой частью комплексного обследования при артериальной гипертензии, подозрении на нарушение мозгового кровотока (например, транзиторная ишемическая атака ) и других патологических проявлениях со стороны сердечно-сосудистой системы.
Существуют два основных типа холестерина. Холестерин липопротеидов низкой плотности, или «плохой» холестерин. Он может откладываться в сосудистой стенке, а его высокая концентрация в крови увеличивает риск развития сердечно-сосудистых осложнений, в частности инсульта. Холестерин липопротеидов высокой плотности — это «хороший» холестерин. Он переносит «лишний» холестерин обратно в печень, после чего тот выводится из организма. Риск развития сердечно-сосудистых осложнений значительно возрастает при снижении уровня «хорошего» холестерина в крови. При обследовании, помимо определения уровня общего холестерина, желательно также установить холестерин каких липопротеидов, высокой или низкой плотности, преобладает.
Если нарушения уровня холестерина выявлены, необходимо:
- повторить исследование;
- проконсультироваться с лечащим врачом по поводу мер коррекции;
- если врач сочтет нужным, начать прием препаратов, снижающих уровень холестерина.
Кому необходим скрининг на нарушение липидного спектра и повышение холестерина крови?
Скрининг необходимо проводить всем мужчинам старше 35 лет, и женщинам после 45 лет. При этом рекомендуется определить концентрацию общего холестерина (ОХС) и при нормальном ее значении повторять анализ ОХС один раз в 5 лет.
Медикаментозное лечение нарушений жирового обмена (дислипидемий)
11 способов привести уровень холестерина крови в норму
Новые материалы
Научные центры
Национальный медико-хирургический центр имени Н.И.Пирогова
Один из крупнейших медицинских центров в России и СНГ. Это ведущее учреждение Федерального уровня уникально своей многопрофильностью.
Национальный центр инсульта при Российской академии медицинских наук
Научный центр включен в перечень немногих клиник нашей страны, осуществляющих наиболее современные и высокотехнологичные методы лечения нарушений мозгового кровообращения (инсульт и другие состояния).
Как с помощью диеты понизить уровень холестерина в крови.
Сам холестерин нужен нашему организму, так как он структурный элемент всех клеточных мембран и предопределитель синтеза желчных кислот и стероидных гормонов. Холестерин синтезируется самим организмом в достаточном количестве, однако при избыточном поступлении холестерина с пищей его уровень в крови повышается. Это уже ведет к неприятным последствиям.
Очень много холестерина содержат такие продукты как:
- сливочное масло (190 мг холестерина на 100 г масла);
- жирном мясо;
- печень;
- почки;
- яичныжелток (220 мг холестерина в одном желтке).
Эти продукты следует есть как можно меньше. Вместо них лучше увеличить потребление рыбы и продуктов с клетчаткой.
Морская рыба содержит очень много полиненасыщенных жирных кислот. Эти кислоты отлично снижают содержание холестерина низкой плотности в крови, при этом содержание липопротеинов высокой плотности остается прежним.
Продукты, содержащие клетчатку тоже снижают уровень холестерина. Так называемая водорастворимая клетчатка снижает уровень холестерина в крови на 15—20%.
Очень много водорастворимой клетчатки содержат такие продуктах как:
- овсяные отруби;
- овсяная каша;
- баклажаны;
- горох.
Эти продукты следует есть как можно больше.
Для профилактики и лечения атеросклероза необходимо:
- держать осанку, спать на твердой, ровной постели, по возможности все делать с прямой спиной, всегда вытягивать голову, просто висеть на турнике;
- во время сна положить голову на твердую подушку для сна, располагая ее под шейными позвонками. Это обеспечивает необходимое состояние носовой перегородки, что создает условия для идеальной информационной связи между мозгом и всеми клетками внутренних органов;
- обеспечить максимальную подвижность диафрагмы — она как второе сердце в нашем организме. Это усилит циркуляцию крови, работу двигательного и всего очистительного (экскреторного) аппарата организма и органов, расположенных в малом тазу;
- здоровое, сбалансированное и полноценного питание;
- регулярно проводить чистку организма применяя лечебное голодание или пост;
- делать зарядку и двигаться — регулярная мышечная активность активизирует циркуляцию крови и всех жидкостей в организме.
Альтернативный путь. Потенциальное оружие против холестерина.
Оружие простив холестерина – это вещества, которые были открыты при изучении холестерина в крови. Они содержатся во многих повседневных продуктах:
Танин, содержащийся в обычном чае может помочь контролировать уровень холестерина. Одно из исследований выявило что люди, которые обычно пьют чай при при дополнительном соблюдении нужной диеты, имеют нормальный уровень холестерина в крови.
Масло сорго лимонного — обычная вкусовая добавка — снижала в одном из исследований уровень холестерина более чем на 10%. Масло сорго лимонного начинает действовать, вмешиваясь в энзимную реакцию и задерживая образование холестерина из простейших жиров.
Спирулина — вид морских водорослей, которые часто продаются в виде порошка или таблеток. Она снижала общий уровень холестерина и ЛНП-уровни в исследовании японских добровольцаев с высоким уровнем холестерина. Эти добровольцы просто принимали 7 таблеток по 200 мг. каждый раз после еды.
Ячмень, богатый клетчаткой, имеет такие же возможности для снижения уровня холестерина, как и овес. Два химических компонента ячменя снижали холестерин аж на 40% в исследованиях на животных.
Рисовые отруби, содержащие клетчатку, по эффективности могут сравнятся с овсом. Предварительные исследования на хомяках показали. Рисовые отруби снижали холестерин более чем на 25% в проведенном предварительном исследовании на хомяках.
Активированный уголь — это вещество, которое обычно принимают, чтобы избавиться от газов. Активированный уголь может вывести молекулы холестерина из организма за счет того, что может присоединятся к ним. Одно из исследований выявило снижение уровня ЛНП на 41% e у больных после ежедневного трехразового приема 8 г активированного угля в течение 4 недель.
«Убийца № 1».
Так именуют атеросклероз медики, потому что его опасные осложнения, такие как ишемическая болезнь сердца, инфаркт миокарда и мозговой инсульт, ежегодно уносят множество жизней по всему миру. Осложнения от атеросклароза сражают даже казалось бы молодых и здоровых людей. По России ежегодно свыше 700 тысяч человек переносят инфаркт миокарда и еще 400 тысяч инсульт. И никто от этого не застрахован. Любой здоровый человек может заболеть и попасть в прицел «убийцы № 1», а потому должен начинать бороться с ним прямо сейчас. Для начала же следует прото определить уровень холестерина в крови. Нормальный уровень холестерина самая непробиваемая защита против «Убийцы № 1».
Избыток холестерина – верный путь к инсульту
 Давайте разберемся, почему избыток холестерина – верный путь к инсульту. Установлено, что длительное употребление пищи, содержащей избыток жиров животного происхождения, богатых холестерином, способствует возникновению дислипопротеидемий (диспропорции в соотношении различных классов липопротеидов в плазме крови), что обуславливает усиление процессов переноса холестерина в сосудистую стенку и развитию атеросклероза сосудов, в том числе и сосудов головного мозга.
Давайте разберемся, почему избыток холестерина – верный путь к инсульту. Установлено, что длительное употребление пищи, содержащей избыток жиров животного происхождения, богатых холестерином, способствует возникновению дислипопротеидемий (диспропорции в соотношении различных классов липопротеидов в плазме крови), что обуславливает усиление процессов переноса холестерина в сосудистую стенку и развитию атеросклероза сосудов, в том числе и сосудов головного мозга.
В свою очередь, атеросклеротически измененные мозговые сосуды, при воздействии неблагоприятных факторов и низком артериальном давлении (например, при резких перепадах атмосферного давления) могут стать причиной преходящих нарушений мозгового кровообращения, которые часто наблюдаются в условиях окклюзирующего поражения магистральных сосудов головного мозга (сонных и позвоночных артерий).
Кроме того, при атеросклерозе сосудов часто возникают артерио-артериальные эмболии, которые могут привести к развитию ишемического инсульта. Эмболы состоят, как правило, из атероматозных масс распадающихся бляшек, кристаллов холестерина. Кроме того, нарушение нормального тока крови в пораженном сосуде способствует образованию пристеночных тромбов, которые также могут привести к закупорке сосуда и возникновению зоны ишемии и некроза в мозговой ткани.
В связи с вышеизложенным становится ясно, что избыток холестерина – верный путь к инсульту. При полной закупорке мозгового сосуда эмболом, развитие неврологических симптомов, характерных для инсульта происходит, как правило, мгновенно. Предрасполагающими факторами могут быть физическое или эмоциональное перенапряжение.
Часто наблюдается кратковременная утрата сознания. Помимо симптомов выпадения (моно- и гемипарезы, параличи, нарушения речи, чувствительности и др.), при эмболии мозговых сосудов, чаще чем при других видах инфаркта мозга, наблюдаются эпилептиформные припадки, преходящие менингеальные симптомы.
В некоторых случаях возникают признаки эмболии центральной артерии сетчатки в виде слепоты или скотом. Профилактика развития инсульта, при наличии высокого холестерина, помимо специальной диеты, должна включать прием специальных лекарственных средств (статины), препятствующих развитию атеросклероза.
Источник
