Мелкоочаговый инфаркт миокарда передней стенки

Мелкоочаговый инфаркт миокарда характеризуется слабой клинической картиной. Как правило, он возникает при ишемической болезни сердца с мелкими очагами некроза мышц. Согласно медицинской статистике, у 20% пациентов с инфарктом миокарда появляются именно мелкоочаговые поражения.
Иногда это заболевание расценивают как предынфарктный период. Оно означает, что легкая форма патологии переросла в крупноочаговый инфаркт миокарда.
Что это за болезнь, как появляется
Все клетки человеческого организма нуждаются в кислороде, не являются исключением и ткани сердца. Он нужен, чтобы органы правильно функционировали, получали энергию. Сердцу кислород необходим для сокращения, чтобы хорошо перекачивать кровь. Этим поддерживается работа системы кровообращения. Если клетка по определенным причинам не получает кислород, она погибает.
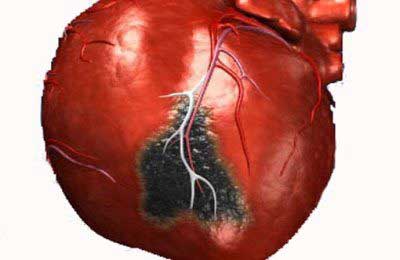
Мелкоочаговый инфаркт миокарда представляет собой один участок (или несколько) некроза сердечной мышцы, например, в области задней или боковой стенки.
Такая проблема становится причиной нарушения функционирования самого главного органа человеческого тела.
Площадь поражения при развитии патологических процессов зависит от размеров сосуда. Мелкоочаговый инфаркт миокарда становится причиной того, что погибают небольшие участки сердечной ткани боковой или задней стенки.
Чаще всего провокатор возникновения болезни – это жировые бляшки. Они образуются в просвете сосудов, перекрывают его, что приводит к появлению атеросклероза.
Больше шансов заболеть имеют мужчины, так как в результате неправильного питания и предрасположенности у них риск возникновения патологии выше. Иногда причиной развития болезни могут стать спазмы сосудов, но нарушения быстро проходят.
Клиническая картина
Если у пациента развиваются мелкоочаговые поражения сосудов, в первую очередь его беспокоит сердечная боль. Она может быть разной, например, сжимающей или давящей, колющей или режущей. Многие пациенты указывают на то, что боль присутствует не постоянно, она то становится слабой, то снова обостряется. При этом у больного возникает паника, появляется страх, что он может умереть.
Боль при мелкоочаговых поражениях тканей не так сильно выражена, как это бывает во время обширной или крупноочаговой патологии. Пациенты жалуются на болевые ощущения в области спины, левого плеча, руки, зубов или челюсти. И такое лекарство, как нитроглицерин, который принимают при стенокардии или функциональных нарушениях, не помогает уменьшить боль.
Кроме этого, есть и другие признаки, свидетельствующие о возникновении мелкоочаговых некрозов:

- повышенная температура тела;
- учащенное сердцебиение;
- высокий пульс;
- общая слабость;
- головная боль;
- бледность кожных покровов;
- частая потливость.
При появлении этих симптомов необходимо сразу обратиться к врачу или вызвать скорую помощь. Чем раньше специалист поставит точный диагноз, тем быстрее будет назначено эффективное лечение. У пациента будет больше шансов на прохождение терапии без последствий и выздоровление.
Важно! Если появилась загрудинная боль, которую не снимает нитроглицерин, и одновременно есть страх смерти, сильное сердцебиение и повышение температуры тела, следует немедленно вызвать скорую помощь.
Классификация заболевания
Разновидность мелкоочагового некроза клеток определяется глубиной поражения тканей сердца. Медицина выделяет 4 вида такого недуга:
- Субэндокардиальный. Внутри сердца расположена соединительнотканная оболочка — эндокард. Если ее кровеносные сосуды поражаются, возникает некроз.
- Субэпикардиальный. Форма мелкоочагового инфаркта миокарда, которая развивается при поражении сосудов в области наружной серозной оболочки сердца.
- Интрамуральный. В данном случае нарушения становятся причиной того, что некроз поражает средний слой сердца.
- Трансмуральный. Тяжелейшая форма мелкоочаговых некрозов. В результате развития патологических процессов страдают все 3 слоя сердечной мышцы.
В медицине предусмотрена не только общая классификация заболевания. Различают и стадии протекания патологических процессов:
- Острейшая. Инфаркт развивается, как только остановился кровоток. На фоне ишемии появляется некроз. Основной симптом критической стадии развития — сильная боль. Она тревожит пациента 30 мин или сутки, может продолжаться длительное время.
- Острый мелкоочаговый инфаркт сопровождается некрозом, размягчением тканей, воспалительным процессом. Как правило, боль уменьшается, так как участок, пораженный патологией, уже безжизненный. Но процесс воспалительного характера может продолжаться и вызывать повышение температуры тела. Продолжительность такого состояния составляет 10 дней.
- Подострая стадия инфаркта. Большинство пациентов не имеют жалоб в этот период, состояние их нормальное. Как правило, на такой стадии некроз заменяет рубцовая ткань.
- Постинфарктная. У больного полностью отсутствуют симптомы и жалобы. Кроме того, нет никаких изменений в лабораторных анализах.
В зависимости от того, насколько часто возникают нарушения, специалисты выделяют такие формы мелкоочагового инфаркта:
- Первичный. Если до этого случая у больного не было проблем с сердцем.
- Рецидивирующий. Инфаркт, возникающий на фоне первого приступа в течение 8 месяцев.
- Повторный. Когда болезнь вернулась по прошествии 8 месяцев.
Учитывая локализацию заболевания, медики выделяют инфаркт правого и левого желудочка, а также межжелудочковой перегородки.
Методы диагностики
Во время проведения диагностических мероприятий, врачи пытаются обнаружить изменения зубца Т и сегмента ST на ЭКГ.
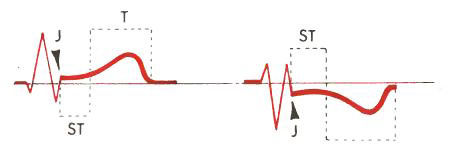
При крупноочаговом поражении сосудов происходит отмирание большого участка органа. Импульсы в таком случае не проводятся, поэтому образуется патологический Q.
На фоне мелкоочагового инфаркта образуются небольшие участки некрозов, которые не мешают прохождению импульса. Таким образом, патологический Q не наблюдается.
Варианты:
- Изменения QRS отсутствуют.
- По сравнению с предыдущими результатами исследований высота зубца R ниже.
- Сегмент ST может располагаться выше или ниже по отношению к изолинии.
- Зубец Т может быть негативным, глубоким, зазубренным или двугорбым.
Медицина предусматривает дополнительные методы диагностики мелкоочаговых поражений:
- общий анализ крови, который покажет наличие воспалительного процесса;
- определение количества миоглобина;
- измерение уровня креатинфосфокиназы (КФК);
- оценка активности лактатдегидрогеназы;
- анализ на тропонин Т.
Такая процедура, как ЭХО сердца, позволяет определить участки, которые плохо сокращаются или вовсе этого не делают. Коронарография проводится, чтобы определить артерию, в которой образовались бляшки.
Лечение
Терапия проводится исключительно в стационарных условиях, в специализированных медицинских учреждениях с кардиологическим отделением и палатами интенсивной терапии.
.jpg)
- Пациентам показан постельный режим, который необходимо строго соблюдать.
- Питание больного во время лечения должно быть витаминизированным и щадящим.
- Так как основным симптомом развития инфаркта является боль, врачи назначают специальные лекарства, чтобы устранить ее, как правило, это ненаркотические анальгетики.
- Чтобы предупредить серьезные нарушения и последствия, специалисты прописывают больным антиаритмические средства, блокаторы бета-рецепторов, а также антагонисты кальция.
- Лечение мелкоочагового инфаркта миокарда помогает предупредить и устранить аритмию, сердечную недостаточность, кардиогенный шок. Пациенту прописывают магнезию, нитраты и спазмолитические лекарства.
Пациентам с лишним весом необходимо сбросить лишние килограммы. Для этого можно заняться ходьбой и физическими упражнениями. Уменьшить количество холестерина помогут статины. Кроме того, пациенты должны принимать нитроглицерин.
Профилактика и прогноз
Мелкоочаговые поражения сосудов представляют собой серьезные нарушения, которые сопровождаются опасными осложнениями. Большинство летальных исходов происходит на протяжении первых суток после приступа.
Работа сердца зависит от места расположения очагов и объемов зоны инфаркта. Если есть повреждение более 50% тканей, его работа невозможна, в результате у пациента случается кардиогенный шок, больной умирает.
На фоне небольших поражений сосудов сердце также может не справиться с нагрузкой. В такой ситуации у больного возникает сердечная недостаточность. Если острый период пройдет без осложнений, врачи ставят положительный прогноз на выздоровление больного.
Реабилитация после перенесенного мелкоочагового инфаркта миокарда предусматривает соблюдение строгих правил:
.jpg)
- Здоровый и активный образ жизни.
- Отказ от любых вредных привычек. В первую очередь это касается табака и алкогольных напитков.
- Питание должно быть полезным и сбалансированным.
- Противопоказаны чрезмерные физические и психологические нагрузки.
- Кроме того, врачи рекомендуют пациентам следить за показателями артериального давления и контролировать уровень холестерина в крови.
Несмотря на слабо выраженную клиническую картину и незначительные изменения на ЭКГ, мелкоочаговый инфаркт миокарда представляет собой серьезную болезнь. Даже при слабых болевых ощущениях в сердце следует обратиться к доктору. В противном случае могут возникнуть мелкоочаговые поражения сосудов.
Мы настоятельно рекомендуем не заниматься самолечением, лучше обратитесь к своему лечащему доктору. Все материалы на сайте носят ознакомительный характер!
Источник
Коронарная патология всегда очаговая и имеет локализацию.
По глубине инфаркты бывают:
- трансмуральный
- очаговый
При трансмуральном инфаркте миокарда некротический процесс проходит через всю стенку миокарда. При очаговом инфаркте некроз мышцы происходит не полностью, а может локализоваться субэндокардиально, субэпикардиально или интрамурально. Прогноз при трансмуральном и очаговом инфарктах значительно отличается. При трансмуральном инфаркте всегда есть комплекс QS. При очаговом инфаркте есть патологический зубец Q и при нем есть зубец r.
Что такое мелкоочаговый инфаркт миокарда?
Мелкоочаговый инфаркт миокарда (по МКБ-10 код 121) — состояние, которое сопровождается некрозом определенного участка мышечной ткани сердца. Данная форма имеет некоторые особенности, отличающие ее от прочих разновидностей патологии. Заключаются они в следующем:
- Просвет сосудов блокируется частично.
- Имеются обходные пути движения крови в пораженной области.
- Происходит закупорка мелких ветвей артерий, питающих сердечную мышцу.
Также выделяют несколько типов мелкоочагового инфаркта, которые отличаются друг от друга глубиной проникновения патологического процесса. К ним относятся:
- Субэндокардиальный. Характеризуется поражением эндокарда.
- Субэпикардиальный. Затрагивает только внешнюю серозную оболочку органа.
- Интрамуральный. Охватывает средние слои сердца.
- Трансмуральный. Протекает более остро, так как поражает все слои сердечной мышцы.
Классификация
Разновидность инфаркта миокарда зависит от глубины поражения:
| Субэндокардиальный | Происходит поражение эндокарда, то есть внутренней оболочки сердечной мышцы |
| Субэпикардиальный | Такой инфаркт затрагивает эпикард |
| Интрамуральный | Этот вид инфаркта миокарда поражает средний шар сердечной мышцы |
| Трансмуральный | Этот вид считается самым тяжелым, так как он поражает все три шара сердца |
Как он проявляется?
Мелкоочаговый инфаркт в отличие от других форм патологии не вызывает выраженных симптомов. Болевой синдром в области сердца имеется, но его перенести гораздо легче. Боль обычно отдает в спину, левое плечо, верхние конечности, челюсть. Снять болезненность удается с помощью нитроглицерина.
Кроме болевого синдрома в сердце при инфаркте беспокоят такие проявления:
- повышение температуры тела,
- увеличение частоты сокращений желудочков,
- слабость во всем теле,
- головная боль,
- обильное отделение пота,
- бледность кожи.
ВАЖНО!!!
При появлении указанных признаков следует немедленно вызывать скорую помощь. Чем раньше это будет сделано, тем благоприятнее исход.
Причины мелкоочагового инфаркта
Основная причина появления инфаркта миокарда — влияние ишемической болезни сердца, возникающая закупорка кровеносного сосуда тромбом. Спровоцировать патологию способны следующие факторы:
- Возраст более 55 лет для мужского пола и более 65 лет для женского пола.
- Наследственная предрасположенность к развитию ишемии или сахарного диабета 1 типа.
- Высокий показатель холестерина в крови.
- Гипертензия артерий.
- Вредные привычки.
- Избыточный вес тела.
- Малоподвижный образ жизни.
Особенности крупноочагового инфаркта
Левый желудочек является основным местом расположения крупных очагов некроза характерных инфаркту (из-за получаемой нагрузки). Они могут касаться любой из стенок (передней, нижней, боковой, задней) в зависимости от закупоренного сосуда.
Отличается крупноочаговая форма болезни от мелкоочаговой размером пораженного участка и выраженностью клинической картины. Если очаг некроза незначительный, то симптоматика фактически отсутствует. Больной может «перенести на ногах» такой приступ, то есть не заметить. При крупноочаговом инфаркте задевается обширный участок мышечной стенки сердца, что ведет к развитию опасных осложнений.
Смертность из-за некротических изменений больших участков миокарда составляет примерно 40%. Подобная разновидность болезни является следствием серьезной закупорки сосудов или формируется из более мелких очагов. Характерна она мужчинам старше 40 лет. У женщин ишемия провоцирует инфаркт лишь после 55-65 лет, когда угасает гормональная активность.
Стадии развития инфаркта
Мелкоочаговый инфаркт миокарда протекает в 4 стадиях:
- Первая. Состояние пациента ухудшается, его все чаще тревожат приступы стенокардии, которые трудно устраняются с помощью нитроглицерина. На этом этапе формируются подходящие условия отмирания тканей.
- Вторая. Беспокоит выраженная боль в области груди, отдающая в левую руку, лопатку, челюсть. Болезненность становится все сильнее. В этот момент в задней или боковой стенке сердца отмирает определенный участок ткани.
- Третья. На этой стадии происходит отторжение организмом погибшей ткани. Она постепенно становится мягче и подвергается рассасыванию.
- Четвертая. Происходит рубцевание тканей на стенке сердечной мышцы. После четвертой стадии пораженная часть ткани начинает адаптацию к полноценной деятельности. Реабилитация при мелкоочаговом инфаркте миокарда протекает намного быстрее и легче.
Диагностика
Обследование пациента проводится комплексным путем. В ходе диагностики выполняют:
- Анализ симптоматики и истории болезни. При беседе с врачом пациент должен рассказать обо всех проявлениях, которые его беспокоят.
- Кардиограмма. Это обязательное мероприятие при патологиях сердца, которое может быть проведено даже специалистами скорой помощи. В случае инфаркта на электрокардиограмме отсутствует патологический зубец Q, нижний уровень сегмента ST, присутствует отрицательный зубец Т.
- Анализ крови. Необходим, так как погибшие клетки сердечной мышцы поступают в кровь. При лабораторном исследовании их наличие легко выявляется. Кроме этого при инфаркте наблюдается повышение количества лейкоцитов, незначительное снижение холестерина, увеличение СОЭ.
- Ультразвуковое исследование сердца. Методика дает обширную информацию о течении патологии и состоянии органа. УЗИ помогает обнаружить участки миокарда, у которых нарушена сократительная способность, определить объем поражения, оценить возможные последствия.
- Коронароангиография. Позволяет выявить сужение сосудов, развитие тромбообразования. Чаще всего такой способ диагностики проводится, когда больного подготавливают к операции на коронарных артериях.
Мелкоочаговый субэндокардиальный ИМ
Субэндокардиальный ИМ – комплекс QRS остается практически без изменений, поскольку при данном виде инфаркта величина вектора возбуждения миокарда не претерпевает изменений (возбуждение сердца начинается от проводящей системы желудочков, которая находится под эндокардом и распространяется в сторону неповрежденного эндокарда). По этой причине первый и второй ЭКГ-признаки для субэндокардиального ИМ отсутствуют.
При гибели кардиомиоцитов в зоне эндокарда ионы калия распространяются под эндокард, формируя таким образом незначительные токи повреждения, вектор которых направлен кнаружи. Поскольку сила таких токов весьма мала, они могут быть зарегистрированы только электродом, расположенным непосредственно над зоной инфаркта, что отображается на ЭКГ горизонтальным смещением сегмента ST ниже изоэлектрической линии на величину более 0,2 mV – это основной признак субэндокардиального ИМ (смещение сегмента ST на величину менее 0,2 mV свидетельствует в пользу ишемии, но не инфаркта).
Следует сказать, что соотнести изменения ЭКГ при субэндокардиальном ИМ с величиной истинного поражения сердечной мышцы на практике не представляется возможным. Можно говорить в большинстве случаев о тяжелом, осложненном ИМ, с подозрением на скрытый большой некроз миокарда (согласно статистике 40% субэндокардиальных ИМ переходят в трансмуральный).
Стадийность изменений ЭКГ субэндокардиального ИМ
Острый период:
- первые часы субэндокардиального ИМ характеризуются увеличением зубца Т, который становится равным или выше зубца R, равнобедренным или шпилькообразным;
- к исходу 2-4 часов наблюдается депрессия сегмента ST, а зубец Т становится двухфазным;
- в период 12-24 часов депрессия сегмента ST еще больше увеличивается, зубец Т сливается в одной дуге с сегментом ST, становясь полностью отрицательным.
Подострый период и фаза рубцевания:
- подострый период начинается к концу 2-й недели, когда сегмент ST постепенно приближается к изолинии, при этом зубец Т остается отрицательным;
- начало фазы рубцевания характеризуется периодом, когда сегмент ST становится изоэлектрическим;
- дальнейшее превращение зубца Т, когда он становится изоэлектрическими или положительным, длится месяцами.
Лечение
Если боль в сердце не проходит в течение 10 минут и присутствуют другие признаки инфарктного состояния, нужно срочно вызывать скорую помощь. Приехавшие специалисты устраняют болезненность и нормализуют кровообращение. Если доктор подозревает наличие инфаркта, пациента госпитализируют.
До того, как приедет скорая помощь, родственникам следует предпринять следующие меры:
- Обеспечить больному доступ к свежему воздуху, открыть окно и устранить одежду, мешающую полноценному дыханию.
- Помочь ему лечь в удобной позе.
- Дать выпить нитроглицерин, корвалол.
- При остановке сердца требуется сделать непрямой массаж этого органа и искусственное дыхание.
Терапия пациента проводится в условиях стационара. Больному показан строгий постельный режим, прием медицинских средств под контролем врача. Обычно назначаются следующие медикаменты:
- ненаркотические анальгетики;
- антиаритмические лекарства;
- антикоагулянты;
- антагонисты кальция;
- бета рецепторы;
- тромболитические препараты.
В некоторых случаях пациенту приходится делать операцию. При инфаркте назначаются такие методы вмешательства как установка стента в сосуде или шунтирование. Данные способы хирургической терапии направлены на восстановление кровообращения в пораженной области.
Специальная диета
Диетическое питание – важное условие лечения после инфаркта. Основные цели диеты в данном случае:
- уменьшение общей калорийности потребляемых продуктов;
- избежать метеоризма в кишечнике;
- предотвратить возбуждение сердечно-сосудистой системы и ЦНС;
- не допустить повышения уровня сахара в крови.
Поэтому в рацион не должны входить:
- свежий хлеб и выпечка;
- молоко;
- бобовые;
- газированные напитки;
- какао, кофе, шоколад;
- пряности, специи.
Питание больного организуется дробно, пища дается малыми порциями в теплом виде. В первое время после инфаркта лучше давать еду в протертом виде. Горячие блюда готовятся путем отваривания обычным способом или на пару. Соль, сахар и общее количество жидкости в рационе необходимо ограничить.
Прогноз
Мелкий очаговый инфаркт миокарда сердца редко приводит к летальному исходу. Примерно 4 % пациентов умирают при такой патологии. В основном прогноз является благоприятным, особенно, если недуг возник первый раз и не вызвал осложнений.
Исход болезни хуже у тех больных, которые уже несколько раз сталкивались с инфарктом миокарда, или патология появилась на фоне рубцевания при крупноочаговой форме заболевания. Также снижают благоприятность прогноза осложнения болезни.
Последствия
Крупноочаговый инфаркт миокарда приводит к серьезным осложнениям, поэтому крайне негативно сказывается на организме больного в целом. Последствием любого инфаркта миокарда является изменение ритма сердца. Некоторые пациенты узнают о перенесенном заболевании (легкой его формы) после прохождения электрокардиограммы (ЭКГ).
Сердечная недостаточность может возникать при неправильных сердечных сокращениях из-за рубцевания миокарда, потому что функция сокращения частично утрачивается.
Если на миокарде нарастает слишком большой рубец, на стенке сосуда может появиться мешковидное выпячивание – аневризма. Она лечится только хирургическим путем. Если операцию не проводить, аневризма лопнет.
Профилактика
Кардиологи советуют всем людям внимательно следить за своим здоровьем и выполнять меры профилактики инфаркта миокарда. Особенно это касается тех пациентов, которые уже перенесли такую патологию и проходят реабилитационный период.
ОБРАТИТЕ ВНИМАНИЕ!!!
Полностью обезопасить себя от развития инфаркта невозможно. Но профилактические мероприятия помогут значительно снизить риск возникновения болезни, так как устраняют провоцирующие факторы.
Рекомендации докторов заключаются в следующем:
- Каждый год проходить осмотр у кардиолога, делать ЭКГ и сдавать лабораторные анализы. Не нужно ждать развития болезни, чтобы посетить врача.
- Держать под контролем массу тела. Избыточный вес способствует увеличению нагрузки на сердце.
- Заниматься спортом. Физические нагрузки — лучшая профилактика сердечных заболеваний.
- Отказаться от вредных привычек. Курение и алкоголь негативно отражаются на работе сердца и сосудов.
- Контролировать показатель холестерина в крови. Особенно это относится к людям, достигшим возраста 40 лет. Холестериновые отложения приводят атеросклерозу, который способен вызывать инфаркт миокарда.
- Наблюдать за давлением. Если оно постоянно повышенное, следует принимать лечебные меры, так как высокое давление опасно для сердца.
- Соблюдать правила питания. Меньше есть слишком соленых, острых и жирных блюд. Включить в рацион больше свежих фруктов и овощей, кисломолочных и морских продуктов.
Мелкоочаговый инфаркт миокарда — серьезная патология, сопровождающаяся некрозом тканей органа. Возникновение такого состояния требует немедленного вмешательства врачей. Чем раньше начать лечение, тем благоприятнее будет исход.
Почему возникает поражение сердечной мышцы
Все патологии кровеносной системы имеют несколько провоцирующих факторов. На фоне генетической предрасположенности и ослабленного состояния организма они приводят к возникновению некротических процессов в миокарде.
Повреждение сердечной ткани провоцирует такое заболевание, как инфаркт миокарда
Основные факторы риска:
- пожилой возраст (мужчины от 45 лет, женщины от 55 лет)
- вредные привычки (курение, алкоголь, злоупотребление кофе, что приводит к повышению артериального давления)
- наличие в анамнезе сердечно-сосудистых заболеваний (атеросклероза, тромбоза вен, гипертонии)
- нарушения в работе эндокринной системы (сахарный диабет, ожирение, болезни щитовидной железы)
- сидячая работа, гиподинамия с последующей резкой физической нагрузкой.
Чтобы вовремя поставить диагноз, будет уместно сдать общий анализ крови для определения лейкоцитоза. Он может отсутствовать, если поражен небольшой участок миокарда, поэтому дополнительно стоит определить уровень тропонина T, лактатдегидрогеназы, креатинфосфокиназы и миоглобина. При атеросклерозе может пригодиться коронарография, которая поможет обнаружить коронарную артерию, содержащую бляшку.
( 2 оценки, среднее 4.5 из 5 )
Источник
