Лекция сестринский процесс при инфаркте миокарда


Сестринский процесс при инфаркте миокарда лекция

Инфаркт= ишемический некроз • Основые синдромы: – Болевой – Сердечная недостаточность – Нарушения ритма и проводимости – Изменения на ЭКГ – Воспалительный – Цитолитический • • • Аминотрансферазы (АСТ, АЛТ) Креатинкиназа (КФК общая, КФК-МВ) Лактатдегидрогеназа (ЛДГ, фракции 1 -2) Миоглобин Тропонин
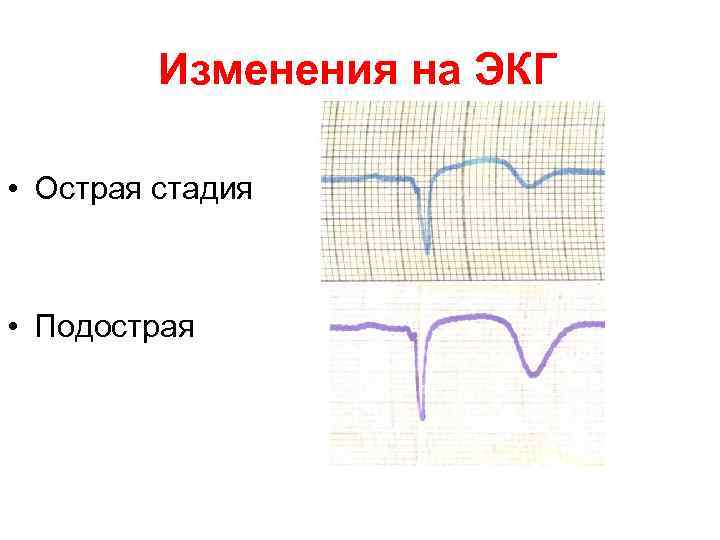
Изменения на ЭКГ • Острая стадия • Подострая

Воспалительный синдром • Лихорадка • Лейкоцитоз • Повышение СОЭ • Появление С-реактивного белка (СРБ)

Цитолитический синдром • Аминотрансферазы (АСТ, АЛТ) • Креатинкиназа (КФК общая, КФК-МВ) • Лактатдегидрогеназа (ЛДГ, фракции 1 -2) • Миоглобин • Тропонин

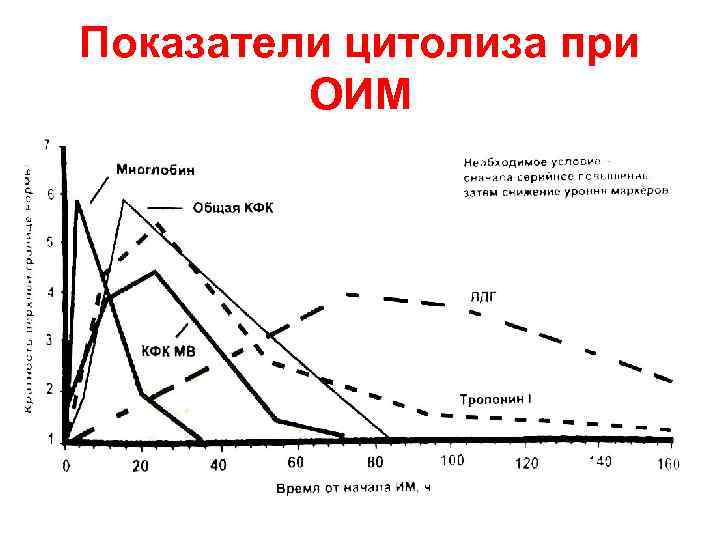
Показатели цитолиза при ОИМ

Болевой синдром и как с ним бороться • Причина : нарушения метаболизма с накоплением недоокисленных продуктов. • Проявления: сжимающая (или иная, но интенсивная) боль с возможной широкой иррадиацией продолжительностью более 30 минут, не купируемая нитратами. Локализация боли: – Типичная: за грудиной – Атипичная: • • • Абдоминальная – в эпигастрии Под лопаткой В области шеи , челюсти В области верхушки сердца В правой половине грудной клетки Дискомфорт, не воспринимаемый как боль • Тактика: боль нужно купировать как можно быстрее во избежание осложнений ( болевой шок, нарушения ритма и пр. )

Купирование боли (тактика медсестры) • • • Покой (строгий постельный режим) Контроль частоты пульса, АД, ЧДД Доступ кислорода (свежего воздуха) Нитраты сублингвально Аспирин (разжевать)-как дезагрегант Зависимые вмешательства: – Наркотические анальгетики (морфин, промедол, фентанил) – Инфузии нитратов (нитроглицерин, изосорбида динитрат)-медленно!!!

Сердечная недостаточность • В подавляющем большинстве случаев – острая левожелудочковая • Причины: – нарушение сократительной активности пораженных участков миокарда – Нарушения ритма сердца • Проявления: – Сердечная астма → отек легких – Кардиогенный шок – Нарушения кровообращения в других органах (кардиоцеребральная форма)

Помощь при отеке легких • Симптомы : удушье, цианоз, кашель с пенистой мокротой, влажные хрипы в легких, в т. ч. дистанционные • Тактика м/с: – – – Срочный вызов врача Возвышенное положение (сидя с упором на руки) Ингаляции кислорода с пеногасителем Контроль ЧСС, ЧДД, АД Венозные жгуты на конечности Зависимые вмешательства: лазикс , инфузии нитроглицерина, другие вазодилататоры, противоаритмические и кардиотоники ( в зависимости от цифр АД и нарушений ритма – эналаприлат, лидокаин, допамин и др. )- по назначению врача

Лечение кардиогенного шока • Горизонтальное положение с приподнятыми ногами • Контроль АД, ЧСС, ЧДД • Ингаляции кислорода • Инфузионная терапия: – Допамин 2 -5 мкг/кг/мин – Препараты, улучшающие метаболизм миокарда (ГИКС, неотон и др. ) • Лечение причины (ОИМ) • Механические устройства (баллонная контрпульсация, искусственный левый желудочек и др. )

Аритмии при ОИМ • Мерцательная аритмия (фибрилляция предсердий – ФП) – Контроль ЧСС, дефицита пульса, АД, ЧДД – Новокаинамид – Амиодарон (кордарон) – Пропафенон – Электроимпульсная терапия – При невозможности купирования –коррекция ЧСС: • Бета –адреноблокаторы • Врапамил • Дигоксин

Желудочковые нарушения ритма • Экстрасистолия: – Лидокаин – Соталол • Пароксизмальная тахикардия – При неободимости – сердечно-легочная реанимация – Лидокаин – Магния сульфат – ЭИТ • Фибрилляция желудочков – Сердечно-легочная реанимация – Дефибрилляция (ЭИТ)

Атипичные фомы инфаркта миокарда • • • Абдоминальная Астматическая Кардиоцеребральная Аритмическая Безболевая (амбулаторная, малосимптомная)

Принципы лечения инфаркта миокарда • Купирование боли • Защита миокарда от гипоксии – Строгий постельный режим (в первые дни) – β-блокаторы – кислородотерапия • Восстановление коронарного кровотока – Фибринолиз – Антикоагулянты – Реваскуляризация миокарда • • Коррекция сердечной недостаточности Коррекция нарушений ритма и проводимости Ранняя реабилитация (при неосложнённом ИМ) Профилактика повторного ИМ (коррекция липидного обмена, дезагреганты)

Тактика ведения неосложненного инфаркта миокарда • В стационаре – При неосложненном ИМ передней локализации 10 -12 суток – При ИМ задне-нижней локализации – 5 -7 дней – При ТБКА (транслюминальной баллонной коронарной ангиолпастике) сроки могут быть сокращены • Перевод в отделение реабилитации либо на амбулаторное лечение – Устарнение факторов риска повторного ИМ – Коррекция СН и нарушний ритма – Трудовая и физическая реабилитация

Медикаментозная терапия после выписки • • β-адреноблокаторы Антиагреганты Коррекция липидного обмена (статины) При СН, диабете или АГ – ингибиторы АПФ (при непереносимости – АРА) • Наблюдение и обследование у кардиолога – В первые 3 дня после выписки – В дальнейшем 1 раз в месяц (при стабильном течении) – в течение полугода – Затем 1 -2 раза в год + по необходимости
Источник

Сердечные заболевания – самая частая причина смерти людей, возрастом от 30 до 70 лет.
Инфаркт миокарда представляет собой нарушение кровоснабжения сердца, в результате чего возникает некроз его тканей. Орган уже не может работать так, как раньше, что влечет за собой возникновение сопутствующих заболеваний.
Площадь поражения тканей зависит от того, насколько профессионально и быстро была оказана первая помощь. Узнайте все о правилах помощи больным от медсестер при инфаркте и сестринском процессе.
Каких результатов должна добиться медсестра
Большинство случаев летального исхода при инфаркте миокарда возникает в первые несколько часов после диагностирования заболевания. В этот период времени, буквально, жизнь и здоровье пациента находится в руках медсестры.
Чтобы снизить риски, необходимо:
- помочь больному справиться с нарастающей паникой и стрессом (чем больше волнуется пациент, тем более разрушительными будут последствия);
- использовать анальгетики и бета-блокаторы (при отсутствии противопоказаний);
- при невозможности купирования боли нитроглицерином дать пациенту более сильные препараты (они могут сочетаться с седативными средствами);
- при подъеме сегмента ST на ЭКГ применить тромболизис и антикоагулянты;
- при необходимости, дать наркоз (кислород с закисью азота).
Главная задача медсестры в первые минуты после инфаркта миокарда – это стабилизировать состояние пациента. И если не улучшить его, то, хотя бы, попытаться замедлить некроз тканей сердца.
Неотложная помощь до прибытия врача
Чтобы снизить риски для больного при инфаркте миокарда, а также стабилизировать его состояние, действия медсестры должны быть следующими:
- Постараться успокоить пациента, не дать ему поддаться панике.
- Измерить артериальное давление, посчитать количество сердечных ударов минуту.
- Дать оценку показаниям сердечного ритма сердца.
- Обеспечить больному стабильное и удобное положение тела (сидя или лежа). Желательно, чтобы вся неудобная и тесная одежда была снята, а также в помещение поступал свежий воздух.
- По мере возможности, способствовать устранению болевых симптомов (как правило, применяют Морфин, Промедол, Дроперидол и др. препараты). Кроме того, вод язык дают валидол или нитроглицерин.
- Согреть больного: в ноги положить грелку, а на грудь поставить горчичники.
- Постоянно наблюдать за ритмом сердца и показателями артериального давления.
- При ухудшении состояния человека с инфарктом, необходимо осуществлять реанимационные действия до приезда скорой помощи: непрямой массаж сердца и дыхание рот в рот.

Чтобы уменьшить степень осложнений при инфаркте, используют следующие препараты:
- гепарин (для замедления возникновения тромбов вводится внутривенно 6-10 единиц);
- нитраты (улучшают кровоток, что замедляет и предотвращает некроз тканей);
- фибринолитики (увеличивают просвет вен и позволяют избежать некроза миокарда. Противопоказаны при внутренних кровоизлияниях, нарушениях свертываемости крови и онкозаболеваниях).
О того, насколько правильно или рационально будет оказана сестринская помощь при инфаркте, будет зависеть здоровье и восстановление больного, а также наличие или отсутствие необратимых последствий.
Уход в период стационарной реабилитации
В период стационарной реабилитации комплекс мер по уходу за больным, перенесшим инфаркт миокарда, включает:

- Контроль за соблюдением постельного режима хотя бы на протяжении 2-3 дней. Если больной находится в лежачем положении больше недели, то ежедневно следует проводить профилактику и обработку пролежней.
- Постоянный мониторинг показателей сердечной деятельности. Самые главные показатели – частота пульса, частота дыхания и значения артериального давления.
- Следить и принимать участие в составлении правильно подобранного рациона. Питание должно быть частым, но небольшими порциями, примерно, 100-150 грамм пищи на один прием. Она должна быть легкоусвояемая, а также не перегружать кишечник.
- Соблюдение правил гигиены. Все процедуры, в том числе, купание, умывание, а также мочеиспускание и дефекация должны происходить строго в положении лежа. Если у больного более 2 дней не было дефекации, то можно прибегнуть к помощи слабительных средств.
- Выполнение массажа. Любые чрезмерные физические нагрузки в период стационарной реабилитации противопоказаны. Но для того чтобы более или менее сохранить тонус мышц, необходимо регулярно массажировать конечности больного (особое внимание стоит уделить ступням), а также давать пациенту некоторое время (не более 15 минут в день) проводить в положении сидя.
После того, как пациенту становится лучше (период улучшения, при отсутствии серьезных осложнений, наступает спустя 5-7 дней после перенесенного инфаркта), больному разрешают больше сидеть, а также самостоятельно передвигаться на небольшие расстояния. Гигиенические процедуры он может проводить уже самостоятельно.
Вмешательства в амбулаторных условиях
После выписки домой из медицинского учреждения период реабилитации больного не заканчивается. Чтобы сердце функционировало в правильном ритме, необходимо:

Проконсультировать больного о необходимости соблюдения определенной диеты. Обычно, ее назначает лечащий врач. Больному необходимо отказаться от большого количества потребляемого холестерина, транс-жиров и вредных пищевых добавок.
Если питание не сбалансировано, и, в большинстве, включает в себя жирную, острую и копченую пищу, то риск осложнений и возникновения вторичного инфаркта возрастает в несколько раз.
- Рассказать о пользе физических нагрузок. Пациент может заниматься самостоятельно, либо посещать специальные занятия. Без физиотерапии восстановление после инфаркта будет очень медленным и неполноценным.
- Провести профилактическую беседу о вреде алкоголя и курения. До больного нужно попытаться донести, что обе эти вредные привычки необходимо полностью исключить из его жизни.
- Санаторное лечение. Чтобы поддержать организм, можно отправить больного на некоторое время в санаторий или профилакторий, специализирующийся на людях, перенесших инфаркт миокарда. В таких учреждениях оказывается полный комплекс мер, рекомендованных таким больным.
Кроме всего вышеперечисленного, пациенту необходимо рассказать о графике обязательных обследований, а также своевременного наблюдения у лечащего врача.
Возможные проблемы и пути их решения
К самым распространенным проблемам больных, перенесших инфаркт миокарда можно отнести следующие:
Соблюдение постельного режима. Решение:
- следить за распорядком дня пациента;
- обеспечивать назначенными витаминами и препаратами;
- проводить наблюдение за показателями гемодинамики;
- строго выполнять все предписания врача;
- не опускать самодеятельности пациента.
Тахикардия. Решение:
- проследить за соблюдением постельного режима больным;
- следовать указаниям лечащего врача.
 Боли в грудине. Решение:
Боли в грудине. Решение:
- дать обезболивающие препараты (по согласованию с врачом);
- поставить горчичник на грудь;
- обеспечить поступление свежего воздуха в помещение, где находится пациент.
Паника и страх за свою жизнь. Решение:
- вызвать врача;
- зафиксировать показатели ЭКГ;
- ввести обезболивающие препараты (по согласованию с врачом);
- направить в реанимационное отделение (при необходимости).
Острая сердечная недостаточность. Решение:
- вызвать врача;
- дать больному кислород;
- обеспечить прием необходимых лекарств.
Главная роль медсестры – это строго соблюдать все предписания лечащего врача. Но, помимо технической стороны контроля над состоянием больного, важно наладить с ним эмоциональный контакт.
Человек быстрее пойдет на поправку, если будет знать, что о нем заботятся, проявляют сочувствие и консультируют по любым волнующим его вопросам.
Источник
Тема 2.3.5 Сестринский процесс при ИБС, инфаркте миокарда.
План лекции:
· ИБС: определение, этиология.
· Инфаркт миокарда – определение.
· Этиология.
· Классификация,
· Клиническая картина.
· Атипичные варианты инфаркта миокарда.
· Диагностика.
· Лечение.
· Неотложная помощь при инфаркте миокарда.
· Осложнения.
· Реабилитация.
· Сестринский процесс.
ИБС
Ишемическая болезнь сердца – заболевание миокарда, обусловленное острым или хроническим несоответствием потребности миокарда в кислороде и реального коронарного кровоснабжения сердечной мышцы вследствие поражения коронарных артерий. В миокарде развиваются участки ишемии, ишемического повреждения, некрозов, рубцовых полей.
Этиология.
• Атеросклероз коронарных артерий является морфологической основой ИБС в 95% случаев.
• Другие причины: врожденные аномалии развития коронарных артерий, аортальные пороки сердца, сифилитический аортит и др.
•
Факторы риска ИБС
1. Немодифицируемые (неизменяемые):
• возраст старше 50-60 лет.
• Пол (мужской).
• Отягощенная наследственность.
2. Модифицируемые (изменяемые):
• Дислипидемия (гиперхолестеринемия, высокий уровень триглицеридов и атерогенных липопротеинов, низкий уровень антиатерогенных липопротеинов).
• Артериальная гипертензия.
• Курение.
• Ожирение.
• Сахарный диабет.
• Гипергликемия.
• Гиподинамия.
• Нерациональное питание.
Инфаркт миокарда
Инфаркт миокарда – ишемический некроз сердечной мышцы, развивающийся в результате острой недостаточности коронарного кровообращения.
Инфаркт миокарда является одной из самых распространенных причин смертности и инвалидизации населения.
Этиология.
· У 98% больных инфаркт миокарда возникает из-за прогрессирующего стенозирующего атеросклероза коронарных артерий.
· Тромбоз коронарных артерий.
· Выраженный спазм коронарных артерий, слабое развитие коллатералей и увеличение потребности миокарда в кислороде на фоне нагрузки являются усугубляющими факторами, ведущими к увеличению объема очага некроза.
Классификация
1. По величине и глубине поражения сердечной мышцы:
· Инфаркт миокарда с зубцом Q – трансмуральный ИМ.
· Инфаркт миокарда без зубца Q- нетрансмуральный ИМ.
2.По характеру течения заболевания: первичный, повторный, рецидивирующий.
3. По стадии течения заболевания:
· острейший период – до 2 часов от начала ИМ;
· острый период – до 10 дней от начала ИМ;
· подострый период – с 10 дня до конца 4-8 недели;
· постинфарктный период – после 4-8 недели.
Клиническая картина
Острейший период – от момента возникновения ишемии до начала формирования очага некроза.
· Болевой синдром является самым характерным признаком:
– Характер боли: сильная давящая, сжимающая (сравнивают с обручем или железными клещами, сдавливающими грудную клетку) или жгучая интенсивная («пожар в груди», «ощущение кипятка») или более интенсивные, выраженные, чем обычный приступ стенокардии.
– Локализация боли – загрудинная область, может захватывать всю переднюю поверхность грудной клетки, в некоторых случаях боль локализуется в эпигастральной области (при поражении нижней или нижнебоковой стенки левого желудочка).
– Иррадиация боли как правило в левую руку, левую кисть, левую лопатку, межлопаточную область, шею, нижнюю челюсть, реже в правое плечо, правую руку.
– Продолжительность боли от нескольких десятков минут (всегда более 20-30 минут), иногда несколько часов.
– Купирование боли. Боль при инфаркте миокарда не купируется приемом нитроглицерина под язык. Боль купируется наркотическими аналгетиками (введением морфина внутривенно), использованием нейролептаналгезии, наркоза закисью азота.
Во время болевого приступа пациенты испытывают чувство страха смерти, обреченности, тоски, они беспокойны, возбуждены. Они мечутся от боли, кричат, стонут, часто меняют положения в постели, встают, беспокойно ходят по комнате и т.п.
· Сердцебиения, перебои, ощущение замирания в области сердца.
· Общая слабость, потливость.
· Одышка или ощущение нехватки воздуха.
· Головокружение, обморочное состояние.
· Тошнота, рвота.
· Артериальное давление может незначительно повыситься, но затем нормализуется. При обширном инфаркте миокарда часто наблюдается гипотензия.
Атипичные варианты инфаркта миокарда.
Абдоминальный (гастралгический) вариантнаблюдается при заднем инфаркте миокарда и проявляется интенсивными болями в эпигастральной области, иногда в области правого подреберья или во всей правой половине живота, часто сопровождаются тошнотой, рвотой, не приносящей облегчения, отрыжкой воздухом, вздутием живота. В редких случаях бывают поносы.
Астматический вариантпротекает с типичной клинической симптоматикой острой левожелудочковой недостаточности: возникающее внезапно ночью или в ранние утренние часы удушье, сопровождающееся чувством нехватки воздуха, кашлем с пенистой мокротой, испугом, общей слабостью, бледностью, похолоданием конечностей, снижением артериального давления. Чаще развивается у лиц пожилого возраста, страдающих гипертонической и ишемической болезнью, хронической сердечной недостаточностью.
Аритмический вариантначинается приступом пароксизмальной мерцательной аритмии, пароксизмальной тахикардии, Нарушениями проводимости. Боль может отсутствовать.
Церебральный вариантпроявляется признаками динамического нарушения мозгового кровообращения – головная боль, головокружение, чувствительные и двигательные расстройства.
Источник
