Лакунарный инфаркт головного мозга восстановление

Лакунарный инфаркт мозга — ишемический инсульт, охватывающий небольшой участок церебральных тканей, в котором затем формируется лакуна. Очаги инсульта могут иметь множественный характер. Клиническая картина состоит из различных очаговых симптомов, не достигающих тяжелой степени выраженности. В последующем возможно прогрессирование когнитивного дефицита. Диагностика проводится силами клинических и инструментальных исследований с учетом того, что малые лакуны могут не регистрироваться методами нейровизуализации. Комплексное лечение включает этиопатогенетическую, сосудистую, нейропротекторную и симптоматическую терапию.
Общие сведения
Лакунарный инфаркт мозга (лакунарный инсульт) — вид острого нарушения мозгового кровообращения, морфологическим исходом которого является формирование небольшой полости (лакуны) на месте погибшей в результате ишемии церебральной ткани. Термин «лакуна» появился в практической медицине в 1843 г. благодаря Фендалю, который впервые дал такое название выявленным на аутопсии пациентов с артериальной гипертензией церебральным полостям. Подробно лакунарный инфаркт мозга был описан в 1965г. Фишером, который определил его связь с гипертонической энцефалопатией.
В наше время на долю лакунарного инсульта приходится около трети всех ишемических инсультов. В связи с небольшим размером лакун (от 1 до 15-20 мм), умеренными и даже легкими клиническими проявлениями лакунарный инфаркт мозга считался относительно доброкачественным. Однако клинические наблюдения привели специалистов в области неврологии к выводу, что данная патология является причиной формирования когнитивного дефицита, вторичного паркинсонизма и психических расстройств.
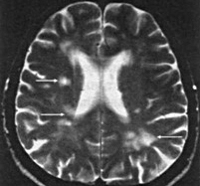
Лакунарный инфаркт мозга
Причины лакунарного инфаркта мозга
Лакунарный инсульт возникает вследствие нарушения прохождения крови по одному из перфорантных артериальных сосудов мозга. В 80% случаев зона инфаркта располагается в белом церебральном веществе подкорковых структур и внутренней капсулы, в остальных случаях — в мосту мозга и стволе. В большинстве случаев церебральный инфаркт лакунарного типа возникает на фоне хронической артериальной гипертензии и связан с обусловленными ею изменениями стенки перфорантных сосудов — церебральной микроангиопатией. Морфологически это может быть гиалиноз, внутрисосудистое отложение липидных наслоений, фиброзное замещение мышечных и эластических структур сосудистой стенки, фибриноидный некроз. Подобные изменения влекут за собой значительное сужение и окклюзию просвета артерии, в результате нарушается кровоснабжение питаемого ею участка церебральных тканей. В этой зоне развивается ишемия и некроз. Со временем на месте погибших клеток формируется лакуна.
На долю церебральной микроангиопатии приходится около 75% лакунарных инфарктов. Среди ее этиофакторов наряду с гипертонией выступает атеросклероз, сахарный диабет, алкоголизм, хроническая обструктивная болезнь легких, хроническая почечная недостаточность с повышением концентрации креатинина в крови, в редких случаях — инфекционные и аутоиммунные поражения сосудов. Четверть случаев лакунарных инфарктов обусловлена атеро- и кардиоэмболией (при кардиосклерозе после перенесенного инфаркта миокарда, мерцательной аритмии, клапанных пороках сердца), окклюзией брахиоцефальных артерий.
Симптомы лакунарного инфаркта мозга
Зачастую лакунарный инсульт отличается дебютом с быстрым развитием очаговой симптоматики в течение 1-2 часов. Однако возможно и постепенное начало с нарастанием симптомов в период от 3 до 6 суток. В ряде случаев отмечаются предшествующие транзиторные ишемические атаки. Характерным является отсутствие общемозговых проявлений, корковых расстройств и менингеального симптомокомплекса, сохранность сознания. Могут наблюдаться гемипарезы, сенсорные нарушения по гемитипу, атаксия, дизартрия, тазовая дисфункция, псевдобульбарный синдром. Возможны изолированные моторные, атаксические или сенсорные расстройства, а также смешанные неврологические проявления. Зачастую наблюдается депрессия и легкие нарушения когнитивных функций.
Когнитивный дефицит может состоять в затрудненном запоминании новой информации, ухудшении памяти на текущие события, снижении способности к концентрации внимания и качества интеллектуальной деятельности. Отмечается некоторая замедленность мыслительных процессов, сложность с переключением внимания с одной задачи на другую или, наоборот, с сосредоточением над выполнением одной задачи. С течением времени после перенесенного лакунарного инфаркта когнитивные расстройства могут значительно нарастать. Развиваются тяжелые нарушения памяти, снижается способность воспринимать и усваивать информацию (гнозис), теряются двигательные навыки (праксис).
Клиническая симптоматика церебрального инфаркта зависит от его расположения. Однако при любой локализации неврологический дефицит остается на уровне легкой или умеренной степени, а течение никогда не бывает тяжелым. В ряде случаев отмечается «немое» субклиническое течение лакунарного инсульта, при котором его проявления вообще отсутствуют. Подобное мнимое благополучие является прогностически неблагоприятным, поскольку зачастую наблюдается при множественных инфарктах, не дает возможности своевременного оказания квалифицированной медпомощи и со временем часто приводит к формированию тяжелых когнитивных расстройств.
Диагностика лакунарного инфаркта мозга
При постановке диагноза неврологом учитываются наличие в анамнезе гипертонической болезни, тяжелой аритмии, сахарного диабета, хронической ишемии головного мозга, транзиторных ишемических атак; особенности клинической картины инсульта (легкая или умеренная очаговая симптоматика при отсутствии общемозговых проявлений); данные инструментальной диагностики. В ходе офтальмоскопии на консультации офтальмолога зачастую выявляются признаки микроангиопатии: сужение ретинальных артериол, дилатация центральной вены сетчатки.
Визуализировать очаг лакунарного инсульта можно при помощи КТ или МРТ головного мозга. Однако, если зона инсульта слишком мала, то на томограммах она не видна. В подобных случаях диагноз основывается преимущественно на клинике. В рамках поиска причины мозгового инфаркта осуществляется УЗДГ сосудов головы, исследование липидного спектра крови. У пациентов моложе 45 лет необходимо исключить системный васкулит, обменные заболевания, антифосфолипидный синдром и др. Понимание этиологии сосудистых нарушений имеет ведущее значение для построения адекватной профилактики повторных инсультов.

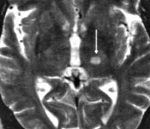
КТ головного мозга. Лакунарный инфаркт в области левого таламуса
Лечение лакунарного инфаркта мозга
Этиопатогенетическая составляющая терапии лакунарного инсульта направлена на нормализацию и поддержание адекватных цифр артериального давления, предупреждение кардиоэмболии, коррекцию липидного обмена. Пациенты с гипертонией и сердечной патологией параллельно курируются кардиологом. Им назначается гипотензивная терапия, антитромботические препараты (варфарин, гепарин, ацетилсалициловая к-та, клопидогрел). Лечение гепарином и варфарином показано пациентам с кардиоэмболической этиологией лакунарного инсульта и высокой вероятностью его повтора (после инфаркта миокарда, при фибрилляции предсердий, наличии искусственного сердечного клапана и т. п.). Ацетилсалициловая к-та применяется при наличии микроангиопатии церебральных сосудов, принимается внутрь в индивидуальной дозе, может назначаться в комбинации с дипиридамолом. Коррекция липидного состава крови осуществляется при помощи статинов (ловастатина, симвастатина и пр.).
С целью восстановления церебральной гемодинамики и микроциркуляции в качестве церебрального спазмолитика может применяться ницерголин, рекомендованы винпоцетин, пентоксифиллин. При когнитивном дефиците для предупреждения деменции проводится нейротропная терапия, включающая нейропротекторы (ипидакрин, амантадин, холин), фармпрепараты гинкго билоба, ноотропы (мемантин, пирацетам). Отмечен положительный эффект специальных занятий для тренировки внимания, памяти и мышления. При наличии депрессивного синдрома схему лечения дополняют антидепрессантами (флуоксетином, кломипрамином, мапротилином, амитриптилином).
Прогноз
Исход перенесенного лакунарного инфаркта относительно благоприятен. На фоне своевременной и интенсивной терапии возможно полный регресс неврологического дефицита. Однако в течение нескольких лет от момента инфаркта у 30% пациентов прогрессируют когнитивные расстройства, приводящие к развитию сосудистой деменции и психических отклонений. Еще чаще возникают симптомы сосудистого паркинсонизма. Вероятность указанных осложнений значительно повышается при повторных лакунарных инсультах, частота которых достигает 12%. Исследования отдаленных последствий показали, что спустя декаду после лакунарного инсульта в живых осталась лишь треть пациентов, большинство из которых страдали деменцией.
Профилактика
Первичная профилактика лакунарного инфаркта подразумевает своевременную коррекцию артериальной гипертензии, регулярный прием аспирина нуждающимися в противоагрегантной терапии пациентами с кардиоваскулярной патологией, адекватную терапию хронической цереброваскулярной недостаточности. Для профилактики рецидива лакунарного инсульта рекомендован длительный прием аспирина, при наличии выраженной окклюзии брахиоцефальных артерий возможно оперативное лечение цереброваскулярной недостаточности – каротидная эндатерэктомия, создание экстра-интракраниального анастомоза. С целью предупреждения усугубления когнитивных расстройств пациентам, перенесшим лакунарный инсульт, необходимо проходить повторные курсы комбинированной сосудисто-нейротропной терапии.
Источник
Лакунарный инсульт – вариант ОНМК ишемического типа. В мире ежегодно диагностируется более 15 млн. случаев инсульта, который становится причиной инвалидизации и социальной дезадаптации. До 40% пациентов, перенесших инсульт, умирают на протяжении следующего года. Доля инсультов ишемического типа в общей массе ОНМК составляет 70-85%. Лакунарная форма является подтипом ишемического инсульта и в его структуре занимает 15-30%.
Характеристика
Лакунарный инсульт – это такая форма нарушения кровотока в системе головного мозга, которая относится к ОНМК ишемического типа, что предполагает схожие механизмы развития. Патология характеризуется появлением множественных мелких (диаметр преимущественно не превышает 15 мм) очагов, сосредоточенных в нескольких или одном артериальном бассейне.
Лакунарный инсульт – это прекращение кровотока на ограниченном участке мозга, который снабжается 1 небольшой (диаметр просвета около 40–80 мкм) артерией, что приводит к патологическим процессам, протекающим по ишемическому типу. Лакунарный инсульт развивается как следствие болезней сосудов, питающих головной мозг.
Слабо развитая система коллатерального кровообращения в бассейнах мелкокалиберных перфорирующих (соединяющих поверхностные и глубокие сосуды в церебральной кровеносной сети) артерий обуславливает острую недостаточность кровоснабжения ограниченного участка ткани при сужении или закупорке сосудистого русла. Стеноз (сужение) или закупорка русла происходят вследствие причин:
- Липогиалиноз (утолщение сосудистых стенок фракциями гиалиновой природы с последующим сужением просвета).
- Фибриноидный некроз (отмирание тканей стенок сосуда и соединительных волокон).
- Микроатерома (мелкие кистозные образования на артериальных стенках).
- Тромбоз (закупорка сосудистого просвета кровяным сгустком).
Перечисленные факторы способствуют образованию локального очага ишемии, где при ее хроническом течении происходит инфаркт мозга. Локализация патологического очага – чаще глубинные слои полушарий или мозговой ствол. По данным нейровизуализации, 80% очагов обнаруживается в перивентрикулярной (рядом с желудочковой системой) зоне, таламусе и в области базальных ганглиев. Остальные 20% очагов выявляются в зоне мозгового ствола и мозжечка.
Корковые отделы не вовлекаются в патологический процесс, что обусловлено наличием разветвленной капиллярной сети, которая обеспечивает коллатеральный (обходной, параллельный основному руслу) кровоток. Лакуна – то же самое, что патологический очаг, полость в мозговом веществе, которая образуется в процессе развития лакунарного инфаркта (повреждение нервной ткани, спровоцированное недостаточностью кровоснабжения с последующими некротическими изменениями в ней). Особенности ЛИ:
- Клиническая картина представлена одним из вариантов лакунарного синдрома.
- Нейровизуализация (КТ, МРТ) показывает удовлетворительное состояние мозговых структур или наличие небольших очагов ишемии и некроза, не превышающих в диаметре 15 мм, субкортикальной (подкорковой) или стволовой локализации.
- Хроническое течение с эпизодами обострения.
Лакунарный инфаркт – это такое состояние, которое характеризуется повреждением вещества головного мозга, что обусловлено хронической или острой недостаточностью кровоснабжения участка мозговой ткани. Лакунарный инсульт (инфаркт) обозначен в перечне заболеваний МКБ-10 под кодом «163.9» (инфаркт неуточненной этиологии).
Какие сосудистые средства и нейропротекторы наиболее активны при ишемии мозга?
Для поддержки и развития коллатерального кровотока применяются такие препараты, как Кавинтон, Ницерголин, Циннаризин, Эуфиллин. В современной неврологии не рекомендуются эти средства в связи с выявленным «синдромом обкрадывания» (усиление кровотока через расширенные коллатерали еще более увеличивает зону ишемии, поскольку кровь оттекает в новое русло).
Необходимость активизации обмена веществ и образования энергии в поврежденных клетках мозга требует лекарств с нейропротекторным и антиоксидантным действием. Для этого применяются: Глицин, Семакс, Церебролизин, Ноотропил, Мексидол, Кортексин.
Современный уровень медицины учитывает доказательную базу клинической эффективности. А ее, к сожалению, по этим препаратам не существует. Тем не менее, многие неврологи считают применение практически эффективным и обоснованным.
Причины возникновения и патогенез
Основная причина лакунарного инсульта – ишемические процессы на локальном участке мозга. В патогенезе лакунарного инсульта, который является вариантом ОНМК ишемического типа, участвуют заболевания сосудов, питающих головной мозг. Церебральная микроангиопатия (масштабное поражение капилляров), провоцирующая развитие ОНМК лакунарного типа, обусловлена факторами: атеросклерозом стенозирующего типа (проявляется сужением сосудистого просвета), устойчивой артериальной гипертензией.
В стенках перфорантных сосудов происходят патологические изменения – липогиалиноз и микроатерома. Формирование атеромы с последующим разрастанием соединительной ткани приводит к устойчивому сокращению сосудистого просвета. Нарушение архитектоники (нормальное строение) сосудистой стенки сопровождается отложением гиалина (стекловидное вещество белкового происхождения) под слоем интимы и инфильтрацией (пропитывание) макрофагами (клетки, взаимодействующие с бактериями, отмершими клетками, чужеродными для организма частицами, и устраняющие их).
Реже недостаточность кровоснабжения участка мозга связана с церебральной эмболией, когда эмбол (частица, присутствующая в кровотоке, но не типичная для крови) закупоривает не перфорантный сосуд, а питающую его артерию. Очаги лакунарного инфаркта выявляются у 50% пациентов с диагностированным эндокардитом (воспаление внутренней оболочки сердца) инфекционного генеза, что обусловлено закупоркой эмболами мелких церебральных сосудов.
В этом случае очаги поражения нервной ткани чаще обнаруживаются в бассейне концевых ответвлений средних церебральных артерий или в глубинных слоях полушарий. Данные нейровизуализации, свидетельствующие о наличии лакун у пациентов, которые не страдают сахарным диабетом или артериальной гипертензией, подтверждают эмболическую природу некоторых лакунарных инфарктов. Микроангиопатия может развиваться без участия артериальной гипертензии под воздействием других провоцирующих факторов:
- Почечная недостаточность.
- Заболевания печени.
- Дисфункция поджелудочной железы.
- Алкоголизм.
Перечисленные заболевания сопровождаются повреждением мелкокалиберных церебральных сосудов, что проявляется повышением проницаемости тканей сосудистой стенки. В данном случае ведущая роль в патогенезе отводится периваскулярному (в мозговой ткани, прилегающей к церебральному сосуду) отеку, а не ишемии.
Инфаркт лакунарного типа обуславливает и является предвестником развития обширного инсульта. Очаги ишемии отличаются малыми размерами, возникают как следствие непроходимости небольшой артерии, снабжающей кровью локальный участок. Патологические процессы, участвующие в патогенезе:
- Дисфункция эндотелия стенок капилляров.
- Микроэмболия (присутствие в крови частиц, не свойственных физиологической жидкости, что часто приводит к закупорке сосудистого просвета).
- Окклюзия (непроходимость) сосудистого русла.
- Олигемия (уменьшение общего количества крови в кровеносной сети), которая чаще развивается на фоне микроангиопатии, мерцательной аритмии, протекающей в хронической форме, сердечной недостаточности.
Лакунарный инсульт – это такая патология, которая может привести к развитию деменции даже при наличии единичных лакун в стратегически важных зонах мозга (белое вещество в области лобных долей, угловая извилина, медиобазальный, расположенный ближе к срединной плоскости корковый слой височного отдела), ответственных за интеллектуальную деятельность, что объясняет важность своевременной диагностики и лечения.
К чему приводит нелеченный лакунарный инсульт?
Нарушение режима и лечения вместо полного восстановления ведут к повторным инсультам. Наиболее частым последствием от лакун в тканях мозга бывает постепенное изменение психического статуса больного:
- развиваются «провалы» памяти, человек забывает не только имена, но и близких людей;
- затрудняется общение из-за повышенной нервозности, доходящей до истерии, плаксивости;
- человек дезориентирован в месте и во времени, не понимает, где находится, заново «проживает» период молодости.
Больной становится беспомощным, теряет критичность к своим поступкам, требует постоянного терпеливого ухода
Симптоматика
Инфаркты лакунарного типа в 80% случаев протекают бессимптомно, что препятствует своевременной диагностике. Бессимптомные инфаркты, сочетающиеся с диффузным поражением белого вещества, приводят к когнитивным нарушениям, которые ассоциируются с сосудистой деменцией и являются предикторами (прогностический критерий) инсульта ишемического или геморрагического типа.
Уровень снижения когнитивных функций коррелирует с количеством перенесенных эпизодов ОНМК. Другие факторы, влияющие на ухудшение высших корковых функций: артериальная гипертензия, сахарный диабет в анамнезе. Лакунарный инсульт – это нарушение кровообращения на локальном участке мозговой ткани. Симптомы выражены в острый период. Проявления при хроническом течении чаще незначительны и связаны преимущественно с нарушением когнитивных функций:
- Ухудшение памяти и мыслительной деятельности.
- Снижение работоспособности.
- Быстрая утомляемость.
- Раздражительность, эмоциональная лабильность.
Большинство лакунарных инсультов, которые затрагивают локальные участки головного мозга, остаются не диагностированными даже в острой стадии течения из-за отсутствия выраженных симптомов. В стадии хронического течения чаще наблюдаются моторные расстройства, в том числе нарушение двигательной координации. Выделяют 5 типичных лакунарных синдромов (комплекс симптомов):
- Двигательный. Проявляется изолированной гемиплегией (паралич, невозможность совершения произвольных движений в одной половине туловища).
- Сенсорный. Проявляется изолированной гемигипестезией (ухудшение чувствительности в одной половине туловища).
- Смешанный (сенсомоторный).
- Дизартрии (расстройство речи, связанное с нарушением иннервации мышц речевого аппарата) и неловкой кисти (мышечная слабость, парез руки).
- Атактический гемипарез (нарушение равновесия с отклонением туловища в одну сторону, сопровождающееся головокружением и затруднениями при совершении произвольных точных движений).
У 60% пациентов обнаруживаются сочетанные неврологические симптомы. При лакунарном инфаркте пациенты обращаются за медицинской помощью по поводу патологических состояний и заболеваний, затрагивающих головной мозг, таких как дисциркуляторная энцефалопатия и неврологическая симптоматика (моторная дисфункция, нарушение двигательной координации, расстройство чувствительности). У многих пациентов в анамнезе выявляются повторные ТИА (ишемическая атака преходящего типа).
Диагностика
Клиническая картина при лакунарном инсульте не дает представления о точных причинах патологии. При эмболическом генезе в ходе исследования в формате МРТ выявляется диффузное очаговое поражение мозговой ткани в сочетании с эмболией кардиального или артерио-артериального типа. Микроэмболические сигналы наблюдаются в ходе допплеровского сканирования в области церебральных артерий. Общие диагностические мероприятия:
- Анализ факторов риска, провоцирующих инсульт.
- Определение неврологического статуса.
- Нейровизуализация (МРТ, КТ) мозговых структур.
- Эхокардиография.
- Дуплексное сканирование церебральных артерий.
- Допплерография церебральных артерий.
Анализ крови проводится, чтобы определить биохимические характеристики крови и показатели свертываемости. В ходе нейровизуализации выявляются множественные мелкие очаги поражения мозговой ткани, лейкоареоз (некротизированные участки белого вещества), тканевую атрофию (истощение). МРТ считается более информативным методом для обнаружения диффузных очаговых поражений мозгового вещества. Показаны консультации невролога, кардиолога.
Лечение
Лакунарный инсульт преимущественно является осложнением артериальной гипертензии, по этой причине лечение направлено на коррекцию показателей артериального давления и нормализацию кровоснабжения головного мозга. Чтобы предотвратить прогрессирование ухудшения когнитивных функций, обусловленное нарушением церебрального кровотока хронического течения, применяют препараты групп:
- Корректоры церебрального кровообращения.
- Антиагреганты.
- Нейропротекторы.
Адекватное лечение артериальной гипертензии на 30% сокращает количество эпизодов ОНМК. Пациентам с инфекционным эндокардитом показано оперативное вмешательство с целью санации патологического очага с последующим назначением антибактериальных препаратов.
При стенозе, который сопровождается сужением сонной артерии на 50-70%, проводится каротидная эндартерэктомия (удаление эмбола, посторонних тканей, перекрывающих русло) или баллонная ангиопластика (очистка сосудистого русла и установка в полость суженной артерии стента для восстановления нормального кровотока).
Реабилитация
Помимо медикаментозной терапии, реабилитация включает в себя проведение таких мероприятий:
- Лечебная физкультура. Это специально разработанные физические упражнения, которые способствуют восстановлению пораженных групп мышц и суставов.
- Массаж. Массажные процедуры необходимы для улучшения кровообращения, восстановления работы опорно-двигательного аппарата, чувствительности определенных участков тела.
- Физиотерапевтические процедуры. К ним относятся: электростимуляция, биотоки.
- Диета. Корректируется рацион под стол №10.
Образ жизни
Чтобы больной полностью восстановился, требуется в корне изменить образ жизни. Для этого следует придерживаться таких правил:
- отказаться от пагубных привычек: курение, употребление спиртных напитков;
- регулярные прогулки на свежем воздухе;
- правильное питание;
- постоянный контроль уровня артериального давления.
Родственники больного должны проявлять терпение и особую чуткость, поскольку от их доброжелательного отношения зависит скорость выздоровления.
Последствия и прогноз
Последствия лакунарного инсульта связаны с нарушением функций головного мозга, что проявляется двигательными, сенсорными и когнитивными расстройствами. ЛИ – прогностический критерий, указывающий на высокий риск развития в ближайшем будущем обширного инсульта ишемического или геморрагического типа. По данным статистики, в России насчитывается более 1 млн. пациентов, у которых наблюдаются постинсультные осложнения.
Для лакунарного подтипа ишемического инсульта характерен меньший риск смертельного исхода, поэтому прогноз жизни относительно благоприятный, однако восстановление функций головного мозга у пациентов, перенесших ЛИ, проходит медленно и в меньшем объеме. Статистика показывает, ЛИ в 37% случаев вызывает устойчивые когнитивные расстройства умеренной и тяжелой степени, в том числе деменцию.
Лакунарный инсульт – предвестник ОНМК ишемического или геморрагического типа. Хроническое течение ишемии ограниченных, стратегически важных участков мозга может привести к развитию деменции и неврологических нарушений.
Симптомы
Первые признаки лакунарного ишемического инсульта могут проявляться уже через несколько часов, но иногда процесс затягивается на пару дней. Сигнализируют о приступе такие симптомы:
- сильная головная боль;
- онемение верхних/нижних конечностей;
- нарушение координации движений;
- самопроизвольное мочеиспускание и дефекация;
- пониженная чувствительность определенных участков на теле;
- ухудшение концентрации внимания;
- сниженная умственная активность.
Обратите внимание! В силу того, что обычно лакуны имеют маленькие размеры, многие симптомы имеют слабовыраженный характер.
Следует отличать и другие виды инсульта, о которых мы подготовили отдельные статьи: геморрагический, кардиоэмболический, стволовой, мозжечка, глаза, обширный, правой и левой стороны мозга, спинальный и микроинсульт.
( 2 оценки, среднее 4.5 из 5 )
Источник
