Витамины после инфаркта миокарда
Аскорбиновая кислота (витамин С) имеет большое значение в жизнедеятельности организма, участвует в окислительно-восстановительных процессах, в синтезе элементов соединительной ткани, в регуляции сосудистой проницаемости и т.д. Улучшает регенеративные процессы в очаге некроза у больных инфарктом миокарда. Физиологическая норма витамина – около 70-100 мг в сутки.
Больным всеми формами ИБС, в том числе инфарктом миокарда, аскорбиновую кислоту целесообразно назначать по 0,05-0,1 г 3 раза в день во время или после еды, а также в виде внутримышечных инъекций по 1 мл 5%-ного раствора 1-2 раза в день.
Действие аскорбиновой кислоты усиливается при одновременном назначении ее естественного синергиста витамина Р (рутина).
Тиамин (витамин B1) участвует во всех видах обменных процессов, особенно в углеводном. Физиологическая суточная потребность составляет около 2-5 мг. Больным всеми формами ИБС может назначаться внутрь по 5 мг 2-3 раза в день во время или после еды, а также внутримышечно по 1 мл 2,5%-ного раствора 1 раз в день. Тиамин может вызывать аллергические реакции, чаще при парентеральном введении.
Кокарбоксилаза (дифосфорный эфир тиамина) – готовая форма кофермента. В организме в процессе метаболизма тиамин фосфорилируется и превращается в коферментную форму – кокарбоксилазу. Выпускается в ампулах по 50 мг. Кокарбоксилаза наиболее показана при нарушениях обменных процессов в организме, особенно углеводного, что обычно наблюдается при сердечной недостаточности, ишемии, снижении сократительной функции миокарда.
Больным ИБС может вводиться внутримышечно или внутривенно ежедневно или через день. Курс инъекций -15-30 дней.
Не рекомендуется в течение суток превышать дозу 50 мг. Дело в том, что даже при умеренной ишемии в миокарде накапливаются недоокисленные продукты углеводного обмена (пировиноградная, молочная кислоты и др.). В этих условиях избыточное количество кокарбоксилазы может приводить к резкому усилению окисления указанных метаболитов, что будет сопровождаться повышенным потреблением кислорода, и, возможно, усилением ишемических явлений в миокарде.
Пиридоксин (витамин В6) участвует во всех видах обменных процессов, особенно в белковом и липидном. Физиологическая суточная потребность составляет около 2-2,5 мг.
Для ускорения развития коронарных коллатералей у больных ИБС, стимуляции репаративных процессов в зоне некроза у больных инфарктом миокарда пиридоксин назначается по 5-10 мг 2- 3 раза в день во время или после еды, а также внутримышечно или внутривенно по 1 мл 5%-ного раствора 1 раз в день. Курс лечения – 15-30 инъекций.
Пиридоксальфосфат – коферментная форма пиридоксина, который, как и кокарбоксилазу, предпочтительно назначать при нарушении процессов фосфорилирования в организме. Выпускается в таблетках по 0,01 и 0,02 г, а также в ампулах, содержащих по 0,005 и 0,01 сухого препарата. Внутрь назначают по 5-10 мг 2-3 раза в день во время или после еды или в виде подкожных, внутримышечных или внутривенных инъекций в той же дозе. Курс лечения -15-30 инъекций.
Пиридоксальфосфат изредка может вызывать аллергические реакции, чаще при парентеральном введении.
Весьма эффективно сочетанное применение тиамина (кокарбоксилазы) и пиридоксина (пиридоксальфосфата) по 10-15 инъекций каждого препарата, чередуя их через день.

Цианокобаламин (витамин В12) содержит кобальт, участвует в регуляции всех видов обмена, особенно белкового и липидного. Выпускается в ампулах по 1 мл в виде 0,01%-ного (100 мкг), 0,05%-ного (500 мкг), 0,1%-ного (1000 мкг) растворов.
Плохо всасывается при приеме внутрь, поэтому применяется парентерально. Больным всеми формами ИБС может назначаться внутримышечно по 100 мкг 1 раз в день или по 100-200 мкг через день.
Изредка может вызвать аллергические реакции. Противопоказан при эритремии, тромбоэмболиях, опухолях.
Эффективно сочетанное (через день) применение цианокобаламина и тиамина или цианокобаламина и пиридоксина.
Действие цианокобаламина усиливается при одновременном назначении естественного синергиста – фолиевой кислоты по 5-10 мг 3 раза в день во время или после еды.
Из жирорастворимых витаминов при лечении больных ИБС применяются витамины А и Е, обладающие антиоксидантным действием, положительно влияющие на репаративные процессы в миокарде, улучшающие коллатеральное кровообращение.
Ретинол (витамин А) больным ИБС обычно назначается внутрь в виде драже или масляных растворов. Разовые дозы не должны превышать 50 000 ME, суточные 100 000 ME (опасность гипервитаминоза!).
Токоферола ацетат (онпокоферол, витамин Е) применяется внутрь в виде капсул по 0,05 и 0,1 г 1-3 раза в день или в ампулах по 50,100 и 300 мг масляного раствора внутримышечно 1- 2 раза в день ежедневно или через день.
Витаминные препараты при лечении больных всеми формами ИБС целесообразно комбинировать между собой. Например, через день пиридоксин и цианокобаламин, тиамин и пиридоксин, тиамин и цианокобаламин. Общий курс такого комбинированного лечения-около 30-40 дней (по 15-20 инъекций каждого препарата). При возможности целесообразно использовать коферментные формы тиамина и пиридоксина – кокарбоксилазу и пиридоксальфосфат. Не следует вводить витамины в одном шприце. Оптимальной считается комбинация витаминов А, Е, аскорбиновой кислоты в обычных дозах. Можно использовать и готовые комбинированные поливитаминные препараты: «Аевит», «Аэровит», «Декамевит», «Ундевит», «Квадевит» и др.
Аденозинтрифосфорная кислота (АТФ, атрифос, миотрифос, фосфобион) – естественный составной компонент тканей организма человека и животных. Образуется при реакциях окисления и при гликолитическом расщеплении углеводов. Выпускается в ампулах по 1 мл 1%-ного раствора. Участвует во многих обменных процессах. В процессе синтеза аденозинтрифосфорной кислоты из АМФ и АДФ аккумулируется энергия.
При взаимодействии с актомиозином расщепляется на АДФ и неорганический фосфат, при этом высвобождается аккумулированная энергия, которая используется как для механической работы мышц, так и для синтеза белка, других компонентов, участвует в передаче нервных возбуждений и т. д. Улучшает микроциркуляцию, трофику тканей и процессы регенерации. Может купировать наджелудочковые тахиаритмии. В экспериментах улучшает коронарное и церебральное кровообращение.
Назначается по 1 мл внутримышечно 1 раз в день в течение 20-40 дней. Часто введение АТФ целесообразно сочетать (через день) с введением витаминов, особенно их коферментных форм.
Изредка могут появляться слабо выраженные побочные явления: головная боль, тахикардия, усиление диуреза.
Фосфаден [аденозинмонофосфорная кислота, или 5-адениловая кислота (аденозинмонофосфат, АМФ, аденил, витамин Bg)] выпускается в ампулах по 1 мл 2%-ного раствора и в таблетках по 50 мг.
Фосфаден (АМФ) является компонентом аденозинтрифосфорной кислоты, которая участвует в окислительно-восстановительных процессах, входит в состав многих коферментов. Оказывает положительное влияние на коронарное и церебральное кровообращение, улучшает микроциркуляцию, стимулирует трофику тканей и процессы регенерации.
Назначается внутримышечно по 1-2 мл 3 раза в день в течение 3-4 недель. После этого лечение может быть продолжено приемом таблеток по 50 мг 3-4 раза в день.
Изредка могут появляться аллергические реакции, тошнота, головокружение, тахикардия, которые проходят самостоятельно или при уменьшении дозы. При выраженных побочных явлениях (индивидуальная непереносимость), что встречается крайне редко, прием фосфадена прекращается.
В отдельных случаях у больных инфарктом миокарда может проводиться хирургическое лечение, объем которого определяется кардиохирургом.
– Читать далее “Реабилитация после инфаркта миокарда – сколько можно двигаться?”
Оглавление темы “Кардиология”:
- Лечение инфаркта миокарда – общие мероприятия
- Обезболивание при инфаркте миокарда – обезболивающие, нейролептаанальгезия
- Бета-адреноблокаторы при инфаркте миокарда – особенности применения
- ИАПФ при инфаркте миокарда – особенности применения эналаприла, лизиноприла
- Ретаболил, предуктал при инфаркте миокарда – особенности применения
- Витамины при инфаркте миокарда – особенности применения
- Реабилитация после инфаркта миокарда – сколько можно двигаться?
- Причины артериальной гипертензии – этиология
- Механизмы развития артериальной гипертензии – гормональные причины гипертензии
- Механизмы ремоделирования сердца и сосудов при артериальной гипертензии – патогенез
Источник
 Содержание коэнзима Q10 в продуктах питания
Содержание коэнзима Q10 в продуктах питания
 Консультация
Консультация
Узнайте, где можно проконсультироваться с кардиологом
Опасный диагноз
Одно из опасных последствий ишемии – инфаркт миокарда, вызванный недостаточным кровоснабжением сердца. Инфаркт оставляет очаг некроза (омертвление участка) в миокарде. Также к инфаркту может привести закупорка коронарной артерии тромбом или атеросклеротической бляшкой.
К сожалению, случаи инфаркта диагностируются все чаще. Это один из опаснейших диагнозов, который лучше предупредить заранее. Как и в любой профилактике, здесь большую роль играет прием полезных для сердечно-сосудистой системы веществ – витаминов, аминоксилот, минералов. А если инфаркт все-таки произошел, то их прием также понадобится для реабилитации организма. После инфаркта миокарда витамины, минералы и другие полезные вещества просто необходимы.
Витамины, необходимые после инфаркта
Что нужно сердцу, перенесшему инфаркт? Как восстановить его функции, сделать более здоровым?
Витамин С – сильный антиоксидант, улучшает стенки сосудов, препятствует свертыванию крови и образованию тромбов. Витамин Е тоже является сильным антиоксидантом.
Витамины группы В обеспечивают обменные процессы в сердце, снижают уровень холестерина.
Омега-3 жирные ненасыщенные кислоты препятствуют развитию атеросклеротических бляшек (основной причины инфаркта), укрепляют сосуды, повышают их эластичность.
Магний – незаменимый для сердца микроэлемент. При недостатке магния могут появиться аритмии. Также магний действует успокаивающе, что важно в постинфарктный период.
Коэнзим Q10 участвует в обменных процессах в клетке, в клеточном дыхании, является важнейшей составляющей энергетического обмена. Также коэнзим Q10 улучшает сокращение миокарда, укрепляет клеточные стенки, является мощным антиоксидантом.
Препараты боярышника – способствуют нормализации сердечного ритма, обладают кардиотоническим действием.
Что еще может помочь?
Восстановление после инфаркта длительное, может занимать несколько месяцев. Необходимо подойти к нему ответственно, заботясь о своем здоровье. Восстановить функции и состояние сердца помогут умеренная физическая нагрузка (рекомендуется врачом) и малокалорийное питание, включающая низкое содержание животных жиров, соли, сахара. В то же время из пищи можно получить полезные вещества, о которых мы говорили выше – минералы, аминокислоты, витаминоподобные вещества, витамины.
После инфаркта продукты питания, богатые ими становятся частью программы восстановления. Полезной будет пища, включающая магний (содержится в бобовых, рыбе). Необходимые омега-3 жирные кислоты можно получить из лосося, тунца. Очень богато ими оливковое масло. Антиоксиданты содержатся в свежих овощах и фруктах. Стоит уделить внимание настроению больного и его самочувствию – спокойствие, позитивный настрой, отсутствие отрицательных эмоций будут хорошим помощником в реабилитации.
Источник
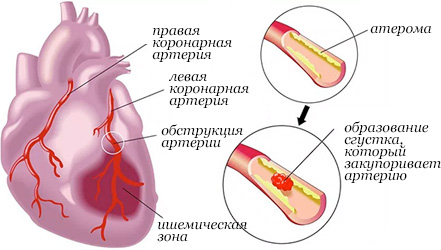
Общее описание болезни
При инфаркте миокарда происходит частичная гибель сердечной мышцы,
приводящая к серьезным нарушениям во всей сердечно-сосудистой системе.
Во время инфаркта миокарда ослабевает или прекращается совсем приток
крови к сокращающейся мышце сердца, из-за чего гибнут мышечные клетки.
Читайте также нашу специальную статью питание
для сердца.
Причинами могут быть:
- гипертония;
- атеросклероз;
- курение;
- ишемическая болезнь сердца;
- малоподвижный образ жизни;
- излишний вес.
Симптомы заболевания:
- 1 Сильная боль за грудиной в области сердца, отдающая часто в
шею, руку, спину; - 2 Изменения деятельности сердца, зафиксированные с помощью электрокардиограммы;
- 3 Нарушение биохимического состава крови;
- 4 Могут быть обмороки, выступать холодный пот, сильная бледность.
Из-за того, что симптомы не ярко выражены, и инфаркт миокарда может
проявлять себя по-разному, это заболевание часто принимают за другие
патологии. И только комплексное обследование, включающее проведение
УЗИ, сдачу анализов, кардиограмму позволяют поставить правильный
диагноз и спасти больного.
Полезные продукты при инфаркте миокарда
Правильное питание в реабилитационный период позволяет улучшить
функцию работы сердца и ускорить процессы восстановления в миокарде.
В первые десять дней после инфаркта нужно соблюдать строгую диету,
в которую входят только низкокалорийные продукты. Необходимо ограничить
потребление соли и жидкости. Рекомендуется употреблять жидкие каши,
фруктовые, овощные пюре и протертые супы. Из мясных блюд можно отварную
нежирную говядину.
Во второй половине реабилитационного периода (через две недели)
принимается все тоже, но уже можно в отварном, а не протертом виде.
Потребление соли ограничено.
Через месяц, в период рубцевания, необходимы продукты,
обогащенные калием. Он усиливает отток жидкости из организма
и увеличивает способность мышцы сокращаться. Полезно есть сухофрукты,
финики, бананы, цветную капусту.
Как можно больше надо есть яблоки, они способствуют очищению от
шлаков всего организма и укреплению стенок сосудов.
Рекомендуется заменить сахар медом, так как он является природным
биостимулятором. Мед обогащает организм необходимыми микроэлементами
и витаминами, расширяет сердечные сосуды, улучшает кровоснабжение
организма и повышает его защитные реакции.
Полезно есть орехи, особенно грецкие и миндаль.
Грецкие орехи содержат магний, обладающий сосудорасширяющими свойствами,
а также калий, медь, кобальт, цинк, необходимые для образования
эритроцитов.
Очень полезен березовый сок, его можно пить от 0,5 литра до 1 литра
в день.
Полезно есть репу, хурму,
пить свекольный сок.
Людям, которые перенесли инфаркт миокарда, нужно ввести в постоянный
рацион морепродукты, так как в них содержится йод, кобальт и медь.
Эти микроэлементы разжижают кровь и предотвращают образование тромбов.
Народные средства лечения инфаркта миокарда
В период реабилитации очень полезно принимать такие средства.
- 1 Свежевыжатый луковый
сок смешать в равных частях с медом. Принимать два, можно и три
раза в день по ложке. - 2 Очень полезна смесь черноплодной рябины с медом, в пропорции
1:2. Принимать один раз в день по столовой ложке. - 3 Лимонная цедра улучшает работу сердечной мышцы. Ее нужно жевать
в свежем виде. - 4 В первые реабилитационные дни очень полезен сок
из моркови.
Свежевыжатый сок нужно пить по пол стакана, с добавлением немного
растительного масла, два раза в сутки. Очень полезно совмещать
морковный сок с употреблением слабого настоя боярышника в качестве
чая. - 5 Эффективна настойка корня женьшеня с медом. Необходимо 20 грамм
корня женьшеня смешать с ½ кг меда и регулярно перемешивая, настаивать
неделю. Данная настойка также хорошо помогает при пониженном гемоглобине.
Принимать по ¼ чайной ложке трижды в день.
Опасные и вредные продукты при инфаркте миокарда
Пациентам, у которых возник инфаркт миокарда на фоне ожирения
нужно полностью пересмотреть свой рацион и в последующем, обратившись
к специалистам составить диету, направленную на постепенное снижение
массы тела.
Людям, которые перенесли инфаркт по каким-то другим причинам, до
полной реабилитации необходимо полностью исключить из своего рациона
жирные, жаренные,
мучные изделия. Запрещено употреблять продукты, приводящие к вздутию
живота: бобовые, молоко, мучные изделия. Полностью противопоказано
на протяжении всего постинфарктного периода употребление жирных
и жареных блюд.
Исключаются из рациона: копчения,
маринады, грибы, соленые сыры. Противопоказаны блюда, приготовленные
на мясном или рыбном бульоне.
Обогащая свой организм калием, будьте осторожны с крыжовником,
редисом, щавелем, черной
смородиной, так как они помимо калия содержат и щавелевую кислоту,
запрещенную при сердечных заболеваниях.
Внимание!
Администрация не несет ответственности за попытку применения представленной
информации, и не гарантирует, что она не навредит лично Вам. Материалы не могут
быть использованы для назначения лечения и постановки диагноза. Всегда консультируйтесь с профильным врачом!
Достоверность информации
9.5
Питание при других заболеваниях:
Источник
Какой должна быть диета после инсульта
Человек, перенесший инсульт, должен заниматься реабилитацией не менее трех лет. Конечно, нарушение мозгового кровообращения не проходит бесследно. Часть больных восстанавливают утраченные функции головного мозга менее, чем за полгода. Другие нуждаются в длительном лечении, использовании лечебной гимнастики, специальных упражнений, развивающих речь, мелкие навыки бытовых движений.
Очень сложное положение у больных, потерявших способности к самообслуживанию, передвижению. Трудности испытывают и родственники. Теперь приходится организовывать уход, нельзя оставлять близкого человека без поддержки.
Питание больного в стационаре зависит от тяжести его состояния. Если пациент находится в коме, то необходимые компоненты вводятся внутривенно капельно с помощью специальных растворов. Другой вариант — индивидуальный стол. Выписываются жидкие продукты (молоко, яйца, протертый суп), которые шприцом Жанне вводятся через носовой катетер в желудок.
Когда больной приходит в сознание, становятся более понятны его возможности есть самостоятельно, держать ложку, глотать пищу. При потере двигательной функции правой или левой руки его начинают постепенно приучать управляться другой, помогают освоить ранее привычные движения, буквально кормят из ложечки и чашки-поилки.
В домашней обстановке следует продолжить овладевание навыками. Не стоит торопиться, ругать пациента или отчаиваться. Это очень отражается на стремлении выздороветь.
Прием пищи должен быть разбит на 4–5 кормлений. Порции для питания после инсульта необходимо делать небольшими. Все блюда нужно подогревать, но не подавать сильно горячими или холодными.
Диета после инсульта должна обязательно содержать:
- достаточное количество белков и углеводов, обеспечивающих головной мозг пластическими материалами для построения новых связей;
- обязательный минимум жиров, богатых высокоплотными липопротеинами для поддержки работы печени и кровеносных сосудов;
- витамины и минералы, являющиеся необходимой составной частью ферментов;
- антиоксиданты для усиления насыщения клеток головного мозга кислородом и борьбы с тканевой гипоксией;
- вещества, укрепляющие сосудистую стенку артерий;
- электролиты калий, натрий, магний, кальций в сбалансированном соотношении для правильного проведения импульсов между нейронами.
Преимуществом пользуется еда жидкой или полужидкой консистенции. Она легче проглатывается и усваивается малоподвижным человеком.
Необходимо учитывать сочетаемость отдельных продуктов с лекарственными препаратами. Точно узнать у врача, что можно принимать до еды, а что только после.
Для предупреждения развития атеросклеротического процесса в сосудах головного мозга пациента рекомендовано приучить к противохолестериновой диете.
Для недопущения роста уровня липопротеинов низкой плотности, усиливающих построение холестериновых бляшек в сосудах, придется отказаться от привычного питания, в частности:
- жирной пищи (мясо, сметана, жирное молоко, сливочное масло, пирожные с кремом, кулинарные жиры, майонез);
- легких углеводов, поскольку они превращаются в жиры при усвоении (сдобный хлеб и булочки, сладости, шоколад, конфеты);
- острых соусов, приправ, богатых солью и перцем из-за задержки воды в организме и увеличения нагрузки на кровообращение;
- копченых мясных и рыбных изделий;
- крепкого кофе, алкоголя, шипучих напитков.
Разрешено употреблять не более двух яиц в неделю.
Не рекомендуют пользоваться для быстроты приготовления пищи продуктами из пакетов, кубиков, другими полуфабрикатами. Они содержат много пищевых добавок, красителей, вредных даже для здорового человека.
Соль в процессе приготовления пищи не использовать. Она способствует повышению артериального давления, задерживает жидкость. Подсаливание проводить в тарелке из расчета 1 чайная ложка на сутки.
Диета после инсульта основана на нежирных мясных блюдах, морской рыбе, фруктах и овощах.
Рекомендуется готовить из таких продуктов:
- мяса птицы (исключая жирную утку), телятины;
- в морской рыбе содержится достаточно много ненасыщенных жирных кислот, которые препятствуют отложению вредных фракций холестерина, поэтому она очень полезна при патологии головного мозга;
- заменить животные жиры нужно растительными маслами: оливковым, подсолнечным, льняным, рапсовым, использовать их для заправки салатов;
- калий является важным участником передачи нервных импульсов, источники калия: овощи, фрукты (изюм, бананы, курага), каши из цельного зерна, а не из хлопьев;
- считаются особенно полезными овощи и фрукты темно-синего цвета (виноград, синяя капуста, баклажаны, черника), они содержат необходимые антоцианистые вещества, способные снизить риск повторного инсульта;
- полезно включить в рацион больного тертое яблоко, тыкву, чередовать салаты из моркови и свеклы;
- кроме повышенного уровня холестерина, установлено активизирующее влияние на развитие атеросклероза гомоцистеина, снизить его можно с помощью продуктов с витамином В6 (грецкие орехи, шпинат, брокколи, семечки подсолнечника, проростки зерна пшеницы);
- осторожно следует относиться к молочным изделиям: даже обезжиренные виды способствуют вздутию кишечника, давлению на диафрагму (это же отрицательное свойство бобовых), поэтому применять их можно только в том случае, если у пациента нет задержки стула;
- хлеб рекомендуется с семечками, отрубями;
- вместо кофе и крепкого чая используйте полезные травяные отвары или зеленый чай с мятой, мелиссой, напиток из шиповника.
Отдельные советы
Предлагаем небольшие кулинарные хитрости для предупреждения отрицательных эмоций у пациента.
- Чтобы еда с ограничением соли была вкусной, можно добавлять растолченный чеснок, петрушку, укроп, морскую капусту.
- Если больной не может глотать твердую пищу, необходимо все готовить в виде пюре или приобрести в магазине качественное детское питание в баночках.
- Блендер поможет размолоть овощи в общую массу. Но следует следить, чтобы полученное блюдо было теплым.
- При запорах в меню следует включить отвар инжира, кураги, чернослива, выпивать его натощак. Вечером обязательно давать кефир.
- Бобовые очень полезны, они содержат фолиевую кислоту, активизирующую группу витаминов В. Если у больного появились трудности с ежедневным опорожнением кишечника, их готовить не стоит.
Диетологи не советуют самостоятельно решать вопрос о добавках иммуностимуляторов (женьшень, алоэ) в напитки больного. Они противопоказаны при гипертонической болезни. Необходимо посоветоваться с врачом.
Утром завтрак после гигиенических процедур:
- жидкий обезжиренный творог, разведенный молоком;
- тост, смазанный медом;
- зеленый чай с мятой.
Через 1,5–2 часа — банан.
На обед:
- суп на овощном бульоне, заправленный гречкой;
- паровая котлета с салатом из тертой морковки и капусты;
- свежевыжатый фруктовый сок или тертое яблоко.
На полдник: напиток из цикория с сухим печеньем.
На ужин:
- паровая рыба с картофельным пюре;
- компот из чернослива.
Незадолго до сна: стакан простокваши или кефира.
Поскольку многие теряются при необходимости готовить отварные блюда, приводим рецепты диетического питания.
Источник

