Тромболизис инфаркт миокарда догоспитальный этап

Переоценить важность своевременно проведенного тромболизиса при инфаркте миокарда сложно. Данная процедура позволяет значительно снизить уровень смертности и инвалидизации в случае с этим опаснейшим заболеванием.
Что это такое?
Тромболизис при инфаркте миокарда представляет собой медицинскую процедуру введения в сосудистое русло человека того или иного ферментного препарата, способствующего растворению тромба, препятствующего нормальному кровообращению. В настоящее время разработано достаточно большое количество лекарственных средств, используемых для тромболизисной терапии. С каждым годом число данных процедур в повседневной медицинской практике только увеличивается. Это позволяет значительно увеличить выживаемость и качество жизни пациентов с инфарктом миокарда. Если тромболизис не выполнялся, то после проведенного лечения людям нередко приходится выходить на инвалидность.
Показания к применению при инфаркте миокарда
Со временем корректируется набор клинических состояний, при которых рекомендована тромболизисная терапия. В настоящее время показания к тромболизису при инфаркте миокарда следующие:
- наличие повышения сегмента ST на электрокардиографии, а также других признаков острого инфаркта миокарда;
- не более 12 ч со времени возникновения ишемических болей;
- впервые возникшая полная блокада правой ножки пучка Гиса на фоне ишемических болей в загрудинной области.
Если соблюдены все эти условия, то медицинский работник начинает проводить тромболизис при инфаркте миокарда. Оценка возможности проведения данной процедуры должна выполняться при первом контакте пациента с характерными жалобами с медицинским работником.
Абсолютные противопоказания
Данная процедура считается достаточно сложной и далеко не всегда легко переносится пациентами. Медиками установлен целый список условий, которые могут препятствовать ее проведению. На сегодняшний день выделяют следующие абсолютные противопоказания к тромболизису при инфаркте миокарда:
- Наличие расслаивающейся аневризмы аорты.
- Геморрагический инсульт в анамнезе менее 6 месяцев назад.
- Нарушения системы свертывания крови.
- Артериальная гипертензия, резистентная к антигипертензивной терапии (при помощи лекарственных препаратов не удается уменьшить уровень систолического артериального давления ниже 220 мм. рт. ст., а диастолического – ниже 110 мм. рт. ст.).
- Оперативные вмешательства менее 3 недель назад.
- Желудочно-кишечные кровотечения менее 1 месяца назад.
- Черепно-мозговая травма менее 3 недель назад.
При всех этих состояниях тромболизисная терапия не проводится. Это обусловлено тем, что риск развития серьезных, угрожающих жизни осложнений, больше, чем положительный эффект от выполнения процедуры.
Относительные противопоказания
Имеются ситуации, при которых проведение тромболизисной терапии нежелательно, но возможно в тех случаях, когда предполагаемая польза от процедуры превышает возможный вред от нее.
На сегодняшний день выделяют следующие относительные противопоказания к тромболизису при инфаркте миокарда:
- Транзиторные ишемические атаки менее 6 месяцев назад.
- Беременность.
- Послеродовый период (менее 28 суток после разрешения беременности).
- Постоянное использование прямых антикоагулянтов.
- Длительная сердечно-легочная реанимация, сопровождающаяся травматизацией пациента.
- Наличие гастральных язв в стадии обострения.
- Печеночная недостаточность.
- Инфекционный эндокардит.
- Пунктирование крупных сосудов, недоступных для компрессии.
- Любые кровоизлияния в сетчатку.
Несмотря на большое количество относительных противопоказаний, чаще всего медики проводят тромболизис при инфаркте миокарда, не взирая на их наличие, так как без этой процедуры велика вероятность развития самых тяжелых последствий для пациентов.
Возможные побочные эффекты
Данная процедура зачастую протекает достаточно тяжело для больного. Нежелательные реакции развиваются примерно у 1% пациентов, перенесших тромболизис при инфаркте миокарда. Среди наиболее распространенных побочных эффектов:
- выраженная головная боль;
- повышение температуры тела;
- развитие мерцательной аритмии (в то же время оценивается в качестве показателя восстановления кровотока в миокарде);
- развитие кровотечений в месте введения препарата;
- аллергические реакции.
Сложность процедуры, а также возможное развитие побочных эффектов является одними из причин, по которым тромболизис при инфаркте миокарда чаще всего проводится в отделении реанимации (если пациент находится в стационарных условиях).
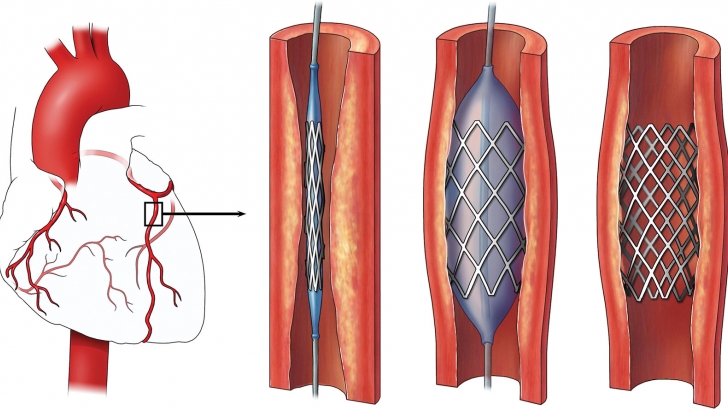
Критерии успешности проведения процедуры
В случае если тромболиз проведен успешно, то наблюдаются следующие явления:
- У пациента быстро уменьшаются, а затем исчезают болезненные ощущения.
- Возвращение показателей электрокардиографии в норму.
- Развитие мерцательной аритмии (фибрилляции предсердий) в процессе проведения тромболитической терапии.
- Возвращение к нормальным уровням показателей кардиоспецифических биохимических маркеров некроза.
Также во время проведения тромболизиса оценивается общее состояние пациента и другие показатели его здоровья (частота сердечных сокращений, дыхания, уровень артериального давления и прочие).
Препараты для тромболизиса
На протяжении предыдущих десятилетий основным препаратом для проведения тромболизисной терапии являлось лекарственное средство “Стрептокиназа”. Оно относится к группе прямых тканевых активаторов плазминогена. Этот препарат относительно дешевый, но при этом недостаточно эффективен, также он нередко вызывает развитие серьезных побочных эффектов. В настоящее время все большее распространение получили непрямые тканевые активаторы плазминогена, основными из которых являются:
- “Альтеплаза”.
- “Тенектеплаза”.
- “Актилизе”.
Тромболизис при инфаркте миокарда, проведенный непрямыми тканевыми активаторами плазминогена чаще проходит без негативных реакций и имеет неплохую эффективность. Основным их недостатком является относительно высокая стоимость в сравнении с препаратом “Стрептокиназа”.
Механизм действия препаратов
Данные лекарственные средства обеспечивают связывание фермента с плазминогеном, расположенном на фибрине. Под воздействием препаратов плазминоген превращается в плазмин, проникая при этом внутрь фибрина. В дальнейшем плазмин разрушает фибрин, тем самым обеспечивая распад тромба.
При выполнении тромболизиса могут образовываться микротромбы. Также введение тканевых активаторов плазминогена способствует увеличению активности тромбоцитов. Все это требует сопутствующей антитромбоцитарной терапии.
Порядок действий медицинских работников
На сегодняшний день нередко практикуется проведение тромболизиса при инфаркте миокарда на догоспитальном этапе. Для этого лучше всего подходят такой лекарственный препарат, как “Тенектеплаза”. Он отличается от прочих прямых тканевых активаторов плазминогена низкой вероятностью развития осложнений, а также простотой в обращении. “Тенектоплазу” вводят внутривенно струйно.
“Альтеплазу” также иногда используют для тромболизиса при инфаркте миокарда на догоспитальном уровне. Перед ее применением пациенту вводят 5000 ЕД гепарина. Затем внутривенно болюсно вводится 15 мл “Альтеплазы”. После этого капельно пациенту вводится по 0,75 мл препарата на каждый килограмм веса пациента в течение 30 минут. При этом больному постоянно вводится гепарин.
“Стрептокиназу” рекомендуется вводить только в условиях стационара. При использовании данного препарата тромболизис при инфаркте миокарда выполняют в отделении реанимации. Пациенту внутривенно капельно вводят 1500000 ЕД препарата, разведенного на 100 мл физиологического раствора в течение 0,5-1 часа. В случае с данным медикаментом, перед его введением также используется гепарин в объеме 5000 ЕД. В дальнейшем гепарин используется не менее, чем через 4 часа после окончания инфузии “Стрептокиназы”.
На каждом бланке протокола тромболизиса при инфаркте миокарда указано, что выполнять данную процедуру стоит не позднее 12 часов после возникновения первых симптомов заболевания. После проведения тромболизисной терапии необходимо в течение 12 часов доставить в специализированный стационар с целью проведения стентирования или балонной ангиопластики. Соблюдение данного порядка значительно повышает шансы пациента на положительный исход заболевания.

Что должен сделать пациент?
Инфаркт миокарда обычно развивается в тех случаях, когда у пациента уже имеется другая сердечно-сосудистая патология. Чаще всего данное заболевание характеризуется сильной болью в загрудинной области, сопровождающейся иррадиацией в левое плечо, кисть, лопатку, живот или шею, а также выраженной слабостью. При возникновении данных симптомов пациенту рекомендуется вызвать бригаду скорой медицинской помощи, затем измерить артериальное давление и, если его уровень не менее 120/80 мм. рт. ст. принять таблетку нитроглицерина. Если через 5 минут боли не исчезли, а бригада СМП еще не приехала, необходимо повторить прием данного препарата. Кроме этого, рекомендуется принять 500 мг ацетилсалициловой кислоты (аспирина).
Что сделает медицинский работник?
В случае с фельдшером или врачом бригады скорой медицинской помощи, то данные сотрудники должны выполнить следующие действия перед началом проведения тромболизисной терапии:
- Уточнить у пациента время возникновения и характер болевого синдрома.
- Выполнить электрокардиогарфию для уточнения диагноза “инфаркт миокарда” и измерить уровень артериального давления.
- В случае постановки данного диагноза пациенту дают таблетку нитроглицерина, “Аспирина” (если он не принял ее ранее).
- В дальнейшем его в положении лежа переносят в машину скорой медицинской помощи.
- Уже во время транспортировки в стационар оценивается эффект от приема нитроглицерина (5 минут).
- Также пациенту вводится 5000 ЕД гепарина, дается не менее 40 мг статинов (“Аторвастатин”, “Розувастатин”, “Ловастатин”) и препараты из группы бета-адреноблокаторов (“Метопролол”, “Бисопролол”, “Карведилол”) и ингибиторов АПФ (“Эналаприл”, “Лизиноприл”, “Периндоприл”, “Рамиприл”) в дозировке, которая не снизит уровень артериального давления менее 110/70 мм. рт. ст. и частоту сердечных сокращений менее 50 уд/мин.
- В дальнейшем медицинский работник уточняет наличие противопоказаний к проведению тромболизиса. Если они отсутствуют, то начинается проведение данной процедуры.
В случаях, когда стационарное учреждение здравоохранения располагается неподалеку от места вызова бригады скорой медицинской помощи, тромболизис чаще выполняется в условиях реанимационного отделения с целью снижения вероятности развития серьезных осложнений и наиболее быстрой стабилизации состояния пациента при их возникновении.
В больнице тромболизисная терапия проводится под постоянным контролем врача кардиолога/терапевта и врача реаниматолога.
После окончания процедуры врачи стабилизируют состояние пациента и переводят в специализированное учреждение здравоохранения с целью выполнения ангиопластики или стентирования. После выписки из стационара пациента направляют на амбулаторный этап лечения, где ему рекомендуется прием следующих медикаментов:
- “Клапидогрель”;
- “Аспирин”;
- препараты из группы бета-адреноблокаторов;
- лекарственные средства из группы ингибиторов-АПФ;
- периферические вазодилятаторы (препараты, расширяющие коронарные сосуды).
Эти лекарственные средства значительно снижают вероятность развития повторных инфарктов миокарда. В дальнейшем, при удовлетворительном состоянии пациента, а также наличии достаточного восстановительного потенциала (пациент не слишком возрастной, способен передвигаться, доступен продуктивному контакту) его направляют на реабилитацию, с целью восстановления нормальной жизнедеятельности. В случаях, когда речь идет о молодых людях, то их нередко направляют на восстановительный курс сразу после проведения стационарного этапа лечения.

Прогноз
При соблюдении дозировок препаратов тромболизис при инфаркте миокарда в подавляющем большинстве случаев является успешным. Даже при использовании стрептокиназы количество серьезных осложнений не превышает 2%. Данные показатели эффективности актуальны в тех случаях, когда соблюдаются все рекомендации тромболизиса при инфаркте миокарда.
Несмотря на проведение данной процедуры, дальнейшее качество жизни пациента во многом будет зависеть от полноты и своевременности выполнения других лечебных и реабилитационных мероприятий. После тромболизиса пациентам рекомендуется пройти курс лечения в отделениях кардиологического профиля с возможным проведением ангиопластики или стентирования. Реабилитация включает в себя курсы лечебной физкультуры, составление графика необходимых физических нагрузок, а также регулярный прием медикаментозных препаратов.
Источник
Тромболизис
Показания к проведению тромболизиса
(пожилой возраст — не
противопоказание)
• на ЭКГ определяются подъем интервала ST более 1 мм в двух и более
смежных отведениях (при подозрении на передний ИМ) или в 2 из 3 отведений от конечностей II, III, avF (при подозрении на нижний ИМ), или наличие БЛНПГ (вероятно, когда субтотальная окклюзия
коронарной артерии прогрессирует в тотальную), или идиовентрикулярный ритм,
• первые 6 ч инфаркта миокарда. Но при сохранении боли, подъеме сегмента
ST и отсутствии зубца Q (когда миокард еще жив) «годятся» и первые 12 ч, если ИМ не завершился и имеется «мозаичность» клинической картины Решение о проведении тромболизиса в сроки после 12 ч
принимается на основании клинической картины, анамнеза и ЭКГ
Проведение тромболизиса при ОКС без стойкого подъема сегмента ST (или с
инверсией зубца Т, или отсутствием изменений на ЭКГ) не показано
Противопоказания к проведению тромболизиса
(обычно связаны с риском кровотечений)
• абсолютные — активное кровотечение, в том числе кровотечения из ЖКТ на протяжении последнего
месяца, предшествующий свежий (не старше 6 месяцев) геморрагический инсульт (или субарахноидальное кровотечение в анамнезе); крупные хирургические вмешательства, роды, серьезные травмы (ЧМТ) в
предыдущих 3 неделях;
• относительные — предполагаемое расслоение аорты; внутримозговая патология, не относящаяся к
абсолютной (нарушения мозгового кровообращения, случившиеся в течение предыдущих 2 месяцев, даже при полном восстановлении всех функций к настоящему моменту); свежая травма; крупная операция
давностью менее 3 недель; внутреннее кровотечение; множественные повторные ИМ с тяжелым постинфарктным кардиосклерозом; язвенная болезнь в фазе обострения; тяжелые болезни печени (цирроз печени —
ЦП); геморрагический диатез; гломерулонефриты; болезни крови с кровоточивостью; тяжелая, плохо корригируемая АГ (более 180/110 мм рт. ст.); СД с тяжелой ангиоретинопатией; возможная беременность;
лечение оральными антикоагулянтами в терапевтических дозах; пункция сосудов, не поддающихся прижатию; недавнее лечение сетчатки глаза лазером; травматическая или длительная реанимация (более 10
мин); аллергическая реакция на стрептокиназу в анамнезе (последние 2 года). В этих случаях вводят ретеплазу или тенектоплазу.
Актилизе следует применять как можно
раньше от момента возникновения симптомов.
При инфаркте миокарда при 90-минутном
(ускоренном) режиме дозирования для
пациентов, у которых лечение может быть начато в течение 6 ч после развития симптомов, препарат назначают в дозе 15 мг в/в струйно, затем – 50 мг в виде в/в инфузии в течение первых 30 мин, с
последующей инфузией 35 мг в течение 60 мин до достижения максимальной дозы 100 мг.
У пациентов с массой тела менее 65 кг дозу препарата следует рассчитывать в зависимости от массы тела. Вначале препарат
назначают в дозе 15 мг в/в струйно, затем – 750 мкг/кг массы тела (максимально 50 мг) в течение 30 мин в/в капельно, с последующей инфузией 500 мкг/кг (максимально 35 мг) в течение 60 мин.
При инфаркте миокарда при 3-часовом режиме
дозирования для пациентов, у которых лечение может быть начато в промежутке между 6 ч и 12 ч
после развития симптомов, препарат назначают в дозе 10 мг в/в струйно, затем – 50 мг в виде в/в инфузии в течение первого часа, с последующей в/в инфузией 10 мг в течение 30 мин до достижения в
течение 3 ч максимальной дозы 100 мг.
У пациентов с массой тела менее 65 кг суммарная доза не должна
превышать 1.5 мг/кг.
Рекомендуемая максимальная доза Актилизе при остром инфаркте
миокарда составляет 100 мг.
Вспомогательная
терапия: ацетилсалициловую кислоту следует назначить как можно раньше после начала тромбоза и
продолжать прием в течение первых месяцев после перенесенного инфаркта миокарда. Рекомендуемая доза – 160-300 мг/сут.
Одновременно должно быть начато применение гепарина на период 24 ч или
более (при ускоренном режиме дозирования – не менее 48 ч). Рекомендуется начинать с в/в струйного введения гепарина в дозе 5000 ЕД/ч до начала тромболитической терапии.
В последующем гепарин вводят инфузионно со скоростью 1000 ЕД/ч. Дозу
гепарина следует корректировать в зависимости от результатов повторного определения АЧТВ (значения должны превышать исходный уровень в 1.5-2.5 раза).
При тромбоэмболии легочной
артерии Актилизе вводят в суммарной дозе 100 мг в течение 2 ч. Наибольший опыт получен при
использовании следующего режима дозирования: сначала препарат назначают в дозе 10 мг в/в струйно в течение 1-2 мин, затем – 90 мг в/в капельно в течение 2 ч.
У пациентов с массой тела менее 65 кг общая доза не должна превышать 1.5
мг/кг массы тела.
Вспомогательная терапия: после применения Актилизе, если АЧТВ превышает исходный уровень менее чем в 2 раза,
следует назначить (или продолжить) гепарин.
Дальнейшую инфузию проводят также под контролем АЧТВ, которое должно
превышать исходный уровень в 1.5-2.5 раза.
При остром ишемическом инсульте рекомендуемая доза составляет 900 мкг/кг (максимально 90 мг), в виде в/в инфузии в
течение 60 мин после первоначального в/в струйного введения дозы препарата, составляющей 10% от величины суммарной дозы. Терапия должна быть начата как можно быстрее после появления симптомов
(желательно в течение 3 ч).
Вспомогательная терапия: безопасность и эффективность указанного выше режима терапии, применяемого в сочетании
с гепарином и ацетилсалициловой кислотой в первые 24 ч после начала симптомов, изучены недостаточно.
В связи с этим в первые 24 ч после начала терапии Актилизе применения
ацетилсалициловой кислоты или в/в введения гепарина следует избегать.
Если применение гепарина требуется по другим показаниям (например, для
профилактики тромбоза глубоких вен), его доза не должна превышать 10 000 ME в день, при этом препарат вводится п/к.
Правила приготовления раствора для
инфузий
Лиофилизированный порошок, содержащийся во флаконе (50 мг), растворяют
в стерильных условиях 50 мл воды для инъекций. Конечная концентрация алтеплазы составляет 1 мг/мл.
Полученный раствор можно разводить стерильным физиологическим раствором
(0.9%) до минимальной концентрации алтеплазы 0.2 мг/мл.
Источник
