Трансмуральный обширный инфаркт миокарда

Инфаркт миокарда — необратимый некроз (отмирание) сердечной мышцы, возникающий вследствие длительной ишемии (недостаток кровоснабжения).
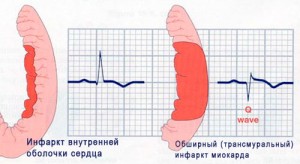
Если некроз затрагивает сразу все слои сердечной мышцы, то такой инфаркт называется обширным или трансмуральным. Существуют и другие термины обозначающие это же заболевание — проникающий инфаркт, инфаркт с ST элевацией или Q-позитивный.
Что вызывает обширный инфаркт?
 Причиной развития такого типа инфаркта являются тромбы, образующиеся на поверхности поврежденных атеросклеротических бляшек.
Причиной развития такого типа инфаркта являются тромбы, образующиеся на поверхности поврежденных атеросклеротических бляшек.
Следующие факторы содействуют возникновению атеросклероза, который может привести к обширному инфаркту:
- Возраст — молодые люди меньше подвержены риску развития атеросклероза и инфаркта миокарда.
- Пол — атеросклероз встречается у мужчин в четыре раза чаще, чем у женщин.
- Наследственность.
Это факторы на которые мы не способны повлиять. Далее рассмотрим причины которые мы способны контролировать:
- Курение (и любое другое употребление табака);
- Сахарный диабет.
- Высокие артериальное давление и уровень холестерина.
- Ожирение, сидячий образ жизни, недостаток физических упражнений.
- Стресс.
Под влиянием вышеперечисленных факторов развивается атеросклероз. Атеросклеротическая бляшка способна оторваться от стенки сосуда и закупорить собой коронарные сосуды, что приведёт к обширному инфаркту миокарда.
Симптомы
Трансмуральный инфаркт миокарда, в сравнении с непроникающим, характеризуется более тяжелым состоянием больного.
Боль. В качестве основных клинических симптомов острейшего периода трансмурального инфаркта миокарда выступают сильнейшие боли колющего или сжимающего характера. Боль может ощущаться в руках, челюсти, ухе и зубах.
Интенсивность боли напрямую зависит от объёма некроза. Боли волнообразный (то набирают обороты, то ослабевают), продолжаются до нескольких часов (больше двадцати-тридцати минут) и даже нескольких суток, не помогает устранить боль нитроглицерин. Боли сопровождается чувством ужаса и возбуждением.
Побледнение/посинение кожи. Боль может и отсутствовать. При внешнем осмотре – у пациента бледная кожа, бледные видимые слизистые оболочки, акроцианоз.
Аритмия. Измеряя пульс, врач может выявить брадикардию, которая способно самопроизвольно проходить или даже наоборот переходить в тахикардию. Ритм неравномерен и может сбиваться.
В острый период очень быстро образуется некроз. Когда мышечная ткань отмирает пациент теряет способность чувствовать её – так исчезает боль. Если боль сохраняется, то это связывают или с выраженной ишемией в периинфарктной зоне, или с сопутствующим перикардитом.
Исчезновение боли не всегда означает прекращение приступа стенокардии. Многие люди почувствовав облегчение передумывают обращаться в скорую помощь.
Проявлением подострого периода является отсутствие болевого синдрома. Острая сердечная недостаточность уменьшаются в проявлениях, однако у некоторых пациентов она может перейти в хроническую форму. Исчезновение тахикардии и систолического шума, если его возникновение связывают с недостаточностью миокарда, также является симптомом подострого периода.
В постинфарктном периоде, если он протекает благоприятно, особые клинические проявления не наблюдаются. Лабораторные показатели в норме.
Лечение
Первая помощь, при подозрении на обширный инфаркт миокарда, такая же как и при стенокардическом приступе.
Атеросклеротический тромб, нарушивший нормальное кровоснабжение сердца, можно растворить. Больной, у которого с момента возникновения инфаркта прошло не более 2 часов, имеет отличные шансы на благоприятный исход заболевания.
Обширный инфаркт миокарда не терпит промедлений — окажите квалифицированную медицинскую помощь как можно скорее.
Как отличить стенокардию от инфаркта? Первая помощь при инфаркте.
Обширный инфаркт миокарда — смертельно опасное заболевание. Необходимую медицинскую помощь можно получить только в стационарных условиях в больнице.
Диета
Выше мы уже говорили о том, что инфаркт является следствием поражения сосудов атеросклерозом. В лечении атеросклероза, а значит и профилактики и реабилитации после инфаркта, первостепенное значение имеет правильное питание.
Не следует нагружать ослабленный организм чрезмерными объемами пищи. Лучше есть маленькие порции, можно делать это чаще — до шести раз в день. Основное ограничение накладывается на жареную и жирную пищу. Следует потреблять достаточное количество клетчатки. Ознакомьтесь с нашими рекомендациями касательно диеты при атеросклерозе.
Реабилитация при обширном инфаркте
Реабилитация направлена на скорейшее восстановление работоспособности пациента, что благоприятно скажется на восстановлении после перенесённого инфаркта. Двигательная активность направлена на устранение застойных явлений в организме. Правильно дозированная физическая активность снижает вероятность возникновения осложнений, однако важно не допускать перенапряжения.
Прогноз и последствия
Прогноз условно неблагоприятный. После любого инфаркта в миокарде развиваются необратимые изменения, что служит причиной развития осложнений. Чем скорее будет оказана качественная медицинская помощь, тем больше шанс на благоприятный исход незначительно снижающий качество жизни пациента.
Инвалидность
Затрагивая сразу все слои мышечной ткани сердца, трансмуральный инфаркт миокарда часто приводит к инвалидности. Даже при благоприятном исходе трудоспособность сохраняется только для пациентов чей труд не связан с сильными физическими и эмоциональными нагрузками.
Профилактика
Под профилактикой обширного инфаркта миокарда следует понимать мероприятия направленные на замедление развития атеросклероза коронарных сосудов:
- Правильное питание с достаточным количеством овощей и фруктов, ограничением соли, сладкого и жирного.
- Умеренная физическая активность — минимум два раза в неделю в течении часа.
- Снижение потребления табака, чая и кофе, алкоголя.
- Следите за уровнями артериального давления, сахара и холестерина в крови.
- Применение медикаментозных препаратов снижающих вязкость крови.
Источник
Недостаточность кровоснабжения, приводящее к омертвению клеток сердечной мышцы называют инфарктом миокарда (ИМ) или сердечным приступом. По статистике каждый третий человек умирает от этого заболевания. Благоприятность исхода во многом зависит от формы ИМ, общего состояния здоровья пациента. Трансмуральный инфаркт миокарда (ТИМ) считается одним из наиболее тяжелых проявлений патологии.

Рассмотрим, чем отличается трансмуральный сердечный приступ от других разновидностей заболевания, его причины, симптомы, принципы диагностики, лечения, возможные осложнения и прогноз.
Характеристика трансмурального ИМ
Миокард – это средняя мышечная оболочка сердца, расположенная между эпикардом и эндокардом. Она образована несколькими слоями клеток-кардиомиоцитов. Во время сердечного приступа происходит закупорка коронарной артерии, провоцирующая развитие некроза миокарда из-за недостаточного кровоснабжения.
Трансмуральный инфаркт сопровождается гибелью мышечных клеток по всей толщине миокарда. Это отличает ТИМ от интрамурального, субэндокардиального, субэпикардиального сердечных приступов, при которых гибнут только отдельные прослойки кардиомиоцитов.
Через некоторое время поврежденный участок миокарда затягивается рубцовой тканью. При трансмуральном типе в области некроза не остается живых мышечных клеток. Это мертвый участок сердца, не принимающий участие в работе органа. Поэтому вторая отличительная особенность ТИМ – более тяжелое течение заболевания, длительное восстановление, плохой прогноз.
Последнее отличие трансмурального сердечного приступа – площадь поражения. Она обычно большая. Такой инфаркт называют обширным ИМ.
В зависимости от локализации очагов некроза различают несколько типов ТИМ.
| Локализация | Характеристика |
|---|---|
| Передняя (боковая), задняя (нижняя) стенка левого желудочка | Самые распространенные формы (до 70%). Острый трансмуральный инфаркт передней стенки миокарда выявить на ЭКГ гораздо легче, чем задней. Поражение левого желудочка считается самой злокачественной формой сердечного приступа из-за высокой вероятности развития жизнеугрожающих осложнений. |
| Правый желудочек | Очень редко протекает без поражения левого желудочка. Эту форму инфаркта миокарда на ЭКГ диагностировать сложнее всего. Часто сопровождается развитием летального кардиогенного шока. |
| Верхушка сердца | Довольно редкий, тяжелый тип заболевания. Типичное осложнение – аневризма (выпячивание), разрыв межжелудочковой перегородки. |
| Межжелудочковая перегородка | Обычно дополняет острый трансмуральный инфаркт нижней стенки миокарда или боковой. Частые последствия – образование тромбов внутри полости сердца, разрыв перегородки, фибрилляция желудочков. |
| Предсердия | Редкая форма (1-17% от общего количества ИМ). Протекает по сравнению с другими видами ТИМ легко. Сопровождается нарушением сердечного ритма. |
Причины патологии

Трансмуральный инфаркт чаще всего провоцируется атеросклерозом коронарных артерий (более 90% случаев). Холестериновая бляшка может перекрыть просвет сосуда самостоятельно или запустить процесс тромбообразования. Более редкие причины:
- операции на сердце (шунтирование, прижигание миокарда);
- гипертонический криз;
- гипоксия;
- болезнь Такаясу;
- системная красная волчанка;
- гипоксия;
- анемии;
- туберкулез;
- внутрисердечное образование тромбов при эндокардите;
- закрытые травмы грудной клетки;
- врожденные дефекты строения коронарных сосудов.
Факторы риска
Трансмуральный инфаркт чаще всего развивается у людей, имеющих похожий анамнез. Эти схожести назвали факторами риска. К ним относятся:
- наличие родственников с сердечно-сосудистыми патологиями;
- возраст старше 55 лет для мужчин, 65 лет для женщин;
- гипертензия;
- сахарный диабет;
- курение;
- излишний вес;
- сидячий образ жизни;
- высокая концентрация плохого холестерина, низкая хорошего.
Чем больше факторов риска у человека, тем больше он склонен к развитию сердечного приступа.
Характерные признаки
Трансмуральный инфаркт миокарда как правило сопровождается гибелью большого участка сердечной мышцы. Поэтому симптомы заболевания имеют яркую выраженность. Они могут быть классическими или напоминать другие заболевания (атипичная форма). Редко типичная симптоматика дополняется атипичной – смешанная форма.
Классическая ангинозная форма характеризуется следующими признаками:
- появление сильной боли за грудиной, которая может отдаваться в руку, плечо, лопатку, челюсть;
- внезапная слабость, головокружение;
- возбуждение нервной системы, проявляющееся нервозностью, раздражительностью или наоборот апатией;
- тревожность, страх смерти;
- одышка;
- усиленное потоотделение;
- бледность лица;
- синюшность губ, носа, кончиков пальцев;
- усиленное сердцебиение.
Боль при трансмуральном инфаркте обычно очень сильная. Грудную клетку как будто кто-то сильно сдавливает. Боль длится более 15 минут, может исчезать, снова появляться. Прием таблетки нитроглицерина не устраняет болевой синдром.
Атипичные формы при ТИМ встречаются довольно редко. Чаще у женщин, больных почечной недостаточностью, сахарных диабетом, слабоумием.
Симптомы атипичного течения ТИМ.
| Название формы | Ее проявления |
|---|---|
| Абдоминальная | Встречается крайне редко. Симптомы напоминаю приступ острого панкреатита или обострение язвенной болезни, гастрита. Боль за грудиной незначительна или отсутствует. Человек жалуется на тошноту, рвоту, реже понос, абдоминальные боли. |
| Аритмическая | Главные симптом – разнообразные нарушения сердечного ритма. Грудная боль маловыраженная или отсутствует. |
| Астматическая | Проявлениями напоминает бронхиальную астму. Человеку тяжело сделать вдох, выдох. Грудные боли необязательны. |
| Бессимптомная | Самая коварная форма. Типичных проявлений не имеет. У больного ухудшается общее самочувствие, болит голова, резко снижается работоспособность. Большинство людей игнорируют симптомы, принимая их за простудные заболевания. |
| Периферическая | Сложно диагностируемая. Боли за грудиной отсутствуют. Но у человека может ныть рука, шея, ухо или зуб. Поэтому периферическую форму часто принимают за невралгию, проявления сколиоза, зубную боль, отит. |
Принципы диагностики
Диагностика острого трансмурального инфаркта предполагает обязательное проведение дополнительных исследований. Это необходимо для подтверждения диагноза, определения тяжести, типа заболевания, формирования прогноза. Стандартная схема диагностики включает:

- ЭКГ (12 отведений). Позволяет оценить работу сердца, выявить аритмии, локализацию очагов некроза.
- Биохимия, общий анализ крови. Необходимы для оценки здоровья пациента, выявления предикторов возможных осложнений.
- Определение содержания биомаркеров некроза. Повышение уровня тропонина, тропонина-1, КФК, АСТ, ЛДГ свидетельствует об отмирании клеток миокарда.
- УЗИ сердца. Позволяет оценить толщину, структуру стенки сердца, размеры камер, состояние клапанов. При наличии специального датчика врач получает возможность исследовать кровоток органа в режиме реального времени.
- Ангиография коронарных сосудов. Требуется для визуализации сосудов сердца. Введение специальной краски позволяет врачу видеть на рентгеновском, МРТ, КТ снимке участки сужения, холестериновые бляшки.
Особенности лечения
Терапию обширного трансмурального инфаркта начинают в кратчайшие сроки. Первую помощь необходимо оказать сразу же после начала приступа, доставка пациента в госпиталь должна произойти не позднее чем через 6 часов. Хирургическое лечение эффективно только на протяжении первых 12 часов после появления болей, иногда – 24.
Первая помощь
Основные задачи первой помощи – минимизация ишемии миокарда, быстрый вызов врача. Прежде всего, больного необходимо уговорить прекратить текущую деятельность, занять полусидящее положение. Таким образом, вы уже уменьшите нагрузку на сердце. Затем желательно обеспечить приток свежего воздуха, заменить сдавливающую одежду свободной или хотя бы расстегнуть ремень, воротник. Постарайтесь успокоить пострадавшего.

Если под рукой есть таблетка аспирина – дайте больному, попросите ее разжевать. Под язык кладется таблетка нитроглицерина. Прием нитроглицерина повторяют дважды с интервалом 5 минут. Низкое артериальное давление является противопоказанием к приему препарата.
Острый трансмуральный инфаркт миокарда обычно протекает очень тяжело, характеризуется высоким уровнем догоспитальной смерти. Поэтому больного нельзя оставлять одного ни на минуту. Высока вероятность, что ему понадобится сердечно-легочная реанимация. К этому нужно быть готовым.
Лекарственные препараты
Введение медикаментов начинают еще во время транспортировки больного. Это позволяет максимально оградить площадь очагов некроза. В первые несколько суток пациенту вводят следующие лекарства:
- Обезболивающие, седативные. Снимают болевой синдром, улучшают кровоснабжение сердечной мышцы. Обычно наличие ТИМ предполагает введение наркотических анальгетиков: морфина, фентанила с дроперидолом.
- Препараты, препятствующие образованию тромба. Помогают стабилизировать размер имеющегося тромба, предупредить образование нового. Препарат первого выбора – обычный аспирин. Его применение позволяет добиться значительного улучшения прогноза. Также используются клопидогрел, тикагрелор, гепарин, бивалирудин.
- Тромболитики. Растворяют тромб (вероятность 55%), понижает летальность. Основные представители – стрептокиназа, тенектеплаза, алтеплаза, пуролаза.
- Бета блокаторы. Снижают кислородную потребность миокарда, делают работу сердца более экономной, предупреждают нарушения ритма. Чаще всего применяют эсмол, пропранолол, метопролол.
- Ингибиторы ренин-ангиотензиновой системы. Понижают давления, улучшают функционирование сердечной мышцы. Препараты выбора – каптоприл, рамиприл, валсартан, спиронолактон.
Хирургические процедуры
Трансмуральный инфаркт требует немедленного проведения чрескожного коронарного вмешательства (ЧКВ) – хирургической процедуры, устраняющей тромбоз коронарных артерий. ЧКВ проводится на протяжении первых 12 часов после начала приступа. Это позволяет минимизировать последствия инфаркта миокарда для больного.

Процедура стентирования.
Хирург вводит в крупный сосуд конечности катетер, оборудованный баллоном. Затем продвигает его к суженному участку, контролируя перемещение при помощи компьютера. Достигнув патологической области, хирург выполняет серию наполнений баллона. Просвет сосуда расширяется, кровоток восстанавливается.
Обычно после баллонирования выполняют стентирование артерии. Через тот же сосуд врач вводит миниатюрный каркас. Установка стента позволяет профилактировать повторное сужение артерии.
Прогноз, осложнения
Трансмуральный инфаркт – самая тяжелая форма инфаркта миокарда, имеющая крайне неблагоприятный прогноз. Большая часть пациентов не доживает даже до приезда скорой, еще 15% гибнут в первые сутки от сопутствующих осложнений. После прохождения реабилитационного периода 4 из 5 пациентам ставится диагноз хроническая сердечная недостаточность.
Основные виды осложнений:
- кардиогенный шок;
- фибрилляция желудочков;
- желудочковая тахикардия;
- острая сердечная недостаточность;
- блокада атриовентрикулярного узла;
- разрыв стенки левого желудочка или межжелудочковой перегородки;
- постинфарктная стенокардия;
- синдром Дресслера;
- дисфункция левого желудочка;
- нарушения сердечного ритма;
- фибрилляция предсердий.
Особенности реабилитации
Трансмуральный инфаркт миокарда требует длительного восстановления. Если осложнения отсутствуют, реабилитационный период занимает 5-6 месяцев. Тяжелые пациенты восстанавливаются более года.
Основные составляющие реабилитационного курса:
- физическая нагрузка;
- модификация факторов риска;
- диета;
- медикаментозное лечение;
- обучение, работа с психологом.
Физическая нагрузка
Важная составляющая процесса реабилитации. Лишенное большой части кардиомиоцитов сердце не справляется даже с легкими нагрузками без специальной подготовки. Сначала пациента учат самым простым вещам: вставать, сидеть, выполнять лежачие виды упражнений.
Затем больному разрешается проходить небольшие дистанции под присмотром врача, подниматься, спускаться по лестнице, увеличивают сложность ЛФК.
Следующий этап – продолжительная ходьба по улице, возможно занятия на кардиотренажерах, легкие аэробные нагрузки.
Модификация факторов рисков
Существует перечень факторов, увеличивающих вероятность развития рецидива, осложнений. Их исключения улучшает прогноз человека. Поэтому реабилитация обычно включает следующие компоненты:

- Отказ от курения. Сигареты вызывают спазм сосудов, ускоряют сердечный ритм. Поэтому курящие люди имеют более высокие шансы умереть в ближайшее время.
- Ограничения потребления алкоголя. Алкоголь повышает вероятность образования атеросклеротических бляшек, усложняет работу сердца. Поэтому инфарктникам необходимо минимизировать или исключить потребления спиртного.
- Снижения веса для пациентов с ожирением. Полные люди более склоны к развитию сердечно сосудистых заболеваний. Чем больше вес, тем сложнее сердцу обеспечить кровоснабжение всех органов, тканей организма.
- Контроль артериального давления (АД). Высокое давление повреждает сосуды. Поэтому необходимо следить, чтобы его значения не превышали 140/90 мм рт. ст.
- Контроль уровня сахара. Больные сахарным диабетом должны следить за концентрацией глюкозы. Высокое содержание сахара повышает риски развития осложнений.
- Профилактика гриппа. Людям, которые перенесли инфаркт миокарда, необходимо ежегодно делать вакцинацию против гриппа. Это заболевание часто дает сердечные осложнения.
Диета, особенности питания
После перенесенного инфаркта миокарда необходимо контролировать ежедневное количество калорий, следить за содержанием соли, насыщенных жиров. Рацион должен включать большое количество овощей, цельнозерновых каш, зелень, фрукты, нежирные молочные продукты, белое мясо, рыбу.
Диета требует исключения:
- маринованных блюд;
- солений;
- копченостей;
- кондитерских изделий;
- жаренной пищи;
- продуктов из фритюра.
Медикаментозное лечение
Всем пациентам назначаются лекарства, предупреждающее тромбообразование, облегчающие работу сердца, профилактирующие образование холестериновых бляшек. Большинство из них придется принимать пожизненно. Стандартная схема реабилитации включает:

- аспирин;
- бета-блокаторы (метопролол, атенолол);
- ингибиторы АПФ (каптоприл, эналаприл);
- статины (аторвастатин, розувастатин).
Обучение, работа с психологом
Понимание процессов, происходящих с организмом, помогает пациентам легче принимать необходимость изменений, дисциплинированно соблюдать рекомендации врача. Больные, прошедшие обучение, быстрее восстанавливаются, адаптируются, их жизнь более счастливая. Работа с психологом помогает научиться управлять стрессами, предупреждает, лечит депрессию.
Литература
- Руководство для врачей общей практики (семейных врачей). Инфаркт миокарда, 2014.
- Мишина И.Е., Довгалюк Ю.В., Чистякова Ю.В., Архипова С.Л. Медицинская реабилитация больных, перенесших острый инфаркт миокарда, 2017
Ирина Костылева
Высшее медицинское образование. Кировская государственная медицинская академия (КГМА). Участковый терапевт. Подробнее об авторе
Последнее обновление: 23 февраля, 2020
Источник
