Симптомы инфаркта миокарда обширного
Острое нарушение питания сердечной мышцы встречается у 1-3% населения планеты. Многие случаи относятся к мелкоочаговым, порой даже не проявляются какими-либо симптомами.
В группе повышенного риска, среди гипертоников и пациентов с анатомическими/физиологическими нарушениями работы кардиальных структур эта цифра много выше. 25-30% лиц с запущенными формами процессов становятся жертвами некроза кардиомиоцитов. Чем тяжелее основной диагноз, тем больше вероятность осложнений.
Обширный инфаркт — это острое нарушение питания кардиальных структур в результате сужения или закупорки коронарных артерий, питающих мышечный орган. Подобный термин не используется медиками в официальных документах, его нет в МКБ-10.
Речь о просторечном наименовании поражения значительного по площади. Оценочное суждение не позволяет четко отграничить обширный и мелкоочаговый инфаркт, но примерные выкладки есть.
Существенной площадью считается вовлечение в процесс от 20% тканей и больше.
Явление само по себе не гомогенное, подразделяется на группу разновидностей.
Механизм развития
Формирование нарушения идет по одному и тому же сценарию. Исходной точкой, началом выступает атеросклероз коронарных артерий.
Эти магистральные сосуды обеспечивают собственное питание кардиальных структур. В результате влияния тех или иных причин развивается сужение (стеноз) или закупорка кровоснабжающих структур. В результате интенсивность трофики падает.
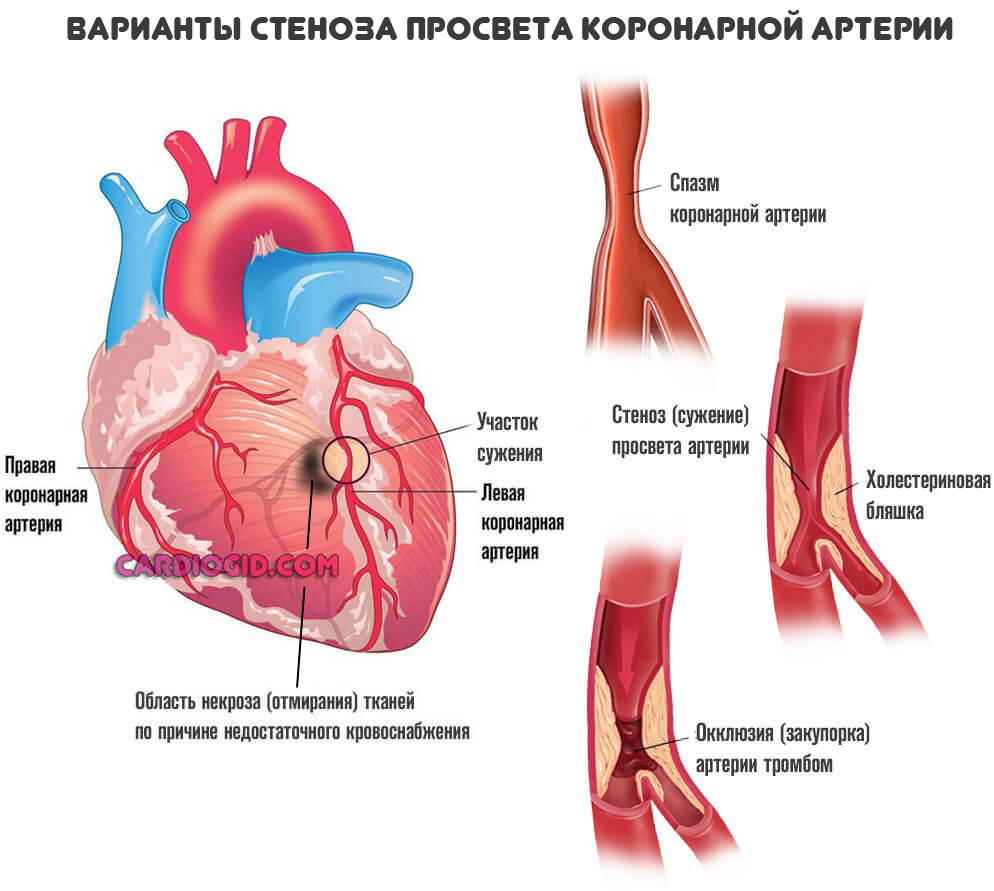
Для обширного инфаркта требуется существенное перекрытие просвета сосудов:
- При окклюзии 30% формируется стенокардия (о симптомах читайте здесь). Это предвестник неотложного состояния.
- От 50 до 70% вероятно развитие мелко или крупноочагового поражения.
- Более 70% возникает обширный инфаркт миокарда с почти неминуемым летальным исходом.
Это не аксиома, а эмпирические данные и наблюдения врачей по всему миру. Нередки исключения.

Падение скорости кровотока приводит к снижению сократительной способности сердечной мышцы. Количество жидкой соединительной ткани, которая выбрасывается в большой круг меньше должного. Отсюда усугубление ишемического процесса.
Помимо сердца страдают головной мозг, почки и прочие органы. Состояние несет колоссальную опасность. Если в срочном порядке не разблокировать нормальное кровообращение, не восстановить гемодинамику, наступает обморок, затем смерть пациента.
Виды патологического процесса
Классификация проводится по нескольким основаниям.
Исходя из формы функционального нарушения:
- Циркулярный. Представляет собой один из самых тяжелых типов. Блокируется несколько ветвей коронарного кровообращения (всего существует две артерии, каждая ветвится по ходу впадения в ткани).
Генерализованное нарушение питания приводит к невозможности адекватной трофики. Летальность составляет около 80%, при своевременной помощи и транспортировке в стационар в течение первого часа шансы несколько увеличиваются.
Частично работа пораженной области может сохраняться, омертвение не всегда полное.
- Трансмуральная форма. Точный объем вовлеченных тканей не известен. Но наблюдается тотальный некроз участка, он исключается из функциональной активности. Даже при грамотном лечении, выживании, развивается выраженная сердечная недостаточность по этой причине.
- Собственно крупноочаговый ИМ. Когда в патологический процесс вовлечена группа областей. Обычно располагаются они асимметрично.
В зависимости от локализации можно говорить об инфаркте передней стенки сердца или задней. Первый вариант менее заметен с клинической точки зрения, возможны ложные симптомы или отсутствие выраженной картины.
Классификация проводится по превалирующему симптомокомплексу, вовлечению сторонних органов и тканей:
- Цереброваскулярная форма. Может протекать параллельно с классической. Нарушается трофика нервных скоплений, церебральных структур. Вероятным следствием становится инсульт.
- Аритмический тип. Основным проявлением выступает нарушение частоты сердечных сокращений. Тахикардия или урежение ЧСС протекают параллельно с изменением интервалов между ударами. Процесс представлен экстрасистолией, фибрилляцией.
- Абдоминальная форма. Характерна клиника острого живота. Встречаются тошнота, рвота, невыносимые боли в брюшной полости. Ложно таких пациентов принимают за гастроэнтерологических и отправляют в соответствующее отделение. Драгоценное время теряется, шансы на выживание падают.
- Астматический вид. Одышка, нарушение сознания, асфиксия и прочие «прелести» прилагаются.
Все четыре называют атипичными, на их долю в совокупности приходится едва ли больше 10% клинических ситуаций по всему миру.
Причины
Факторы развития состояния всегда патологические. Возможны случайные моменты, но они не часто встречаются в практике врачей.
Атеросклероз коронарных артерий
Существует в двух самостоятельных формах. Первая — сужение или стеноз. Возникает преимущественно, у гипертоников и хронических курильщиков. Как начинающих, так и с приличным стажем. Обратить вспять явление возможно.
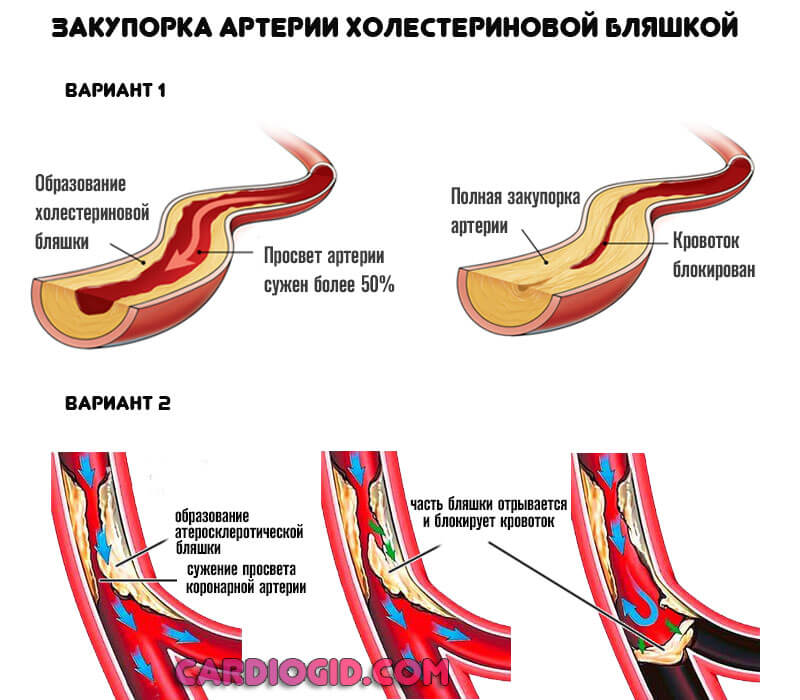
Второй тип касается окклюзии или закупорки. То есть перекрытия просвета сосуда инородным предметом. Таковым может быть холестериновая бляшка, тромб, воздушный пузырь и прочие объекты.
Основной контингент пациентов с инфарктом, лица, имеющие стенокардию в анамнезе или же курильщики, люди со значительным ожирением, сахарным диабетом. За этими группами больных наблюдают особенно тщательно.
Возможно рефлекторное сужение сосудов. Формально это все тот же атеросклероз, но протекающий сию минуту в результате непатологических факторов. Подавляющее большинство случаев связано со вхождением в холодную воду при купании. Итог — остановка сердца или инфаркт.
Дополнительную угрозу представляет нахождение в реке/озере. После резкого нарушения гемодинамики падает трофика (питание) головного мозга. Организм отвечает на это потерей сознания. Возможно утопление. Находящимся поблизости людям нужно быть настороже.
Стрессовая ситуация
Интенсивная психоэмоциональная нагрузка приводит к выбросу в кровеносное русло избыточного количества кортизола, норадреналина, гормонов гипофиза и коры надпочечников.
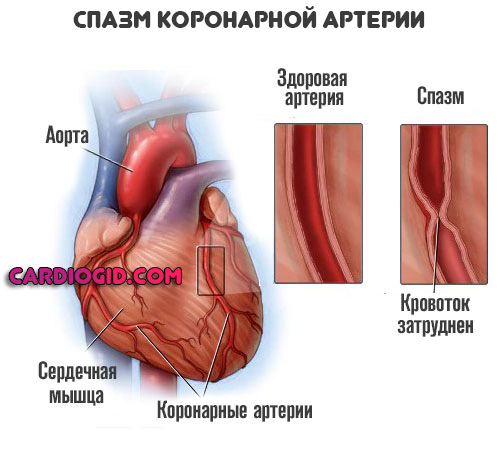
Возникает рефлекторное сужение коронарных артерий (спазм) с развитием гемодинамического нарушения, что может стать причиной обширного инфаркта.

Физическая перегрузка
Оказывает идентичное влияние на тело. Выброс гормонов приводит к сужению сосудов. Картина дополняется учащенным сердцебиением, более высокой кардиальной активностью.
Растет давление, артерии стенозируются дальше. Особенно рискуют недостаточно тренированные пациенты и с заболеваниями сердечнососудистой системы в анамнезе. Необходимо соизмерять свои возможности и физические потребности.
Высокие показатели АД
Инфаркт обширный развивается в результате резкого скачка артериального давления. Механизм опять идентичен. Возникает стеноз, падает интенсивность кровообращения.
Дополнительный фактор — нарушение выброса жидкой соединительной ткани в большой круг. Аортальный клапан перекрыт или же спадается недостаточно после систолы (толчка). Соответственно, кислород и питательные вещества в миокард поступают в неадекватной мере.
Ожирение
Считать значительную массу тела непосредственной причиной инфаркта неправильно. Практика давно пересмотрена в странах Европы, такие суждения сохраняют приверженцы советской школы и иже с ними.
Высокий вес действительно оказывает некоторое влияние на сердце. Развивается повышенная нагрузка, частота сокращений растет, поскольку человек постоянно переносит интенсивную физическую активность.
Этиологический (первопричинный) момент — нарушение липидного обмена. Жирные соединения откладываются на стенках сосудов, вызывают их закупорку. При перемещении и отрыве бляшки возможно полное перекрытие кровотока и стремительный летальный исход.
Нарушения со стороны церебральных структур
Центральная нервная система руководит кардиальной деятельностью, в частности выработкой электрического импульса в синусовом узле.
Как только сигналы от ЦНС ослабевают, частота сокращений падает. Отсюда недостаточный выброс крови в большой круг, а значит и поступление в кардиальные структуры окажется малым.
Причины развития такой дисфункции головного мозга представляют собой значительный пласт проблем. От вирусных инфекций, опухолей злокачественных и доброкачественных, до врожденных поражений гипоталамуса, прочих синдромов.
Разбираться в вопросе нужно с профильным хирургом.
Аритмии
Сами по себе инфаркт, тем более обширный они спровоцировать не в силах. Но вполне могут вызвать уменьшение сократительной способности миокарда. Чем закончится такой процесс — уже понятно.
Крайне редко некроз тканей может стать исходом травмы грудной клетки. Ушибы, тем более переломы провоцируют компрессию мышечного органа. Возникает механическая ишемия, которая купируется с большим трудом. Требуется срочная операция по восстановлению функциональной активности.
Перечень причин неполный. Определенную роль играют аутоиммунные факторы, но этиология состояния всегда идентична: атеросклероз коронарных артерий, снижение сократительной способности миокарда, недостаточное кровообращение в тканях и их отмирание.
Типичная симптоматика
Признаки зависят от индивидуальных особенностей организма пациента и формы неотложного состояния.
Классические ситуации, коих большинство, сопровождаются такими моментами:
- Боли в грудной клетке — первый симптом инфаркта. Возможны два варианта.
Невыносимые по силе, давящие, жгучие, локализация диффузная, разлитая. Нитроглицерин помогает частично, полной коррекции не наступает.
Дискомфорт может быть средним по интенсивности, но продолжаться более 30 минут. Оба случая требуют вызова скорой помощи и транспортировки в стационар.
- Одышка. В состоянии покоя. Усиливается на фоне физической активности, возможно усугубление прочей симптоматики.
- Аритмия. По типу брадикардии или увеличения частоты сокращений. Обычно оба процесса сменяются на протяжении короткого времени.
- Цианоз носогубного треугольника. Выглядит как синеватое кольцо, окружающее рот, губы.
- Бледность кожных покровов, ногтей, слизистых оболочек.
- Нарушение сознания. Обморочные, синкопальные состояния. Пациент трудно выходит из них.
- Повышенная потливость, гипергидроз.
- Похолодание кончиков пальцев, рук и ног.
Далее проявления определяются конкретной формой патологического процесса.
Симптомы атипичных форм ИМ
Абдоминальный тип:
- Острые боли в животе, в надчревной области. Частично купируются Нитроглицерином, что указывает на кардиальное происхождение.
- Тошнота.
- Рвота без признаков облегчения. Она рефлекторная, потому дискомфорт не ослабевает как при
- отравлении.
Изжога, диспепсические явления.
Цереброваскулярная форма:
- Сильная головная боль. В затылочной, теменной областях. Может быть разлитой, не иметь определенной локализации.
- Вертиго. Вплоть до невозможности ориентации в пространстве. Вестибулярный аппарат не функционирует нормально из-за поражения мозжечка, его ишемии.
- Тошнота без рвоты.
- Потеря сознания. Может быть неоднократной в течение одного эпизода неотложного состояния. Глубокие обмороки требуют срочной помощи.
Инсульт становится закономерным итогом ишемии головного мозга.
Аритмическая форма:
- Тахикардия или урежение частоты сердечных сокращений.
- Ощущение замирания в груди, переворачивания, пропускания ударов.
- Астматический тип:
- Удушье, асфиксия. Усиливается в ночное время и в положении лежа.
- Увеличение ЧСС.
Болевой синдром минимален или полностью отсутствует.
Для отграничения состояний пациент в срочном порядке транспортируется в стационар. Далее показаны неотложные мероприятия.
Диагностика
Проводится в больнице. Сразу после перемещения пациента в стены учреждения, назначают минимум исследований. Измерение артериального давления, частоты сердечных сокращений, также аускультацию.
Затем начинается стабилизация состояния пострадавшего с применением препаратов на основе органических нитратов и прочих средств.
Обширный, крупноочаговый инфаркт имеет неблагоприятный прогноз в 70% случаев, потому шансы на восстановление и даже приведение положения человека в приемлемое состояние невысоки.
В случае успеха пациента переводят в реанимацию, по мере стабилизации в обычную палату. Затем назначается тщательная диагностика.
Мероприятия:
- Устный опрос и сбор анамнеза для выявления основных моментов.
- Измерение артериального давления, частоты сердечных сокращений. Постфактум, для установления состояния и успеха первичных действий.
- Электрокардиография. Для выявления последствий и причин.
- Эхокардиография. Дает возможность увидеть все осложнения, органические дефекты. Считается основным способом диагностики.
- Суточное мониторирование по Холтеру если есть показания.
- МРТ грудной клетки.
Дифференциальная методика требует проведения специальных тестов. Щеткина- Блюмберга и прочих (для выявления поражения органов пищеварительного тракта). Задача срочной дифференциации лежит на врачах.
Лечение
Терапия инфаркта миокарда обширной степени направлена на восстановление жизнедеятельности хотя бы в приемлемом объеме.
Сразу после поступления в стационар назначаются средства для нормализации частоты сердечных сокращений (Атропин, Эпинефрин), но с большой осторожностью и только по показаниям.
Показано применение тромболитиков, если причиной состояния стала эмболия сгустком крови.
Далее поддержание достигнутого положения до самостоятельной эпителизации тканей, склерозирования участков. Лечебные мероприятия назначаются в первые 6 часов с момента начала процесса, тогда шансы на успех выше.
По окончании мероприятий нужно провести диагностику и воздействовать на основной диагноз. Кардиологический или нет.
Полного излечения добиться удается крайне редко, такое возможно только в начальный период развития патологии.
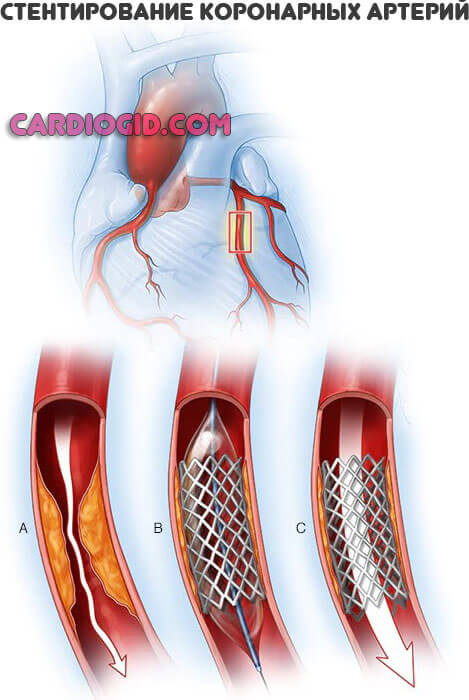
Проблема заключается и в другом. Многие состояния, приводящие к атеросклерозу, требуют операции. По стентированию, баллонированию, то есть механическому расширению просвета сосуда или протезированию пораженного участка.
Пациент со столь выраженным нарушением с большой вероятностью не выдержит наркоза и вмешательства.
Прогноз и осложнения
Исход зависит от обширности поражения. Чем больше площадь, тем меньше шансы на выживание (подробнее о последствиях и шансах читайте в этой статье).
Если необходимые действия предпринять в первые несколько часов есть возможность предотвратить дальнейший некроз. Но даже при успехе мероприятий 60% пациентов погибают в первые 2 года, еще 20 в течение 5 лет.
Внимание:
Грамотный подход к реабилитации не гарантирует жизнь, но существенно улучшает прогнозы.
Основные причины летального итога после обширного инфаркта сердца:
- Сердечная недостаточность. Приводит к асистолии (остановке) или же рецидиву некроза. Второй эпизод фатален в 95% ситуаций.
- Инсульт. Острое нарушение кровообращения в головном мозге.
Минимизировать риски можно полностью пересмотрев образ жизни. Отказ от курения, спиртного обязателен.
Физическая активность на минимальном уровне, хотя большинство пациентов с указанным диагнозом становятся инвалидами после перенесенного состояния (поэтапная реабилитация описана здесь).
В заключение
Обширный инфаркт сердца — это острое нарушение кровообращения, в результате сужения или закупорки коронарных артерий.
Восстановление проводится в срочном порядке. Первое, что нужно сделать при подозрениях — вызвать бригаду неотложки. Прогнозы пессимистичны, но шансы есть. Потому следует придерживаться всех рекомендаций лечащего специалиста.
Источник
Содержание:
Инфаркт миокарда (ИМ) – самая серьезная клиническая форма ишемии сердца. Это острое, угрожающее жизни, состояние, обусловленное относительным либо абсолютным недостатком кровоснабжения определенной части миокарда вследствие тромбоза коронарной артерии, в результате чего формируется очаг некроза, т.е. область с отмершими клетками – кардиомиоцитами.
Инфаркт сердца – одна из ведущих причин смертности населения планеты. Его развитие напрямую зависит от возраста и пола человека. В связи с более поздним появлением атеросклероза у женщин инфаркты диагностируются у них в 3–5 раз реже, чем у мужчин. В группу риска попадают все представители мужского пола, начиная с 40-летнего возраста. У людей обоих полов, перешедших рубеж 55–65 лет, заболеваемость примерно одинакова. По статистике 30–35% всех случаев острого инфаркта сердечной мышцы заканчиваются летальным исходом. До 20% внезапных смертей вызваны этой патологией.
Причины инфаркта
Главные причины развития ИМ:
- Атеросклероз сосудов сердца, в частности коронарных артерий. В 97% случаев атеросклеротическое поражение стенок сосудов приводит к развитию ишемии миокарда с критическим сужением просвета артерий и длительным нарушением кровоснабжения миокарда.
- Тромбоз сосудов, к примеру, при коронарите различного генеза.Полное прекращение кровоснабжениямышцы происходит вследствиеобтурации (закупорки) артерий или мелких сосудов атеросклеротической бляшкой или тромбом.
- Эмболия венечных артерий, например, при септическом эндокардите, реже заканчивается образованием некротического очага, тем не менее являясь одной из причин формирования острой ишемии миокарда.
Нередко встречается сочетание вышеперечисленных факторов: тромб закупоривает спастически суженный просвет артерии, пораженной атеросклерозом или формируется в области атеросклеротической бляшки, выпяченной из-за произошедшего кровоизлияния в ее основание.
- Пороки сердца. Коронарные артерии могут отходит от аорты вследствие формирования органического поражения сердца.
- Хирургическая обтурация. Механическое вскрытие артерии или ее перевязка во время проведения ангиопластики.
Факторы риска инфаркта миокарда:
- Пол (у мужчин чаще).
- Возраст (после 40–65 лет).
- Стенокардия.
- Порок сердца.
- Ожирение.
- Сильный стресс или физическое перенапряжение при имеющейся ИБС и атеросклерозе.
- Сахарный диабет.
- Дислипопротеинемия, чаще гиперлипопротеинемия.
- Курение и прием алкоголя.
- Гиподинамия.
- Артериальная гипертония.
- Ревмокардит, эндокардит или другие воспалительные поражения сердца.
- Аномалии развития коронарных сосудов.
Механизм развития инфаркта миокарда
Течение болезни делится на 5 периодов:
- Прединфарктный (стенокардия).
- Острейший (острая ишемия сосудов сердца).
- Острый (некробиоз с формированием некротической области).
- Подострый (стадия организации).
- Постинфарктный (образование рубца в месте некроза).
Последовательность патогенетических изменений:
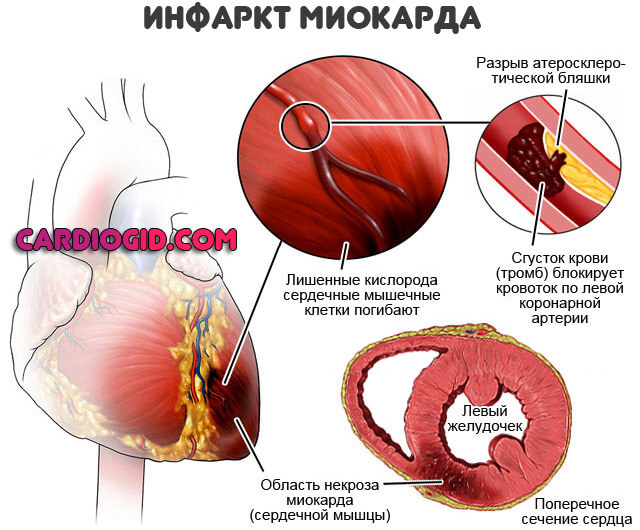
- Нарушение целостности атеросклеротического отложения.
- Тромбоз сосуда.
- Рефлекторный спазм поврежденного сосуда.
При атеросклерозе избыточный холестерин откладывается на стенках сосудов сердца, на которых образуются липидные бляшки. Они сужают просвет пораженного сосуда, замедляя кровоток по нему. Различные провоцирующие факторы, будь то гипертонический криз или эмоциональное перенапряжение, приводят к разрыву атеросклеротического отложения и повреждению сосудистой стенки. Нарушение целостности внутреннего слоя артерии активирует защитный механизм в виде свертывающей системы организма. К месту разрыва прилипают тромбоциты, из которых формируется тромб, закупоривающий просвет сосуда. Тромбоз сопровождается выработкой веществ, приводящих к спазмированию сосуда в области повреждения либо по всей его длине.
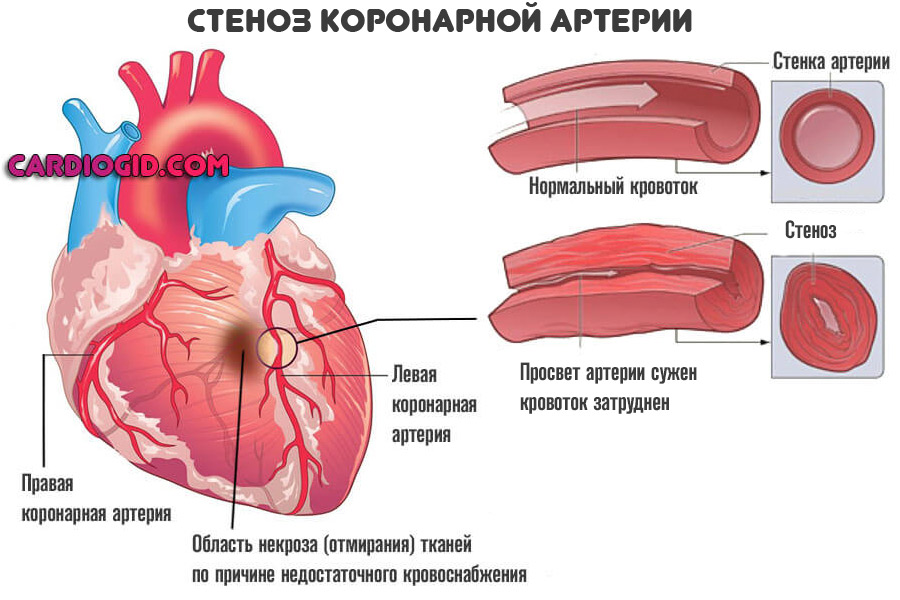
Клиническое значение имеет сужение артерии на 70% размера ее диаметра, при этом просвет спазмируется до такой степени, что кровоснабжение не может быть компенсировано. Это возникает вследствие атеросклеротических отложений на стенки сосудов и ангиоспазма. В результате нарушается гемодинамика области мышцы, получающей кровь через поврежденное сосудистое русло. При некробиозе страдают кардиомиоциты, недополучая кислород и питательные вещества. Нарушается метаболизм и функционирование сердечной мышцы, ее клетки начинают отмирать. Период некробиоза длится до 7 часов. При незамедлительно оказанной в этот промежуток времени медицинской помощи происходящие изменения в мышце могут быть обратимы.
При формировании некроза в пораженной области восстановить клетки и повернуть процесс вспять невозможно, повреждения приобретают необратимый характер. Страдает сократительная функция миокарда, т.к. некротизированная ткань не участвует в сокращении сердца. Чем обширнее область поражения, тем сильнее снижается сократимость миокарда.
Единичные кардиомиоциты или небольшие их группы гибнут спустя примерно 12 часов от начала острого заболевания. Через сутки микроскопически подтверждается массовое омертвление клеток сердца в зоне поражения. Замещение области некроза соединительной тканью начинается через 7–14 дней от начала инфаркта. Постинфарктный период продолжается 1,5–2 месяца, в течение которых окончательно формируется рубец.
Передняя стенка левого желудочка – наиболее частое место локализации некротической зоны, поэтому в большинстве случаев выявляется трансмуральный ИМ именно этой стенки. Реже поражается верхушечная область, задняя стенка или межжелудочковая перегородка. Инфаркты правого желудочка в кардиологической практике встречаются редко.
Классификация инфаркта миокарда
Относительно размера поражения ткани инфаркт миокарда бывает:
- Мелкоочаговый. Формируется один или несколько маленьких по размеру некротических участков. Диагностируется в 20% случаев от общего числа инфарктников. У 30% пациентов мелкоочаговый инфаркт трансформируется в крупноочаговый.
- Крупноочаговый (чаще трансмуральный). Образуется обширная область некроза.
По глубине некротического поражения различают:
- Трансмуральный. Некротическая область охватывает всю толщу миокарда.
- Субэпикардиальный. Участок с отмершими кардиомиоцитами прилегает к эпикарду.
- Субэндокардиальный. Некроз сердечной мышца в районе прилегания к эндокарду.
- Интрамуральный. Участок некроза находится в толще левого желудочка, но не доходит до эпикарда или эндокарда.
В зависимости от кратности возникновения:
- Первичный. Возникает первый раз.
- Повторный. Развивается через 2 месяца или позже после начала первичного.
- Рецидивирующий. Появляется на стадии формирования рубцовой ткани первичного инфаркта, т.е. в течение первых 2 мес. от первичного острого поражения миокарда.
Относительно локализации процесса:
- Левожелудочковый.
- Правожелудочковый.
- Септальный, или инфаркт межжелудочковой перегородки.
- Сочетанный, к примеру переднебоковой ИМ.
Отталкиваясь от электрокардиологических изменений, фиксируемых на кардиограмме:
- Q-инфаркт. Электрокардиограмма фиксирует сформировавшийся патологический з. Q или желудочковый комплекс QS. Изменения характерны для крупноочаговых ИМ.
- Не Q-инфаркт с инверсией з. Т и без патологии з. Q. Чаще встречается при мелкоочаговых инфарктах.
В зависимости от развития осложнений:
- Неосложненный.
- Осложненный.
Формы острого ИМ, относительно наличия и места расположения болей:
- Типичная. Боль сосредоточена в прекардиальной либо загрудинной области.
- Атипичная. Форма заболевания с атипичной локализацией болей:
Периоды заболевания:
- Острейший.
- Острый.
- Подострый.
- Постинфарктный.
Симптомы инфаркта миокарда
Интенсивность и характер болевых ощущений зависят от нескольких факторов: размера и локализации некротического очага, а также стадии и формы инфаркта. У каждого пациента клинические проявления различны в силу индивидуальных особенностей и состояния сосудистой системы.
Признаки типичной формы инфаркта миокарда
Яркая клиническая картина с типичным и выраженным болевым синдромом наблюдается при крупноочаговом (трансмуральном) инфаркте сердца. Течение болезни разделяю на определенные периоды:
- Прединфарктный, или продромальный период. У 43–45% инфарктников этот период отсутствует, т.к. болезнь начинается внезапно. Большинство пациентов перед инфарктом отмечают учащение приступов стенокардии, загрудинные боли становятся интенсивными и продолжительными. Изменяется общее состояние – снижается настроение, появляется разбитость и страх. Эффективность антиангинальных средств значительно снижается.
- Острейший период (от 30 мин до нескольких часов). При типичной форме острый инфаркт сопровождается нестерпимой загрудинной болью с иррадиацией в левую сторону туловища – руку, нижнюю челюсть, ключицу, предплечье, плечо, область между лопатками. Редко под лопатку или левое бедро. Боли могут быть жгучими, режущими, давящими. Некоторые ощущают распирание в груди или ломоту. В течение нескольких минут боль достигает своего максимума, после чего сохраняется до часа и дольше, то усиливаясь, то ослабевая.
- Острый период (до 2 суток, при рецидивирующем течении до 10 дней и дольше). У подавляющего большинства больных ангинозная боль проходит. Ее сохранение свидетельствует о присоединении эпистеноперикардиального перикардита либо о продолжительном течении ИМ. Нарушения проводимости и ритма сохраняются, также как и артериальная гипотензия.
- Подострый период (длительность – 1 мес). Общее состояние пациентов улучшается: температура нормализуется, проходит одышка. Полностью или частично восстанавливается сердечный ритм, проводимость, звучность тонов, но блокада сердца регрессу не поддается.
- Постинфарктный период – завершающий этап течения острого ИМ, длящийся до 6 месяцев. Некротическая ткань окончательно заменяется плотным рубцом. Сердечная недостаточность устраняется за счет компенсаторной гипертрофии сохранившегося миокарда, но при обширной площади поражения полная компенсация невозможна. В этом случае проявления сердечной недостаточности прогрессируют.
Начало боли сопровождается сильной слабостью, появлением обильного липкого (профузного) пота, чувством страха смерти, учащением сердцебиения. При физикальном обследовании выявляется бледность кожи, липкий пот, тахикардия и другие нарушения ритма (экстрасистолия, фибрилляция предсердий), возбуждение, одышка в покое. В первые минуты повышается артериальное давление, потом резко понижается, что свидетельствует о развивающейся недостаточности сердца и кардиогенном шоке.
При тяжелом течении развивается отек легких, иногда сердечная астма. Тоны сердца при аускультации приглушены. Появление ритма галопа говорит о левожелудочковой недостаточности, от степени выраженности которой зависит аускультативная картина легких. Жесткое дыхание, хрипы (влажные) подтверждают застой крови в легких.
Ангинозная боль в этом периоде нитратами не купируется.
В результате перифокального воспаления и некроза появляется лихорадка, сохраняющаяся на протяжении всего периода. Температура поднимается до 38,50 С, высота ее подъема зависит от размера некротического очага.
При мелкоочаговом инфаркте мышцы сердца симптоматика менее выражена, течение болезни не такое четкое. Редко развивается недостаточность сердца. Аритмия выражается в умеренной тахикардии, которая бывает не у всех больных.
Признаки атипичных форм инфаркта миокарда
Подобные формы характеризуются нетипичной локализацией болей, затрудняющей своевременную установку диагноза.
- Астматическая форма. Характерен кашель, приступы удушья, проливной холодный пот.
- Гастралгическая (абдоминальная) форма проявляется болями в эпигастральной области, рвотой, тошнотой.
- Отечная форма бывает при массивной очаге некроза, приводящем к тотальной сердечной недостаточности с отеками, одышкой.
- Церебральная форма характерна для пожилых пациентов с выраженным атеросклерозом не только сердечных, но и мозговых сосудов. Проявляется клиникой ишемии головного мозга с головокружениями, потерей сознания, шумом в ушах.
- Аритмическая форма. Единственным ее признаком может быть пароксизмальная тахикардия.
- Стертая форма отличается отсутствием жалоб.
- Периферическая форма. Боли могут быть только в руке, подвздошной ямке, нижней челюсти, под лопаткой. Иногда опоясывающая боль схожа с болями, возникающими при межреберной невралгии.
Осложнения и последствия инфаркта миокарда
- Тромбоз в желудочках.
- Острый эрозивный гастрит.
- Острый панкреатит либо колит.
- Парез кишечника.
- Желудочное кровотечение.
- Синдром Дресслера.
- Острая, а в дальнейшем хроническая прогрессирующая недостаточность сердца.
- Кардиогенный шок.
- Постинфарктный синдром.
- Эпистенокардиальный перикардит.
- Тромбоэмболии.
- Аневризма сердца.
- Отек легких.
- Разрыв сердца, приводящий к его тампонаде.
- Аритмии: пароксизмальная тахикардия, экстрасистолия, внутрижелудочковая блокада, фибрилляция желудочков и другие.
- Инфаркт легких.
- Пристеночный тромбоэндокардит.
- Психические и нервные расстройства.
Диагностика инфаркта миокарда
Анамнез болезни, электрокардиографические признаки (изменения на ЭКГ) и характерные сдвиги ферментативной активности в сыворотке крови являются основным критериями при диагностике острого ИМ.
Лабораторная диагностика
В первые 6 часов острого состояния в крови выявляется повышенный уровень белка – миоглобина, участвующего в транспортировке кислорода внутрь кардиомиоцитов. В течение 8–10 часов больше чем на 50% увеличивается креатинфосфокиназа, показатели активности которой нормализуются к концу 2 суток. Этот анализ повторяют каждые 8 часов. Если получают троекратный отрицательный результат, то инфаркт сердца не подтверждается.
На более позднем сроке необходим анализ на определение уровня лактатдегидрогеназы (ЛДГ). Активность этого фермента увеличивается спустя 1–2 суток от начала массового омертвления кардиомиоцитов, по прошествии 1–2 недель приходит в норму. Высокой специфичностью отличается повышение изоформ тропонина, увеличение уровня аминотрансфераз (АСТ, АЛТ). В общем анализе – повышение СОЭ, лейкоцитоз.
Инструментальная диагностика
ЭКГ фиксирует появление отрицательного з. Т либо его двухфазность в определенных отведениях (при мелкоочаговом ИМ), патологии комплекса QRS или з. Q (при крупноочаговом ИМ), а также различные нарушения проводимости, аритмии.
Электрокардиография помогает определить обширность и локализацию области омертвения, оценить сократительную способность сердечной мышцы, выявить осложнения. Рентгенологическое исследование малоинформативно. На поздних этапах проводят коронарографию, выявляющую место, степень сужения или непроходимости коронарной артерии.
Лечение инфаркта миокарда
При подозрении на инфаркт сердца срочно вызывают скорую помощь. До приезда медиков нужно помочь больному принять полусидячее положение с согнутыми в коленях ногами, ослабить галстук, расстегнуть одежду, чтобы она не стягивала грудь и шею. Открыть форточку или окно для доступа свежего воздуха. Под язык положить таблетку аспирина и нитроглицерина, которые предварительно измельчить или попросить больного их разжевать. Это необходимо для более быстрого всасывания действующего вещества и получения скорейшего эффекта. Если ангинозные боли не прошли от одной таблетки нитроглицерина, то его следует рассасывать через каждые 5 минут, но не больше 3 таблеток.
Больной с подозрением на инфаркт сердца подлежит незамедлительной госпитализации в кардиологическую реанимацию. Чем раньше реаниматологи начнут лечение, тем благоприятнее дальнейший прогноз: можно предупредить развитие ИМ, предотвратить появление осложнений, сократить площадь очага некроза.
Основные цели первоочередных лечебных мероприятий:
- снятие болевого синдрома;
- ограничение некротической зоны;
- предотвращение осложнений.
Купирование болевых ощущений – один из важнейших и неотложных этапов лечения ИМ. При неэффективности таблетированного нитроглицерина, его вводят в/в капельно либо наркотический анальгетик (например, морфин) + атропин в/в. В некоторых случаях проводят нейролептанальгезию – в/в нейролептик (дроперидол) + анальгетик (фентанил).
Тромболитическая и антикоагулянтная терапия направлена на сокращение зоны некроза. Впервые сутки от появления первых признаков инфаркта для рассасывания тромба и восстановления кровотока возможно проведение процедуры тромболизиса, но для предотвращения гибели кардиомиоцитов эффективнее ее делать в первые 1–3 часа. Назначают тромболитические препараты – фибринолитики (стрептокиназа, стрептаза), антиагреганты (тромбо-АСС), антикоагулянты (гепарин, варфарин).
Антиаритмическая терапия. Для устранения нарушений ритма, сердечной недостаточности, восстановления метаболизма в ткани сердца применяют антиаритмические препараты (бисопролол, лидокаин, верапамил, атенолол), анаболики (ретаболил), поляризующую смесь и т.д.
Для лечения острой недостаточности сердца используют сердечные гликозиды (коргликон, строфантин), диуретики (фуросемид).
