Сердечные сосуды после инфаркта
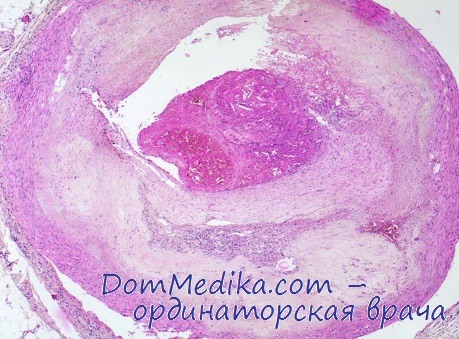
Реактивность сосудов при инфаркте миокарда была изучена в 21 случае на сердце человека. Возраст больных этой группы был от 43 до 83 лет.
В клинической практике течение инфаркта миокарда условно разделяют на несколько стадий, что связано со сменой одних симптомокомплексов другими, а также с эволюцией некротического очага в сердечной мышце. Различают несколько периодов течения инфаркта миокарда. Первый из них — период предвестников (продромальный период) — обусловлен нарастающей ишемией миокарда, предшествующей некрозу. Клинически он проявляется во все возрастающем числе ангинозных приступов, более сильных и продолжительных, чем обычные. Этот период перед возникновением инфаркта может продолжаться от 24 часов до 45 дней.
За ним следует острый период (в большинстве случаев он равняется 8—10 дням), в течение которого некроз и миомаляция сердечной мышцы достигают наивысшего развития. За острым периодом следует подостри и, в течение которого развиваются процессы заживления и рубцевания миокарда; он начинается с 8—10-го дня и заканчивается через 1,5—2 месяца от начала заболевания.
Как выяснилось при исследовании, в 9 случаях из 21 возникновению инфаркта предшествовал период учащения и усиления приступов стенокардии — период предвестников; после возникновения инфаркта в 13 случаях больные умерли в первые часы и дни заболевания — острый период и в 8 случаях смерть наступила через 10—60 дней после возникновения инфаркта — подострыи период.
Возникновению инфаркта миокарда в 14 случаях предшествовал длительный стенокардический анамнез с частыми приступами загрудинных болей; в некоторых из них приступы возникали во время физической нагрузки — в результате стенокардии напряжения. В 13 случаях инфаркт миокарда возник на фоне гипертонической болезни.
Наступление инфаркта миокарда сопровождалось яркой клинической картиной. Одним из первых ее проявлений являлся длительный болевой приступ — status anginosus, обычно не устраняемый нитроглицерином. Он, как правило, длился несколько часов, иногда с явлениями шока, и в большинстве случаев заканчивался смертью.

У всех больных, умерших в первые часы и дни после возникновения инфаркта, клинически наблюдались нарушения со стороны сердечно-сосудистой системы: расширение границы сердца влево, глухие сердечные тоны, частый нитевидный пульс, падение артериального давления и др. В ряде случаев имелась тяжелая картина острого отека легких.
Больные, переживите острый период заболевания, умерли в различные сроки после возникновения инфаркта. При жизни у них наблюдались симптомокомплексы, связанные с возникновением и эволюцией некротического очага в миокарде (повышение температуры тела, лейкоцитоз, ускоренная РОЭ), а также явлениями недостаточности сердечно-сосудистой системы.
Смерть больных как в острых, так и в подострых стадиях развития инфаркта часто наступала при явлениях недостаточности сердечно-сосудистой системы.
В некоторых случаях в течение заболевания наблюдалась эмболия сосудов мозга, легких и нижних конечностей, что вызывало стойкие нарушения функции этих органов. Возникшие осложнения были вызваны заносом в сосудистую систему указанных органов кусочков пристеночного тромба, обнаруживаемого нами у ряда больных в полости аневризмы левого желудочка сердца.
Лечение больных начиналось уже в приемном отделении Института имени Склифосовского и выражалось в срочных мероприятиях, направленных на устранение острой сердечнососудистой недостаточности и нарастающего отека легких. С этой целью давали нитроглицерин, проводили внутривенные инъекции строфантина в 40% растворе глюкозы и подкожные инъекции камфары, кофеина, атропина, лобелина, вдыхание кислорода. В более поздние периоды, кроме нитроглицерина и строфантина, применяли также эуфиллин, диуретин, папаверин, адонис и антикоагулянты — дикумарин и др. Ни в одном случае не были употреблены препараты наперстянки.
Проведенными макро- и микроскопическими обследованиями установлено, что в 7 случаях инфаркт был первичным, а в 15 случаях, кроме инфаркта, приведшего больного к смерти, в сердечной мышце были обнаружены старые рубцовые изменения, указывающие на ранее перенесенный инфаркт миокарда. Наиболее частым местом поражения была передняя стенка левого желудочка; кроме того, имелись случаи одновременного поражения двух, трех и даже четырех его стенок.
Выраженная гипертрофия сердечной мышцы обнаружена в 13 случаях.
Максимальный вес сердца в этой группе больных равнялся 620 г, минимальный — 350 г.
Во всех случаях инфаркта миокарда был отмечен атеросклероз венечных артерий. Степень атеросклеротического процесса в наших наблюдениях была различной: слабо выраженный атеросклероз — в 2 случаях; умеренный — в 4, резко выраженный— в 15. Атеросклоротические бляшки обычно носили многоэтажный характер, в отдельных случаях в них можно было обнаружить свежие и старые кровоизлияния. Мышечный слой сосудистой стенки в расположении крупных бляшек атрофировался. Коропароатеросклсроз, как правило, посил тотальный характер: наблюдалось поражение всех крупных стволов коронарных артерий.
При изолированном поражении изменения чаще обнаруживались к нисходящей ветви левой венечной артерии. Тромбоз венечных артерий был найден в 7 случаях, в 4 — тромб был свежим и в 3 — в состоянии организации, в одном случае просвет сосуда закрывали известковые массы, в другом — разбухшая от кровоизлияния бляшка. Микроскопически в атеросклеротических бляшках обнаружены явления стаза, периваскулярного отека, свежие и старые кровоизлияния в атерому. Отмеченные изменения указывали на функциональное расстройство венечного кровообращения при жизни.
– Вернуться в раздел “Кардиология”
Оглавление темы “Миокард и коронарные сосуды при гипоксии”:
- Микроэлементы при инфаркте миокарда. Роль катехоламинов при инфаркте миокарда
- Гормоны надпочечников при инфаркте миокарда. Белково-жировой обмен при инфаркте миокарда
- Содержание тиамина при инфаркте миокарда. Факторы приводящие к быстрому некрозу миокарда
- Влияние гипоксии на реактивность сердца и сосудов. Гипоксия миокарда
- Последовательность гипоксических изменений миокарда. Метаболизм миокарда при гипоксии
- Миозин под действием гипоксии. Реактивность сосудов сердца на фоне стенокардии
- Примеры ишемии миокарда. Макроскопия и микроскопия сердца при острой ишемии
- Влияние нитроглицерина на стенокардитическое сердце. Влияние эуфиллина на сердце при стенокардии
- Влияние строфантина на стенокардитическое сердце. Влияние адонизида, дигиталиса на сердце при стенокардии
- Сосуды сердца при инфаркте миокарда. Реактивность коронарных сосудов после инфаркта
Источник
Help heart, 3 декабря 2019
Последствия и осложнения инфаркта миокарда
Острый инфаркт миокарда — одно из самых опасных сердечно-сосудистых заболеваний. Достижения современной медицины последних десятилетий позволили значительно усовершенствовать его лечение и увеличить вероятность благоприятного исхода. И все же перенесенный однажды инфаркт миокарда (ИМ) может иметь последствия.
Механизм развития острого коронарного синдрома
Инфаркт миокарда, который наряду с эпизодом нестабильной стенокардии входит в понятие острый коронарный синдром, представляет собой обострение ишемической болезни сердца. При инфаркте миокарда развивается некроз сердечной мышцы, обусловленный острым нарушением кровоснабжения.
В большинстве случаев это происходит в результате атеротромбоза, при котором коронарные сосуды частично или полностью блокируются тромбом. Заболевание проявляется внезапно возникающими интенсивными болями за грудиной, тахикардией, «холодным потом», бледностью кожных покровов и рядом других симптомов1.
Цель лечения острого инфаркта — быстрое восстановление кровоснабжения. Однако даже после того, как кровоток налажен, терапию нельзя прекращать, поскольку коронарный атеросклероз, который стал фундаментом для развития острого коронарного синдрома, протекает хронически1,2.
Ранние последствия инфаркта миокарда1
Начиная с первых часов после инфаркта и вплоть до 3-4 дня могут развиваться ранние последствия инфаркта, среди которых:
- острая левожелудочковая недостаточность, которая возникает при снижении сократительной способности сердца. При ее возникновении появляется одышка, тахикардия, кашель;
- кардиогенный шок. Это тяжелое осложнение острого коронарного синдрома, развивающееся в результате значительного ухудшения сократительной способности сердечной мышцы вследствие обширного некроза;
- нарушения ритма и проводимости сердца, отмечаются у 90% больных с острым ИМ.
- Приступы ранней постинфарктной стенокардии (ПСК). ПСК – возникновение или учащение приступов стенокардии через 24 часа и до 8 недель после развития ИМ.1
- перикардит – воспалительный процесс, развивающийся в наружной оболочке сердца-перикарде. Он возникает в первые-третьи сутки заболевания и может проявляться болью в области сердца, которая изменяется при смене положения тела, повышением температуры тела1.
В 15-20% случаев инфаркта происходит истончение и выбухание стенки сердца, чаще всего — левого желудочка. Это состояние называется аневризма сердца. Как правило, она развивается при обширном поражении сердечной мышцы.
К факторам, предрасполагающим к развитию аневризмы сердца, также относят нарушение режима с первых дней заболевания, сопутствующую артериальную гипертензию и некоторые другие1.
Особую группу составляют тромбоэмболические последствия, при которых просвет сосудов полностью или частично перекрывается сгустками крови. Это часто происходит на фоне сопутствующей варикозной болезни, нарушения свертывающей системы крови и длительного постельного режима1.
Из-за нарушения кровоснабжения острый коронарный синдром может осложняться и желудочно-кишечными проблемами, такими как эрозии, острые язвы желудочно-кишечного тракта. Могут возникать и нарушения в психическом состоянии — депрессия, психозы. Им способствуют пожилой возраст, сопутствующие заболевания нервной системы1.
Поздние последствия инфаркта
По окончании острого периода заболевания могут развиваться так называемые поздние последствия.
К ним относятся осложнения, которые появляются через 10 дней после манифестации ИМ и позже4,5 :
- постинфарктный синдром Дресслера, возникает через 2-6 недель после манифестации инфаркта миокарда и проявляется воспалением перикарда, плевры, альвеол, суставов и другими патологическими изменениями;
- тромбоэндокардит с тромбоэмболическим синдромом (возникновение пристеночного тромба в полости сердца, на клапанах сердца);
- поздняя постинфарктная стенокардия, которая характеризуется возникновением или учащением приступов стенокардии. Ее частота колеблется от 20 до 60%4.
Некоторые больные, перенесшие острый инфаркт миокарда, находятся в группе высокого риска по развитию повторных осложнений ишемической болезни сердца и прежде всего — рецидива инфаркта миокарда, нестабильной стенокардии.
Это связано с тем, что у больных с острым коронарным синдромом наряду с наличием атеросклеротической бляшки, которая осложнилась разрывом и перекрыла просвет коронарной артерии, существуют бляшки и в других артериях. Именно они могут служить причиной повторных эпизодов сердечно-сосудистых событий, вероятность которых очень высока 5.
Жизнь после инфаркта миокарда
После стабилизации состояния больного, перенесшего острый инфаркт, усилия врачей направляются прежде всего на уменьшение риска прогрессирования атеросклероза и ИБС.
Для вторичной профилактики используются лекарственные средства, эффективность которых доказана во множестве крупных международных исследований, и одни из них — антитромбоцитарные препараты, или антиагреганты 5.
Антиагреганты уменьшают агрегацию, то есть объединение тромбоцитов, чем препятствуют формированию кровяных сгустков. Один из самых известных антиагрегантов — ацетилсалициловая кислота.
Она уменьшает содержание вещества, активирующего процесс тромбообразования, — тромбоксана А2, необратимо подавляя таким образом агрегацию тромбоцитов, а также незначительно расширяет сосуды. Даже после однократного применения ацетилсалициловой кислоты ее антиагрегантный эффект сохраняется на протяжении до 7 суток6.
В начале 2000-х годов ученые выяснили, что антиагрегантная терапия, направленная на предотвращение риска повторных сердечно-сосудистых событий, может быть гораздо эффективней, если наряду с ацетилсалициловой кислотой назначать антиагрегант с другим механизмом подавления активности тромбоцитов, например, клопидогрел, тикагрелор или прасугрел7.
Такая схема лечения получила название двойной антитромбоцитарной терапии (ДАТТ). Сегодня в составе ДАТТ используются комбинации ацетилсалициловой кислоты с новыми антиагрегантами, например, ингибиторами P2Y12 тромбоцитов8.
В большинстве случаев для снижения риска рецидива инфаркта миокарда ДАТТ назначают на протяжении года после первичного сердечно-сосудистого события. Решение о длительности терапии принимает врач с учетом индивидуальных особенностей пациента.
Эффективность профилактики во многом зависит от дисциплинированности пациента. Известно, что самостоятельная отмена лекарств в течение полугода после эпизода острого коронарного синдрома по сравнению с дальнейшим профилактическим лечением приводит к повышению риска смертности в 2,7 раза.
Если же пациент прекращает принимать ДАТТ в течение 7-12 месяцев после первичного ИМ, риск рецидива возрастает в 2,3 раза9.
Помимо антиагрегантов в индивидуальном порядке пациентам после инфаркта миокарда доктор может назначить: препараты для снижения уровня холестерина, для нормализации артериального давления и частоты сердечных сокращений, средства, предотвращающие ремоделирование сердца1,3-5,10.
Таким образом, в значительной мере люди, перенесшие ИМ, сами влияют на его прогноз. Изменение образа жизни, соблюдение всех рекомендаций врачей и аккуратный прием назначенных препаратов — залог успешного восстановления и полноценной жизни после эпизода острого коронарного синдрома.
Использованная литература
- Якушин С.С.Инфаркт миокарда / С. С. Якушин – Москва, 2010. Вып. ГЭОТАР-Мед– 224c.
- Эрлих А.Д. Двойная антитромбоцитарная терапия: необходимость приверженности к лечению и возможности ее повышения / Эрлих А.Д. // Специализированный медицинский журнал – 2014. – № 2 – С.25–33.
- Шилов А.М. Лечение неосложненного инфаркта миокарда (Общие положения) / Шилов А.М., Мельник М.В., Осия А.О. // Вестник анестезиологии и реаниматологии – 2010. – Т. 7 – № 5 – С.36–42.
- Цеденова Е.А. Выбор метода диагностики для оценки степени риска сердечно-сосудистых осложнений и летальности у больных Q-образующим инфарктом миокарда / Цеденова Е.А., Волов Н.А., Лебедева А.Ю. // Российский кардиологический журнал – 2007. – № 4. –С.83-91.
- Аронов Д.М. Лечение больных после острых коронарных синдромов / Аронов Д.М., Лупанов В.П. // Consilium medicum – 2004. – № 11 –С.823-830.
- Инструкция по медицинскому применению препарата Ацетилсалициловая кислота.Рег.уд. ЛП-004828.
- Yusuf S. Clopidogrel in Unstable Angina to Prevent Recurrent Events Trial Investigators. Effects of clopidogrel in addition to aspirin in patients with acute coronary syndromes without ST-segment elevation / Yusuf S., Zhao F., Mehta S.R., Chrolavicius S., Tognoni G., Fox K.K. // N Engl J Med. 2001; 345 (7): 494–502.
- Roffi M. et al. ESC guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: Task Force for the Management of Acute Coronary Syndromes in Patients Presenting without Persistent ST-Segment Elevation of the E / Roffi M. et al. // Eur Heart J 2016; 37: 267–315.
- Zeymer U. Systematic review of the clinical impact of dual antiplatelet therapy discontinuation after acute coronary syndromes / Zeymer U., Becher A., Jennings E., Johansson S., Westergaard M. // European heart journal. Acute cardiovascular care. 2017; 6 (6): 522-531.
- Джаиани Н.А. Вторичная профилактика инфаркта миокарда: фармакотерапевтические аспекты / Джаиани Н.А., Терещенко С.Н. // Справочник поликлинического врача – 2007. – № 2 –С.19-23.
Оригинал статьи: https://helpheart.ru/infarkt/ob-infarkte-miokarda/posledstviya-i-oslozhneniya-infarkta/
Help heart
Информационный портал о профилактике сердечно-сосудистых заболеваний
Источник
Семь шагов от инфаркта
Данная пошаговая инструкция поможет снизить риск преждевременной смерти от таких сердечно сосудистых катастроф, как инфаркт и инсульт.
Желательно выполнять все действия в комплексе и не пропускать ни один шаг.
Шаг №1: самоконтроль артериального давления
Сегодня целевым давлением для тех, кто не страдает сахарным
и метаболическим синдромом, 130/85, к этим цифрам надо стремиться, то есть регулярно принимать анти гипертензивные средства и так же регулярно измерять давление. Это, конечно, если вы хотите сберечь то, что осталось от здоровья. Для тех, кто страдает тяжелыми обменными заболеваниями требования еще строже – 120/80 и ниже. И помните, никто не будет вместо вас проявлять заботу о вашем здоровье, следовательно, приобретайте тонометр, а мы двигаемся дальше.
Шаг №2: коррекция питания
Все те готовые блюда, которыми торгуют в продовольственных магазинах, относятся к категории джанк фуд, то есть мусорная еда. Питаясь колбасой, сосками, булками, чипсами и запивая все это сладкой газировкой, вы не просто шагаете к инфарктам и инсультам, а мчитесь к болезням на скоростном лайнере. Здоровый рацион
должен быть насыщен натуральными продуктами, то есть теми, которые созданы самой природой, а не руками человека. Цельно-зерновой хлеб и неочищенные крупы, мясо и рыба, овощи и фрукты, зелень и бобовые, орехи и семечки – эти продукты содержат полезные жиры, белки, растительную клетчатку,
, микроэлементы, которые необходимы для здоровья сердечно сосудистой системы и нормального
Шаг №3: контроль уровня сахара
Имеются научные доказательства тому, что сердечно сосудистая система пациентов, страдающих сахарным
, старше календарного возраста на полтора десятка лет. Высокий уровень глюкозы в
вызывает не только
кожи и обильное мочеотделение, но и наносит серьезный вред мелким кровеносным сосудам, стремительно увеличивая возможность катастроф.
Шаг №4: отказ от сигарет
Никотин сегодня занимает одно из лидирующих мест в качестве причин, приводящих к инфарктам, инсультам и раку.
в несколько раз усугубляет тот вред, который несет здоровью повышенный уровень глюкозы, высокое артериальное давление или нарушенный липидный спектр крови. Курильщики приобретают атеросклеротические изменения в сосудах намного раньше своих некурящих ровесников, и гораздо чаще погибают от сердечно сосудистых катастроф.
Шаг №5: нормализация веса
слишком часто идет рука об руку с сахарным диабетом, артериальной гипертензией,
, чтобы на избыточный вес можно было просто закрывать глаза. Врачи убеждены в том, что тучность – это не только косметический дефект, но и серьезные проблемы, в том числе и высокий риск преждевременной смерти от инфаркта или
Шаг №6: высокая двигательная активность
Безусловно, идеальным вариантом могут быть занятия фитнесом, аэробикой,
и любым другим видом спорта. Но спорт – это не единственный вариант двигательной активности. Можно заниматься собственным садово-огородным участком, быть туристом или охотником, чтобы не иметь понятия, что такое гиподинамия. Впрочем, даже обыкновенная ходьба в быстром темпе в течение тридцати минут ежедневно, позволяет отодвинуть сердечно сосудистые катастрофы лет так на десять в будущее.
Тем, кто даже быстро ходить уже не в состоянии, рекомендуется втягивать живот. Имеются научные доказательства тому, что напряжение мышц брюшного пресса влечет за собой не просто повышение давления в брюшной полости, но и предупреждает развитие резистентности к инсулину, а, следовательно, является мерой профилактики сахарного диабета и прочих сосудистых проблем.
Шаг №7: знание симптомов инфаркта и инсульта и умение оказывать первую помощь
Несмотря на то, что сегодня многие считают себя знатоками в медицине, черпая информацию из телевизионных передач, СМИ и интернета, действительно полезными знаниями обладают единицы. Первичным признаком инфаркта миокарда привычно считается боль за грудиной. Однако типичными инфаркты бывают далеко не всегда. У пациента может так же неожиданно заболеть живот, голова,
, сбиться сердечный ритм. Случается, ошибаются и медицинские работники. А ведь чем раньше будет начато лечение, тем больше шансов будет у данного пациента.
Для инсульта характерны любые координаторные или чувствительные расстройства, затруднения в понимании или произношении отдельных слов и звуков, сильная головная боль, головокружение, шум в ушах. Все эти симптомы, а также онемение в конечностях, затруднения при глотании, требуют немедленной медицинской помощи, а настырная выжидательная тактика еще никому не помогла.
Физические нагрузки после инфаркта миокарда
По словам молдавских специалистов клиники сердечной недостаточности Института кардиологии, на протяжении 4 лет они использовали виноград для реабилитации больных инфарктом.
В течение 24 дней после перенесенного инфаркта в рацион больных включалось до 500 г винограда. Как показали результаты исследований, восстанавливались они намного быстрее остальных. Ценные компоненты винограда лучше усваиваются, если есть ягоды свежими вместе с кожицей и косточками. Виноградный сок содержит все-таки меньше полезных веществ.
Реабилитация после инфаркта миокарда и стентирования предотвращает возникновение осложнений, рецидивов, снижает риск прогрессирования ИБС. Более 80% больных возвращается к труду и полноценной жизни.
Диагностическая база, чистый лесной воздух в санатории кардиологического профиля «Переделкино» способствуют быстрому оздоровлению. Процедуры и упражнения, проводимые под руководством врачей и инструкторов ЛФК, восстанавливают физическую активность, снижают влияние факторов риска. Возвращается вера в собственные силы.
Кардиологическая реабилитация после инфаркта миокарда и стентирования в санатории «Переделкино» проводится поэтапно с учетом степени тяжести состояния, формы инфаркта, уровня коронарной недостаточности, наличия сопутствующих заболеваний. Перед специалистами стоят цели:
- — восстановить работоспособность сердца;
- — уменьшить объем медикаментов;
- — снизить выраженность клинических проявлений.
После размещения в санатории больного консультирует кардиолог высшей категории. Проводится лабораторная и инструментальная диагностика. После результатов обследования с учетом двигательной активности пациента составляется индивидуальный план кардиореабилитации (бальнеофизиотерапия, фармакотерапия, ЛФК, консультация психолога).
Применяются отечественные или импортные препараты, показанные конкретному больному.
Основные упражнения: ходьба, скандинавская ходьба, лечебная гимнастика, плавание.
ЛФК позволяет повысить выносливость организма, поддержать бодрое состояние духа.
Углекислые, жемчужно-хвойные ванны стимулируют капиллярный кровоток и повышение содержания кислорода в крови, нормализуют АД.
Лазеротерапия устраняет спазмы сосудов, улучшает реологические качества (текучесть) крови.
Применяется в качестве реабилитационной меры после инфаркта миокарда и стентирования у больных с отсутствием выраженной тахикардии. Способствует расширению коронарных сосудов и снятию спазма. За счет этого улучшается питание миокарда, снижаются болевые ощущения.
Врач может назначить дополнительные меры воздействия: рефлексотерапию, ингаляции, циркулярный душ.
Малокалорийное и дробное питание содействует снижению нагрузки на сердце и сосуды.
Составлением диеты в санатории «Переделкино» занимается врач-диетолог. В рацион входят нежирные сорта мяса и рыбы в вареном или запеченном виде, нерафинированные растительные масла, тушеные, вареные, свежие овощи, сухофрукты, яблоки.
Правильно построенный рацион служит поддержкой в реабилитации.
При составлении программы специалисты санатория «Переделкино» опирались на достижения отечественной и западной медицины.
Комплекс восстановительных мер после инфаркта и стентирования, отдых в комфортных условиях, врачебный контроль позволяют:
- — стимулировать компенсаторно-приспособительные механизмы организма;
- — улучшить показатели АД;
- — уменьшить содержание в крови атерогенных жиров;
- — снизить страх и тревогу.
У большинства пациентов после реабилитации в «Переделкино» восстанавливается трудоспособность и стабильный уровень здоровья.
Инфаркт, он же, «сердечный приступ», — серьезный диагноз, довольно часто заканчивающийся летальным исходом, но, дающий шанс на выздоровление, если была своевременно и правильно организована помощь, последующая реабилитация.
Это одна из форм ишемической болезни сердца, которая приводит к некрозу клеток участка миокарда по причине прекращения поступления к ним кислорода. Происходит это явление вследствие непроходимости (перекрытия) коронарных артерий тромбами и атеросклеротическими бляшками, а также в результате спазма сосуда.
Летальный исход после данного приступа возможен даже в молодом возрасте, и реабилитация после острого инфаркта миокарда – гораздо менее приятный процесс, чем соблюдение простых правил здорового образа жизни.
К сожалению, «век офисных работников», привел к тому, что люди мало двигаются, много курят, нервничают, питаются фастфудами, страдают ожирениями. Как результат – группа риска стала уже на поколение моложе.
Главный спутник приступа – боль за грудной клеткой, интенсивного характера (пекущая, режущая, давящая), не проходящая в состоянии покоя. Первая помощь – таблетка нитроглицерина под язык.
Симптоматика также включает: липкий пот, отдышку, нервное состояние, тахикардию.
Стрессы, плохая экология, образ жизни и неправильное питание – основные факторы, влияющие на здоровье человека. Ежедневно каждый, так или иначе, сталкивается с ними. Отсюда появляются серьезные заболевания. Одной из самых распространенных проблем стала болезнь сердца – инфаркт миокарда. Страшное заболевание грозит рисками повторных приступов и развитием новых заболеваний.
Опасность сердечного заболевания заключается и в том, что оно зачастую приводит к серьезным осложнениям (кардиогенный шок, нарушение сердечного ритма, фибрилляция и другие). Нередко в медицинской практике требуется оперативное вмешательство. В случае с сердечно-сосудистыми заболеваниями проводят стентирование. Что это такое?
Развивается инфаркт миокарда на фоне закупорки кровяным сгустком (тромбом) коронарной артерии
Стентирование – операция на сердечных сосудах, направленная на улучшение их проходимости. Проще говоря, в пораженном сосуде ставят специальный полый каркас (стент), который, расширяясь, вжимается в стенки сосуда.
Задача стента заключается в том, чтобы расширить сузившиеся просветы артерии, улучшить кровоснабжение и не допустить образования новых бляшек на стенках сердечных сосудов. После операции к человеку возвращается его трудоспособность, и общее состояние здоровья нормализуется.
Чтобы усилия врачей и ваши не стали напрасными, важно соблюдать назначенное лечение, следить за своим здоровьем и уделять отдельное внимание питанию.
При заболевании сердечно-сосудистой системы для мужчин и женщин предусмотрена разная программа реабилитации. Разница заключается в диете, которую назначает врач. Если перед женщинами стоит задача снизить уровень сахара, то для мужчин приоритетом становится снижение уровня холестерина в крови.
Возможна ли жизнь после перенесенного инфаркта миокарда? И сколько она будет длиться? Возможна. Причем жизнь продолжительная, полноценная и счастливая.
Только, для того, чтобы эта возможность стала реальностью, нужно приложить немалые усилия.
Что, конечно же, будет весьма оправданно, потому как в случае реабилитации после приступа — цель полностью оправдывает средства. И уже от самого больного зависит, сколько он проживет.
По той же статистике — около 90% людей обращаются в больницу в самом крайнем случае, когда приступ уже наступил, либо симптомы стали настолько выражены, что наступления кризиса можно ожидать в любую минуту.
Из этого можно сделать очень неутешительный вывод. Большинство людей попросту игнорируют все симптомы этой болезни.
Человек, переживший такой приступ, прекрасно знает, что это такое. Эта болезнь, не возникает просто так. Причины, по которым происходят необратимые разрушения сердечно-сосудистой системы, создаются годами. И чтобы избежать рецидива, необходимо полностью пересмотреть образ жизни и отношение к своему здоровью. В этом случае, жизнь после инфаркта, на самом деле сможет стать полноценной.
Лечение инфаркта
Относительно новым методом лечения и предотвращения ишемической болезни сердца, является коронарное стентирование. Суть операции стентирования, заключается в том, что пациенту через прокол на бедре вводится специальный катетер. Далее он следует по ходу артерии и в месте образования бляшки (сужения сосуда), расширяет его.
Огромным плюсом коронарного стентирования, есть то, что при своевременном проведении операции, можно не просто постановить приступ, а обратить многие его последствия и не допустить значительных разрушений миокарда.
Эта операция, проводится без каких либо разрезов и не представляет угрозы для жизни пациента.
Здоровье человека — штука очень интересная. И серьезные заболевания, чаще всего возникают в случаях долгого и систематического игнорирования самого себя. В случае с инфарктом миокарда — можно сказать, что человеку, который его пережил, предоставлен второй шанс. И уже только от его действий зависит, случится ли повторный приступ, а также продолжительность жизни
Оценка риска
Как довести себя до инфаркта
Врач давно предупреждал моего мужа о том, что у него слабое сердце, что сосуды с возрастом изменились и ишемическая болезнь в разгаре. Сначала у мужа случилось несколько приступов стенокардии, потом он даже полежал в больнице, где ему вроде бы сняли очередное обострение и дали кучу советов на будущее.
Но как только мой супруг вышел из больницы и оправился, он тут же взялся за старое. Снова активно закурил, стал пить пиво по выходным с друзьями, во время еды просил поставить на стол майонез или другой жирный соус. А ведь ему четко было сказано врачами, что надо срочно начинать заботиться о сосудах и сердце, иначе инфаркта не миновать.
Я пыталась готовить ему морковные салаты, совала в руки яблоки, но он только отмахивался. Иногда, конечно, съедал салатик, но с большими уговорами. Пробовала объяснить ему, что надо пить чистую воду, а не крепкий чай и, тем более, кофе, но это тоже оказалось бесполезным.
На все мои уговоры и возмущения муж говорил, что болезни – это дело наживное, и с возрастом никуда от них не денешься, поэтому пытаться предотвращать их бесполезно.
Даже на лекарства он махнул рукой в итоге, хотя врач предупреждал, что в его состоянии с сердцем шутки плохи. Да и что было говорить, если человек отлежал уже в больнице, да и до этого несколько раз к нему вызывали «скорую помощь».
Пишу все это я потому, что итог был печальный. Муж попал-таки в больницу с инфарктом. И ему еще повезло, что врач «скорой помощи» оказалась настойчивой, и когда муж отказался ехать в больницу, сразу сказала: «Ну, оставайтесь с инфарктом помирать, только документики на отказ от госпитализации подпишите». Тогда муж поверил, что у него действительно инфаркт. Так и оказалось, ведь в больнице диагноз подтвердился.
Потом был долгий период восстановления, после которого муж понял, что значит проморгать свое здоровье. Пришлось заново учиться двигаться, восстанавливать силы и аппетит. Тут уж муж смирился с тем, что питание и образ жизни надо менять.
Стал пораньше спать ложиться, есть овощи и фрукты, творог, пить компоты с сухофруктами, полезные для сердца, хотя раньше считал это детским блюдом.
Прошел уже год после инфаркта, небольшой рубец на сердце, конечно, остался, но я все-таки рада, что все так вышло. Как ни странно это звучит. Не зря говорится, что нет худа без добра. Если бы этого не случилось, муж продолжал бы пить пиво, курить (после инфаркта он совсем курить бросил, хоть ему очень и хотелось попробовать), есть жирную пищу и довел бы сосуды до самого плачевного состояния.
В результате инфаркт мог бы быть гораздо обширнее, да и погибают от него нередко. А после того, как он вынужден был изменить образ жизни, самочувствие стало даже лучше, чем до инфаркта. Анализы хорошие, холестерин почти нормальный. А ведь если бы он все это сделал раньше… Решила написать это письмо, потому что знаю – многие мужчины ведут себя так, как мой муж. Может быть, наша история будет кому-то хорошим примером и убережет кого-то от беды.
Шумина Варвара Михайловна,г. Курск
По банану каждый день
Лидерство среди болезней со смертельным исходом прочно удерживает инфаркт. В ходе исследований ученые пришли к выводу: основной причиной является недостаток магния. У тех чей организм ежедневно получает хотя бы полграмма магния, риск смертельного заболевания снижается до минимума. Следует знать, что необходимые полграмма магния содержатся, например, в одном единственном банане.
Еще по сердечным приступам
Не пренебрегайте завтраком! Чаще всего сердечные приступы происходят в промежутке 4 часов утра и полуднем. Пока медикам не удалось выяснить, почему, хотя существует так называемая теория завтрака. Согласно этой гипотезе, у людей, которые ничего не ели с утра и, естественно, ночью, тромбоциты крови начинают слипаться и образовывать сгустки. В результате образуются минитромбы, которые затрудняют кровоток в артериях.
Реабилитация после инфаркта миокарда
Возраст
Возраст сильнее всего влияет на смертность после инфаркта миокарда. Показано, что молодых больных лечат гораздо активнее, чем пожилых, при том что смертность у молодых низкая (
Источник
