Сердечная недостаточность при скв
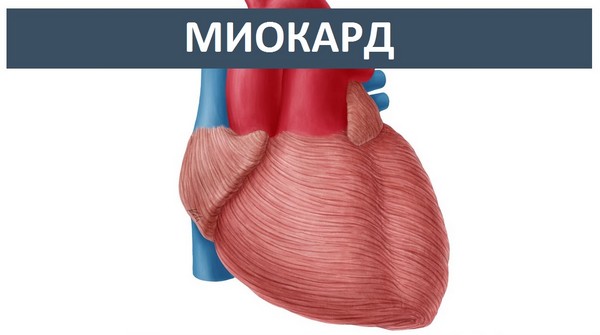
Поражение сердца при системной красной волчанке проявляется в виде волчаночного кардита.
Суставно-сердечный синдром при системной красной волчанке вследствие характерных особенностей позволяет отличать это заболевание от ревматизма. Волчаночный кардит нередко составляет сущность обострения болезни, является непосредственной причиной госпитализации. Он снижает трудоспособность и в известной мере омрачает прогноз, в то же время представляет благоприятный объект для правильно проводимой гормональной терапии.
При системной красной волчанке поражаются все отделы сердца. Наиболее постоянным и наиболее длительно определяющим сердечную симптоматику, субъективные ощущения и электрокардиографические изменения является волчаночный миокардит.
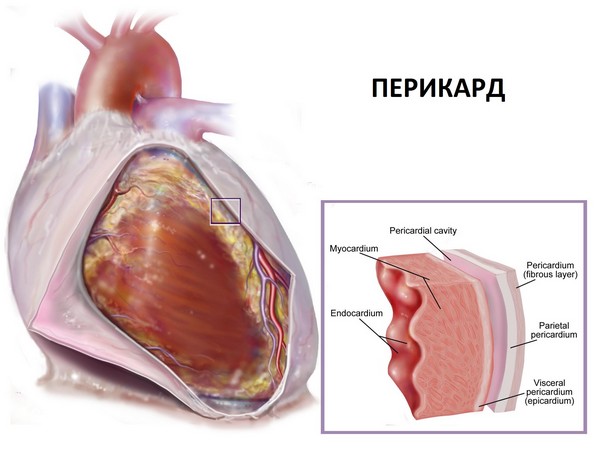
Поражение перикарда в виде волчаночного перикардита часто делает наиболее очевидным, как и при ревматизме, раннее участие сердца в клинике системной красной волчанки.
Поражение клапанного аппарата сердца редко достигает такой степени, чтобы вызвать само по себе существенные гемодинамические нарушения, однако оно настолько характерно, что служит одним из важных оснований для подтверждения диагноза системной красной волчанки на вскрытии.
Характерной особенностью волчаночного кардита является его значительная обратимость. Основные гемодинамические показатели (скорость кровотока, сердечный индекс) длительное время остаются малонарушенными, а если и изменяются, то относительно кратковременно. Таким образом, даже после перенесенных тяжелых сердечных атак сердечная недостаточность развивается лишь сравнительно редко; в этих случаях более благоприятное действие, чем сердечные гликозиды, обычно оказывают стероидные гормоны, средства мочегонные и нормализующие электролитный обмен, сосудо- и бронхорасширяющие (резерпин, эуфиллин), осторожно применяемые антикоагулянты.
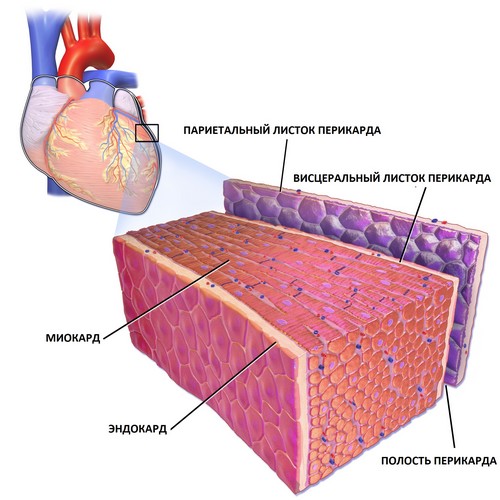
В то же время следует иметь в виду, что сердечная недостаточность у больных системной красной волчанкой может в определенной степени зависеть от перегрузки правого сердца при фиброзе легких и легочных васкулитах или от перегрузки левого сердца при прогрессирующем поражении почек с гипертоническим синдромом (артериальная гипертония) и почечной недостаточностью. Иногда перегрузка сердца в целом развивается и от анемии того или иного происхождения (элементы анемического сердца) и нередко от вызванных гормональной терапией нарушений электролитного и водного обмена. Эти в не сердечные причины и недостаточности сердца приобретают большое значение в связи с тем, что пока не удается надежно задержать современными методами лечения развитие прогрессирующего поражения легких и особенно почек.
Таким образом, поражение сердца при системной краской волчанке представляется по своему генезу более сложным, чем например, при таких чаще встречающихся менее редких причинах сердечной недостаточности, как ревматический порок сердца или коронарный атеросклероз (хотя, конечно, и при ревматических пороках сердца или при активном ревматизме также нередко недоучитывается значение легочных тромбоваскулитов и других возможных причин перегрузки сердца).

Эмболические осложнения, даже при наличии волчаночного эндокардита, весьма редки, вероятно, вследствие редкости мерцательной аритмии, а также, возможно, вследствие высокой фибринолитической активности крови при системной красной волчанке.
На поражение сердца при системной красной волчанке давно обращено внимание. Уже Kaposi, внесший огромный вклад в историю изучения системной красной волчанки, упоминает одышку, тахикардию до 116 ударов в минуту, аритмичный пульс, бурно развивающийся коллапс. Harvey и соавторы (1951) обнаруживали у 55 % больных в различные периоды болезни изменения пери-, мио- или эндокарда. По сводной парижской статистике, поражения сердца наблюдались в 17 из 35 случаев (Degeorges и Slama, 1962).
Характеристика отдельных, наиболее частых при системной красной волчанке сердечных и сердечно-сосудистых синдромов понятна на основании сказанного выше, хотя и заслуживала бы более подробного описания. Коротко можно сказать, что при системной красной волчанке чаще, несомненно, имеет место малое поражение сердца — эндокардит или умеренный эндо-, мио- и перикардит. Реже наблюдается более выраженный перикардиальный синдром и острый тяжелый миокардит и совсем нечасто — хроническое легочное сердце.
Источник
Системная красная волчанка – хроническое заболевание соединительной ткани, характеризующееся ее системной дезорганизацией и распространенными васкулитами. Примерно 10 % заболеваемости приходится на детский, преимущественно школьный возраст. Девочки и женщины болеют чаще, чем лица мужского пола (в среднем 9:1).
Заболеванию в детском возрасте свойственны более высокая активность, острота и менее благоприятное течение с полисистемным поражением (синдромы: кожный со специфической «волчаночной бабочкой», суставной, мышечный, легочно-плевральный, почечный, сердечно-сосудистый, неврогенный желудочно-кишечный).
У больных системной красной волчанкой наиболее часто поражается сердце (65-100 % случаев). В основе волчаночного кардита лежат диффузное поражение сосудистой системы миокарда и последующая дезорганизация соединительной ткани с исходом в склероз. Более интенсивное развитие экссудативных реакций определяет ряд особенностей кардиального синдрома в клинике системной красной волчанки у детей. Сердце поражается в период генерализации процесса. Волчаночный кардит у детей сочетается с другими висцеральными проявлениями заболевания.
Наиболее часто изменяется миокард, что сопровождается сочетанием воспалительного и дистрофического процессов. При высокой активности заболевания развивается диффузный, многоочаговый миокардит, при умеренной и минимальной активности преобладают явления миокардиодистрофии. Дистрофические изменения обусловлены нарушением транскапиллярного обмена в результате поражения микроциркуляторного русла, а также общими метаболическими сдвигами в организме больных.
Диффузный волчаночный миокардит, как правило, сочетается с поражением эндокарда, перикарда и может приобретать ведущее значение в тяжести клинических проявлений заболевания.
Клиническая симптоматика поражения миокарда не имеет каких-либо специфических для данного заболевания особенностей. Больные дети сравнительно редко жалуются на боль в области сердца. Болевой синдром чаще наблюдается при диффузном миокардите, однако в таких случаях трудно исключить его связь с возможностью развития коронарита и перикардита. Одышка в состоянии покоя наблюдается у больных с диффузным поражением миокарда; при умеренных же его изменениях она выявляется лишь в условиях физического напряжения. Пульс слабого наполнения. У большинства больных одним из ранних признаков миокардита является стойкая тахикардия. По данным некоторых авторов, другие нарушения ритма сердца отмечаются редко, хотя у отдельных больных возможно появление приступов экстрасистолической аритмии. Границы сердца смещены кнаружи, особенно при диффузном поражении миокарда, тоны ослаблены. Изменение звучности тонов с одновременной напряженностью их («пустые», хлопающие тоны) наблюдается при тяжелых формах волчаночного миокардита. Систолический шум мягкого тембра, короткий, нестойкий, изменчивый выслушивается преимущественно в четвертом межреберье у левого края грудины и над легочной артерией. II тон на проекции клапанов легочной артерии усилен.
Рентгенологически у большинства больных выявляют расширение тени сердца, преимущественно за счет дуги левого желудочка. Сердце выглядит распластанным на диафрагме, атоничным, верхушка погружена в диафрагму.
На ЭКГ регистрируются синусовая тахикардия и аритмия, снижение вольтажа, деформация зубцов Р и Г, иногда инверсия зубца Т, а также нарушение внутрипредсердной, внутрижелудочковой проводимости, у части детей с более тяжелым поражением миокарда – блокада ножки пучка Гиса. Электрическая систола удлинена, систолический показатель увеличен. Степень указанных изменений определяется тяжестью поражения миокарда.
Изменения на ФКГ характеризуются снижением амплитуды тонов, наличием патологических III и IV тонов, усилением II тона над легочной артерией. На основании сердца, в четвертом межреберье у левого края грудины, регистрируется низкоамплитудный, низко- и среднечастотный систолический шум, занимающий примерно половину систолы. Часто определяется синдром энергетически-динамической недостаточности сердца по Хегтлину.
У некоторых больных поражение миокарда может протекать стерто. Затруднительна дифференциальная диагностика очагового миокардита и миокардиодистрофии. Выраженная динамика данных ЭКГ характерна для воспалительных изменений.
Фазовый анализ систолы левого желудочка свидетельствует о снижении сократительной способности миокарда (синдром гиподинамии по Карпману – удлинение периода напряжения и укорочение периода изгнания). Исследования Д. А. Тулягановой показали, что изменения фазовой структуры систолы левого желудочка нарастают по мере стихания активности процесса в связи с усугублением степени дистрофических изменений и обусловленным гормональной терапией нарушением электролитного баланса в мышце сердца.
Наиболее постоянным проявлением нарушения центральной гемодинамики является снижение показателей сердечного выброса. По мере стихания активности процесса гемодинамические показатели восстанавливаются. При высокой активности заболевания удельное периферическое сопротивление повышается.
В случае поражения почек оно достигает наибольших величин и не соответствует показателям сердечного выброса.
Особенностью волчаночного миокардита является относительно быстрая обратная динамика симптомов и редкость клинически выраженных нарушений гемодинамики. Однако у отдельных больных диффузный миокардит, обычно сочетающийся с поражением других оболочек сердца, может вызвать тяжелые расстройства кровообращения и оказаться непосредственной причиной летального исхода.
Поражение эндокарда в виде атипичного бактериального бородавчатого эндокардита известно со времени его описания Е. Libman, В. Sachs. Макроскопически волчаночный эндокардит отличается от ревматического расположением бородавок не по линии смыкания клапанов, а на обеих поверхностях створок на некотором расстоянии от их края. Поражаются также хордальные нити, сосочковые мышцы, пристеночный эндокард, фиброзное кольцо. При патологоанатомическом исследовании эндокардит определяется в половине случаев. Иногда наличие его устанавливают только при гистологическом исследовании. Чаще всего поражается левый предсердно-желудочковый, реже – аортальный клапаны. Прижизненная диагностика эндокардита представляет значительные трудности, так как обычно преобладает поражение пристеночного эндокарда либо изменения створок носят поверхностный характер и приводят к их краевому склерозу. Важно учитывать высокую активность заболевания, протекающего с лихорадкой, признаками генерализации процесса и локализацией в сердце. Большое диагностическое значение придают появлению жесткого систолического и диастолического шума над верхушкой и в четвертом межреберье у левого края грудины. На ФКГ определяется средне- и высокочастотный систолический шум средней или высокой амплитуды, часто сочетающийся с коротким среднечастотным низкоамплитудным мезодиастолическим шумом. Проводимая гормональная терапия у части больных способствует полному обратному развитию эндокардита. В некоторых случаях могут формироваться клапанные пороки сердца, среди которых первое по частоте место занимает митральная недостаточность. Реже возникает недостаточность аортального клапана. Ряд авторов не исключают редких случаев развития при системной красной волчанке митрального стеноза. Часто формирование порока протекает клинически бессимптомно. Деструкция клапанного аппарата сравнительно невелика и характеризуется медленной эволюцией. Волчаночные пороки сердца отличаются относительной доброкачественностью и обычно не вызывают заметных нарушений гемодинамики.
Поражение перикарда по частоте занимает второе место после миокардита. Перикардит развивается на высоте активности процесса и обычно сочетается с поражением миокарда, плевры, реже – эндокарда. Частота перикардитов, по данным различных авторов, составляет 18-50%. В детском возрасте выпотной перикардит встречается чаще, чем у взрослых. Л. А. Исаева наблюдала его у 50 % больных детей с перикардитом. Морфологически у большинства больных были признаки только гидроперикарда. Развитию экссудата способствует венозный стаз, чем можно объяснить близость характера выпотной жидкости к транссудату. Она обычно прозрачная либо мутная, иногда серозно-геморрагическая, в ней обнаруживаются ЛЕ-клетки, противоядерные антитела. При перикардите отмечаются стертость и замаскированность клинических проявлений, нестойкость отдельных симптомов, в частности – эфемерность шума трения перикарда, особенно на фоне гормональной терапии. Однако у части больных, в том числе и детей, перикардит может проявляться бурно, в отдельных случаях вызывая тампонаду сердца либо ее угрозу. В большинстве случаев рыхлые перикардиальные спайки рассасываются, но может развиться слипчивый перикардит с облитерацией полости сердечной сорочки, особенно – при рецидивировании процесса.
Развитие перикардита, особенно выпотного, сопровождается ухудшением общего состояния больных. Температура тела обычно повышена, появляется боль в области сердца, часто под грудиной, нередко – интенсивная, иногда иррадиирует в левую руку. При значительном экссудате больные принимают вынужденное положение в постели, появляются одышка, бледность и одутловатость лица, увеличивается цианоз. Сердце расширено, нарастает глухость тонов, шум трения перикарда обычно нестойкий. Менее выражена клиническая симптоматика при ограниченном выпоте и сухом фибринозном перикардите. Течение волчаночного перикардита обычно благоприятное. Нередко его можно заподозрить лишь по косвенным данным клинико-инструментального исследования. Одной из особенностей перикардита является отсутствие выраженных нарушений кровообращения даже при значительном выпоте. При волчанке может развиться уремический перикардит. При наличии перикардита рентгенологически определяют значительное расширение тени сердца, которая приобретает треугольную или шаровидную форму со сглаженностью сердечных дуг, выпрямлением левого контура сердца, вялую, поверхностную, учащенную пульсацию. После перенесенного перикардита иногда обнаруживаются плевроперикардиальные спайки. Поражение перикарда при комплексном клинико-рентгенологическом исследовании выявляют более чем у 50% больных подростков.
На ЭКГ выражено снижение вольтажа, снижение и сглаженность зубца Т с последующей его инверсией, исчезающей в динамике, конкордантное смещение сегмента S – T.
На ФКГ появляются высокочастотные апериодические осцилляции во всех проекционных точках, часто резкое снижение амплитуды обоих тонов на верхушке.
Значительно повышает возможности диагностики перикардита и поражения клапанов сердца при волчанке метод эхокардиографического исследования.
Особенностью волчаночного кардита у детей является сочетанное поражение оболочек сердца. По данным Л. А. Исаевой, Л. К. Баженовой, панкардит диагностирован у 50%, поражение двух оболочек – у 33% больных детей.
Признаки поражения миокарда сохраняются более продолжительное время.
Застойная недостаточность сердца возникает сравнительно редко даже при распространенном его поражении. Выраженные нарушения гемодинамики обычно являются результатом смешанной почечно-сердечной и сердечно-легочной недостаточности.
При волчаночном кардите относительно редко возникают выраженные нарушения ритма сердечной деятельности. Описаны отдельные случаи полного сердечного блока. В ряде исследования установлено наличие дегенеративных изменений синусового, предсердно-желудочкового узлов и пучка Гиса вследствие васкулитов питающих сосудов. Заслуживают внимание случаи развития полного сердечного блока и кардиопатии у новорожденных детей, рожденных больными системной красной волчанкой матерями, что, как полагают, обусловлено патологическим воздействием ИК на сердце плода в результате их трансплацентарной передачи.
Васкулиты мелких артерий могут вызвать мелкоочаговые некрозы миокарда, не связанные с тромботическими осложнениями, возможно, в результате продолжительной гормональной терапии.
Аневризма сосудов – редкое осложнение при системной красной волчанке. В литературе имеются сообщения о развитии аневризмы венечных сосудов, расслаивающей аневризмы аорты у взрослых больных. При специальном исследовании (реовазография и др.) обнаружена недостаточность периферических артерий, обусловленная васкулитами.
Нарушение микроциркуляции – проявляется сужением артериол, расширением и извитостью вен, увеличением артериовенозных анастомозов и запустеванием капилляров. Постоянно наблюдается феномен сладжа.
Источник
Системная красная волчанка – одно из аутоиммунных заболеваний, то есть заболеваний, при которых иммунная система атакует собственные клетки и ткани. Волчанка может поражать многие системы организма и чаще всего поражает суставы, кожу и почки. Точная причина заболевания неизвестна.
Симптомы волчанки разнообразны и часто похожи на симптомы других заболеваний. Характерная эритема лица в виде бабочки возникает только в некоторых случаях. Поэтому диагностика заболевания может быть затруднена. Хотя от этого заболевания нет лекарства, терапия помогает контролировать симптомы и снижает риск осложнений.
Что такое волчанка? Статистика по заболеванию
Системная красная волчанка (СКВ) – это хроническое аутоиммунное воспалительное заболевание соединительной ткани, при котором сложные нарушения иммунной системы приводят к воспалению и повреждению многих органов. В ходе заболевания вовлекаются кожа, почки, легкие, сердце, опорно-двигательный аппарат и нервная система. Она может быть тяжелым и потенциально опасным для жизни заболеванием, хотя часто сообщается о легких случаях.
Системная красная волчанка имеет и другие названия, например, висцеральная волчанка. В медицинских публикациях также можно встретить названия СКВ и SLE это аббревиатуры, образованные от названий заболевания на русском и английском языке. Полное английское название заболевания – systemic lupus erythematosus.
Распространенность СКВ среди населения европеоидной расы составляет 20–50 на 100000. Заболеваемость оценивается в 3–5 на 100000 человек в год, чаще всего в возрасте от 16 до 55 лет. Заболеваемость волчанкой у женщин в несколько раз выше, чем у мужчин. С годами прогресс в диагностике и новые варианты лечения значительно улучшили выживаемость пациентов с СКВ.
Типы волчанки
Виды волчанки:
- системная красная волчанка – наиболее распространенный тип заболевания;
- лекарственная волчанка;
- подострая кожная волчанка.
Системная красная волчанка (СКВ)
Подострая кожная волчанка
Осложнения волчанки
Возможные осложнения волчанки включают:
- тяжелое поражение почек, в т.ч. недостаточность;
- проблемы со зрением;
- судороги;
- психические расстройства;
- тромбоз;
- рак;
- асептический некроз – отмирание костной ткани;
- осложнения при беременности.
Наиболее распространенные сердечно-сосудистые осложнения включают:
- преждевременную ишемическую болезнь сердца;
- перикардит;
- миокардит;
- повреждение сердечных клапанов;
- аритмии;
- легочную гипертензию (ЛГ);
- тромбоэмболические осложнения;
- артериальную гипертензию (АГ);
- сердечную недостаточность;
- неинфекционный эндокардит типа Либмана-Сакса.
Сердечная недостаточность
Особое значение в прогнозе пациентов с СКВ имеет преждевременное прогрессирование атеросклероза, ведущее, в частности, к развитию ишемической болезни сердца, особенно у молодых женщин. Повышенный риск внезапных сердечно-сосудистых событий у пациентов с СКВ подтвержден во многих исследованиях.
Симптомы волчанки
Симптомы системной красной волчанки часто неспецифичны – сходны с симптомами, связанными с другими состояниями. Наиболее характерный симптом заболевания – эритема на лице, напоминающая бабочку. Но этот симптом проявляется не во всех случаях.
Волчанка диагностируется на основании опроса пациента, наблюдения за симптомами, о которых сообщает пациент, и результатов лабораторных исследований. При диагностике волчанки особенно важны симптомы:
- Эритема лица. Для волчанки характерна стойкая эритема лица в форме бабочки. Многие люди с этим заболеванием имеют этот симптом, но подобные изменения могут произойти из-за розацеа и других кожных заболеваний. Следовательно, одного этого симптома недостаточно для постановки диагноза.
- Дисковая эритема. Это еще один тип эритемы, характерный для волчанки. Дисковидные поражения красные, слегка приподнятые. Они развиваются на лице, волосистой части головы и шее. Они часто оставляют шрамы.
- Светочувствительность. Воздействие солнечного света или других источников ультрафиолетового света (даже искусственных) может усугубить эритему лица у людей с волчанкой, вызвать язвы на других частях тела и привести к боли в суставах и постоянной усталости.
- Язвы во рту. Это один из самых распространенных симптомов волчанки. Поражения также могут появиться в горле и внутри носа.
- Артрит. Покраснение, болезненность и припухлость в суставах могут сигнализировать о воспалительном процессе, связанном с волчанкой. Для того чтобы этот симптом был классифицирован как один из четырех диагностических критериев заболевания, жалобы должны касаться как минимум двух суставов. Иногда утренняя скованность суставов возникает у пациентов более, чем на 30 минут. Отмечается воспаление с инфекцией серозных оболочек.
- Изменения в почках.
- Изменения в нервной системе: волчанка может вызывать беспокойство, головные боли, проблемы со зрением, судороги и психические расстройства.
- Гематологические нарушения: волчанка может быть связана с уменьшением количества гемоглобина в организме (анемия), слишком малым количеством лейкоцитов (лейкопения), уменьшением количества лимфоцитов (лимфопения) и нехваткой тромбоцитов (тромбоцитопения).
- Аномальные титры антинуклеарных антител (АНА).
- Наличие аномальных антител против дцДНК.
Проблемы со зрением
Помимо этих изменений, среди прочего могут отмечаться: постоянная усталость, лихорадка, боли в суставах, скованность и отек конечностей, одышка, боль в груди, синдром Шегрена, головная боль, спутанность сознания и потеря памяти.
Является ли волчанка наследственной?
Причины возникновения волчанки до конца не изучены. Считается, что за возникновение болезни отвечает сочетание факторов. Хотя генетическая предрасположенность является одним из них, этого недостаточно для проявления болезни.
Особенно это касается близнецов. Подсчитано, что риск волчанки у обоих однояйцевых близнецов составляет 25%, а у разнояйцевых близнецов – 2-5%. Волчанка также может развиться у людей, в семейном анамнезе которых не было заболевания.
По мнению экспертов, помимо генетического фактора, о котором говорилось выше, за волчанку ответственны гормональные, экологические и иммунологические факторы.
Причины волчанки
Считается, что заболевание возникает у людей с генетической предрасположенностью после определенных раздражителей. Факторы, которые могут вызвать заболевание, включают:
- Солнечный свет. У восприимчивых людей воздействие солнца может вызвать изменения кожи или внутреннюю реакцию.
- Инфекции. Некоторые инфекции могут вызвать волчанку или вызвать ее рецидив. Факторами, влияющими на возникновение волчанки, являются цитомегаловирусы, вирусы Эпштейна-Барра или ВГС (вирус, вызывающий гепатит С).
- Гормональные факторы – 9 из 10 случаев волчанки возникают у женщин.
- Лекарства. Волчанка также может быть вызвана лекарствами, например, некоторыми антибиотиками и сердечными препаратами. Состояние людей с лекарственной волчанкой обычно улучшается после прекращения приема лекарственного средства, вызвавшего заболевание, но вам не следует прекращать прием лекарств, не посоветовавшись с врачом.
- Другие. Стресс, определенные токсины, диета с высоким содержанием жиров и недостаток физических упражнений, а также курение, как считается, способствуют развитию аутоиммунных заболеваний.
Диагностика волчанки
Волчанку бывает сложно диагностировать так как заболевание дает различные, часто неспецифические симптомы и каждый случай заболевания индивидуален. Кроме того, волчанка имеет обострения и ремиссии – периоды улучшения симптомов болезни. Кроме того, само подтверждение первоначального диагноза волчанки является сложным и требует опроса пациента, лабораторных анализов и визуализации.
Диагноз системной красной волчанки основывается на тщательном сборе анамнеза, лабораторных исследованиях, особенно на титрах антинуклеарных антител, и различных дополнительных исследованиях, например, рентгенограммах грудной клетки, УЗИ сердца, анализах крови и мочи и визуализации центральной нервной системы.
Рентгенограмма грудной клетки
Анализ крови и мочи
Простое присутствие антинуклеарных антител при отсутствии клинических симптомов не является основанием для диагностики системной красной волчанки.
Используются следующие тесты:
- антинуклеарные антитела: базовый тест;
- антифосфолипидные антитела: важны для женщин, планирующих беременность;
- сифилитическая реакция;
- маркеры воспаления, например, СОЭ, СРБ, протеинограмма, уровни компонентов комплемента (C3c, C4);
- анализ крови;
- показатели коагуляции;
- оценка функции почек – креатинин, индекс СКФ, общий анализ мочи;
- оценка функции печени, например АСТ, АЛТ;
- проба с волчанкой – исследование участка кожи под микроскопом;
- капилляроскопия – при симптомах Рейно.
Лечение волчанки
Единого лекарства от волчанки нет. Терапия – это лечение симптомов. В связи с высокой вариабельностью заболевания план лечения может быть очень разным.
Лечение волчанки включает:
- Нестероидные противовоспалительные препараты (НПВП) – они предназначены для облегчения боли и скованности в суставах. При усилении симптомов: стероиды, противомалярийные препараты или метотрексат;
- Кремы и мази для защиты от УФ-излучения. При кожных изменениях использование мазей и кремов с глюкокортикостероидом или такролимусом. В некоторых случаях необходимо системное (обычно пероральное) введение иммунодепрессантов;
- Противомалярийные препараты – в легких случаях помогают уменьшить проблемы с кожей.
- Кортикостероиды – основная группа препаратов, применяемых при лечении СКВ. Их применяют перорально и внутривенно.
- Иммунодепрессанты – используются у пациентов, которые плохо справились с кортикостероидами или для снижения дозы стероидов.
- Препараты, регулирующие липидный обмен. Лекарства, снижающие холестерин, антидиабетические препараты, омега-3 кислоты, аспирин или гипотензивные препараты при сердечно-сосудистых заболеваниях.
- Интенсивное иммуносупрессивное лечение и борьба с инфекциями – при поражении внутренних органов.
- Агенты, назначаемые при лечении психических расстройств.
- Стойкое повреждение почек требует диализа, а иногда даже трансплантации.
- Прием большого количества кальция и витамина D при остеопорозе. У пациентов с волчанкой, принимающих стероиды, необходимо использовать препараты против остеопороза, снижающие риск переломов костей.
Кремы и мази для защиты от УФ-излучения
Кортикостероиды
Новые методы лечения – поиск новых решений и лекарств, эффективных для борьбы с волчанкой, продолжается. Например, доказана эффективность микофенолата мофетила для лечения волчаночного нефрита и белимумаба (так называемый биологического агента), который может быть полезным, для пациентов с волчанкой средней степени тяжести.
Пациентам также рекомендуется внести изменения в свой образ жизни. Важны: регулярный отдых, физическая активность, использование кремов с УФ-фильтрами, избегание воздействия УФ-излучения, отказ от курения, здоровое питание.
Лечение волчанки также включает лечение сопутствующих заболеваний. Пациентам также рекомендуются профилактические мероприятия, направленные на предупреждение остеопороза, сердечно-сосудистых заболеваний и инфекций.
Системная красная волчанка у всех разная. Терапия наиболее эффективна, если начать лечение вскоре после появления симптомов, и ваш врач подстраивает его под вас.
Волчанка – хроническое заболевание
На данный момент возможности полного излечения волчанки нет. Иногда симптомы проходят сами по себе – но это очень редко. Когда здоровье пациента стабилизируется, ему следует обращаться к врачу каждые шесть месяцев.
Поделиться ссылкой:
Источник
