Сердце инфаркт на фото видео
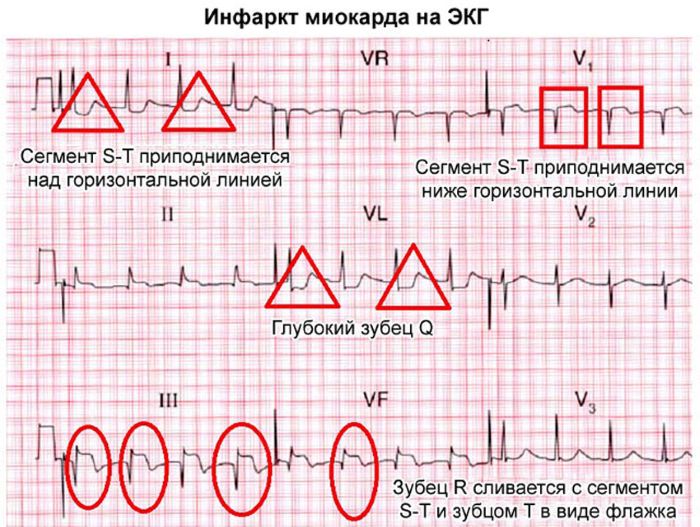
На ЭКГ при инфаркте миокарда врачи четко видят признаки некроза сердечной ткани. Кардиограмма при инфаркте является достоверным диагностическим методом и позволяет определить степень поражения сердца.

Расшифровка ЭКГ при инфаркте миокарда
Электрокардиограмма является безопасным методом исследования, а при подозрении на случившийся инфаркт – просто незаменимым. ЭКГ при инфаркте миокарда основывается на нарушении сердечной проводимости, т.е. в определенных участках кардиограммы врач увидит аномальные изменения, которые свидетельствуют об инфаркте. Для получения достоверной информации врачи используют 12 электродов при снятии данных. Кардиограмма при инфаркте миокарда (фото 1) регистрирует такие изменения на основании двух фактов:
- при инфаркте у человека нарушается процесс возбуждения кардиомиоцитов, причем происходит это после омертвения клеток;
- в тканях сердца, пораженных инфарктом, нарушается электролитный баланс – калий в значительной степени покидает поврежденные патологий ткани.
Эти изменения дают возможно регистрировать на электрокардиографе линии, являющиеся признаками нарушения проводимости. Развиваются они не сразу, а только лишь через 2-4 часа в зависимости от компенсаторных возможностей организма. Тем не менее, кардиограмма сердца при инфаркте показывает сопутствующие ему признаки, по которым можно определить нарушение работы сердца. Фото с расшифровкой кардиологическая бригада скорой помощи высылает в ту клинику, где будут принимать такого больного – врачи-кардиологи будут заранее готовы к тяжелому пациенту.
Выглядит инфаркт миокарда на ЭКГ следующим образом:
- полное отсутствие зубца R или его значительное уменьшение по высоте;
- крайне глубокий, проваливающийся зубец Q;
- приподнятый S-T сегмент над уровнем изолинии;
- наличие отрицательного зубца T.
Электрокардиограмма показывает и различные стадии инфаркта. Инфаркт на ЭКГ (фото в гал.) может быть подострым, когда изменения в работе кардиомиоцитов только начинают появляться, острым, острейшим и на стадии рубцевания.
Также электрокардиограмма позволяет оценить врачу следующие параметры:
- диагностировать сам факт случившегося инфаркта;
- определить область, где произошли патологические изменения;
- установить давность возникших изменений;
- определиться с тактикой лечения больного;
- прогнозировать возможность летального исхода.
Трансмуральный инфаркт миокарда – один из самых опасных и тяжелых видов повреждения сердца. Его еще называют крупноочаговым или Q-инфарктом. Кардиограмма после инфаркта миокарда с крупноочаговым поражением показывает, что зона отмирания клеток сердца захватывает всю толщины сердечной мышцы.
Инфаркт миокарда
Инфаркт миокарда является следствием ишемической болезни сердца. Чаще всего к ишемии приводит атеросклероз сердечных сосудов, спазм или закупорка. Случиться инфаркт (фото 2) может и в результате хирургического вмешательства, если проводится перевязка артерии или выполняется ангиопластика.
Ишемический инфаркт проходит четыре стадии течения патологического процесса:
- ишемия, при которой клетки сердца перестают получать необходимый объем кислорода. Эта стадия может длиться довольно долго, поскольку организм включает все компенсаторные механизмы для обеспечения нормальной работы сердца. Непосредственным механизмом возникновения ишемии является сужение сердечных сосудов. До какого-то момента сердечная мышца с таким недостатком кровообращения справляется, но, когда тромбоз сужает сосуд до критических размеров, сердце больше не в состоянии компенсировать недостачу. Обычно для этого необходимо сужение артерии на 70 процентов и более;
- повреждения, происходящие непосредственно в кардиомиоцитах, которые начинаются уже через 15 минут после прекращения кровообращения в поврежденной зоне. Инфаркт сердца длится примерно 4-7 часов. Именно здесь у пациента начинаются характерные признаки инфаркта – боли за грудиной, тяжесть, аритмия. Обширный инфаркт сердца – наиболее тяжелый исход приступа, при таком повреждении зона омертвения может доходить до 8 см в ширину;
- некроз – омертвение клеток сердца и прекращение выполнения ими своих функций. В данном случае происходит отмирание кардиомиоцитов, некроз не дает им возможности выполнять свои функции;
- рубцевание – замещение омертвевших клеток соединительнотканными образованиями, не способными брать на себя функцию предшественников. Такой процесс начинается практически сразу же после омертвения и понемногу на 1-2 недели на сердце в месте повреждения формируется соединительнотканный рубец из фибриновых волокон.
Геморрагический инфаркт головного мозга является родственным состоянием по механизмам повреждения, однако он представляет собой выход крови из сосудов головного мозга, которые препятствуют работе клеток.
Сердце после инфаркта
Сердце после инфаркта миокарда (фото 3) подвергается процессу кардиосклероза. Соединительная ткань, которая замещает кардиомиоциты, превращается в грубый рубец – его могут увидеть патологоанатомы при вскрытии людей, перенесших инфаркт миокарда.
Рубец после инфаркта миокарда имеет различную толщину, длину и ширину. Все эти параметры влияют на дальнейшую деятельность сердца. Глубокие и большие по площади очаги склерозирования носят название обширного инфаркта. Восстановление после такой патологии крайне сложное. При микросклерозировании инфаркт, как и инсульт у людей, может оставлять минимальные повреждения. Зачастую пациенты даже не знают, что перенесли такое заболевание, поскольку признаки были минимальными.
Рубец на сердце после инфаркта в дальнейшем не болит и не дает о себе знать примерно 5-10 лет после инфаркта, однако он провоцирует перераспределение сердечной нагрузки на здоровые области, которые теперь должны выполнять больше работы. Через определенное время выглядит сердце после инфаркта изношенным – орган не может выполнять нагрузку, ишемическая болезнь сердца у пациентов усугубляется, появляются боли в сердце, одышка, они быстро утомляются, требуется постоянная медикаментозная поддержка.
Галерея фотографий инфаркта миокарда
Источник
Любой инфаркт миокарда в своем развитии проходит несколько стадий от ишемии до рубцевания:
Острейший период — длится около 2 ч. от появления болей. Симптоматическая картина наиболее выраженная. Именно в этот период неотложная помощь при инфаркте максимально снижает риск тяжелых последствий.
Острый инфаркт — период длится до 7-14 дней. В это время происходит отграничение некротического участка. Давление обычно снижается (даже у гипертоников), пульс становится редким (брадикардия). Максимальный подъем температуры наблюдается на 2-3 день.
Подострая стадия — продолжается 4-8 нед., за это время некротический участок замещается грануляционной тканью. Интенсивность болезненных симптомов заметно снижена.
Постинфарктный период — продолжается до 6 месяцев. За это время рубец после инфаркта миокарда уплотняется, а сердечная мышца адаптируется и восстанавливает свой функционал.
Наиболее опасным в прогностическом плане является период острых проявлений. Опасность последствий инфаркта миокарда в острейший и острый периоды наиболее высока:
Внезапная остановка сердца
Чаще всего случается при обширном трансмуральном инфаркте (50% разрывов сердца по причине ранней аневризмы сердца случается в первые 5 суток), эпикардиальной форме и кровоизлиянии из поврежденной артерии. Смерть наступает стремительно, до приезда скорой помощи.
Разрыв межжелудочковой перегородки
Осложняет течение некроза передней стенки миокарда, развивается в первые 5 дней. Тяжелое состояние, требующее экстренной операции, обычно развивается у женщин и пожилых пациентов. Риск разрыва повышается при высоком давлении, экстрасистолии.
Тромбэмболия
Может развиться на любой стадии инфаркта миокарда, чаще при некрозе передней стенки. Однако наибольший риск ее развития в первые 10 дней, особенно при запоздалой тромболитической терапии (эффективна в первые 3 суток).
Психоз
Нарушения психики нередко возникают в первые дни. Больной, полностью отрицая свое тяжелое состояние, проявляет непомерную физическую активность. При отсутствии должного внимания со стороны родственников или медперсонала может развиться рецидив некроза.
Аритмия
Наиболее частое осложнение инфаркта миокарда в острейшем и остром периоде. Нарушения ритма наблюдаются у более половины пациентов, при этом чаще регистрируется экстрасистолия. Опасность вызывают групповые экстрасистолы, ранние внеочередные сокращения желудочков и предсердные экстрасистолы.
Даже при мелкоочаговом инфаркте могут развиться тяжелые нарушения ритма: трепетание предсердий, фибрилляция желудочков, пароксизмальная тахикардия. Некупируемая мерцательная аритмия при обширном поражении зачастую приводит к фибрилляции желудочков и агональному состоянию. При крупноочаговом некрозе не исключен риск развития предсердно-желудочковой блокады и асистолии, что приводит к смертельному исходу.
Острая левожелудочковая недостаточность
Более выраженная при разрыве сосочковой мышцы (случается обычно в первый день при нижнем инфаркте), который приводит к несостоятельности митрального клапана. Высок риск раннего развития левожелудочковой недостаточности, проявляющейся сердечной астмой.
Признаки отека легких: жесткое дыхание и прослушивание рессеянных хрипов, нарастающая одышка, синюшность конечностей, кашель сухой или с небольшим отхождением мокроты, ритм галопа — появляется 3 тон при прослушивании сердца, как отголосок второго тона. Крупноочаговый некроз и трансмуральный инфаркт обычно проявляются слабо выраженными симптомами сердечной недостаточности.
Кардиогенный шок
Резкое снижение давления при инфаркте левого желудочка приводит к декомпенсированному нарушению гемодинамики. Гипоксия и нарастающий ацидоз приводят к застою крови в капиллярах и ее внутрисосудистого свертывания. У больного отмечается цианоз кожи, слабый учащенный пульс, нарастающая мышечная слабость и потеря сознания.
Шок может развиться как в острейший период, так и в острой стадии под дополнительным действием антиаритмических препаратов. Шоковое состояние требует интенсивной терапии.
Острая правожелудочковая недостаточность
Редкое осложнение, возникающее при инфаркте правого желудочка. Проявляется увеличением и болезненностью печени, отеками ног.
Ранняя аневризма сердца
Формируется при трансмуральном крупноочаговом инфаркте, проявляется патологической пульсацией (тон на верхушке сердца усилен или двойной), перисистолическим шумом и слабым пульсом.
В более поздние сроки в процессе выздоровления у пациента могут развиваться следующие нарушения:
Поздняя аневризма — чаще всего формируется в левом желудочке, рубец после инфаркта миокарда выпячивается;
Постинфарктный синдром — воспаление, обусловленное аутоиммунной агрессией, начинается с перикарда, затем распространяется на плевру и легкие;
Пристеночный тромбоэндокардит — нередко сопровождает аневризму, характеризуется образованием тромбов в сердечных камерах, отрыв которых чреват тромбэмболией легочно артерии, сосудов мозга (ишемический инсульт), почек (инфаркт почки);
Постинфарктный кардиосклероз — чрезмерное разрастание соединительной ткани, формирующей рубец на месте некроза, диагностируется на 2-4 месяце и чреват развитием мерцательной аритмии и других нарушения ритма;
Хроническая сердечная недостаточность — тяжесть симптомов сердечной астмы (одышка, отеки и т. Д.) Обусловлена масштабом некротического процесса.
Источник
При инфаркте на счету каждая секунда, поэтому как можно скорее вызывайте врачей
Фото: Тимур Шарипкулов / UFA1.RU
Поделиться
Сердечно-сосудистые заболевания — самая частая причина смертей в России. Только за первую декаду 2020 года, по данным Минздрава, в стране скончались 216 567 человек. Статистика хоть и снижается (в начале 2020 года — на 6,7% по сравнению с началом 2019-го), но по-прежнему вызывает опасения у врачей. Алексею Дергилёву 47 лет, он работает в сфере IT. Наш герой рассказывает, что серьезных проблем со здоровьем никогда не испытывал, но недавно столкнулся с инфарктом. С согласия автора публикуем его рассказ, а также советы врача о том, как предупредить приступ.
Инфаркт — забавная штука. Забавная до жути. Той самой жути, которая проходит через затылок и пронизывает до самого копчика.
Во-первых, это больно. Очень больно. Начинается всё с небольшой усталости после физической нагрузки. Вроде как у тебя одышка, но сейчас ты пару минут пересидишь, дыхалку восстановишь и побежишь дальше. Но в какой-то момент ты осознаешь, что дыхание не успокаивается так, как это было обычно раньше.
Не успокаивается совсем, даже после того, как ты постоял, посидел, прислонился к стене. Более того, тебе становится ощутимо жарко, пот проступает по всему телу. И какая-то странная, половинчатая слабость. То есть ты ходить, говорить можешь, но вот поднять с земли палочку уже не в состоянии.
А потом приходит боль. Боль мерзкая, какая-то бесконечная и безысходная. Больше всего она похожа на то, как будто к груди приставили перфораторную коронку, которой сверлят стены под розетки.
И вот коронка эта вдавливается (не всверливается, а именно вдавливается) тебе в грудину, проходя сквозь ребра, доходит до позвоночника, обнимает твое сердце и стискивает его. Наверно, такие ощущения должен был испытывать Тони Старк в тот момент, когда ему меняли реактор в груди.
И боль эта разливается там за грудиной по всему телу. Да, и в левую руку отдает, и в правую, и в спину, и в ноги. В какой-то момент ты с удивлением чувствуешь, что на кончиках ушей есть кровеносные сосуды и они покалывают.
И противное самое в этой боли то, что она никуда не уходит. Она не пульсирует, не наваливается приливами, не режет приступами. Она разливается в тебе ровной густой золотисто-сапфировой жижей и остается там, как будто говоря: «Я тебе продыху не дам, доконаю». Уговорить ее утихнуть не удается. Ноги вверх, ноги вниз, приподнятая голова, холодные компрессы, коленопреклонение, вода маленькими глотками — не помогают. Боль как будто слегка удивляется твоим фокусам и, ухмыльнувшись, продолжает свое давление.
Только тройной нитроглицерин, морфин и чертов коктейль реаниматолога урезонивают ее до степени терпимости. Но она не уходит совсем. Еще долго потом будет напоминать о себе покалываниями в ребрах, поддавливаниями в грудине, тончайшими прострелами по животу.
Но всё это время сознание остается совершенно ясным и адекватным. Ты понимаешь в какой-то момент, что картина складывается стандартная, многажды описанная и у тебя действительно инфаркт. Ты понимаешь, что ты действительно вот сейчас можешь умереть. Совсем умереть. Но страха смерти нет. Нет вообще никакого страха, только некоторая досада от нелепости и несвоевременности происходящего.
Да, роятся мысли, что надо бы сообщить пароль от почты и пин-код от банка, но это какое-то «бы», нереальное и несущественное. И только через два дня ты с диким и липким ужасом осознаешь, что вот она, костлявая, приходила к тебе. Но почему-то прошла мимо.
И вот как-то совсем не хочется задаваться вопросом почему. Хорошо, что прошла мимо.
Но кое-какие дела таки надо доделать, да.
Как помочь себе и близкому: советы врача
Как распознать инфаркт и как помочь себе и другим, рассказал кандидат медицинских наук, заведующий отделением кардиохирургии Уральского института кардиологии Артем Степин.
— Это остро возникающая боль в груди, которая продолжается больше
20 минут
и может отдавать в левую руку, в спину, в лопатку, иногда в другие места, например, в нижнюю челюсть. Очень часто возникает на фоне физической нагрузки или через небольшой промежуток после нее. Чаще возникает у людей, у которых есть специфические факторы риска: возраст (женщины — старше
50–55 лет
, мужчины — старше 45–50), курение, повышенное артериальное давление, сахарный диабет. Очень важный признак — наличие сердечно-сосудистых проблем у родственников. Если у них были инфаркты, инсульты, то при остро возникающей боли в грудной клетке следует заподозрить, что это острый инфаркт миокарда. Помимо этого возникают и другие, очень специфичные симптомы: резкая слабость, потливость, высокий, очень частый пульс или перебои в работе сердца. Также многие пациенты описывают в этот момент панику и страх смерти.
«В ситуации с инфарктом самостоятельно помочь себе невозможно. Заниматься самолечением не нужно. Особенно когда это возникает впервые»
Артем Степин, кандидат медицинских наук, заведующий отделением кардиохирургии Уральского института кардиологии
Лучше вызвать скорую помощь, чтобы врачи приехали и разобрались на месте. Потому что самое важное при лечении острого инфаркта миокарда — это время, за которое пациент будет доставлен в специализированную клинику. Чем это время короче, тем лучше результаты лечения.
Мнение автора может не совпадать с мнением редакции
Источник
Эксперты рассказали о «скрытых» сердечных приступах и необычных первых признаках сосудистых проблем
Фото: GLOBAL LOOK PRESS
ПЕРВЫЙ ПРИЗНАК – ПЛОХОЙ СОН
Принято считать, что первый признак проблем сердцем – боли в левой части грудной клетки. Но на самом деле так проявляется либо уже развившаяся стенокардия (то есть когда сердце совсем ослабело и плохо сокращается), либо вообще проблемы, не имеющие отношения к сердцу, например, гастрит или мышечная невралгия. У пожилых людей на самом деле самые частые первые сигналы сердечно-сосудистых неполадок проявляются так:
– Нарушение сна (когда человек не может толком заснуть вечером, такая лихорадочная тревожность, нехватка воздуха, трудно найти удобное положение для сна, давит в левом боку или в груди, если частенько вскакиваете среди ночи – тоже как бы без особых причин). С утра это проходит и даже отдаляется в памяти, но все же является важным сигналом к тому, чтобы проверить сердце.
– Дневная усталость и сонливость днем – казалось бы непонятно от чего. Многие списывают это на возраст и не придают какого-либо значения.
– Ощущение нехватки воздуха при привычных физнагрузках (например, появляется одышка, когда поднимаетесь по лестнице всего лишь на пару-тройку пролетов). И просто отговорка, мол, все мы не молодеем, здесь не работает – надо сперва проверить сердце.
– Сердцебиения, учащение или неровность пульса без усиленной нагрузки, а при обычных бытовых вещах, например, после сытного обеда, похода в магазин.
– Ухудшение реакции на, в общем-то, привычные бытовые стрессы, например, после разговора с близкими на повышенных тонах или просмотра задевшего вас за живое тяжелого сюжета по телевизору. Трудно успокоить сердце, оно «выпрыгивает» из груди. Это говорит о том, что снижается, как говорят врачи, толерантность к нагрузкам, миокард слабеет, хуже качает кровь (развивается ишемия, то есть недостаточность питания сердца), и ваш мотор нуждается в «ремонте».
«ЗАТЕРЯННЫЙ» ИНФАРКТ
Чем моложе человек, тем более яркая «картина» сердечного приступа, рассказывает кардиолог Тамара Огиева. А у пожилых людей, тем более уже несколько лет страдающими ишемической болезнью и приступами стенокардии (болей в груди), мелкоочаговый инфаркт может затеряться в «букете» других болезней. Знаете выражение «рубцы на сердце»? Так вот это реальные следы от пропущенных инфарктов.
– Недавно у меня был пациент – пожилой мужчина 78 лет, вполне еще бравый бывший военный, полковник, – продолжает доктор Огиева. – Поступил с острой коронарной недостаточностью, развивающимся «большим» инфарктом. При обследовании же выяснилось, что он уже перенес, как говорится, «на ногах», шесть инфарктов! И даже не знал об этом. Ну, говорит, болело, может, чего, но отсижусь, вроде и получше, с каждой болячкой, мол, к врачам не набегаешься. Седьмой инфаркт оказался уже крупным, чудом деда спасли. Так что обращаюсь к родственникам: прислушивайтесь к жалобам пожилых людей, заставляйте их регулярно проходить обследование у кардиолога. Сейчас у медиков есть все возможности поддержать здоровье сердца человека надолго. Если против рака мы часто бессильны, то большинство болезней сердца можно, если и не полностью вылечить, то уж точно найти способ продлить вполне активные годы и намного улучшить качество жизни пациента.
НЕ ПРОПУСТИТЬ СЕРДЕЧНЫЙ ПРИСТУП
В результате спазма коронарного сосуда или закупорки тромбом кровь не может пробиться к сердцу, начинается кислородное голодание его тканей. Вскоре в сердечной мышце возникает очаг некроза (омертвения). Это и есть инфаркт. В зависимости от участка поражения инфаркты делятся на мелкоочаговые и крупноочаговые (обширные).
Думаете, с животом проблемы? А это сердце
Классические симптомы инфаркта:
– сильная, давящая боль за грудиной (длится дольше 15 минут),
– нарастание одышки,
– посинение губ,
– холодный пот и жуткий страх смерти, что объясняется общим кислородным голоданием.
Но! Сейчас все чаще врачи сталкиваются с нетипичными проявлениями. Инфаркт – гастралгическая форма – проявляется внезапной болью (чаще с левой стороны) и вздутием живота. Так что если нет четких признаков того, что у человека расстройство пищеварения, зато есть такие симптомы, как посинение губ, одышка и бледность лица, не делайте промывания желудка. Сначала нужно исключить проблемы с сердцем.
Иногда единственным проявлением сердечного приступа может быть боль в левой руке, плече, боль в нижней челюсти слева, зубная боль (также слева). Если такая боль началась после нагрузки, ей нет других логических объяснений, вы относитесь к группе риска – это повод поскорее вызвать врача.
ДЕЙСТВУЕМ БЫСТРО
В 70% случаев смерть от инфаркта наступает из-за несвоевременно и неправильно оказанной первой помощи, – говорит профессор кардиологии д.м.н. Сергей Терещенко. – 30% больных с обширными острыми инфарктами вообще погибают, не дождавшись «Скорой». Потому при подозрении на инфаркт действуйте быстро:
! Дать 1-2 таблетки нитроглицерина под язык. Удобнее всего нитропрепараты в форме (например, нитроминт, нитронг-форте). Спреем надо брызнуть под язык, лекарство немедленно попадет в кровь.
! Разжевать таблетку аспирина.
! Уложить человека так, чтобы ноги были выше головы.
! Не делайте самостоятельно массаж сердца: если есть аритмия, это может повредить.
! И немедленно вызвать «Скорую»!
КСТАТИ
Что поможет поставить верный диагноз?
– ЭКГ (электрокардиограмма) – основной метод диагностики сердечного приступа. В 80% случаев она информативна. Но остальных случаев при однократном снятии изменений не показывает. Тогда проводят холтеровское мониторирование: к груди больного прикрепляют специальный приборчик и наблюдают ЭКГ в динамике, несколько часов или сутки, поясняет кардиолог Тамара Огиева.
– ЭХО-кардиография – проще говоря, это УЗИ сердца.
– Анализ крови на исследование определенных ферментов.
– Коронарография – самое информативное исследование состояния коронарных (то есть идущих к сердцу) сосудов. Она относится к виду малоинвазивных, то есть щадящих методик, риск которых для здоровья минимален. Как ее проводят? Сначала делают местную анестезию, сам пациент на время всей процедуры находится в сознании. Потом делают крошечный прокол в бедре или предплечье, через который вводят специальный катетер с рентенконтрастным веществом. А затем катетер отправляется в путешествие по сосудам прямиком к сердцу. Все его перемещения показываются на экране монитора – ангиографа. И если где-то в пути возникает «затор» или сужение сосудов, врач сразу это фиксирует.
Источник
