Сахарный диабет и трансмуральный инфаркт миокарда


Болезни сердца и сосудов – главная причина смерти при сахарном диабете. Инфаркт миокарда занимает среди них первое место. У диабетиков встречаются атипичные, безболевые формы, осложняющиеся сердечной недостаточностью, тяжелыми нарушениями ритма, аневризмой с разрывом сердца.
Влияние недостатка инсулина на сердце
Диабет 1 и 2 типа являются совершенно разными заболеваниями по причинам и механизмам развития. Их объединяют только два признака – наследственная предрасположенность и повышенный уровень глюкозы в крови.
Первый тип назван инсулинозависимым, возникает у молодых людей или детей при воздействии вирусов, стрессов, на фоне лекарственной терапии. Для второго типа диабета характерно постепенное течение, пожилой возраст пациентов, как правило, избыточная масса тела, артериальная гипертония, высокий уровень холестерина в крови.
Сахарный диабет 2 типа
Особенности развития инфаркта при сахарном диабете 1 типа
При первом типе болезни на фоне аутоиммунной реакции происходит гибель клеток поджелудочной железы, которые секретируют инсулин. Поэтому у пациентов отсутствует собственный гормон в крови или его количество минимально.
Процессы, которые происходят в условиях абсолютного дефицита инсулина:
- активируется расщепление жиров;
- в крови повышается содержание жирных кислот и триглицеридов;
- так как глюкоза не проникает в клетки, то источником энергии становятся жиры;
- реакции окисления жиров приводят к повышенному содержанию кетонов в крови.
Это приводит к ухудшению кровоснабжения органов, самые чувствительные к дефициту питания – сердце и головной мозг.
Рекомендуем прочитать о боли при инфаркте миокарда. Вы узнаете о причинах ИМ, локализации и характере боли, клинических формах ИМ, отличии боли при ИМ от боли при стенокардии.
А здесь подробнее о правильном питании после инфаркта миокарда.
Почему при сахарном диабете 2 типа угроза инфаркта выше
При диабете второго типа поджелудочная железа производит инсулин в нормальном и даже повышенном количестве. Но к нему потеряна чувствительность клеток. Такое состояние называется инсулинорезистентностью. Поражение сосудов происходит под влиянием таких факторов:
- высокого содержания глюкозы в крови – она разрушает стенки кровеносных сосудов;
- избыточного количества холестерина – образует атеросклеротические бляшки, закупоривающие просвет артерий;
- нарушением свертывания крови, повышенным риском тромбообразования;
- повышения инсулина – стимулирует секрецию контринсулярных гормонов (адреналина, соматотропина, кортизола). Они способствуют сужению сосудов и проникновению в них холестерина.
Инфаркт миокарда тяжелее всего протекает в условиях гиперинсулинемии. Высокая концентрация этого гормона ускоряет прогрессирование атеросклероза, так как ускоряется образование холестерина и атерогенных жиров в печени, мышцы стенок сосудов увеличиваются в размере, тормозится распад кровяных сгустков. Поэтому больные сахарным диабетом 2 типа чаще оказываются в группе риска острой коронарной патологии, чем остальные пациенты.
О том, как протекает ИБС и инфаркт миокарда при сахарном диабете, смотрите в этом видео:
Факторы, усугубляющие положение человека с диабетом
Частота развития инфаркта среди диабетиков прямо пропорционально связана с компенсированностью болезни. Чем дальше от рекомендованных показателей уровень сахара в крови, тем чаще такие пациенты страдают от осложнений сахарного диабета и сосудистых нарушений. К причинам, которые могут повлиять на развитие инфаркта, относятся:
- злоупотребление спиртными напитками;
- низкий уровень физической активности;
- хронические стрессовые ситуации;
- никотиновая зависимость;
- переедание, избыток животных жиров и углеводов в рационе;
- артериальная гипертензия.
Особенности инфаркта миокарда при сахарном диабете
Ишемические поражения сердца отличаются более тяжелым течением у больных диабетом. Они обширные, нередко осложняются развитием недостаточности сократительной функции сердца, вплоть до полного прекращения сердечной деятельности, аритмией. На фоне повышенного давления крови и дистрофических процессов в миокарде возникает аневризма сердца с его разрывом.
Острая форма
Для больных сахарным диабетом характерны такие формы острой коронарной недостаточности:
- типичная болевая (затяжной приступ загрудинной боли);
- абдоминальная (признаки острого живота);
- безболевая (скрытая форма);
- аритмическая (приступы мерцательной аритмии, тахикардии);
- мозговая (потеря сознания, парез или паралич).
Острый период продолжается от 7 до 10 дней. Отмечается повышение температуры тела, падение артериального давления. Острая недостаточность кровообращения приводит к отеку легких, кардиогенному шоку, прекращению почечной фильтрации, что может быть смертельно опасно для больного.
Хроническая сердечная недостаточность
Относится к поздним осложнениям инфаркта миокарда, ее развитие у больных сахарным диабетом приводит к таким симптомам:
- затруднение дыхания, кашель, иногда кровохаркание;
- сердечная боль;
- частый и неритмичный пульс;
- боль и тяжесть в правом подреберье;
- отеки нижних конечностей;
- резкая утомляемость.
Отеки ног
Может ли проходить бессимптомно
Типичной боль за грудиной жгучего или давящего характера является главным признаком инфаркта. Она сопровождается потливостью, страхом смерти, одышкой, бледностью или покраснением кожи воротниковой зоны. Всех этих симптомов может не быть при сахарном диабете.
Это связано с тем, что у диабетиков поражены мелкие капилляры и нервные волокна внутри миокарда из-за системной микроангиопатии и нейропатии.
Такое состояние возникает при длительном токсическом влиянии повышенной концентрации глюкозы в крови. Дистрофия сердечной мышцы понижает восприятие болевых импульсов.
Нарушенная микроциркуляция осложняет развитие обходного пути кровоснабжения, приводит к рецидивирующему, тяжелому течению инфаркта, аневризмам, разрывам сердечной мышцы.
Атипичное безболевое течение затрудняет диагностику патологии на ранней стадии, повышая риск летального исхода.
Диагностика состояния для подтверждения диагноза
Для постановки диагноза самым информативным методом является ЭКГ-исследование. Типичными являются такие изменения:
- интервал ST выше изолинии, имеет вид купола, переходит в зубец Т, который становится отрицательным;
- R высокий вначале (до 6 часов), затем понижается;
- зубец Q низкоамплитудный.
ЭКГ при инфаркте миокарда и сахарном диабете — острейшая фаза
В анализах крови креатинкиназа повышена, аминотрансферазы выше нормы, причем АСТ выше, чем АЛТ.
Лечение инфаркта у диабетиков
Особенностью терапии инфаркта при диабете является стабилизация показаний содержания глюкозы в крови, так как без этого любая сердечная терапия будет неэффективна.
При этом нельзя допускать резкого падения гликемии, оптимальный интервал 7.8 — 10 ммоль/л. всех больных, независимо от типа болезни и назначенного до инфаркта лечения переводят на интенсифицированную схему инсулинотерапии.
Используют такие группы препаратов при лечении инфаркта:
- антикоагулянты, тромболитики;
- бета-блокаторы, нитраты и антагонисты кальция;
- антиаритмические средства;
- медикаменты для снижения уровня холестерина.
Диета после инфаркта миокарда при сахарном диабете
В острой стадии (7 — 10 дней) показан дробный прием протертой пищи: овощной суп, пюре (кроме картофельного), овсяная или разваренная гречневая каша, отварное мясо, рыба, творог, белковый омлет на пару, нежирный кефир или йогурт. Затем перечень блюд можно постепенно расширять, за исключением:
- сахар, белая мука и все продукты их содержащие;
- манная и рисовая крупа;
- копчения, маринады, консервы;
- жирные, жареные блюда;
- сыр, кофе, шоколад;
- жирный творог, сметана, сливки, сливочное масло.
Солить блюда при приготовлении нельзя, а на руки больному выдается 3 — 5 г (через 10 дней после возникновения инфаркта) соли. Жидкости нужно употреблять не более 1 литра в день.
Прогноз для больных
Длительность и течение восстановительного периода зависит от степени повреждения сердечной мышцы и состояния сосудистой сети у диабетиков. Неблагоприятный прогноз при высокой артериальной гипертонии, периферической нейропатии, диабетической нефропатии, при лабильном варианте сахарного диабета.
Профилактика инфаркта при сахарном диабете
Для предотвращения развития острого нарушения коронарного кровообращения рекомендуется:
- Тщательный контроль за содержанием сахара, холестерина в крови, своевременная коррекция нарушений.
- Ежедневное измерение артериального давления, нельзя допускать уровня свыше 140/85 мм рт. ст.
- Отказ от курения, алкоголя и кофеинсодержащих напитков, энергетиков.
- Соблюдение питания с исключением животного жира и сахара.
- Дозированные физические нагрузки.
- Поддерживающая медикаментозная терапия.
Таким образом, развитие инфаркта у больных диабетом 1 и 2 типа может быть бессимптомным, что затрудняет диагностику и приводит к осложнениям. Для лечения нужно нормализовать уровень сахара в крови и провести полный курс восстановительной терапии. В качестве профилактики рекомендуется модификация образа жизни и стиля питания.
Источник
Ишемическая болезнь сердца — это заболевание, при котором нарушается снабжение кровью и кислородом миокарда, в результате чего страдают коронарные артерии и происходит частичное отмирание (некроз) клеток миокарда, а также опасные осложнения, такие как различные виды инфарктов и других заболеваний, связанных с функцией сердечной мышцы. Наиболее опасным для человека является инфаркт миокарда — именно он является одной из ведущих причин смертей во всем мире, и несмотря на значительный прогресс в лечении данного заболевания в настоящее время, тенденция к снижению количества его случаев отсутствует.
- Виды инфаркта миокарда. Острый трансмуральный инфаркт
- Симптомы трансмурального инфаркта
- Лечение трансмурального инфаркта
Инфаркт миокарда (ИМ), или сердечный приступ, — это состояние, вызванное прерыванием кровоснабжения части сердца или всей сердечной мышцы, в результате которого мышечные клетки миокарда отмирают или подвергаются некрозу. Самой распространенной причиной этого заболевания является закупорка коронарной артерии из-за разрыва атеросклеротической бляшки. Эти бляшки представляют собой скопление жировых отложений и белых кровяных клеток на стенках артерий. Такое состояние называется острым коронарным синдромом и вызывает агрегацию тромбоцитов и формирование тромба, который может вызвать полную закупорку коронарной артерии. Образовавшаяся в результате закупорки гипоксия приводит к некрозу сердечный тканей.
Медленный рост атеросклеротических бляшек может привести к полному блокированию артерий. Любой стресс может вызвать инфаркт, если количество крови будет недостаточным для снабжения мышцы кислородом.
Виды инфаркта миокарда. Острый трансмуральный инфаркт

Виды инфаркта
Острый инфаркт миокарда бывает двух типов:
1. Трансмуральный инфаркт миокарда.
2. Нетрансмуральный (субэндокардиальный) инфаркт.
Трансмуральный инфаркт, в свою очередь, разделяется на подвиды по названиям участков сердечной мышцы, подвергнувшихся некротическим изменениям: передней, задней, боковой и нижней стенок, перегородки.
Субэндокардиальный инфаркт миокарда затрагивает небольшую площадь субэндокардиальной стенки (внутренний слой стенки сердечной мышцы) левого желудочка, межжелудочковой перегородки или папиллярных мышц (мышц, которые прикрепляются к митральному клапану). Этот процесс вызывает локальное сокращение кровоснабжения в результате сужения коронарных артерий.
Существует довольно объемная характеристика трансмуральных инфарктов миокарда по локализации некротических очагов: диафрагмальной стенки, нижней стенки миокарда, нижнебоковой и нижнезадний инфаркт, кроме того, острый трансмуральный инфаркт может быть разделен на верхушечно-боковой, базально-литеральный, верхнебоковой, боковой, задний, заднебазальный, заднебоковой, заднесептальный и перегородочный или септальный.
Разделять и подробно описывать все подвиды не имеет смысла, поскольку их симптоматика идентична, как и возможные методы лечения.
В данном обзоре речь пойдет об остром трансмуральном инфаркте в целом, как о серьезном заболевании, которое угрожает жизни человека и нуждается в срочном лечении.
Основные факторы риска инфаркта миокарда
Факторы риска, способствующие инфаркту:
- диабет, гипертония, ожирение;
- высокий уровень триглицеридов;
- возраст старше 55 лет;
- семейная история ишемической болезни сердца;
- гипергомоцистеинемия, то есть высокий уровень гомоцистеина (аминокислота в крови);
- хроническая болезнь почек, почечная недостаточность;
- хронический стресс;
- алкоголизм.
Многие из указанных факторов риска могут быть скорректированы здоровым образом жизни. Остальные являются результатом генетической предрасположенности.
Для качественной диагностики инфаркта миокарда требуются такие виды тестов:
- физический осмотр у врача, прослушивание при помощи стетоскопа;
- ЭКГ;
- коронарная ангиография;
- анализ крови на тропонин, КФК-фермент, сыворотку миоглобина и гликогенфосфорилазу.
Симптомы трансмурального инфаркта
Основными симптомами трансмурального инфаркта являются:
- боль в груди, развивающаяся от умеренной до нестерпимой за несколько минут, болевое «эхо» в области грудины, конечностей, челюсти и шеи;
- одышка;
- тошнота, рвота;
- учащенное сердцебиение;
- потоотделение (повышенная потливость);
- чувство тревоги и обреченности из-за активного выброса в кровь катехоламинов (адреналина, норадреналина), состояние зависит от активности симпатической нервной системы и является ответом на боль и гемодинамические нарушения;
- потеря сознания из-за недостаточного кровоснабжения головного мозга и кардиогенный шок;
- внезапная смерть в связи с развитием фибрилляции желудочков;
Около 25% инфарктов миокарда являются «немыми», они проходят без болевых ощущений и каких-либо других симптомов. Обнаруживаются они во время ЭКГ или вскрытия тела после смерти. «Немой» инфаркт более характерен для больных сахарным диабетом с высоким болевым порогом и автономной невропатией, а также у пациентов, перенесших трансплантацию сердца.
Лечение трансмурального инфаркта
Основная цель лечения — сохранить как можно большее количество миокардиальной ткани. Первый час после проявления симптомов медики называют «золотым», поскольку именно в этот период лечение является наиболее эффективным.
Использование кислородных масок, аспирина, нитроглицерина помогает расширить кровеносные сосуды, улучшить кровоток в пораженных областях, а также не допустить образования тромбов. Также при необходимости проводятся манипуляции по раскрытию заблокированных артерий. Сделать это можно тремя способами:
- Трансвенозная коронарная ангиопластика.
- Тромболитическая терапия.
- Коронарное шунтирование.
Если ЭКГ не дает полной картины заболевания, проводится стресс-тест — выполнение физических упражнений или тренировка на беговой дорожке с подсоединенными ЭКГ-датчиками. Так врачам удается получить полноценную картину заболевания. Стресс-тест можно провести и без физической активности, для его проведения используют радиоактивные препараты, а затем при помощи гамма-датчика отслеживают активность сердца.
Источники статьи:
https://patient.info
https://en.wikipedia.org
https://www.gpnotebook.co.uk
https://sites.google.com
По материалам:
Unstable angina and NSTEMI; NICE Clinical Guideline (March 2010)
How the NHS cares for patients with heart attack – a summary for patients; Myocardial Ischaemia National Audit Project (MINAP)
Myocardial infarction (acute): Early rule out using high-sensitivity troponin tests (Elecsys Troponin T high-sensitive, ARCHITECT STAT High Sensitive Troponin-I and AccuTnI+3 assays); NICE Diagnostics Guidance (October 2014)
Myocardial infarction with ST-segment elevation: The acute management of myocardial infarction with ST-segment elevation, NICE clinical guideline (2013)
Management of Acute Coronary Syndromes (ACS) in patients presenting without persistent ST-segment elevation; European Society of Cardiology (2011)
Third Universal Definition of Myocardial Infarction, European Society of Cardiology (2012)
Chest pain of recent onset; NICE Clinical Guideline (March 2010)
Myocardial infarction – secondary prevention; NICE CKS, December 2007 (UK access only)
Tillmanns H, Waas W, Voss R, et al; Gender differences in the outcome of cardiac interventions. Herz. 2005 Aug;30(5):375-89.
Risk estimation and the prevention of cardiovascular disease; Scottish Intercollegiate Guidelines Network – SIGN (2007)
Ramaraj R, Chellappa P; Cardiovascular risk in South Asians. Postgrad Med J. 2008 Oct;84(996):518-23.
Angina – stable, Prodigy (September 2009)
Knight CJ, Keeble TR, Wilson S, et al; Short term prognosis of patients with acute coronary syndromes: the level of Heart. 2005 Mar;91(3):373-4.Angina and myocardial infarction – myocardial perfusion scintigraphy; NICE Technology Appraisal (2003)
Management of Acute Myocardial Infarction in patients presenting with ST-segment elevation; European Society of Cardiology (2012)
File (/var/www/medport/data/www/medicinform.net/info/trudnosti-zapisi-v-kliniki-moskvy-v-pjeriod-covid-19-kak-rjeshit.htm) does not exist!
Смотрите также:
У нас также читают:
Источник
Трансмуральный инфаркт миокарда — это острый, сквозной некроз кардиальных структур по всей толщине.
Сердечная мышца представлена несколькими слоями. Собственно средний — миокард, наружный — эндокард и внутренний или эпикард.
В случае нарушения указанного рода возникает некроз всех трех оболочек — тотальное отмирание. Потому болезнь имеет серьезный прогноз, летальна во многих случаях.
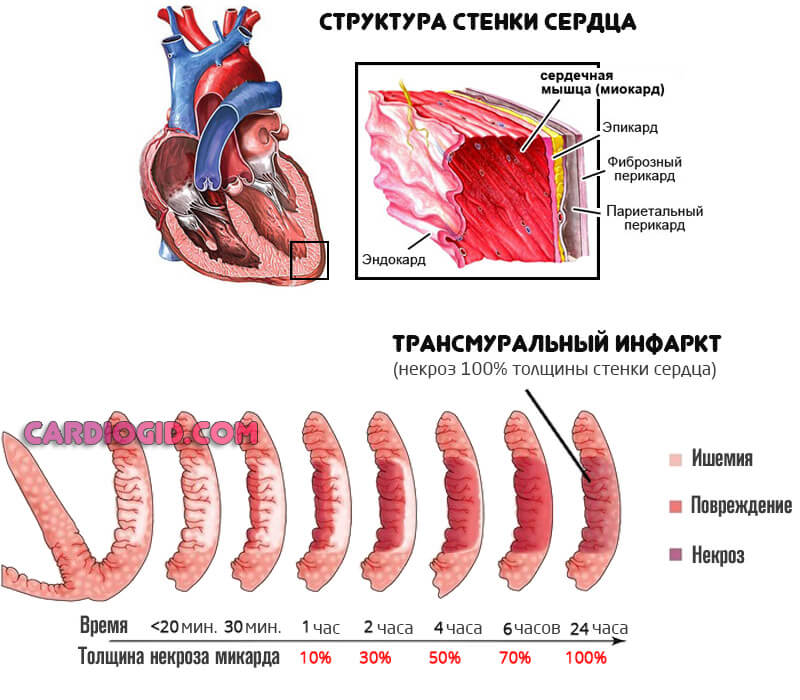
При подозрениях на инфаркт трансмурального типа необходима срочная качественная диагностика и первая помощь. Распознать эту форму трудно, показана эхокардиография.
Учитывая высокую летальность, рекомендуется, по меньшей мере, неделю наблюдать за пациентом в стационарных условиях. Реабилитация продолжается несколько лет. Лечение пожизненное.
Механизм складывания патологии
Развитие отклонение проходит ряд этапов. На первом влияет негативный фактор. Основной и непосредственный — коронарная недостаточность.
Представляет собой острое нарушение нормального кровотока в соответствующих артериях, питающих сердце. При дисфункции сразу обоих сосудов возникает обширная форма поражения. Смерть почти неминуема.
Атеросклероз, то есть сужение или закупорка коронарной артерии заканчивается снижением сократительной способности миокарда. Интенсивность кровяного выброса в большой и малый круг падает.
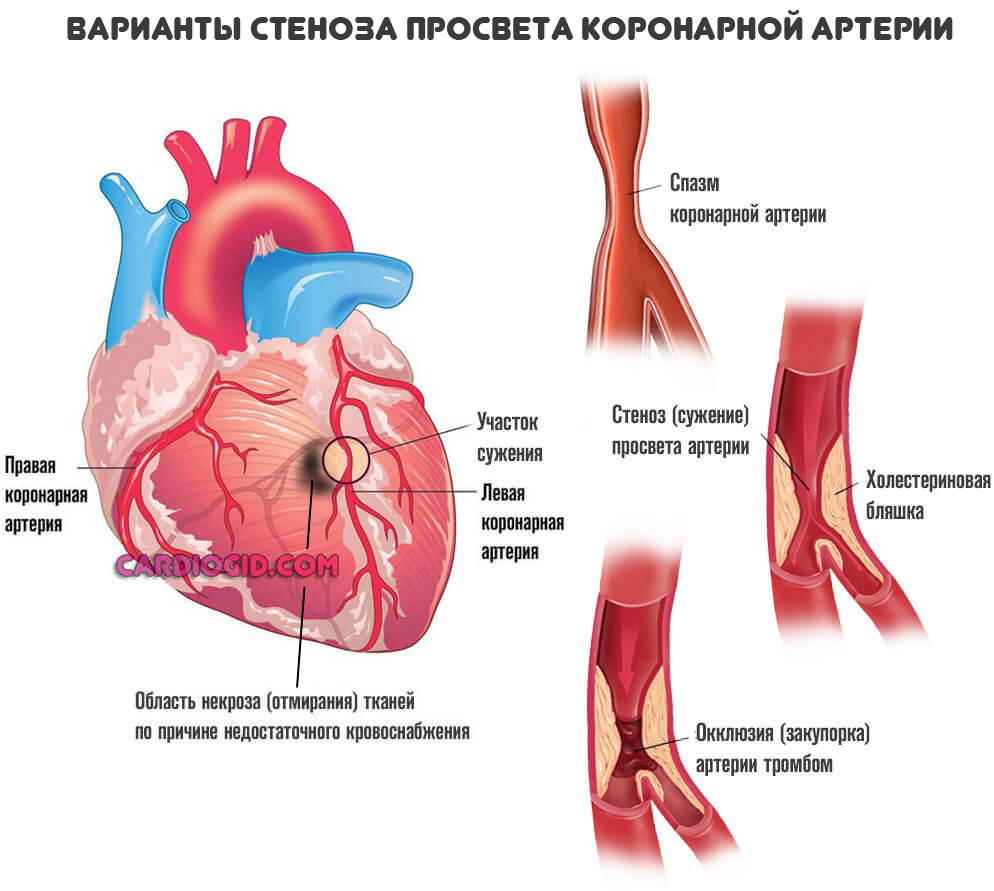
Это замкнутый процесс. Соответственно питание мышцы снижается дальше, возникают дыхательные и прочие нарушения. Симптоматика спадает по мере прогрессирования, однако, это плохой признак.
Восстановительные процедуры требуются в течение первых 2-3 часов. Тогда шансы на частичную компенсацию состояния есть. Однако не высокие. Все зависит от площади поражения.
При закупорке сосуда на 20-30% развивается стенокардия. Более 30% — отмирание клеток. Свыше 70% — обширный некроз с высоким риском смерти пациента.

Стадии
Трансмуральный инфаркт проходит несколько этапов в развитии:
- Продромальный период. Проявляет себя за пару часов, бывает дней до начала собственно патологического процесса. Сопровождается приступами стенокардии, начальными признаками ишемии сердечных структур. На этой стадии еще возможно обращение процесса вспять, хотя гарантий никто не даст.
- Острый период. Развивается спустя 30 минут, максимум составляет 6 часов. Это собственно сам трансмуральный инфаркт. Дает выраженную клиническую картину состояния, с болями в груди, одышкой, потливостью и аритмиями.
Внимание:
При поражении задней стенки симптомы скудные или полностью отсутствуют.
- Период стагнации. Длительность около 10-14 дней. Происходит эпителизация (рубцевание) тканей, частичное восстановление. При незначительных объемах поражения компенсация гемодинамических нарушений и дистрофии органов.
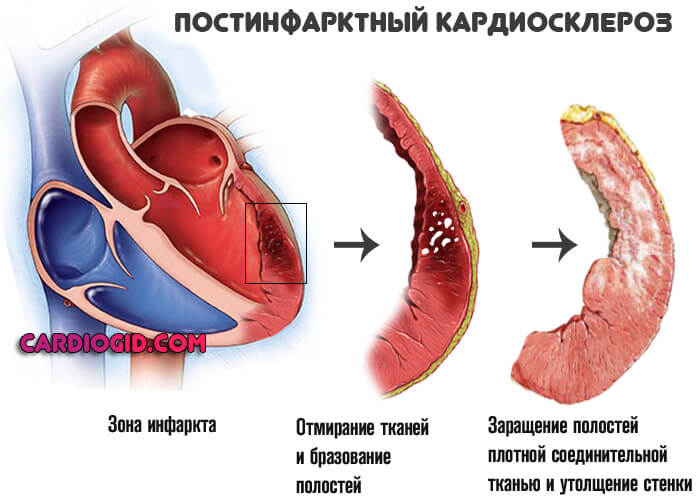
- Подострая фаза. Длится около полугода. Сопровождается минимальной постоянной симптоматикой. Формируется стойка ишемическая болезнь разной степени тяжести. Адаптация может быть сложной. Требуется длительное лечение.
- Поздняя реабилитация. Признаки отсутствуют, но сформировавшиеся функциональные нарушения никуда не деваются. Наблюдается одышка, тахикардия. Возможны аутоиммунные патологии (синдром Дресслера).
Полный цикл развития процесса составляет порядка года. Летальность высокая в первые часы-дни. По мере компенсации нужно корректировать терапию, чтобы добиться стойкой положительной динамики.
Классификация по локализации
- Инфаркт передней или задней стенки левого желудочка. Первый вариант протекает с выраженными симптомами, легко диагностируется даже без инструментальных методов. В кардиологической практике встречается именно эта разновидность процесса. Летальность высокая, примерно 30-50% при средних размерах очага, и до 80% при крупноочаговом некрозе.
- Инфаркт правого желудочка. На его долю приходится до 20%. Основное последствие — шок. Потому состояние заканчивается смертью почти в 90% ситуаций.
- Верхушечная форма. Дает органические дефекты, разрывы межжелудочковой перегородки. Летальность — 80%. Даже при своевременной помощи.
- Предсердная разновидность. Встречается крайне редко, до 2% случаев. Смерть наступает в результате аритмии, вероятность 30% или около.
- Поражение межжелудочковой перегородки. Также нечастый вид. Риски примерно те же.
Если очаг поражения определить не удается в диагнозе ставится пометка — «неуточненной локализации».
Классификации используются врачами-практиками для разработки правильной схемы лечения, диагностики, дальнейшего реабилитационного ведения пациента.
Причины
Факторы развития примерно одинаковы и не зависят от формы патологического процесса. Острый трансмуральный инфаркт — результат атеросклероза коронарных артерий. Болезнь протекает в двух клинических формах.
- Первая — сужение (стеноз) сосудов. Развивается у хронических гипертоников с большим стажем, пациентов курящих, злоупотребляющих спиртными напитками и психоактивными веществами.
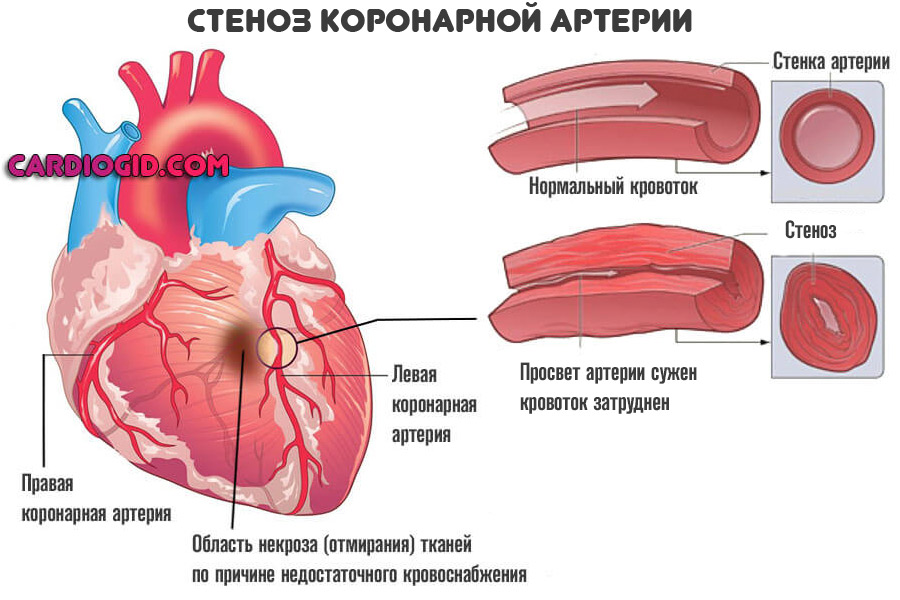
Купирование процесса проводится консервативными методами. При неэффективности назначают операцию по стентированию, баллонированию (механическому расширению просвета) или же протезированию пораженного сосуда.
- Вторая возможная форма — закупорка или окклюзия коронарной артерии тромбом или холестериновой бляшкой. Применяются статины, и препараты для растворения кровяных сгустков.
При срочной помощи некроз не успевает сформироваться. Нужно помочь в первые 4-6 часов, лучше раньше.
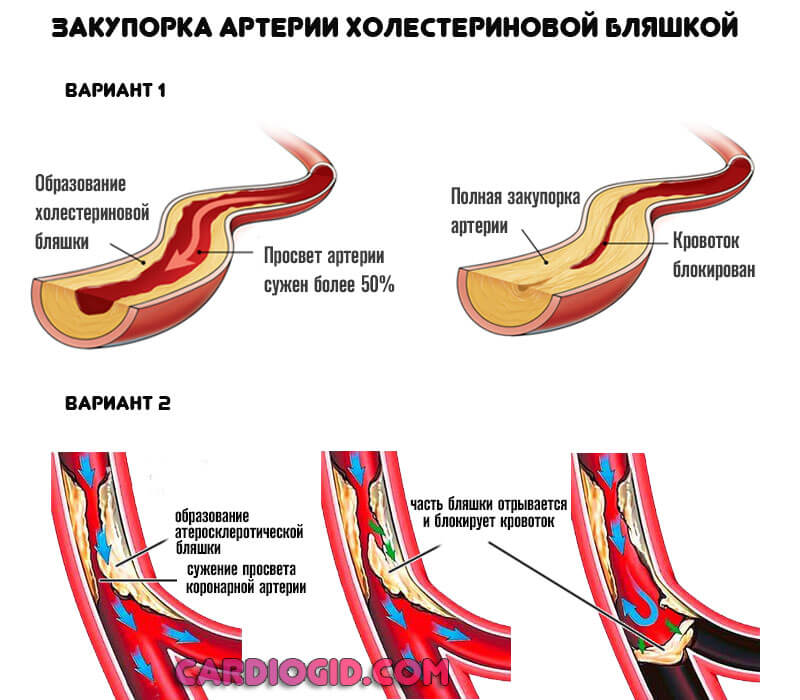
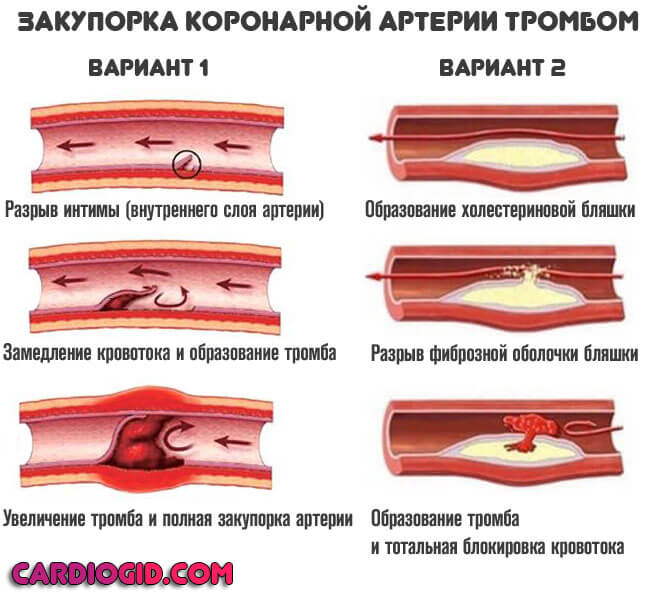
Прочие факторы обуславливают лишь атеросклероз или нарушение тока крови.
Гипертоническая болезнь
Стойкий рост артериального давления у пациента. Развивается как ответ на врожденные генетические факторы, неправильный образ жизни, избыток соли и прочие моменты.
Высокие уровни АД сказываются на тонусе сосудов. Они резко стенозируются, в течение считанных минут. Возникает острая ишемия.
В зависимости от объемов поражения возможно формирование инфаркта разных видов. Допускать такого нельзя. Гипертоническая болезнь хорошо поддается лечению только на начальных стадиях (первой и второй), на третьей возникают проблемы. Но вопрос также решаемый.
Метаболические дефекты
Обобщенное наименование патологических процессов. Основной объективный признак — нарушение липидного обмена, депонирования жиров. Такие пациенты нередко имеют повышенную массу тела. Но большой вес не сам по себе виновник. Это следствие.
Гипоксия
В результате отравления угарным газом, механической асфиксии, прочих моментов, связанных с недостаточным клеточным обменом. Восстановление проводится в срочном порядке.
Вероятность подобного исхода относительно низка. Около 7-12% случаев заканчиваются трансмуральным инфарктом.
Гипертиреоз
Избыточная выработка гормонов щитовидной железы. Т3, Т4, также гипофизарного ТТГ. Каковы причины — сказать трудно. Опухоли органа, воспалительный аутоиммунные патологии (тиреоидит Хашимото), диета с высоким содержанием йода или проживание в районах с избытком этого элемента.
Терапия под контролем эндокринолога. В один момент инфаркт не развивается, требуется много времени. Речь о позднем осложнении.
Сахарный диабет
Хроническое заболевание. Сопряжено с недостаточной выработкой инсулина или снижением чувствительности тканей к нему.
Терапия пожизненная. Сосуды по всему организму страдают в первую очередь. Тромбоз глубоких вен нижних конечностей влечет гангрену, нарушения анатомии артерий сетчатки — ангиопатию и слепоту. А поражение структур сердца заканчивается инфарктом.
Снизить вероятность можно только при постоянном лечении под контролем специалистов.
Избыточная выработка кортизола
Гормона коры надпочечников. Болезнь — результат опухолей самого парного органа или гипофизарной аденомы, так называемой кортикотропиномы. Клинический вариант патологического процесса — синдром Иценко-Кушинга.
Пациенты с таким диагнозом хорошо видны при первичном же осмотре. Гинекомастия, ожирение, лунообразное лицо, высокие показатели артериального давления, одышка, постоянная усталость, проблемы с опорно-двигательным аппаратом.
Курение
Длительное потребление табачной продукции. Провоцирует хронический стеноз сосудов. Через 3-5 лет риск метаболических отклонений также повышается почти втрое.
Отказ от пагубной привычки при формировании привыкания организма уже не дает стопроцентного эффекта. Потребуется длительная реабилитация, от 3 месяцев до года.
Злоупотребление спиртными напитками
Алкоголь не дает положительного эффекта, это миф. Согласно некоторым исследованиям, холестерин начинает активнее усваиваться организмом, откладываться на стенках сосудов, что приводит к атеросклерозу даже при малых объемах потребления пищи, богатой жирами.
Врожденные и приобретенные пороки сердца
Не выявляются на ранних стадиях. Порой вообще не дают каких-либо симптомов на протяжении многих лет. Проблема вскрывается после развития неотложного состояния: инфаркта или остановки сердца.
Некоторые анатомические дефекты более очевидны: стеноз или пролапс, недостаточность митрального, аортального и трикуспидального клапанов.
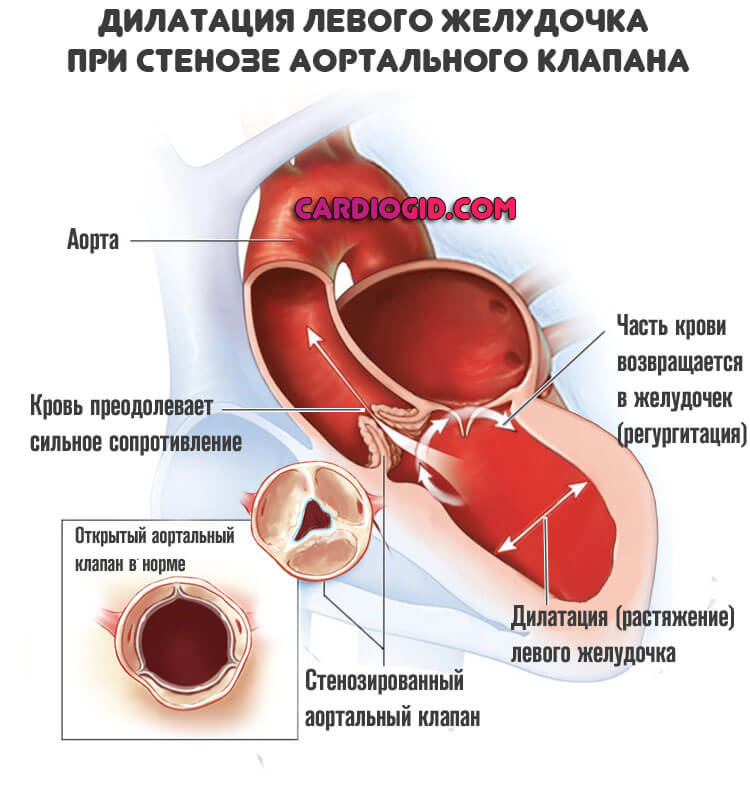
В краткосрочной перспективе (несколько лет) они приводят к гемодинамическим нарушениям. Кровь выбрасывается в большой круг не полностью, развивается ишемия миокарда. Это единственный фактор, не имеющий отношения к атеросклерозу.
С течением времени сердце изменяется на клеточном уровне. Недостаточная трофика ведет к утолщению кардиальных структур, а застой крови в камерах заканчивается их расширением (дилатацией). Диагностируется кардиомиопатия.
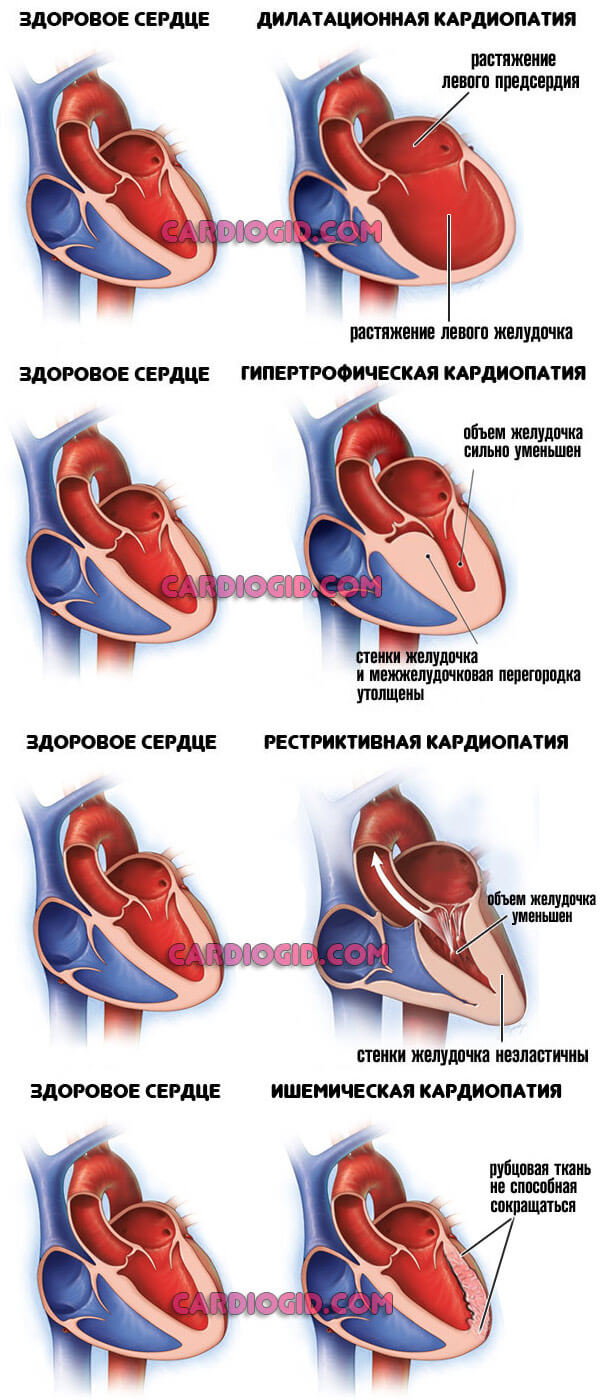
Половозрастные особенности
Пациенты в возрасте 40-50 лет и старше рискуют в большей мере. Причина — недостаточный синтез специфических гормонов.
Особенно заметны нарушения в организме представительниц слабого пола, потому как эстроген, прогестерон более не синтезируются в нормальных объемах. А именно эти вещества растворяют липидные структуры, холестерин и предотвращают стеноз сосудов.
Статистика:
Трансмуральный инфаркт чаще встречается у мужчин. Соотношение, примерно 4:1, как и в случае с прочими формами болезнетворного процесса. Женщины страдают реже, но летальность состояния почти в три раза выше.
Симптомы
Признаки зависят от локализации очага деструкции. Стандартная клиническая картина включает в себя такие моменты:
- Боли в грудной клетке. В 60% ситуаций невыносимые, жгучие, давящие. Колющие много реже. Нитроглицерин помогает, но только частично. На фоне дыхания интенсивность не меняется, физическая активность дает усиление симптоматики. Возможен и другой вариант. Боли слабые, но длительные, навязчивые. Более получаса. Оба признака — основание для вызова скорой помощи.
- Одышка в состоянии покоя. При физической нагрузке проявление усиливается, приводит к неврологическим нарушениям вроде потемнения в глазах и прочих.
- Тахикардия. Увеличение частоты сердечных сокращений. До 120-150 ударов в минуту. Спустя несколько часов, по мере омертвения ткани, сменяется обратным процессом — урежением пульса до 50 уд. в мин и менее. При этом симптоматика стихает вообще, по ходу прогрессирования состояния. Это негативный прогностический признак. Период мнимого благополучия предшествует смерти пациента.
- Нарушения сознания. Обмороки, синкопальные состояния. Могут возникать неоднократно в течение нескольких часов.
- Головная боль. Интенсивная или средняя, локализуется в затылочной области, темени, висках.
- Вертиго. Пациент не способен устоять на ногах принимает вынужденную позу.
- В течение нескольких суток — периферические отеки, боли в пояснице.
- Бледность кожных покровов и слизистых оболочек.
- Цианоз носогубного треугольника. Посинение области вокруг рта.
- Усталость, сонливость. В первый момент возникает паническая атака. Чувство сильного страха, повышение психомоторной активности.
Существует несколько атипичных форм инфаркта:
- Так, абдоминальная дает клинические признаки острого живота. Пациентов зачастую ложно принимают за гастроэнтерологических и везут в соответствующее отделение больницы. Время уходит, процесс прогрессирует.
- Дыхательная дает выраженное удушье. Смерть может наступить в результате асфиксии.
- Аритмические разновидности возникают, преимущественно, при поражении левого желудочка.
- Неврологическая или цереброваскулярная форма ассоциирована с обмороками, дефицитарными явлениями, головной болью и проявлениями со стороны мозга.
Инфаркт нижней стенки миокарда обуславливает богатую клиническую картину: боли, одышка, нарушения сознания и прочие моменты.
Методы лечения
В первые несколько часов пациента госпитализируют в кардиологическое отделение стационара. Необходимы срочные мероприятия по стабилизации состояния. Времени на раздумья нет.
Перечень диагностических мер минимален: ЭКГ, оценка артериального давления, частоты сердечных сокращений, аускультация и прощупывание пульса.
Затем показано применение Эпинефрина, Адреналина для восстановления ЧСС. Есть у метода и обратный эффект — возможна асистолия (остановка сердца), потому целесообразность определяют обширностью поражения.
Болевой синдром купируется Нитроглицерином, наркотическими анальгетиками и препаратами неопиоидного ряда. Зависит от интенсивности дискомфорта. Эмболия устраняется посредством приема тромболитиков.
После первичных мероприятий больного переводят в реанимацию. Назначают кардиопротекторы, средства для восстановления мозгового кровотока, обезболивающие, диуретики по мере необходимости.
Устранение первопричины состояния показано в краткосрочной перспективе, после частичной компенсации. Проблему представляют операции. Пациент с перенесенным инфарктом может не выдержать наркоза. Вопрос решается после тщательно оценки.
Прогноз
Зависит от обширности поражения, возраста пациента, семейной истории, индивидуального анамнеза, привычек и образа жизни, основной причины отклонения от нормы. Учитываются факторы в совокупности.
Острый трансмуральный инфаркт передней стенки миокарда имеет худший прогноз, выживаемость порядка 20% в перспективе 5-ти лет. При этом первичное неотложное состояние летально в 10% ситуаций (при мелких очагах).
Сказать точно, дать какую-то конкретику сможет только ведущий специалист после тщательной оценки общего состояния. Не всегда сразу. Усредненных выкладок не существует.
Но в целом трансмуральная форма не самый худший клинический вариант.
Возможные осложнения
Причины смерти человека:
- Остановка сердца в результате критического падения сократительной способности, кровообращения в миокарде. В 90% случаев уносит жизнь пациента именно этот фактор. Асистолия на фоне инфаркта не купируется и не поддается коррекции.
- Инсульт. Острый некроз церебральных тканей. Даже в случае успешного лечения остается неврологический дефект.
Чуть реже прочие моменты. Дыхательная недостаточность и асфиксия, другие.
В заключение
Трансмуральный ИМ — это нарушение питания миокарда, отмирание активных тканей. Поражение затрагивает все слои мышечного органа, а не только средний (миокард) как это бывает при других видах инфаркта.
Существует масса вариантов патологического процесса. Лечение начинается в течение нескольких часов, только тогда есть шансы на частичную компенсацию.
Площадь поражения и локализация играют наибольшую роль при пр?
