Разрывы сердца при инфаркте
Разрывы сердца при инфаркте миокарда. Причины разрыва сердца при инфаркте миокарда.Эту группу осложнений инфаркта миокарда составляют разрывы свободной стенки сердца (80% от общего числа разрывов) или межжелудочковой перегородки (15%), острая митральная регургитация вследствие разрывов сосочковых мышц (5%) Разрывы сердца возникают при инфаркте миокарда в 3% случаев, чаще в первую неделю (в 50% случаев) первого, как правило, переднего обширного трансмурального «ИМ с зубцом Q» и у пожилых женщин В дальнейшем риск развития разрыва снижается по мере формирования постинфарктного рубца Разрывы сердца являются причиной летальности в 15% случаев и занимают 3-е место после ФЖ и КШ Частота разрывов сердца резко увеличивается по мере старения человека и составляет около 4% у лиц до 50 лет, 20% — у больных в возрасте 50—59 лет, более 30% — у лиц старше 60 лет Вероятность разрыва сердца не зависит от размера зоны некроза С высоким риском развития разрыва сердца связаны пожилой возраст, женский пол, первый передний обширный трансмуральный ИМ с более чем 20% зоной поражения ЛЖ, слабое развитие коллатерального кровообращения, нижняя локализация ИМ, наличие АГ или СД в анамнезе, чрезмерная двигательная активность в острый период ИМ, проведение ТЛТ позднее 14 ч от начала развития ИМ Разрывы сердца обычно происходят в интервале от первых суток ИМ до 3 недель и имеют два пика в первые 24 ч и на 4— 7-й день от начала ИМ Подавляющая часть больных с разрывами сердца гибнет от гемоперикарда в течение нескольких минут Разрывы сердца могут быть • ранними (возникают чаще, в 80% случаев), пик — 3—5-й дни ИМ, когда еще нет рубцевания, • 1-й тип — неожиданное щелевидное нарушение целостности миокарда через всю его толщу,
Выделяют и другие три типа разрывов появляющийся в течение первых 24 ч и охватывающий всю стенку сердца, возникающий вследствие эрозии миокарда в зоне некроза, формирующийся поздно и локализующийся на границе зоны некроза и здоровой ткани Большая часть этих разрывов происходит в первые 1—4 дня (половина — в первые сутки), в период максимальной миомаляции и истончения миокарда (воспалительный приток нейтрофилов в зону ИМ, последующее размягчение и интенсивное рассасывание некротических масс), когда репаративные процессы только начинаются («где тонко, там и рвется») Причины разрывов миокарда истончение стенки ЛЖ, ослабление миокарда в зоне ишемии, выраженный некроз, попадание крови в зону ишемии (что ослабляет миокард); неблагоприятное влияние фибринолитиков на деградацию коллагена и его синтез; абсорбция коллагена вследствие наплыва лимфоцитов в зону ИМ; плохое развитие коллатералей; неадекватное моделирование миокарда; нагрузка на стенку миокарда в «жесткой» зоне некроза в период систолы и разрывы микроструктур миокарда; сохраняющееся высокое АД в первые дни ИМ; поздняя госпитализация (12—24 ч); сохраняющийся кашель, рвота или состояние психодвигательного возбуждения; распространенный ИМ (более 20% площади миокарда); возможное продолжение ИМ (поздние разрывы). Ранние разрывы сердца возникают чаще при обширных «ИМ с зубцом Q», на границе между сокращающимся (нормальным) и некротизированным миокардом. Поздние разрывы чаще возникают в центре острой аневризмы (где нет миокарда, а имеется только перикард). Ранний тромболизис останавливает трансмуральный некроз миокарда и снижает риск разрыва наружной стенки сердца. Разрыв свободной стенки ЛЖ частично вызван и тромболизисом. Так, летальность среди больных, получавших тромболитики, была несколько выше в первые 24 ч и частично обусловлена более частыми разрывами стенки ЛЖ. Чаще возникают разрывы боковой стенки ЛЖ, но может быть и разрыв нижней стенки миокарда. Характеристика больных: возраст старше 60 лет, первый ИМ, отсутствие СН, долговременное повышение интервала ST на ЭКГ, длительная, рецидивирующая боль в грудной клетке, коллапс или медленное снижение АД, или электромеханическая диссоциация. Клинические проявления наружного разрыва сердца зависят от скорости разрыва и представляют катастрофический синдром, приводящий к неминуемой смерти. В ряде случаев может развиваться неполный разрыв миокарда. Тогда в этой зоне формируются тромб и гематома, что предотвращает появление гемоперикарда. Со временем в том месте возникает псевдоаневризма (сообщается с полостью ЛЖ), которую выявляют на ЭхоКГ. Если возникает быстрый и массивный разрыв (и электромеханическая диссоциация), то смерть от гемотампонады сердца наступает мгновенно: больной вскрикивает, хватается за сердце от резчайшей боли (часто в период кашля), теряет сознание и умирает за несколько минут (это самый частый вариант, наблюдается в 80% случаев). В период, предшествующий разрыву стенки ЛЖ, могут появляться: некупируемая (не реагирует на введение ЛС) интенсивная боль в сердце с частой иррадиацией в межлопаточную область, выраженная клиническая симптоматика КШ, обусловленная быстро нарастающей тампонадой сердца. Иногда разрыв миокарда может быть первым проявлением недиагностированного ИМ. На ЭКГ в этот период отмечают признаки обширного ИМ с выраженным повышением сегмента ST и наличием зубца Q в двух и более отведениях. – Также рекомендуем “Классификация разрыва сердца при инфаркте миокарда. Диагностика разрыва сердца.” Оглавление темы “Принципы лечения инфаркта миокарда. Осложнения инфаркта миокарда.”: |
Источник
Определение
Инфарктом называют острое течение ишемических нарушений в сердце. В результате недостатка кислорода и питательных веществ клетки гибнут. Эти изменения необратимы. Пораженный участок со временем рубцуется и теряет способность выполнять свои функции, что вызывает сбои в работе всей сердечно-сосудистой системы.
Основной причиной патологии считают нарушение тока крови по коронарным артериям. Они насыщают миокард кислородом и питательными веществами. Проблема развивается при наличии атеросклеротических изменений в сосудах. На их стенках появляются бляшки, сужающие просвет и затрудняющие кровоток. Бляшки также могут отрываться, чем провоцируют образование тромбов и стеноз артерий.
Виды разрыва сердца
- 1 тип – внезапный щелевидный разрыв, возникающий обычно в течение 24 часов после возникновения ИМ.
- 2 тип – медленный разрыв, развивающийся вследствие эрозии сердечной мышцы, лишенной нормального кровоснабжения.
- 3 тип – характеризуется ранним формированием аневризмы и последующим ее разрыванием.
Более распространенной является анатомическая классификация, основанная на локализации разрыва сердечной мышцы. Самым опасным является разрывание свободной стенки одного из желудочков, так как оно связано с практически немедленной смертью. Разрыв межжелудочковой перегородки приводит к образованию ее дефекта, отрыв папиллярных мышц вызывает острую митральную недостаточность.
Нажмите на фото для увеличения
Как происходит
Острое нарушение притока крови к сердечной мышце обычно проявляется сильными болезненными ощущениями в области сердца, которые распространяются на другие участки тела. Если появился этот признак, больного необходимо срочно доставить в медучреждение в отделение кардиологической реанимации. Отсутствие своевременной помощи приводит к смерти.
Риск развития болезни значительно повышается с возрастом. Приступы чаще возникают у мужчин в возрасте после 40 лет. У женщин, в связи с гормональными особенностями организма, инфаркты случаются редко. Но после 55 лет шансы на заболеваемость у представителей обоих полов одинаковы.
Если к сердечной мышце на протяжении 15 минут и более не поступает кровь, это вызывает необратимые патологические изменения, вызывающие расстройство деятельности органа.
В результате острого приступа ишемии гибнут функциональные мышечные клетки. Их место занимают волокна соединительной ткани.
Происходит инфаркт в несколько этапов:
- Первый называют продромальный. При этом частота и выраженность приступов стенокардии увеличивается. Этот процесс может длиться от нескольких часов до недель.
- Во втором периоде развивается острый приступ. Это острейший этап, который продолжается от возникновения нарушения кровотока до некротических изменений. Он длится от 20 минут до нескольких часов.
- Следующий период – острый. Он характеризуется образованием некроза и продолжается до ферментативного расплавления поврежденных тканей. Его продолжительность от нескольких дней до двух недель.
- В подостром периоде начинается процесс замещения патологических тканей соединительными волокнами. Рубец на месте некроза формируется в течение двух месяцев.
- Для постинфарктного этапа характерно окончательное созревание рубца. Сердечная мышца к этому времени приспосабливается к новым условиям работы.
Подобные изменения чаще всего приводят к инвалидизации больного.
Лечение должно начаться немедленно и только с помощью хирургического вмешательства. Если операция начнется не вовремя, можно будет наблюдать увеличение разрыва. Определенный небольшой процент людей не обращаются за медицинской помощью в остром периоде, чтобы оперативное вмешательство дало лучший результат. Врачи советуют делать операцию спустя несколько недель после развития заболевания.
К сожалению, большинство пациентов из-за недостаточности кровообращения умирают. Однако в настоящее время, чтобы избежать таких ситуаций врачи прибегают к применению, как медикаментозных, так и немедикаментозных препаратов, которые расширяют сосуды и увеличивают сердечный выброс.
Характерные симптомы
Разрыв сердца после острого инфаркта может развиваться в течение 3 недель, однако большинство случаев возникает в первые 3–5 дней.
У большей части пациентов разрывание свободной сердечной стенки проявляется катастрофически. Дело в том, что кровь из полости сердца через образовавшийся дефект попадает в полость перикарда. Эта кровь сдавливает орган снаружи, препятствуя его сокращениям, что приводит к внезапному появлению боли в грудной клетке, резкому падению артериального давления, возникновению отека легких, потере сознания и смерти.
Разрывание межжелудочковой перегородки может приводить к внезапному появлению одышки, боли в грудной клетке, рвоты, усиленному потоотделению, холодной и липкой коже, обмороку.
На разрыв одной из папиллярных мышц, которые удерживают створки митрального клапана, указывает появление отека легких с влажными хрипами в грудной клетке.
Отек легких
У пациентов с травматическим разрывом миокарда клиническая картина зависит от его места и величины. В целом у этих больных признаки подобны симптомам разрывания сердца при ИМ, но их появление четко связано с получением травмы грудной клетки.
Диагностика
На основании одних только симптомов поставить диагноз нельзя. Чтобы подтвердить наличие патологического процесса, используют лабораторные и инструментальные методики. Главным диагностическим методом является электрокардиограмма. В ходе процедуры можно заметить изменения в сердечной мышце, вызванные инфарктом. Также для подтверждения болезни назначают:
- Ультразвуковое исследование сердца.
- Ангиографию коронарных сосудов.
- Сцинтиграфию.
- Биохимический анализ крови. При инфаркте в крови увеличивается уровень тропонина, креатинфосфокиназы, миоглобина. Эти показатели свидетельствуют о некрозе миокарда.
Диагностика инфаркта миокарда проводится в условиях стационара.
Для подтверждения диагноза используют следующие инструментальные методы:
- Рентгенография органов грудной полости – может обнаружить увеличенные размеры сердца (при разрыве свободной стенки сердца или наличии псевдоаневризмы), отек легких (при отрыве папиллярной мышцы или разрыве межжелудочковой перегородки).
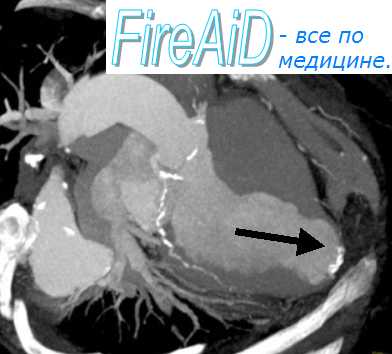
- Эхокардиография – ультразвуковой метод изучения строения и функций сердца, позволяющий выявить наличие крови в полости перикарда, движение крови через дефект межжелудочковой перегородки и недостаточность митрального клапана. Прикроватная эхокардиография – метод выбора срочной диагностики всех видов разрыва миокарда.
- Электрокардиография – метод записи электрической активности сердца. У большинства пациентов перед разрыванием миокарда на ЭКГ наблюдаются признаки ИМ. После травматического повреждения сердца на ЭКГ обычно специфические изменения отсутствуют. Разрыв свободной сердечной стенки часто связан с появлением брадикардии и электромеханической диссоциации (это наличие электрической активности на ЭКГ при отсутствии эффективного сердечного выброса). При тампонаде перикарда снижается высота зубцов на ЭКГ.
- Катетеризация сердца – метод визуализации органа с помощью введения в него контрастного вещества с последующим рентгенологическим обследованием. Его применяют лишь у относительно стабильных пациентов перед проведением хирургического вмешательства.
1. На острую аневризму указывает подъем сегмента ST, который может сохраняться несмотря на реперфузию.
2. При хронической аневризме подъем сегмента ST сохраняется более 6 нед.
- При рентгенографии грудной клетки можно обнаружить ограниченное выбухание контура сердца.
- ЭхоКГ – лучший метод диагностики, позволяющий четко увидеть саму аневризму и уточнить ее локализацию. Кроме того, при ЭхоКГ можно обнаружить пристеночный тромбоз. ЭхоКГ позволяет отличить истинную аневризму от ложной. Истинная аневризма имеет широкий перешеек, ложная – узкий.
- Аневризму левого желудочка можно увидеть при МРТ.
Лечение
Медикаментозное лечение
Реабилитация
После выписки, чтобы ускорить процесс восстановления, больной должен придерживаться таких рекомендаций:
- Избегать физических нагрузок.
- Заниматься лечебной физкультурой. Упражнения подбирает лечащий врач. После приступа полезно ходить пешком. Скорость и расстояние следует постоянно увеличивать, если позволяет самочувствие. В реабилитационном периоде больным также рекомендуют плавать, кататься на велосипеде. Но при этом нужно следить за частотой сокращений сердца. Если нагрузка вызывает дискомфорт, интенсивность занятий нужно снизить.
- Отказаться от употребления алкоголя и курения, напитки, содержащие кофеин, под запретом.
- Соблюдать диету. Она основана на снижении потребления жиров и соли. В рацион включить больше клетчатки, овощей, фруктов, молочных продуктов, нежирной рыбы. В восстановительном периоде больной должен вести здоровый образ жизни. Продуктов питания, которые приносят мало пользы или вообще вредят организму, в рационе не должно быть. Это позволяет снизить уровень холестерина и уменьшить проявления атеросклероза.
- Избегать стрессов и эмоциональных нагрузок.
- Возвращаться к половой жизни только после разрешения врача.
Считается, что восстановительный период прошел успешно, если во время подъема на четвертый этаж у пациента не появляется боль в груди и одышка. Для оценки состояния сердечно-сосудистой системы проводят также тесты с нагрузкой.
Методы лечения
Разрыв сердца чаще всего требует немедленного кардиохирургического лечения. В некоторых случаях медикаментозная терапия играет поддерживающую роль. Во всех случаях этого опасного для жизни осложнения пациент должен быть немедленно проконсультирован кардиохирургом.
Все больные с разрывом миокарда после подтверждения диагноза должны быть сразу же переведены в кардиохирургическую операционную, а после проведения хирургического вмешательства – в кардиореанимацию. Перевод между лечебными учреждениями возможен лишь в случаях, когда в больнице, где пребывает больной, нет отделения кардиохирургии. Прогноз для пациента в таких условиях крайне плохой.
Для временной стабилизации состояния пациентов может использоваться внутриаортальная баллонная контрапульсация. Это метод улучшения кровообращения в организме, при котором в просвет аорты через бедренную артерию заводят специальный баллон, раздувающийся синхронно с сокращениями сердца.
Внутриаортальная баллонная контрпульсация
В течение времени, необходимого для сбора кардиохирургической команды, для стабилизации может использоваться консервативная медикаментозная терапия.
- При отрыве папиллярной мышцы для снижения нагрузки на сердце иногда применяется внутривенное введение препаратов, расширяющих сосуды (например, натрия нитропруссид).
- При дефекте межжелудочковой перегородки для улучшения функций сердца могут применяться инотропные препараты (усиливают сердечные сокращения), сосудорасширяющие и мочегонные средства.
- При разрыве свободной стенки сердца во время транспортировки пациента в операционную проводится быстрое внутривенное введение инфузионных растворов и инотропных препаратов.
Большинству пациентов с разрывом миокарда необходимо срочное кардиохирургическое вмешательство. Попытки стабилизировать состояние больного консервативными методами не должны откладывать проведение операции.
- Отрыв папиллярной мышцы лечат с помощью замены митрального клапана.
- Разрыв свободной стенки сердца лечат с помощью удаления отмершей области миокарда и закрытия дефекта заплатами или биологическим клеем.
- Дефект межжелудочковой перегородки можно зашить непосредственно или закрыть специальной заплатой.
Заплатка для устранения дефекта межжелудочковой перегородки
Так как сердце разрывается чаще всего вследствие инфаркта, многим пациентам, кроме самого устранения дефекта, может понадобиться и шунтирование коронарных артерий. При этой операции кардиохирурги создают обходные пути, минующие места перекрытия коронарных артерий.
Прогноз
Инфаркт часто приводит к развитию серьезных, несовместимых с жизнью осложнений. Летальные исходы обычно случаются на протяжении первых суток от начала приступа. Прогноз зависит от объема поражений и степени нарушения насосной функции сердца.
Если человек пережил острый период, то прогноз улучшается и шансы на выздоровления довольно высокие. Неблагоприятного исхода стоит ожидать при осложненной форме инфаркта.
Прогноз у пациентов зависит от типа, размера, гемодинамических эффектов и причины разрыва сердца. Также большое значение имеет быстрое установление правильного диагноза и немедленное проведение кардиохирургического вмешательства.
Разрыв сердца ответственен примерно за 15% внутрибольничных смертей среди пациентов с ИМ. Около 50% больных с этим осложнением умирает в течение 5 дней, а 82% – в течение 2 недель.
Общая смертность от разрыва миокарда вследствие тупой травмы грудной клетки составляет 76–93%. Из тех пациентов, которые достигли больницы, умирает 29–50%.
Смертность при проникающем ранении сердца колеблется от 62–89% (во внегоспитальных условиях) до 2–83% (после попадания пациента в больницу). Внутригоспитальная летальность после прибытия пациента в больницу зависит от типа повреждения, быстроты доставки в лечебное учреждение, состояния пациента в момент госпитализации.
Профилактика
Некоторые факторы риска, например, наследственную предрасположенность, устранить нельзя. Но благодаря соблюдению определенных правил можно избежать развития проблемы. Для этого нужно:
- Контролировать показатели артериального давления. В случае его повышения обратиться к врачу.
- Нормализовать уровень глюкозы в крови.
- Не вести малоподвижный образ жизни. Для нормальной работы сердца достаточно регулярных прогулок пешком на свежем воздухе.
- Отказаться от вредных привычек. Больше всего развитию инфаркта способствует курение.
- При наличии лишнего веса устранить эту проблему.
- Следить, чтобы в рационе присутствовало меньше жиров животного происхождения и продуктов, повышающих уровень холестерина. Это позволит избежать атеросклероза.
- При наследственной предрасположенности к патологии следует особенно тщательно следить за состоянием здоровья. Желательно раз в год проходить профилактическое обследование. Это позволит обнаружить нарушения на ранних стадиях развития.
Если появились малейшие симптомы приступа, нужно немедленно вызывать скорую. Только медицинская помощь поможет пережить инфаркт.
Так как большинство случаев разрывов сердца вызвано инфарктом миокарда, уменьшить вероятность их развития можно, снизив риск этого заболевания. Для этого:
- Соблюдайте правила здорового питания.
- Нормализуйте свой вес.
- Бросьте курить.
- Поддерживайте регулярную физическую активность.
- Соблюдайте рекомендации врачей по медикаментозному лечению артериальной гипертензии и ишемической болезни сердца.
- Нужно избегать применения нестероидных противовоспалительных и кортикостероидных средств в ранней стадии ИМ.
- Следует контролировать артериальное давление и как можно раньше использовать бета-блокаторы у пациентов с ИМ.
- Необходимо раннее выполнение чрескожных коронарных вмешательств (баллонная ангиопластика или стентирование).
Уменьшить риск получения тупой травмы грудной клетки в автомобильных авариях можно с помощью использования ремней безопасности.
Метопролол – представитель группы бета-блокаторов
Источник
