После инфаркта приступы удушья

Инфаркт миокарда, к сожалению, сегодня стал распространенным заболеванием, которым уже не удивить. По статистике, каждый третий, кого коснулся инфаркт миокарда, погибает, поэтому нужно знать, как оказать первую помощь человеку до приезда скорой медицинской помощи. Возможно ваши знания спасут человеку жизнь. При этом стоит понимать, что последствия этой болезни серьезны, надо подготовиться к ним и понять, как жить дальше.
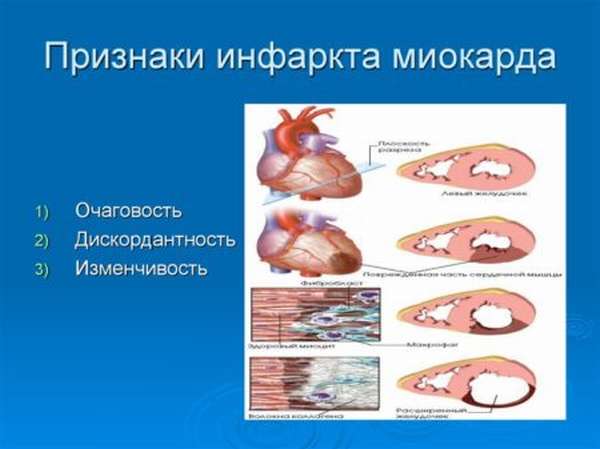
Причины заболевания
Важно! Инфаркт миокарда – острая разновидность ишемической болезни сердца, характеризующаяся образованием очага некроза в результате нехватки крови, поступающей к сердечной мышце.
Причины возникновения инфаркта разнообразны. Одной из них называют стрессовые ситуации, которые приводят к внезапному сужению просвета артерий. Большую группу риска составляют больные гипертонией. Если не контролировать давление и не снижать его своевременно медикаментами, это может привести к образованию тромба, который на долгое время прекратит приток крови к сердечной мышцы. К факторам, повышающим риск заболевания, можно отнести лишний вес, курение, атеросклероз и многое другое.
Собственно. в группу риска относят всех людей в возрасте от 40 и старше. Но, к сожалению, из-за плохой экологии и современного стиля жизни существуют случаи возникновения инфаркта и в более молодом возрасте.
Разновидности заболевания
Инфаркт миокарда, в зависимости от величины пораженного участка, подразделяют на мелкоочаговый и крупноочаговый. Еще выделяют:
- осложнённый и неосложненный,
- типичный и атипичный,
- первичный, вторичный и рецидивирующий.
Сам инфаркт протекает в соответствии со следующими стадиями:
- Предынфарктный период,
- Острейший период (стадия ишемии),
- Острый (стадия некроза),
- Подострый (стадия организации),
- Постинфарктный период (стадия возникновения рубца).
Симптоматика заболевания
Симптомы инфаркта миокарда возникают внезапно, поэтому могут застать человека в любом месте и даже, что особенно опасно, на улице. Предвестниками заболевания становятся резкие и сильные («кинжальные») боли в области грудной клетки, которые отдаются в руку, спину. Боль не прекращается даже после рассасывания таблетки нитроглицерина или другого подобного средства.

У человека возникают непонятные приступа страха, появляется повышенное потоотделение, головокружение, тошнота, боли в животе, кожа бледнеет. Внезапно ухудшается дыхание, человек может растягивать или рвать на себе одежду для облегчения дыхания. Бывает, что человек не может поворачивать языком, в результате чего речь становится спутанной, непонятной и замедленной. Артериальное давление может подниматься или оставаться в норме. а впоследствии резко падает.
Это первые признаки, по которым человеку требуется срочно вызывать скорую медицинскую помощь. Длится приступ по-разному 15-30 минут и больше, все зависит от конкретного случая. Но нужно знать, что хватит пятнадцати минут, чтобы образовался некроз на сердечной мышце.
Иногда отмечаются атипичные проявления инфаркта миокарда, в таком случае возникают боли в животе, нарушения координации движений, сильная одышка. Порой инфаркт протекает вообще без проявлений боли, а лишь характеризуется резкими приступами тревоги и нарушением сна.
Диагностика заболевания
Диагностируют инфаркт при помощи электрокардиографии . Обязательно в диагностику входит и проведение общего и биохимического анализа крови. Верным признаком инфаркта считается появление в крови специфических миокардиальных маркеров: белков, внутриклеточных ферментов (лактатдегидрогеназа, аланинтрансфераза, креатинфосфотаза, аспартатаминотрансфераза). Может появляться С-реактивный белок, увеличивается количество лейкоцитов и скорость оседания эритроцитов, что говорит о первых признаках воспаления.
Лечение болезни
Ни в коем случае нельзя затягивать лечение. Очень важно предельно быстро обратится в скорую медицинскую помощь. До приезда врача рекомендуется приподнять человека, дать рассосать нитроглицерин, и выпить таблетку ацетилсалициловой кислоты, она немного уменьшит вязкость крови, что снизит риск формирования тромба. Рекомендуется дать обезболивающие (хотя бы анальгин), 2 таблетки панангина.
Главная цель в лечении миокарда – как можно быстрее восстановить ток крови к сердечной мышце, для этого принимают ацетилсалициловую кислоту, гепарин, плавикс, тромболитики (стрептокиназа). Если медикаментозное лечение не помогает, то прибегают к аорто-коронарному шунтированию.
После проведение операции важное значение играет реабилитация. Она включает в себя постепенное увеличение физической нагрузки, правильный режим дня и диетическое питание. Течение реабилитационного периода для каждого человека индивидуально.
Важно в этот период избежать осложнений, например, инфаркта легких. После перенесенного коронарного инфаркта может быть одышка и нехватка кислорода, тампонада сердца и так далее. Профилактику заболевания придется проводить всю оставшуюся жизнь. Она заключается, кроме правильного режимя и питания, в контроле артериального давления, борьбе с аритмиями и тромбозами. Особое внимание нужно обратить на концентрацию холестерина в крови, чтобы не прогрессировал атеросклероз. Важно, как и при многих других сердечных или легочных заболеваниях, употреблять большое количество витаминов, микро- и макроэлементов для поддержания работы сердца.
Инфаркт миокарда – тяжелое состояние, но вовремя оказанная медицинская помощь и лечение, правильно проведенная реабилитация позволяет поставить человека на ноги и дает ему возможность жить долгие годы.
Каковы последствия заболевания?
После инфаркта проявляются различные заболевания и проблемы. Одним из самых частых становится одышка. При инфаркте миокарда часть мышц сердца отмирает, и чтобы продолжать снабжать организм кислородом. человеку приходится чаще дышать. Поэтому одышка подразумевает под собой расстройство дыхания. Другими словами, человеку не хватает воздуха после инфаркта миокарда, чтобы поддерживать собственный легочный ритм. При этом при глубоких вдохах человек испытывает явный дискомфорт.
Внимание! Сердечная недостаточность и аритмии – причины одышки. Кровь во время таких процессов в организме не поступает в аорту в нужном количестве, она застаивается в левом предсердии и в малом круге кровообращения. Это приводит к переполнению легочных сосудов, нарушению легочного газообмена.
Одышка, характеризуемая нехваткой кислорода, может сохраниться на длительное время в зависимости от того, насколько оперативно восстановлена работа сердечно-сосудистой системы. Аритмии, аневризма сердца способна вызвать повторное появление одышки. Дыхательные нарушения сопровождаются порой сухим и непродуктивным кашлем.
Если не приняты оперативные меры, одышка может перейти в более тяжелую стадию. В частности, формируется отек легких после инфаркта. При этом в тканях легкого скапливается жидкость. Выходит она во время кашля или при дыхании в виде розовой пены. При этом наблюдается бледность кожи после инфаркта, цианоз губ, ушей, носа и кончиков пальцев.
Какова симптоматика одышки?
Иногда люди не могут понять, действительно ли у них есть проблемы с дыханием, нехватка кислорода и легочная одышка после инфаркта. Чтобы установить это, достаточно следовать таким рекомендациям:
- Обратите внимание на то, как вы дышите. Если имеются любые отклонения от привычного дыхательного или легочного ритма, скорее всего, есть проблемы и одышка.
- В начале заболевания одышка после инфаркта возникает исключительно при выполнении серьезных физических нагрузок.
- Со временем одышка и нехватка кислорода начинает проявляться и в состоянии покоя, что ненормально для здорового человека.
- Следующим этапом диспноэ (нехватка кислорода) становится появление ортопноэ. Это одышка, которая наблюдается в положении лежа.
- Отдельно так называемую ночную одышку после инфаркта. Обычно она проходит спустя 5-20 минут, но лучше не рисковать и срочно перейти в вертикальное положение.
- При игнорировании простых рекомендациях может развиться отек легких, опасный для жизни, высока вероятность развития вторичных проблем с сердцем.
Для людей после инфаркта можно выделить и некоторые субъективные проявления одышки, которые позволяют легко понять, что проблема действительно есть. Их количество может варьироваться в зависимости от индивидуальных особенностей. Итак, у человека одышка, если:
- Ему трудно вдохнуть.
- Для дыхания приходится прилагать усилия.
- Сделать глубокий вдох проблематично.
- Есть ощущение, что человек задыхается.
- Присутствует чувство сдавленности или стеснения груди.
- Дыхание тяжелое.
- Невозможность выдохнуть до конца.
- Дыхание частое.
Почему названо именно такое количество проявлений? Потому что сюда входят те признаки, которые встречаются чаще других после инфаркта.

Что делать с одышкой?
Если после инфаркта появляется ощущение нехватки кислорода, рекомендуется оперативно обратиться к врачу. Большинство заболеваний можно успешно вылечить. Уменьшить неприятные ощущения помогут рекомендации специалистов и прием медикаментов.
Пациентам после инфаркта советуют чаще гулять на свежем воздухе. При этом посещать места с запылением или задымлением, резкими запахами не рекомендуется. При наличии избыточного веса или малоподвижного образа жизни устранение одышки станет возможным после нормализации работы сердца. В этом поможет коррекция веса и обыкновенная ходьба. Можно начать с 3 раз в неделю по 20 минут, далее количество прогулок увеличивают, обеспечивая эффективность лечения
Еще одно эффективное средство – «воздушный поцелуй» после инфаркта. Он подразумевает под собой медленный вдох воздуха через губы, свернутые в трубочку. Многие пациенты, перенесшие легочные или сердечные приступы, отмечают при этом улучшение общего состояния.
До начала физических упражнений после инфаркта можно использовать ингалятор. В особенности это важно для тех, у кого наблюдается астматическое дыхание при нагрузках любого типа. Не стоит прекращать занятия, так как без них добиться видимых результатов невозможно. Специалисты советуют сделать несколько вдохов через ингалятор за 15-20 минут до начала тренировки или бега. Важно разогревать тело перед упражнения, выполняя простую разминку на протяжении 10 минут.
Внимание! Не забывайте о необходимости закалять собственный организм после инфаркта. По возможности избегайте простудных заболеваний, вовремя проводя профилактику. Дополнительно рекомендуется всегда держать под рукой антибактериальные препараты, прописанные врачом после инфаркта. Не стоит злоупотреблять алкоголем и никотином после инфаркта, что только ухудшает состояние здоровья человека.
Специалисты советуют дышать животом, а не грудной клеткой. Это обеспечивает правильное глубокое дыхание и нормализацию сердечного ритма после инфаркта. Втягивать воздух следует носом, а выдыхать ртом. На первый взгляд это кажется сложным и проблематичным, но привыкнуть проще, чем кажется.

После инфаркта можно жить. Разумеется, придется ограничивать себя и контролировать собственное здоровье, чтобы избежать осложнений. Однако это благотворно скажется на организме, самочувствие улучшится. Положительно сказывает на борьбе с одышкой укрепление сердца и мышц, которые принимают непосредственное участие в дыхательном процессе. Помогут в этом специальные упражнения и плавание после инфаркта.
Загрузка…
Источник

На сегодняшний день заболевания сердца и сосудов стали очень популярны не только среди пожилых людей, но и среди граждан среднего возраста. Инфаркт миокарда стремительно набирает обороты и теперь им уже никого не удивить. Если обратиться к статистике, то каждый третий больной, который столкнулся с таким видом патологии, погибает и большинство из них ушли из жизни по причине отсутствия или неправильного оказания первой помощи. Одышка после инфаркта миокарда возникает по причине отмирания части сердечной мышцы, потому как кровоток к ней сразу же нарушается.
Почему появляется одышка?
Инфаркт миокарда выражается в отмирании части сердечной мышцы, соответственно, для того, чтобы организм и дальше в нормальном режиме снабжался кислородом, человеку придется дышать более часто. Такая ситуация обычно возникает по причине сбоя в работе левого желудочка сердца, потому как кровь в аорту перестает поступать, а также в результате ее застоя в малом круге кровообращения. Как итог, сосуды переполняются, в легких нарушается газообмен, а это является следствием одышки. Потому как в кровотоке возникают сбои, в системах организма и тканях образуется недостаток кислорода, что может привести к различным необратимым процессам и тяжелым осложнениям.

После перенесенного инфаркта левый желудочек сердечной системы начинает испытывать напряженность в работе, поэтому появляется затрудненный вдох и даже приступы удушья.
Однако одышка после инфаркта не всегда появляется сразу, у некоторых она возникает через какое-то время. Изначально больной сталкивается с ней при физической нагрузке, но при дальнейшем прогрессировании, удушье может начинаться и в спокойной обстановке. Приступы настигают даже в положении лежа, поэтому приходится сразу же принимать вертикальное положение тела. Такое явление может произойти не только днем, но и ночью во время глубокого сна.
Признаки
Те, кто сталкивались с одышкой, не понаслышке знают, какими симптомами она проявляется. Но не все знают, как ее отличить от обычного пребывания в душном помещении, когда просто не хватает воздуха. Симптомы бывают следующими:
- чтобы сделать вдох нужно приложить усилия;
- возникает острое ощущение нехватки воздуха;
- в груди появляется тяжесть, сдавленность;
- проблемы при глубоком вдохе;
- дыхание учащается;
- при дыхании появляются посторонние звуки: клокотание, хрипы, свист.
Если у человека появляются все или хотя бы один вышеуказанный признак, следует сразу же обратиться к врачу, потому как в таком случает можно эффективно и быстро избавиться от одышки после инфаркта.
Как бороться?
Если после инфаркта появилась одышка нужно разобраться в причинах ее появления. При обращении к врачу нужно рассказать об аспектах, которые ее спровоцировали, чтобы специалисту было легче обнаружить причины. После проведения осмотра и изучения анамнеза будут назначены медикаментозные препараты и некоторые рекомендации по поведению для улучшения самочувствия.
Чтобы облегчить последствия, соблюдайте некоторые рекомендации:
- выполняйте упражнение «Воздушные поцелуи»;
- ежедневно проводите прогулки на свежем воздухе, как минимум в течение 30 минут;
- укрепляйте иммунитет, дабы избежать заболеваний ОРВИ и гриппом;
- откажитесь от пребывания в пыльных и многолюдных местах;
- откажитесь от вредных пристрастий, среди которых алкоголь и курение;
- при одышке поднимите изголовье кровати или подложите под голову пару подушек, чтобы изменить наклон тела;
- начните ходить в бассейн, потому как влажный воздух и плаванье положительно влияют на органы дыхания;
- используйте ингалятор – дышите через него перед проведением лечебной физкультуры;
- дыхательная гимнастика и физио процедуры благотворно влияют на работу сердечной мышцы;
- делайте глубокий вдох, наполняя кислородом не только грудную клетку, но и живот (помните, что выдыхать нужно ртом, а вдыхать носом, чтобы справиться с приступом одышки).

Кроме этого, врач назначает различные медикаментозные препараты, которые следует принимать именно в той дозировке и с той частотой, которая рекомендована. Сердце – это не шутки и относиться к его лечению нужно ответственно. Когда медикаментозное лечение не эффективно, в большинстве случаев назначается хирургическая операция, подразумевающая имплантацию кардиостимулятора, устранение клапанных пороков, трансплантация сердца или желудочков.
Если пациент сталкивается с острым нарушением ритма дыхания, при его отсутствии или аномальной частоте, для сохранения жизни пациента проводится экстренная вентиляция легких.
Также возможно назначение курса оксигенотерапии. Обычно она актуальна при необходимости восстановления полноценной функции дыхания, что гарантирует возмещение нехватки кислорода в организме пораженного человека. В результате легкая одышка может пройти или же частота уменьшится, потому как функционирование сердца нормализуется. Аналогично кислородная терапия позволяет повысить лечебный эффект от применения медикаментов.
Профилактика
Если после инфаркта появилась одышка легкой степени или возникли некоторые из симптомов, следует незамедлительно ликвидировать все факторы, способствующие ее образованию. В таком случае врачи рекомендуют вести правильный образ жизни, а именно, совершать пешие ежедневные прогулки на свежем воздухе, отказаться от вредных привычек и обязательно соблюдать режим отдыха, включающий сон на протяжении не менее 8 часов.
На одышку может повлиять лишний вес, поэтому следует разработать комплекс мероприятий, основанный на правильной диете, где мало калорий. Из рациона питания нужно исключить вредные продукты и те, что содержат большой уровень холестерина.
Если врач разрешит, можно проводить лечебные физические упражнения и посещать сеансы массажа. Стрессовые ситуации и волнения следует исключить строго обязательно.
Источник
Атипичные варианты инфаркта миокарда
Инфаркт миокарда – омертвение большего или меньшего участка сердечной мышцы. Из-за этого сердце не справляется в полной мере с возложенными на него обязанностями по перекачке крови по всему организму.
При инфаркте миокарда наш природный кровяной насос сигнализирует изо всех сил о поломке. Ведь если он не сможет обеспечить нормальное кровообращение – ткани не получат надлежащего питания, человек умрет. Не случайно самый показательный симптом инфаркта миокарда – это очень резкая, порою невыносимая боль в грудной клетке (пациент рассказывает, что его словно ударили с размаха в грудь – а именно в область сердца). При этом симптоме диагностика ИМ – безошибочная.
Но человеческое тело не создано природой под копирку. В ряде случаев из-за анатомических и физиологических особенностей организма инфаркт миокарда проявляется совершенно нетипично – порой даже странной, на неискушенный взгляд, симптоматикой. Поэтому и выделяют атипичные варианты этой болезни.
Атипичные формы инфаркта миокарда чаще всего наблюдаются клиницистами у пожилых людей, у которых развились кардиосклероз (частичная замена мышечной ткани соединительной) и недостаточность кровообращения как вследствие возрастных изменений, так и из-за заболеваний сердечно-сосудистой системы.
При таких формах только начало инфаркта миокарда будет нетипичным. Далее клиническая картина развивается в классическом ключе.
Атипичные варианты (формы) инфаркта миокарда бывают:
- абдоминальный (c болями в животе, рвотой, поносом);
- астматический (с проявлениями по типу бронхиальной астмы);
- отечный (с возникновением отеков);
- аритмический (с тем или иным нарушением сердечного ритма);
- коллаптоидный (с нарушением сознания, эту форму еще называют безболевой ишемией);
- церебральный (с мозговыми проявлениями);
- периферический (при нем боли могут проявляться где угодно, только не в проекции сердца);
- малосимптомный (или стертый), вплоть до еле различимых признаков;
- комбинированный.
Сердечная астма: симптомы, помощь при приступе
Несмотря на многие сходные проявления, сердечная астма и бронхиальная астма имеют отличительные признаки, позволяющие дифференцировать их друг от друга. Это важно для проведения правильной диагностики и назначения лечения, так как эти состояния в корне отличаются происхождением и требуют разных методов воздействия.
Оба вида проявляются приступами удушья, но вызываются они совершенно разными причинами. Сердечную форму нельзя считать самостоятельным заболеванием, так как она является следствием наличия у больного нескольких проблем с сердечно-сосудистой системой, приводящих к развитию сердечной недостаточности.
Бронхиальная астма – это отдельное заболевание, чаще всего аллергической природы, поражающее легкие и бронхи, но никак не связанное с сердечной деятельностью. В этом состоит основное отличие бронхиальной астмы от сердечной астмы. Для назначения лечения важно различать эти два состояния, так как воздействовать на них нужно различными методами и препаратами.
Грамотная диф. диагностика бронхиальной астмы и сердечной астмы помогает распознать картину заболевания и начать его лечение на самых ранних стадиях, задолго до развития осложнений.
Приступ сильного удушья, который возникает при различных кардиологических проблемах, принято называть сердечной астмой. Это состояние нужно вовремя распознавать, так как оно может сопровождать такое опасное для жизни больного заболевание, как инфаркт миокарда. Также приступ может развиться при разных типах пороков сердца, кардиосклерозе и других заболеваниях, сопровождающихся сердечной недостаточностью.
Сердечная форма астмы возникает как проявление недостаточности левого желудочка, вызванной застоем крови в малом круге кровообращения и отеком легких. Приступ развивается внезапно, начинаясь с одышки и переходя в сильный, надсадный кашель сухого типа, ощущением недостатка воздуха, страхом смерти и другими симптомами.
Больному нужна срочная помощь, добиться купирования приступа можно приемом нитроглицерина и других нитратов, а также иных препаратов по назначению врача. Так как причиной такого состояния может быть инфаркт, больному нужно вызвать скорую помощь и госпитализировать его.
Особенность бронхиальной астмы состоит в том, что это заболевание имеет воспалительную природу, поражает дыхательные пути и клеточные элементы. В основном эта болезнь имеет аллергическое или иммунологическое происхождение, сопровождается сильнейшими приступами удушья с характерными признаками.
При астме такого происхождения возникает обструкция дыхательных путей, не позволяющая больному выдохнуть воздух, сопровождающаяся бронхоспазмом, повышенной секрецией мокроты и отеком слизистых оболочек бронхов.
При обследовании при подозрении на наличие такой астмы проводится бронхоальвеолярный лаваж. Это диагностический смыв нейтральным раствором легких и бронхов, исследование которого позволяет установить точную причину заболевания.
Отличие сердечной астмы от бронхиальной заключается в различной природе заболеваний и проявляется разными признаками:
- Сердечная астма является следствием сердечной недостаточности, возникает при ишемической болезни, пороках, инфаркте миокарда, артериальной гипертензии. Развивается в основном в среднем и пожилом возрасте, сопровождается акроцианозом, то есть посинением максимально удаленных от сердца участков тела, отеками, при этом у больного холодные руки и ноги. При приступе больной предпочитает находиться в сидячем положении, ему не хватает воздуха, он издает влажные хрипы, словно внутри лопаются пузыри, у него выделяется обильная пенистая мокрота, которая указывает на ухудшение состояния. Если вовремя не принять меры, у пациента может развиться отек легких. Купировать приступ помогают нитраты, например, Нитроглицерин.
- Бронхиальная астма обычно начинается в раннем возрасте, может быть наследственным заболеванием, вызываться экологическими и профессиональными факторами. Она проявляется спазмом бронхов, при котором человек не может выдохнуть воздух. Состояние сопровождается свистящими хрипами, разлитым цианозом из-за нехватки кислорода, наличием малого количества прозрачной, стекловидной мокроты. Ее появление свидетельствует о завершении приступа. При нем больной старается находиться сидя или опираться на руки, его конечности остаются теплыми. Прием Нитроглицерина не улучшает состояния больного.
Характерными отличиями при разных типах астмы является отхождение мокроты и тип удушья. При сердечной астме появление мокроты означает ухудшение состояния, а при бронхиальной – наоборот, завершение приступа с облегчением состояния больного. При сердечной форме больной никак не может вдохнуть воздух, а при бронхиальной – его выдохнуть.
Различия между заболеваниями очень важны, так как для лечения используются совершенно разные препараты и способы.
Дифференциальная диагностика сердечной и бронхиальной астмы предусматривает использование различных методов обследования. При подозрении на бронхиальное происхождение приступов применяются следующие способы обследования:
- Спирометрия. Она позволяет оценить уровень обструкции и ее обратимости. При методике исследуется объем усиленного выдоха за секунду и форсированная жизненная емкость легких.
- Пикфлоуметрия помогает вычислить пиковую скорость выдоха, которая является на только способом диагностики, но и методом определения правильности назначенного лечения.
Кроме этих способов, больного опрашивают, узнают, имелись ли случаи заболевания в роду, осматривают, прослушивая легкие, отдают на анализ мокроту, сдают кровь, а также проводят различные аллергологические пробы.
Для выявления сердечной формы и ее дифференциации от других заболеваний со сходными признаками (астматического бронхита, стеноза гортани, уремической одышки, медиастинального синдрома, истерического припадка) применяются следующие методики:
- осмотр пациента;
- сбор анамнеза;
- ЭКГ;
- рентгенография области грудной клетки.
При сердечной астме присутствуют шумы при дыхании, но они все равно отличаются от звуков при бронхиальных проявлениях, позволяют уловить глухие тона сердца и разграничить проявления разных состояний.
После получения полноценных данных и выявления картины заболевания врач может поставить точный диагноз и начать правильное, целевое лечение. Так как сердечные приступы несут непосредственную опасность жизни пациента и могут быть проявлением инфаркта миокарда, при котором уровень выживаемости больных зависит от скорости госпитализации, человеку нужно обязательно вызывать «скорую помощь» для предотвращения ухудшения состояния.
Бронхиальная астма имеет хроническое течение и требует постоянного применения выписанных врачом препаратов, прохождения специализированного лечения для снижения частоты и тяжести приступов.
Отсутствие болевого синдрома при инфаркте миокарда не всегда свидетельствует о хорошем прогнозе.
Астмой (греч. Asthma – удушье) в медицине называют приступ затрудненного дыхания, возникающий внезапно и периодически повторяющийся. Причины приступообразной одышки могут быть различны, но чаще всего этот термин употребляется в отношении бронхиальной астмы (как самостоятельного заболевания) и сердечной астмы (как синдрома при различных болезнях сердечно-сосудистой системы).
Наше сердце – это насос. Оно разделено на две половины – левую и правую. Каждая половина имеет предсердие и желудочек, сообщающиеся между собой и разделенные клапанами.
Кровь, идущая от легких (из малого круга кровообращения), попадает в левое предсердие, оттуда – в левый желудочек, который является самой мощной камерой нашего сердца. Он выталкивает кровь в аорту и далее она идет по большому кругу кровообращения ко всем органам и тканям нашего организма.
Сокращение левого желудочка для выброса порции крови называется систолой. После сокращения сердечная мышца расслабляется (диастола), камера вновь готова принять очередную порцию крови из предсердия.
В ситуациях, когда левый желудочек не может вытолкнуть всю кровь, она скапливается в нем и, соответственно, в диастолу он уже может принять крови из предсердия меньше, чем нужно. В нем нарастает диастолическое давление, по цепной реакции оно растет и в предсердии и легочных венах и капиллярах. Но поскольку объем крови остается постоянным, ей нужно куда то деваться.
В какой- то период времени жидкости накапливается столько, что она сдавливает мелкие бронхи, приводит к их отеку. Следствием этого и становится приступ удушья.
Таким образом, приступ сердечной астмы – это синдром левожелудочковой или левопредсердной недостаточности (реже). Также его синонимом является интерстициальный отек легких. При прогрессировании патологии он может перейти в альвеолярный отек, когда жидкость пропотевает в полость альвеол. Удушье при этом усиливается и без лечения такое состояние может привести к смерти.
Итак, к сердечной астме приводят три основных патогенетических механизма:
- Слабость сердечной мышцы.
- Повышение сопротивления на выходе из левого желудочка.
- Перегрузка левых камер избыточным объемом крови.
Сердечная астма – это не самостоятельный диагноз, а синдром, который может быть при различных заболеваниях сердца. Все эти заболевания имеют свои симптомы, свой патогенез, свои стадии течения. Но в один не очень прекрасный момент у них наступает схожее для всех обострение – острая недостаточность левых отделов сердца, которое ведет к приступу удушья.
Рассмотрим основные заболевания, которые могут к этому привести.
- Острый инфаркт миокарда. Как известно, инфаркт – это отмирание части сердечной мышцы. Какая-то часть миокарда просто выключается из работы и не может выполнять свою насосную функцию. Поэтому помимо боли и падения давления инфаркт может проявляться и сердечной астмой. Существует также атипичная форма инфаркта миокарда – астматическая, которая проявляется только удушьем.
- Постинфарктный рубец. Не только свежий инфаркт, но и ранее перенесенный может стать причиной резкого снижения сердечного выброса.
- Алкогольная кардиомиопатия. Происходит дистрофия сердечной мышцы, камеры сердца растягиваются и не сокращаются с должной силой.
- Миокардит. Воспаление сердечной мышцы различного происхождения также приводит к ее ослаблению
- Стеноз аортального клапана. Порок клапана, чаще после перенесенного ревматизма. Сужение отверстия, ведущего в аорту, приводит к тому, что левый желудочек вынужден преодолевать большое сопротивление и работать на пределе. Стенки его при этом утолщаются, но в определенный момент он все же не справляется со своей работой.
- Гипертоническая болезнь. Механизм развития сердечной астмы при этой патологии аналогичен предыдущему пункту: повышение давления в аорте, гипертрофия сердечной мышцы, недостаточность левого желудочка. Острая недостаточность проявляется при резком скачке давления (гипертоническом кризе).
- Недостаточность митрального клапана. Этот порок характеризуется тем, что клапан между левым предсердием и желудочком не полностью закрывается во время систолы. Кровь в желудочек продолжает поступать, нарушая его нормальную работу. Объем крови увеличивается, давление в левом предсердии нарастает. Далее – все по тому же кругу (малому).
- Митральный стеноз. Здесь механизм несколько другой, и касается в основном предсердия: из-за сужения митрального отверстия предсердие не может перекачать всю скопившуюся в нем кровь в желудочек.
- Нарушения ритма сердца. Различные тахикардии, аритмии приводят к тому, что слаженная работа камер сердца нарушается, объем крови, перекачиваемый за сердечный цикл, уменьшается. Диастолическое давление в левом желудочке повышается, далее механизм прежний.
- Опухоли или тромбы в камерах сердца. Не такая частая причина, но впервые может проявиться именно сердечной астмой.
- Острая или хроническая почечная недостаточность. Почки не выводят полностью мочу, объем крови увеличивается. Сердце (особенно если оно уже нездоровое) не справляется с избыточным количеством крови.
Источник
