Полная ав блокада при инфаркте миокарда
Оглавление темы “Аритмии при инфаркте миокарда.”:
- Классификация аритмий при инфаркте миокарда
- Фибрилляция желудочков (ФЖ) при инфаркте миокарда
- Желудочковая тахикардия (ЖТ) при инфаркте миокарда
- Фибрилляция предсердий (ФП) при инфаркте миокарда
- Брадикардия при инфаркте миокарда
- Атриовентрикулярная блокада при инфаркте миокарда
Атриовентрикулярная блокада при инфаркте миокарда
Лечение АВ-блокады и дальнейший прогноз при нижнем и переднем инфаркте миокарда (ИМ) существенно различаются.
Атриовентрикулярная блокада при нижнем инфаркте миокарда
При нижнем инфаркте миокарда (ИМ) АВ-блокада наблюдается довольно часто и нередко обусловлена ишемией АВ-узла. Необратимое поражение АВ-узла встречается лишь в исключительных случаях. Прогноз при нижнем ИМ считается относительно благоприятным, однако некоторые исследования указывают на увеличение госпитальной летальности.
АВ-блокада I степени и АВ-блокада II степени типа Мобитц 1 (блокада Венкебаха) не требуют каких-либо действий за исключением прекращения приема лекарственных средств, которые могут ухудшить АВ-проводимость (в частности, верапамила, дилтиазема, БАБ).
При развитии полной АВ-блокады ритм желудочков контролируется замещающими водителями ритма, локализующимися в пучке Гиса. Обычно эти водители ритма работают с адекватной частотой. Однако иногда частота сокращений желудочков падает до очень низких значений (ниже 40 уд./мин) с возможным развитием артериальной гипотензии, олигурии или желудочковых аритмий.
В такой ситуации требуется проведение временной ЭКС. Не следует применять стероиды или катехоламины, при этом в течение первых 6 часов эффективным может оказаться атропин.
Почти всегда АВ-блокада разрешается в течение 3 нед. после инфаркта. Необходимость постоянной ЭКС маловероятна.
АВ-блокада I степени (отведение aVF).
АВ-блокада II степени типа Венкебаха при нижнем ИМ (отведение aVF).
Нижний ИМ, осложнившийся полной АВ-блокадой (отведение II).
Атриовентрикулярная блокада при переднем инфаркте миокарда
При переднем инфаркте миокарда (ИМ) повреждению чаще подвергаются ножки пучка Гиса, а не АВ-узел. АВ-блокада более серьезна, чем при нижнем инфаркте, по двум причинам. Во-первых, водители ритма следующего порядка, располагающиеся ниже уровня блокады, в таких случаях локализуются в дистальных отделах проводящей системы сердца и функционируют с меньшей частотой и менее надежны. Таким образом, часто наблюдается гипотензия, обусловленная низкой частотой сокращений желудочков, нередко возникает асистолия.
Во-вторых, для повреждения обеих ножек пучка Гиса инфаркт должен быть достаточно обширным. Прогноз после ИМ зависит от объема повреждения. Следовательно, пациенты с передним ИМ, осложнившимся АВ-блокадой, имеют более тяжелый прогноз.
Признаки билатерального повреждения ножек пучка Гиса (альтернирующая блокада ЛНПГ и ПНПГ или блокада ПНПГ в сочетании с блокадой передней или задней ветви ЛНПГ) часто предшествуют развитию АВ-блокады II степени типа Мобитц 2 или полной АВ-блокады. Вероятность прогрессирования билатерального повреждения ножек пучка Гиса до АВ-блокады II или III степени составляет около 30%.
Причем первым проявлением этих блокад более высокой степени может служить асистолия желудочков. Поэтому при появлении признаков билатерального повреждения ножек пучка Гиса (на фоне острого переднего ИМ. – Прим. ред.) следует рассмотреть вопрос о временной ЭКС, но только при наличии опытного оператора – в противном случае риск процедуры превышает ее потенциальную пользу.
АВ-блокада II или III степени, развившаяся на фоне переднего инфаркта миокарда (ИМ), всегда является показанием для временной ЭКС. Нередко через несколько дней восстанавливается синусовый ритм, однако в некоторых случаях сохраняющаяся АВ-блокада может потребовать постоянной ЭКС.
Летальность высока в течение первых 3 недель переднего инфаркта миокарда (ИМ), осложненного АВ-блокадой, поэтому до истечения этого срока имплантацию постоянного ЭКС проводить не следует.
Несмотря на восстановление синусового ритма, бифасцикулярная блокада часто сохраняется. Полная АВ-блокада может рецидивировать через несколько недель или даже месяцев после ИМ. Тем не менее нет убедительных доказательств того, что имплантация ЭКС улучшит прогноз. Это связано с тем, что обширное поражение миокарда, имеющее место в таких случаях, само по себе способствует развитию ФЖ или прогрессированию сердечной недостаточности.
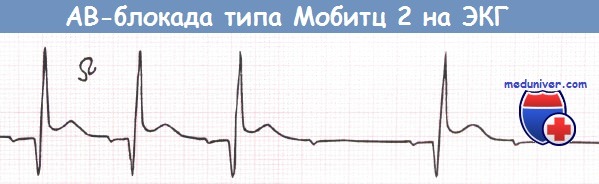
Интермиттирующая АВ-блокада типа Мобитц 2 у пациента с бифасцикулярной блокадой на фоне переднего инфаркта миокарда (ИМ) (отведение V2).
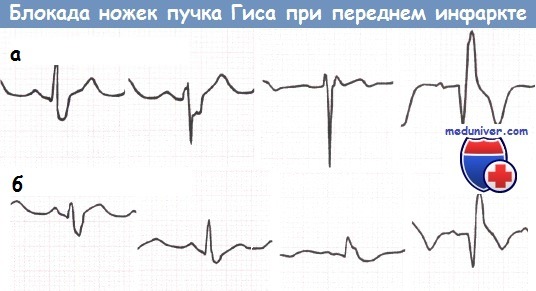
а – Блокада передней ветви ЛНПГ и блокада ПНПГ у пациента с передним ИМ (отведения I, II, III, V1).
б – Блокада задней ветви ЛНПГ и блокада ПНПГ у пациента с передним ИМ (отведения I, II, III, V1).
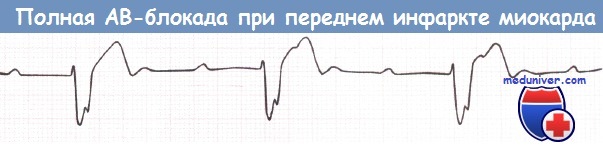
Полная АВ-блокада у пациента с передним инфарктом миокарда (ИМ).
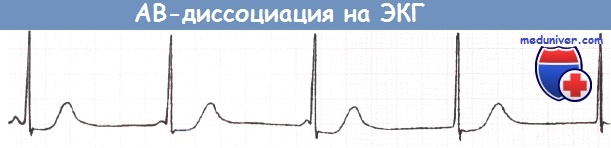
Атриовентрикулярная диссоциация
В отличие от полной АВ-блокады, при АВ-диссоциации ритм предсердий медленнее ритма желудочков. Специального лечения не требуется.
Учебное видео выявления АВ-блокады и ее степеней на ЭКГ
При проблемах с просмотром скачайте видео со страницы Здесь
– Вернуться в оглавление раздела “Кардиология.”
Источник
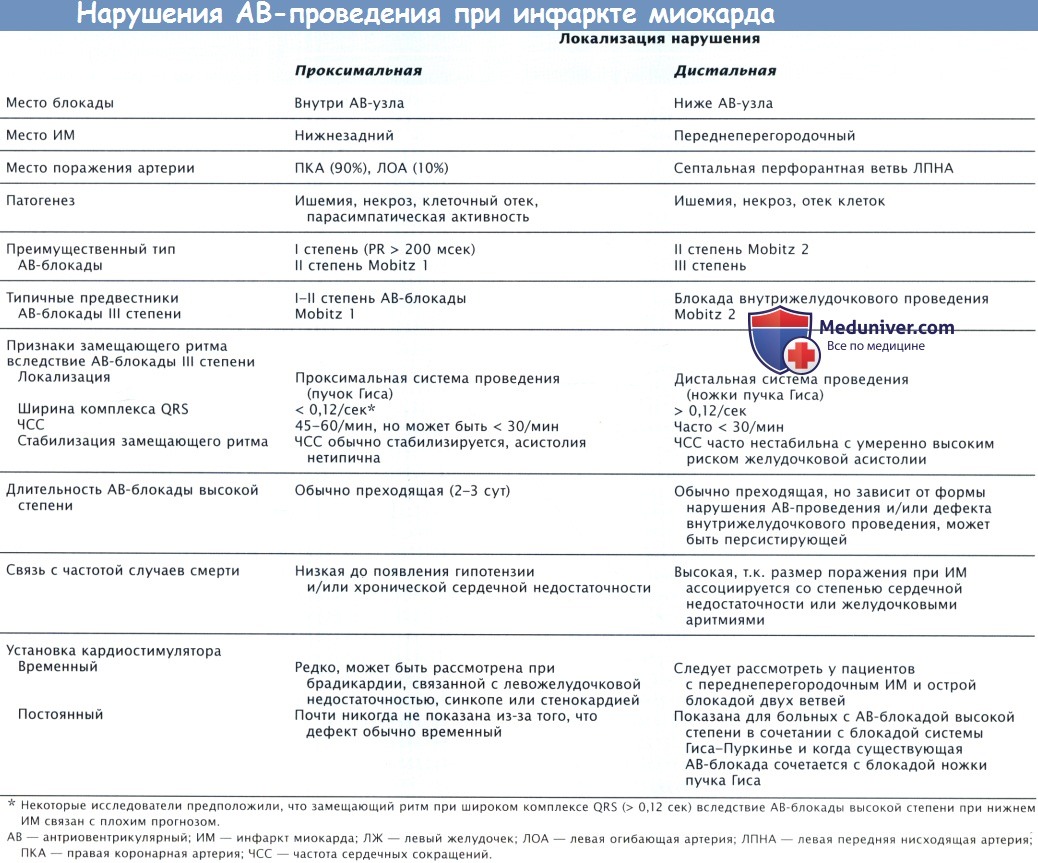
Ишемическое повреждение может привести к развитию блокады проведения на любом уровне атриовентрикулярной или внутрижелудочковой системы проведения. Такие блокады могут появиться на уровне АВ-узла и пучка Тиса, обусловливая различные степени АВ-блокады, а также в передней и задней ветвях левой ножки пучка Гиса с формированием соответствующей блокады. Нарушения проведения могут развиваться в различных комбинациях.
Клинические признаки проксимального и дистального нарушений АВ-проводимости у больных ИМ↑ST обобщены в таблице ниже.
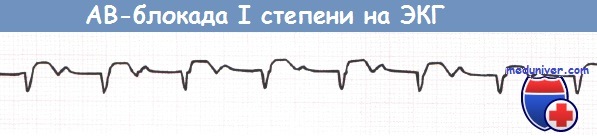
а) Атриовентрикулярная блокада I степени при инфаркте миокарда. При АВ-блокаде I степени, как правило, специальное лечение не нужно. бета-АБ и антагонисты кальция (кроме нифедипина) замедляют АВ-проведение и могут вызвать АВ-блокаду I степени.
Однако прекращение приема этих препаратов у больных ИМ↑ST может стать причиной учащения приступов ишемии и ишемических повреждений, поэтому на практике лучше не прекращать прием препаратов до тех пор, пока интервал PR не превысит 0,24 сек. Терапию следует прекратить только при развитии блокады высокой степени с нарушением гемодинамики.
В случае развития блокады на фоне увеличенной ваготонии, сопровождаемой синусовой брадикардией и гипотонией, можно ввести атропин, который может оказать положительный эффект. Для исключения прогрессирования блокады до более высокой степени таким больным рекомендуется постоянное мон итерирование ЭКГ.
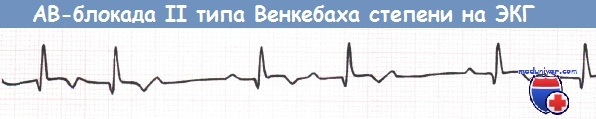
б) Атриовентрикулярная блокада II степени при инфаркте миокарда. Было показано, что АВ-блокада I степени и АВ-блокада II степени типа 1 не влияют на выживаемость и, как правило, развиваются на фоне окклюзии ПКА и ишемии в АВ-узле. Специального лечения АВ-блокады II степени типа 2 не нужно, если ЧСС > 50 уд/мин и отсутствуют ПЖК, СН и блокады ножек пучка Гиса. Однако если данные осложнения есть или пульс падает < 50 уд/мин и появляются симптомы, показано незамедлительное введение атропина в дозе от 0,3 до 0,6 мг.
Использование временного искусственного водителя ритма почти никогда не показано при лечении такого типа аритмии.
АВ-блокада II степени типа 2, как правило, развивается на фоне повреждения проводящей системы ниже пучка Гиса. Опасность блокады II степени типа 2 заключается в том, что она может привести к развитию полной блокады, в связи с этим при развитии блокады типа 2 показано проведение внешней или трансвенозной кардиостимуляции с частотой 60 уд/мин.
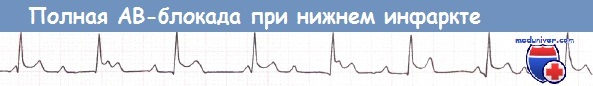
в) Полная атриовентрикулярная блокада при инфаркте миокарда. Полная АВ-блокада (АВ-блокада III степени) наблюдается у больных как с передним, так и с нижним ИМ. Полная АВ-блокада у больных с нижним ИМ, как правило, развивается на фоне повреждения внутри АВ-узла или над ним, часто наблюдается постепенное развитие полной АВ-блокады из АВ-блокады I степени или II степени типа 1. На фоне блокады, как правило, наблюдается стабильный замещающий ритм частотой > 40 уд/мин, часто узловой, без асистолии и с узкими комплексами QRS в 70% случаев, иногда наблюдается другой ритм, с меньшей частотой и широкими комплексами QRS.
Данная форма АВ-блокады в основном преходяща, поддается терапии аденозином и метилксантинами и регрессирует у большинства пациентов в течение нескольких дней.
У больных с передним ИМ полная АВ-блокада часто развивается внезапно в течение 12-24 час от начала ИМ. Как правило, до развития полной АВ-блокады наблюдается внутрижелудочковая блокада или АВ-блокада типа 2 (не I степени или типа 1). У таких пациентов отмечается нестабильный замещающий ритм частотой < 40 уд/мин с широкими комплексами QRS, внезапно может развиться асистолия желудочков.
У больных с передним ИМ АВ-блокада, как правило, развивается на фоне распространенного некроза МЖП, поражающего ножки пучка Гиса.
В этой группе больных при распространенном ИМ с развитием острой левожелудочковой недостаточности и кардиогенном шоке отмечаются медленный идиовентрикулярный ритм с широкими комплексами и высокая смертность.
У пациентов с нижним ИМ часто наблюдается ишемия или инфаркт в области АВ-узла, развивающийся вторично на фоне нарушения перфузии коронарной артерии (КА) АВ-узла, но система Гиса-Пуркинье, как правило, остается интактной. У пациентов с нижней локализацией ИМ↑ST, у которых развивается АВ-блокада, чаще всего поражаются и ПКА, и ЛПНА.
Кроме того, у больных с нижним ИМ↑ST и АВ-блокадой зона ИМ больше и отмечаются более выраженные нарушения функции ЛЖ и ПЖ, чем у больных с нижним ИМ и отсутствием АВ-блокады. Как отмечалось ранее, у таких больных развивается замещающий узловой ритм с узкими комплексами QRS.
Несмотря на имеющиеся данные, что полная АВ-блокада не является независимым ФР смерти, остается неясным, влияет ли на выживаемость больных с передним ИМ↑ST временная трансвенозная кардиостимуляция.
Некоторые исследователи считают, что проведение ЭКС у больных с истинной полной АВ-блокадой на фоне переднего ИМ бесполезно ввиду плохого прогноза независимо от проводимого лечения.
Тем не менее ЭКС позволяет предупредить развитие гипотонии, при которой существует дополнительный риск распространения зоны ИМ и развития злокачественных аритмий. Также ЭКС позволяет предотвратить развитие асистолии, что особенно важно у больных с передним ИМ и блокадой ниже уровня АВ-узла.
Улучшение выживаемости при ЭКС возможно лишь среди небольшой группы больных с полной АВ-блокадой и ИМ передней стенки, поскольку распространенное повреждение миокарда, которое почти всегда наблюдается при данном виде ИМ, связано с высокой смертностью даже у тех больных, которым выполняют ЭКС.
Исходя из данных соображений, временная ЭКС в больших группах пациентов приведет лишь к незначительному снижению показателя смертности. Однако отсутствие данных, подтверждающих этот эффект, не исключает возможности того, что он может присутствовать.
Обычно пациентам с нижним ИМ, при котором АВ-блокада бывает транзиторной и недолговременной, ЭКС не требуется. Показаниями для назначения ЭКС являются низкая частота желудочковых сокращений (< 40-50 уд/мин), наличие желудочковых аритмий или гипотонии, а также недостаточность насосной функции желудочка, на фоне которых введение атропина неэффективно.
Атропин может дать положительный эффект и вызвать замещающий ритм только в случае развития полной АВ-блокады не позднее 6 час от начала ИМ.
В таком случае АВ-блокада, как правило, носит транзиторный характер и обусловлена повышенной активностью блуждающего нерва.
Учебное видео выявления АВ-блокады и ее степеней на ЭКГ
При проблемах с просмотром скачайте видео со страницы Здесь
– Читать “Блокада пучка Гиса при инфаркте миокарда и ее лечение”
Оглавление темы “Нарушения ритма сердца при инфаркте миокарда.”:
- Фибрилляция желудочков при инфаркте миокарда – прогноз, лечение
- Синусовая брадикардия при инфаркте миокарда и ее лечение
- Атриовентрикулярная блокада (АВ-блокада) при инфаркте миокарда и ее лечение
- Блокада пучка Гиса при инфаркте миокарда и ее лечение
- Показания для электрокардиостимулятора (ЭКС) при инфаркте миокарда
- Синусовая тахиркадия при инфаркте миокарда и ее лечение
- Фибрилляция, трепетание предсердий при инфаркте миокарда и их лечение
- Боль и дискомфорт в груди после инфаркта миокарда
- Выпот в перикарде, перикардит после инфаркта миокарда
- Синдром Дресслера (Dressler) после инфаркта миокарда
Источник

Атриовентрикулярная (предсердно-желудочковая) блокада (АВ-блокада) – нарушение функции проводимости, выражающееся в замедлении или прекращении прохождения электрического импульса между предсердиями и желудочками и приводящее к расстройству сердечного ритма и гемодинамики. АВ-блокада может протекать бессимптомно или сопровождаться брадикардией, слабостью, головокружением, приступами стенокардии и потери сознания. Атриовентрикулярная блокада подтверждается с помощью электрокардиографии, холтеровского ЭКГ-мониторирования, ЭФИ. Лечение атриовентрикулярной блокады может быть медикаментозным или кардиохирургическим (имплантация электрокардиостимулятора).
Общие сведения
В основе атриовентрикулярной блокады лежит замедление или полное прекращение прохождения импульса от предсердий к желудочкам вследствие поражения собственно АВ-узла, пучка Гиса или ножек пучка Гиса. При этом, чем ниже уровень поражения, тем тяжелее проявления блокады и неудовлетворительнее прогноз. Распространенность атриовентрикулярной блокады выше среди пациентов, страдающих сопутствующей кардиопатологией. Среди лиц с заболеваниями сердца АВ-блокада I степени встречается в 5% случаев, II степени – в 2% случаев, III степень АВ-блокады обычно развивается у пациентов старше 70 лет. Внезапная сердечная смерть, по статистике, наступает у 17% пациентов с полной АВ-блокадой.
Атриовентрикулярный узел (АВ-узел) является частью проводящей системы сердца, обеспечивающей последовательное сокращение предсердий и желудочков. Движение электрических импульсов, поступающих из синусового узла, замедляется в АВ-узле, обеспечивая возможность сокращения предсердий и нагнетания крови в желудочки. После небольшой задержки импульсы распространяются по пучку Гиса и его ножкам к правому и левому желудочку, способствуя их возбуждению и сокращению. Этот механизм обеспечивает поочередное сокращение миокарда предсердий и желудочков и поддерживает стабильную гемодинамику.
Атриовентрикулярная блокада
Классификация АВ-блокад
В зависимости от уровня, на котором развивается нарушение проведения электрического импульса, выделяют проксимальные, дистальные и комбинированные атриовентрикулярные блокады. При проксимальных АВ-блокадах проведение импульса может нарушаться на уровне предсердий, АВ-узла, ствола пучка Гиса; при дистальных – на уровне ветвей пучка Гиса; при комбинированных – наблюдаются разноуровневые нарушения проводимости.
С учетом продолжительности развития атриовентрикулярной блокады выделяют ее острую (при инфаркте миокарда, передозировке лекарственных средств и т. д.), интермиттирующую (перемежающуюся – при ИБС, сопровождающейся преходящей коронарной недостаточностью) и хроническую формы. По электрокардиографическим критериям (замедление, периодичность или полное отсутствие проведения импульса к желудочкам) различают три степени атриовентрикулярной блокады:
- I степень – атриовентрикулярная проводимость через АВ-узел замедлена, однако все импульсы из предсердий достигают желудочков. Клинически не распознается; на ЭКГ интервал P-Q удлинен > 0,20 секунд.
- II степень – неполная атриовентриулярная блокада; не все предсердные импульсы достигают желудочков. На ЭКГ – периодическое выпадение желудочковых комплексов. Выделяют три типа АВ-блокады II степени по Мобитцу:
- Тип I Мобитца – задержка каждого последующего импульса в АВ-узле приводит к полной задержке одного из них и выпадению желудочкового комплекса (период Самойлова – Венкебаха).
- Тип II Мобитца – критическая задержка импульса развивается внезапно, без предшествующего удлинения периода задержки. При этом отмечается отсутствие проведения каждого второго (2:1) или третьего (3:1) импульса.
- III степень – (полная атриовентрикулярная блокада) – полное прекращение прохождения импульсов от предсердий к желудочкам. Предсердия сокращаются под влиянием синусового узла, желудочки – в собственном ритме, реже 40 раз в мин., что недостаточно для обеспечения адекватного кровообращения.
Атриовентрикулярные блокады I и II степени являются частичными (неполными), блокада III степени – полной.
Причины развития АВ-блокад
По этиологии различаются функциональные и органические атриовентрикулярные блокады. Функциональные АВ-блокады обусловлены повышением тонуса парасимпатического отдела нервной системы. Атриовентрикулярная блокада I и II степени в единичных случаях наблюдается у молодых физически здоровых лиц, тренированных спортсменов, летчиков. Обычно она развивается во сне и исчезает во время физической активности, что объясняется повышенной активностью блуждающего нерва и рассматривается как вариант нормы.
АВ-блокады органического (кардиального) генеза развиваются в результате идиопатического фиброза и склероза проводящей системы сердца при различных его заболеваниях. Причинами кардиальных АВ-блокад могут служить ревматические процессы в миокарде, кардиосклероз, сифилитическое поражение сердца, инфаркт межжелудочковой перегородки, пороки сердца, кардиомиопатии, микседема, диффузные заболевания соединительной ткани, миокардиты различного генеза (аутоиммунного, дифтерийного, тиреотоксического), амилоидоз, саркоидоз, гемохроматоз, опухоли сердца и др. При кардиальных АВ-блокадах вначале может наблюдаться частичная блокада, однако, по мере прогрессирования кардиопатологии, развивается блокада III степени.
К развитию атриовентрикулярных блокад могут привести различные хирургические процедуры: протезирование аортального клапана, пластика врожденных пороков сердца, атриовентрикулярная РЧА сердца, катетеризация правых отделов сердца и пр.
Довольно редко в кардиологии встречается врожденная форма предсердно-желудочковой блокады (1:20 000 новорожденных). В случае врожденных АВ-блокад наблюдается отсутствие участков проводящей системы (между предсердиями и АВ-узлом, между АВ-узлом и желудочками или обеими ножками пучка Гиса) с развитием соответствующего уровня блокады. У четверти новорожденных атриовентрикулярная блокада сочетается с другими сердечными аномалиями врожденного характера.
Среди причин развития атриовентрикулярных блокад нередко встречается интоксикация лекарственными препаратами: сердечными гликозидами (дигиталисом), β-блокаторами, блокаторами кальциевых каналов (верапамилом, дилтиаземом, реже – коринфаром), антиаритмиками (хинидином), солями лития, некоторыми другими препаратами и их комбинациями.
Симптомы АВ-блокад
Характер клинических проявлений атриовентрикулярных блокад зависит от уровня нарушения проводимости, степени блокады, этиологии и тяжести сопутствующего заболевания сердца. Блокады, развившиеся на уровне атриовентрикулярного узла и не вызывающие брадикардию, клинически никак себя не проявляют. Клиника АВ-блокады при данной топографии нарушений развивается в случаях выраженной брадикардии. Из-за малой ЧСС и падения минутного выброса крови сердцем в условиях физической нагрузки у таких пациентов отмечаются слабость, одышка, иногда – приступы стенокардии. Из-за снижения церебрального кровотока могут наблюдаться головокружение, преходящие ощущения спутанности сознания и обмороки.
При атриовентрикулярной блокаде II степени пациенты ощущают выпадение пульсовой волны как перебои в области сердца. При АВ-блокаде III типа возникают приступы Морганьи-Адамса-Стокса: урежение пульса до 40 и менее ударов в минуту, головокружение, слабость, потемнение в глазах, кратковременная потеря сознания, боли в области сердца, цианоз лица, возможно – судороги. Врожденные АВ-блокады у пациентов детского и юношеского возраста могут протекать бессимптомно.
Осложнения АВ-блокад
Осложнения при атриовентрикулярных блокадах в основном обусловлены выраженным замедлением ритма, развивающимся на фоне органического поражения сердца. Наиболее часто течение АВ-блокад сопровождается появлением или усугублением хронической сердечной недостаточности и развитием эктопических аритмий, в том числе, желудочковой тахикардии.
Течение полной атриовентрикулярной блокады может осложниться развитием приступов Морганьи-Адамса-Стокса, связанных с гипоксией мозга в результате брадикардии. Началу приступа может предшествовать ощущение жара в голове, приступы слабости и головокружения; во время приступа пациент бледнеет, затем развивается цианоз и потеря сознания. В этот момент пациенту может потребоваться проведение непрямого массажа сердца и ИВЛ, так как длительная асистолия или присоединение желудочковых аритмий повышает вероятность внезапной сердечной смерти.
Многократные эпизоды потери сознания у пациентов старческого возраста могут привести к развитию или усугублению интеллектуально-мнестических нарушений. Реже при АВ-блокадах возможно развитие аритмогенного кардиогенного шока, чаще у пациентов с инфарктом миокарда.
В условиях недостаточности кровоснабжения при АВ-блокадах иногда наблюдаются явления сердечно-сосудистой недостаточности (коллапс, обмороки), обострение ишемической болезни сердца, заболеваний почек.
Диагностика АВ-блокад
При оценке анамнеза пациента в случае подозрения на атриовентрикулярную блокаду выясняют факт перенесенных в прошлом инфаркта миокарда, миокардита, других кардиопатологий, приема лекарственных препаратов, нарушающих атриовентрикулярную проводимость (дигиталиса, β-блокаторов, блокаторов кальциевых каналов и др.).
При аускультации сердечного ритма выслушивается правильный ритм, прерываемый длинными паузами, указывающими на выпадение желудочковых сокращений, брадикардия, появление пушечного I тона Стражеско. Определяется увеличение пульсации шейных вен по сравнению с сонными и лучевыми артериями.
На ЭКГ АВ-блокада I степени проявляется удлинением интервала Р-Q > 0,20 сек.; II степени – синусовым ритмом с паузами, в результате выпадений желудочковых комплексов после зубца Р, появлением комплексов Самойлова-Венкебаха; III степени – уменьшением числа желудочковых комплексов в 2-3 раза по сравнению с предсердными (от 20 до 50 в минуту).
Проведение суточного мониторирования ЭКГ по Холтеру при АВ-блокадах позволяет сопоставить субъективные ощущения пациента с электрокардиографическими изменениями (например, обмороки с резкой брадикардией), оценить степень брадикардии и блокады, связь с деятельностью пациента, приемом лекарств, определить наличие показаний к имплантации кардиостимулятора и др.
С помощью проведения электрофизиологического исследования сердца (ЭФИ) уточняется топография АВ-блокады и определяются показания к ее хирургической коррекции. При наличие сопутствующей кардиопатологии и для ее выявления при АВ-блокаде проводят эхокардиографию, МСКТ или МРТ сердца.
Проведение дополнительных лабораторных исследований при АВ-блокаде показано при наличии сопутствующих состояний и заболеваний (определение в крови уровня электролитов при гиперкалиемии, содержания антиаритмиков при их передозировке, активности ферментов при инфаркте миокарда).
Лечение АВ-блокад
При атриовентрикулярной блокаде I степени, протекающей без клинических проявлений, возможно только динамическое наблюдение. Если АВ-блокада вызвана приемом лекарственных средств (сердечных гликозидов, антиаритмических препаратов, β-блокаторов), необходимо проведение корректировки дозы или их полная отмена.
При АВ-блокадах кардиального генеза (при инфаркте миокарда, миокардитах, кардиосклерозе и др.) проводится курс лечения β-адреностимуляторами (изопреналином, орципреналином), в дальнейшем показана имплантация кардиостимулятора.
Препаратами первой помощи для купирования приступов Морганьи-Адамса-Стокса являются изопреналин (сублингвально), атропин (внутривенно или подкожно). При явлениях застойной сердечной недостаточности назначают диуретики, сердечные гликозиды (с осторожностью), вазодилататоры. В качестве симптоматической терапии при хронической форме АВ-блокад проводится лечениетеофиллином, экстрактом белладонны, нифедипином.
Радикальным методом лечения АВ-блокад является установка электрокардиостимулятора (ЭКС), восстанавливающего нормальный ритм и частоту сердечных сокращений. Показаниями к имплантации эндокардиального ЭКС служат наличие в анамнезе приступов Морганьи-Адамса-Стокса (даже однократного); частота желудочкового ритма менее 40 в минуту и периоды асистолии 3 и более секунд; АВ-блокада II степени (II типа по Мобитцу) или III степени; полная АВ-блокада, сопровождающаяся стенокардией, застойной сердечной недостаточностью, высокой артериальной гипертензией и т. д. Для решения вопроса об операции необходима консультация кардиохирурга.
Прогноз и профилактика АВ-блокад
Влияние развившейся атриовентрикулярной блокады на дальнейшую жизнь и трудоспособность пациента определяется рядом факторов и, прежде всего, уровнем и степенью блокады, основным заболеванием. Наиболее серьезный прогноз при III степени АВ-блокады: пациенты нетрудоспособны, отмечается развитие сердечной недостаточности.
Осложняет прогноз развитие дистальных АВ-блокад из-за угрозы полной блокады и редкого желудочкового ритма, а также их возникновение на фоне острого инфаркта миокарда. Ранняя имплантация электрокардиостимулятора позволяет увеличить продолжительность жизни пациентов с АВ-блокадами и улучшить качество их жизни. Полные врожденные атриовентрикулярные блокады прогностически более благоприятны, чем приобретенные.
Как правило, атриовентрикулярная блокада обусловлена основным заболеванием или патологическим состоянием, поэтому ее профилактикой является устранение этиологических факторов (лечение сердечной патологии, исключение бесконтрольного приема препаратов, влияющих на проведение импульсов и т. д.). Для профилактики усугубления степени АВ-блокады показана имплантация электрокардиостимулятора.
Источник
