Поливитамины после инсульта головного мозга

Время чтения: 4 минуты
Витамины после инсульта головного мозга имеют важное значение для восстановления. Здоровая диета может помочь вам поддерживать здоровый вес, который может помочь снизить риск повторного инсульта и обеспечить ваше тело «топливом», которое поможет вам излечиться.
Необходимые витамины после инсульта головного мозга можно найти в добавках или в цельных продуктах – что гораздо лучше. Мы расскажем как это сделать в конце.
Важное Примечание: витамины могут мешать лекарствам и вызывать осложнения!
Цель данной статьи-проинформировать вас о витаминах, которые способствуют здоровью и благополучию после инсульта.
Перед применением посоветуйтесь в лечащим врачом!
Топ 3: витамины после инсульта головного мозга.
1. Кофермент Q10 (Коэнзим Q10).
 Коэнзим Q10 является мощным антиоксидантом, который помогает защитить ткани от повреждения токсичными молекулами, также известными как свободные радикалы.
Коэнзим Q10 является мощным антиоксидантом, который помогает защитить ткани от повреждения токсичными молекулами, также известными как свободные радикалы.
Телесный стресс, вызванный этими свободными радикалами, как полагается, играет важную роль во многих заболеваниях, включая сердечно-сосудистые заболевания (предвестники инсульта).
Пищевые добавки с коферментом Q10 могут снизить риск развития сердечно-сосудистых заболеваний и, следовательно, снизить риск повторного инсульта. Кроме того, низкий уровень Q10 был связан с большими повреждениями тканей мозга при инсульте.
Q10 можно найти в большинстве мясных продуктах, таких как сердце, печень и почки… но если вы не слишком увлечены мясные субпродуктами, то вы также можете найти меньшее количество коэнзима Q10 в шпинате, брокколи и цветной капусте.
2. Витамин B3 (Ниацин).

В витамины после инсульта головного мозга также входит Витамин В3. Он может помочь вам восстановить функции мозга после инсульта.
Сладкий! И если это не достаточная причина, чтобы любить этот витамин группы В, то знайте, что он ещё помогает повысить уровень «хорошего холестерина», который обычно очень низкий после инсульта.
Вы можете найти витамин В3 в тунце, курице, индейке и лососе. Постный вариант: арахис, коричневый рис (только в меньших количествах).
3. Рыбий жир.

Рыбий жир является отличным источником EPA и DHA, эти две Омега-3 жирные кислоты, которые отлично подходят для здорового мозга.
Рыбий жир может помочь вам двумя способами.
Во-первых, рыбий жир может помочь снизить повышенный уровень триглицеридов, которые являются фактором риска инсульта. Во-вторых, ДГК в рыбьем жире помогает поддерживать здоровую функцию мозга.
Это делает рыбий жир полезным для профилактики инсульта и восстановления после инсульта!
Другие важные витамины после инсульта головного мозга.
Другие важные витамины после инсульта головного мозга, которые могут помочь повысить восстановление после инсульта:
— омега-3;
— витамин В12;
— витамин С;
— витамин D;
— пробиотики.

Омега-3 жизненно важен для здорового функционирования мозга, потому что содержит полезные жиры, а это хорошо, ваш мозг на 60% состоит из жира!
Витамин В12 играет важную роль для здоровья нервной системы, а витамин D учавствует в мозговом и мышечном здоровье.
Витамин С может помочь увеличить ваши усилия в профилактике инсульта и вашу иммунную систему!
Пробиотики — это бактерии, которые входят в кишечную флору, состоящую из 100 триллионов маленьких микробов, которые живут внутри вашего кишечника.
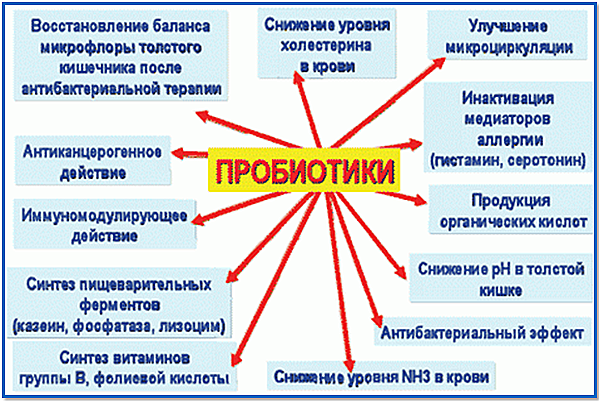
Ваш микробиом имеет нервную систему, которую называют энтеральной нервной системы, где она взаимодействует с вашим мозгом через кишечник.
Когда эта связь нарушается, могут возникнуть всевозможные проблемы со здоровьем, в том числе депрессия и нарушения функций мозга.
Как получить полезные витамины после инсульта головного мозга, не тратя кучу лишних денег?
Как вы можете видеть, многие витамины и питательные вещества играют важную роль в защите вашего здоровья – и это может показаться немного подавляющим.
Если вы не слишком заинтересованы в покупке всех этих добавки, то есть лучшая альтернатива:
Ешьте разнообразные цельные продукты каждый день.
Цельнозерновые продукты, которые максимально похожи на их истинные формы и минимально затронуты обработкой. Если продукты были обработаны, то они могут лишиться многих необходимых витаминов и минералов.

Например, рис является гораздо лучшим выбором, чем обработанные белые макароны; запечённые овощи содержат намного больше питательных веществ, чем жареная картошка; и черника/банан/йогурт гораздо полезнее, чем черничный чизкейк.
Когда мы едим большое разнообразие цельных продуктов, мы гораздо менее склонны к развитию дефицита, потому что у нас больше шансов съесть продукты с конкретными необходимыми питательными веществами.
Самый простой способ сделать это: прислушаться к своему телу, оно скажет вам, что вам нужно.
Тяга к рыбе?
Вам очень нужны Омега-3 и витамин D, которым невероятно богата рыба. Дерзайте!
Откажитесь от обработанной «ресторанной версии». Приготовьте хороший домашний обед с рыбой и всеми другими продуктами, и ваш организм останется доволен и будет готов оправиться от инсульта со всеми необходимыми ресурсами.

Мы надеемся, что данная статья помогла вам лучше понять про витамины после инсульта головного мозга, правильное питание и восстановление после инсульта.
Читайте также статью про нарушение сна после инсульта.
Источник
Ежегодно инсульт случается почти у полумиллиона человек. Более половины из них теряют бытовую независимость. Поэтому правильный подбор препаратов, борьба с последствиями и реабилитация становится важной задачей на многие годы.
Инсульт и реабилитация
Инсульт — острое заболевание, которое связано с нарушением кровообращения и проявляется такими симптомами со стороны нервной системы как:
- двигательные, речевые, чувствительные, координаторные, зрительные и другие нарушения;
- общемозговые нарушения: изменения сознания, головная боль, рвота более 24 часов;
- летальный исход в короткий промежуток времени.
Выделяют 2 основные формы инсульта:
- ишемическую (когда какая-то часть мозга перестает получать кислород по разным причинам, например, закупорка просвета сосуда тромбом);
- геморрагическую (при разрыве сосуда кровь пропитывает мозговую ткань и возникает нетравматическое повреждение или субарахноидальное кровоизлияние).
Реабилитация после инсульта начинается как можно раньше. Комплексный подход в лечении сочетает в себе лекарственную терапию, физиопроцедуры, тренировки по восстановлению утраченных функций. В фармакотерапии выделяют 3 основных направления:
- профилактика рецидива, то есть повторного инсульта. Обычно у 1 из 10 человек случается повторный инсульт в первый год;
- лечение отдельных симптомов;
- патогенетическое лечение.
Профилактика повторного инсульта
Причины, приведшие к возникновению инсульта, чаще всего никуда не исчезают и продолжают действовать на человека. От их силы и сочетаний зависит риск повторного инсульта. Профилактика повторного инсульта называется вторичной. Список состояний, на которые обращают внимание в первую очередь:
- артериальная гипертензия — главный фактор риска развития инсульта. Она увеличивает его риск в 5 раз;
- сахарный диабет;
- курение;
- ишемическая болезнь сердца (риск растет в 2-4 раза);
- мерцательная аритмия (повышает риск в 3-5 раз);
- гиперлипидемия (высокие цифры «плохого» холестерина);
- тромбоцитоз;
- избыточный вес.
Соответственно необходима коррекция этих состояний и приведение их в норму для снижения риска повторного инсульта. Лекарственная терапия только часть лечения. Важны диета, физкультура, отказ от вредных привычек.
Антигипертензивные препараты
Артериальное давление рекомендуется снижать, даже если оно повышено совсем незначительно или в пределах нормы: «верхнее» 120-139 мм.рт.ст, «нижнее» 80-89 мм.рт.ст. Так снижение на 5 мм.рт.ст. помогает снизить развитие инсульта на 30%.
 В профилактике повторного инсульта важны диета, физкультура, а также отказ от вредных привычек.
В профилактике повторного инсульта важны диета, физкультура, а также отказ от вредных привычек.
Преимущество одних групп антигипертензивных препаратов над другими не доказано. Врачу при назначении приходится учитывать индивидуальные особенности пациента, сочетаемость с другими препаратами, минимизацию побочных эффектов. При этом для пациентов после инсульта важно не только снизить давление, но и максимально его стабилизировать, пусть даже чуть выше целевых значений. Для этого используют:
- Амлодипин — пролонгированные препараты антагонистов кальция;
- Периндоприл, Диротон, Ренитек — ингибиторы ангиотензин-превращающего фермента;
- Лозап, Козаар, Валсартан — сартаны, блокаторы ангиотензиновых рецепторов;
- Гипотиазид, Индап — мочегонные препараты.
Препараты препятствующие тромбообразованию
При различных аритмиях повышается риск тромбообразования и возникновение инсультов до 4 раз. Для профилактики этих состояний могут использоваться антикоагулянты и антиагреганты:
- Варфарин;
- Тромбо АСС;
- Плавикс;
- Курантил.
Прием этой группы препаратов обычно длительный, можно сказать, что пожизненный.
Статины
Помогают не только бороться с атеросклерозом, высокими цифрами холестерина, но и стабилизируют поверхность уже сформировавшихся бляшек, снижают уровень воспаления в сосудистой стенке, что также уменьшит риск тромбоза:
- Мертенил;
- Аторис;
- Вазилип.
Подробнее о статинах в статье.
Борьба с последствиями
Лечение гипертонуса мышц
Спастичность мышц проявляется при попытке пассивного движения в конечности. Цели полностью убрать спазм может и не быть, так как некоторые пациенты используют это мышечное напряжение как элемент стабильности при движении. Проблему это представляет у лежачих пациентов, когда спазмы вызывают боль, мешает реабилитации и уходу.
 Спазмы у лежачих вызывают боль и мешают реабилитации
Спазмы у лежачих вызывают боль и мешают реабилитации
Для местного устранения спазма внутримышечно могут вводиться препараты нейротоксинов:
- Ботокс;
- Диспорт;
- Ксеомин.
Антиспастические средства:
- Сирдалуд (миорелаксант центрального действия);
- Баклосан (миорелаксант центрального действия);
- Мидокалм (миорелаксант центрального действия);
- Реланиум.
Прием начинается с минимальной дозы препарата и постепенно увеличивается до достижения эффекта или до первых побочных явлений. Лечение этих симптомов помогает в лечебной физкультуре и предотвращает развитие контрактур в суставах.
Коррекция мозговых функций
Слабоумие может развиваться у примерно половины перенесших инсульт. В течение первых 6 месяцев риск деменции самый высокий, также он может сохраняться в течение нескольких лет.
Используются ноотропные и нейропротекторные препараты:
- Церебролизин, проводится месячными курсами внутримышечных инъекций 2-3 раза в год;
- Пирацетам, Ноотропил, Луцетам;
- Фенотропил курсами до 3 месяцев.
А также препараты других групп активно применяющиеся при различных неврологических проблемах: Мемантин, Кавинтон.
Лечение постинсультной депрессии
С постинсультной депрессией разной степени выраженности сталкивается 2/3 пациентов. Требования к антидепрессантам сочетают в себе минимум побочных эффектов, так как обычно есть множество других сопутствующих заболеваний. Также нужен легкий стимулирующий эффект, так как у большинства пациентов развивается астения. Для этой цели могут подойти селективные ингибиторы обратного захвата серотонина:
- Паксил;
- Прозак;
- Феварин.
Эффект обычно наступает через 2 недели. Отменять препараты необходимо постепенно.
Постинсультные боли
Ощущения по типу жжения от ледяной воды возникают после поражения участков мозга, отвечающих за болевую чувствительность. Для лечения используют комбинации перечисленных выше антидепрессантов с антиковульсантами:
- Лирика;
- Финлепсин;
- Тебантин.
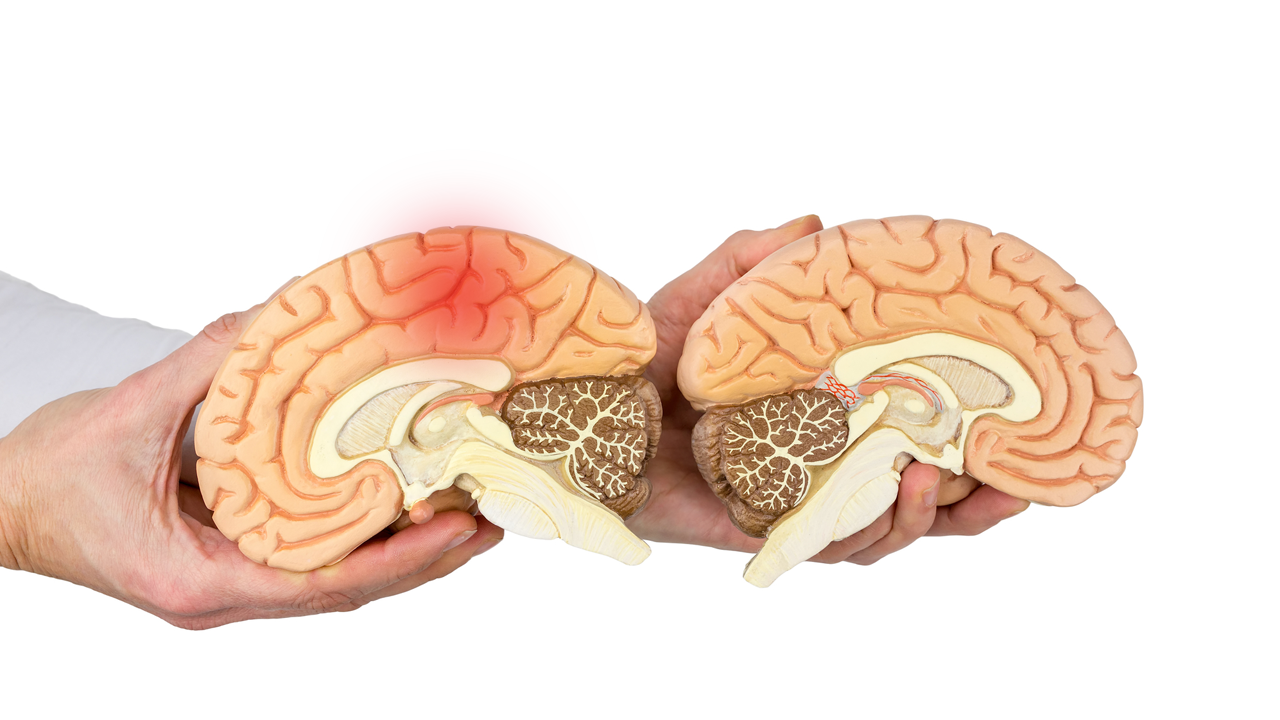 Постинсультные боли возникают после поражения некоторых участков головного мозга.
Постинсультные боли возникают после поражения некоторых участков головного мозга.
В дополнение к лекарствам может использоваться метод транскраниальной электростимуляции.
Патогенетическое лечение
К препаратам, влияющим на механизмы развития неврологических проблем в постинсультном периоде, можно отнести нейропротекторы и антиоксиданты:
- Милдронат;
- Церебролизин;
- Актовегин;
- Тиоктовая кислота;
- Кортексин.
Вывод
Список препаратов, которые, как может показаться, могут быть показаны после инсульта огромен. Важны не сами препараты по отдельности, а комплекс мероприятий. Вводить новые препараты или отменять должен доктор, чтобы лечение было эффективным и безопасным. Также желательно узнать прогноз и ставить реалистичные цели по восстановлению, так как объем поражения мозга может накладывать значительные ограничения независимо от интенсивности реабилитации.
Литература:
- КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ “ДИАГНОСТИКА И ТАКТИКА ПРИ ИНСУЛЬТЕ В УСЛОВИЯХ ОБЩЕЙ ВРАЧЕБНОЙ ПРАКТИКИ, ВКЛЮЧАЯ ПЕРВИЧНУЮ И ВТОРИЧНУЮ ПРОФИЛАКТИКУ” 2013
- Кожинова А.В., Левин О.С. ФАРМАКОТЕРАПИЯ БОЛЬНЫХ, ПЕРЕНЕСШИХ ИШЕМИЧЕСКИЙ ИНСУЛЬТ, В ПЕРИОД РЕАБИЛИТАЦИИ//Современная терапия в психиатрии и неврологии 2015 №1
Источник
Программа реабилитации после инсульта направлена на то, чтобы восстановить деятельность головного мозга. Процесс такого восстановления сложный, включает в себя целый ряд терапевтических методов и медикаментозных средств. Витамины играют ключевую роль в этом процессе.
Что необходимо для восстановления
Восстановительные мероприятия после инсульта разделяют на 3 группы в зависимости от времени их проведения:
- Ранние восстановительные мероприятия. Проводят в первые 6 месяцев от обнаружения заболевания.
- Поздние восстановительные мероприятия. Приходятся на второе полугодие реабилитационного периода.
- Отдаленные восстановительные мероприятия. Проводятся начиная с года и позже.
Все 3 реабилитационных этапа предполагают строгое соблюдение рекомендаций доктора, наблюдающего пациента.
Что назначают при инсультах
Основные назначения при инсульте — это препараты, влияющие на обменные процессы в тканях головного мозга и кровеносных сосудах. При нарушении кровообращения головного мозга крайне важно не дать развиться застойным явлениям. Методы реабилитации подбираются лечащим врачом индивидуально, они основаны на особенностях течения болезни у каждого пациента.
Исходя из типов поражений, вызываемых этой болезнью, все прописываемые препараты можно разделить на 3 основные группы:
- Препараты, снижающие давление (гипотензивные).
- Препараты, снимающие спазмы (спазмолитики).
- Средства для нормализации сердечной деятельности, повышения тонуса сосудов и противоотечные.
Викасол

Если инсульт уже произошел, крайне важно не допустить последующих кровотечений. Викасол содержит витамин К, который способствует предотвращению новых кровотечений, и потому назначается лечащим врачом во время проведения восстановительной терапии.
При угрозе повторного мозгового кровоизлияния в ранний реабилитационный период лечащий врач может назначить инъекции Викасола по 1 мл с максимальным интервалом в 8 часов.
Витамины группы В: Н ейровитан, Нейробион и аналоги
Современная медицина имеет на вооружении такие витамины, как Нейровитан и Нейробион. В группе витаминов В это наиболее часто применяемые витамины после инсульта.
Нейровитан и его аналоги включают в себя исчерпывающий набор витаминов группы В:
- октотиамин;
- рибофлавин;
- цианокобаламин;
- пиридоксин.
Препарат не предназначен для острой стадии болезни, поскольку выпускается в виде таблеток. От инсульта в острой стадии применяются другие препараты, выпускаемые в форме инъекций.
Необходимая суточная доза приема определяется индивидуально, исходя из физических показателей пациента и степени тяжести перенесенного инсульта. Суточный прием препарата при инсульте может варьироваться от 1 до 4 таблеток.
Витамины группы В стимулируют мозговую деятельность, что крайне важно для поэтапного восстановления функций организма после перенесенного заболевания.
При приеме препарата могут возникнуть побочные явления и аллергические реакции. Если пациент ощущает жжение слизистой или на роговице глаз, тошноту и сухость во рту, повышение температуры, нарушение привычного диапазона давления и сердечного ритма, следует как можно скорее проконсультироваться с лечащим врачом.
Комплексный препарат Аевит
Аевит — витаминный комплекс, включающий в себя ацетат альфа-токоферола и ретинол. Эти соединения служат антиоксидантами и иммуномодуляторами. Аевит стимулирует кровообращение в капиллярах, способствуя тем самым восстановлению нейронных связей.
Применение Аевита имеет ограничения. Его не назначают в случае тяжелых почечных патологий, гипертиреоза, инфаркта, а также при индивидуальном негативном восприятии компонентов препарата.
При применении Аевита в форме инъекций курс терапии длится до 20 до 40 дней с дозировкой 1 ампула в сутки. В капсульной форме препарат назначают месячным курсом по 1 капсуле в сутки.
В большинстве случаев Аевит хорошо переносится, но если возникают побочные явления, они требуют пристального внимания. Аевит может вызывать диарею, тошноту и рвоту, воспаление желудочно-кишечного тракта, себорею или алопецию (выпадение волос), обострение заболеваний желчного пузыря и печени. При возникновении таких проявлений необходимо немедленно прекратить прием препарата и обратиться к доктору.
Гомеопатия, БАДы и прочие средства

Гомеопатические препараты и БАДы не являются признанными официальной медициной средствами для лечения нарушений кровообращения головного мозга. Если пациент замечает улучшение общего самочувствия при принятии такого препарата, можно продолжать прием, но только по назначению врача, который наблюдает больного на этапе реабилитации.
Наиболее часто применяемые гомеопатические средства, влияющие на состояние сосудов:
- Эскулюс композитум;
- Убихинон композитум;
- Церебрум композитум.
Вопреки традиционной практике применения только одного гомеопатического лекарства, лечение инсульта предполагает использование комплексных препаратов.
БАДы не являются официально проверенными препаратами для лечения. Их свойства не доказаны, а потому они не могут применяться для реабилитации после такого сложного и опасного заболевания, как инсульт. Их использование в комплексной терапии может в лучшем случае оказаться бесполезным, в худшем — нанести пациенту вред.
Особенности питания
Чтобы повысить положительный эффект от лечебных восстановительных процедур и приема лекарственных средств после инсульта, необходимо контролировать питание пациента.
Насыщенные углеводами и жирами продукты провоцируют повышение уровня холестерина в организме. Холестериновые бляшки, образование которых провоцируется неправильным питанием, влияют на состояние сосудов и сужают их, что может привести к скачкообразному повышению кровяного давления и повторному инсульту.
Организация правильного питания пациента после инсульта нацелена на то, чтобы свести к минимуму употребление углеводных и жирных блюд, при этом максимально расширив рацион продуктами, богатыми витаминами, микроэлементами и минералами, участвующими в восстановительных процессах.
Рекомендуется:
- Съедать суточный рацион небольшими порциями, распределив прием пищи на 4-5 раз.
- Не превышать суточную норму, которая составляет в среднем 2500 ккал.
- Отдавать предпочтение продуктам с антиоксидантными свойствами, имеющим в составе полезные кислоты, укрепляющие стенки кровеносных сосудов и капилляров.
Составление диеты
Диета в реабилитационный период основывается на:
- ограничении объемов потребляемой жидкости (до 1,2 л в сутки);
- сокращении соли, перца и других раздражающих выделительную и сердечно-сосудистую систему продуктов.
Под запретом также будет употребление черного чая и кофе. Их можно заменить зеленым чаем с мятой, отваром плодов шиповника. Кисло-молочные продукты допустимы только в том случае, если они не вызывают вздутия кишечника и хорошо переносятся пищеварительной системой.
Любые продукты, вызывающие запоры, следует исключить из рациона.
Предпочтение рекомендуется отдавать салатам из свежих овощей, легким супам, блюдам из мяса и овощей, приготовленным на пару с минимальным добавлением соли и острых специй.
Источник
