Появление систолического шума при инфаркте миокарда
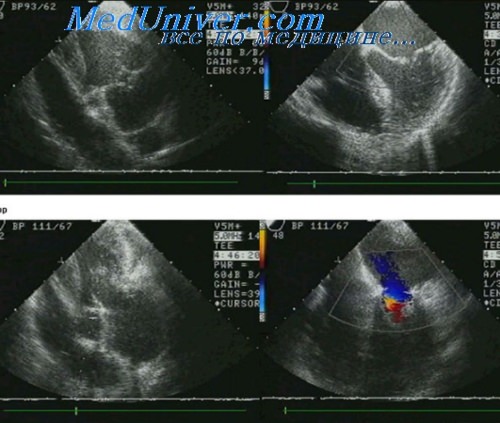
Появление систолического шума при инфаркте миокарда. Разрыв межжелудочковой перегородки, папиллярных мышц
Дифференциальная диагностика вновь возникшего систолического шума у пациентов с ОИМ касается разрыва МЖП или папиллярных мышц, их дисфункции, острой обструкции ВОЛЖ и трения перикарда. После физикального обследования ЭхоКГ является следующей неинвазивной диагностической процедурой для всех больных с вновь появившимися шумами, особенно с нестабильной гемодинамикой. Дефект МЖП, связанный с инфарктом, диагностируется на основании определении разрыва перегородки и шунта слева направо.
Дефект всегда локализуется в области истонченного миокарда с признаком дискинезии. Диагноз может быть подтвержден при двухмерной ЭхоКГ. Это исследование показано небольшой группе больных с субоптимальной визуализацией при прекордиальном исследовании. Пиковую скорость через разрыв, измеренную с помощью ИВ допплерографии, можно использовать для оценки систолического давления в ПЖ. Когда разрыв локализуется в нижней части МЖП, что обычно бывает при ИМ ПЖ, прогноз неблагоприятный. При нижнесептальном разрыве МЖП может быть «ползучий» сброс; разрыв в переднеапикальной части МЖП может распространяться на свободную стенку ЛЖ.
Острая митральная регургитация — другая важная причина систолического шума. Она может быть обусловлена:
(а) общим и локальным ремоделированием ЛЖ;
(б) дисфункцией папиллярных мышц;
(в) частичным или полным разрывом папиллярных мышц;
(г) острым передиесистолическим движением МК. Для оптимального лечения важно распознать причину ишемической MP, поскольку разрыв папиллярных мышц служит показанием для экстренного протезирования МК или реконструктивной операции. MP, связанная с дисфункцией папиллярных мышц или дилатацией фиброзного кольца МК, может уменьшаться после снижения постнагрузки и/или реваскуляризации миокарда. Больных с MP, обусловленной острым передиесистолическим движением МК, лечат инфузионной терапией, введением бета-адреноблокаторов и селективных а-агонистов.

Разрыв папиллярных мышц. С вовлечением МК является самым тяжелым осложнением с точки зрения гемодинамики. Обычно у этих пациентов имеет место небольшой ИМ в бассейне правой КА или огибающей КЛ. Поскольку заднемедиальная папиллярная мышца кровоснабжается из одной КА (тогда как переднелатеральная мышца имеет двойное кровоснабжение), разрыв заднемедиальной папиллярной мышцы встречается чаще. ЭхоКГ лучший метод диагностики дисфункции и разрыва папиллярных мышц Разрыв папиллярных мышц может быть частичным или полным. Тяжесть MP оценивается с помощью допплерографии.
Поскольку больные с тяжелой митральной регургитацией обычно декомпенсированы, может быть показана ЧПЭхоКГ для подтверждения диагноза и оценки тяжести MP. После диагностики разрыва папиллярных мышц выполняют протезирование МК пожизненным показаниям с рсваскуляризацп-ей миокарда или без нее. Ишемическая MP при хроническом ремоделировании ЛЖ будет рассмотрена далее. Менее известной, но клинически важной является острая динамическая обструкция ВОЛЖ, приводящая к появлению нового систолического шума и нестабильности гемодинамики.
Обструкция ВОЛЖ связана с компенсаторной гиперкинезией задней и нижнелатеральной стенок ЛЖ, приводящей к переднесистолическому движению створок МК, вызывающему MP и обструкцию, что часто наблюдается при ИМ передней стенки у пожилых женщин, у которых имеется гипертрофии базального отдела МЖП, обусловленная ЛГ. Все это также было отмечено у 33% больных с синдромом шаровидной верхушки. У больных с острой обструкцией ВОЛЖ может развиться нестабильность гемодинамики, включая шок и отек легких. Самым обоснованным методом лечения служит перфузионная терапия, b-АБ, а-агонисты, отказ от вазодилататоров и инотропных препаратов.
Это состояние нечасто можно встретить в послеоперационном периоде у больных, получающих лечение инотропными препаратами.
– Также рекомендуем “Разрыв свободной стенки сердца – псевдоаневризма. Истинная аневризма и тромбоз левого желудочка”
Оглавление темы “Эхокардиография при сердечной недостаточности и ишемической болезни сердца”:
1. Оценка диастолической функции. Оценка по ЭхоКГ диастолической функции сердца
2. Классификация диастолической дисфункции сердца. Нормальный тип диастолического наполнения
3. Легкая диастолическая дисфункция – 1-й степени. Умеренная диастолическая дисфункция – 2-й степени
4. Тяжелая диастолическая дисфункция – 3-й степени. Рестриктивное наполнение желудочка
5. Применение оценки диастолической функции. Значение ЭхоКГ диастолической функции миокарда
6. Эхокардиография при сердечной недостаточности. Объем левого желудочка
7. Эхокардиография при ишемической болезни сердца. Суммарный индекс подвижности стенок (WMSI)
8. Эхокардиография при остром инфаркте миокарда. Механические осложнения инфаркта миокарда
9. Появление систолического шума при инфаркте миокарда. Разрыв межжелудочковой перегородки, папиллярных мышц
10. Разрыв свободной стенки сердца – псевдоаневризма. Истинная аневризма и тромбоз левого желудочка
Источник
Какое давление при инфаркте миокарда у женщин
Главный симптом инфаркта миокарда — это боль в области сердца. По данным различных авторов, в первые сутки заболевания болевой синдром наблюдается у 82 — 97,5 % больных. Боль имеет характер такой же, что и при стенокардии, но часто отличается тяжестью, продолжительностью и отсутствием реакции от использования нитроглицерина.
Чтобы избежать развития патологии сердца, следует уже в юном возрасте начать принимать меры. В качестве профилактики первичного и вторичного типа выступает:
- отказ от курения;
- физическая активность;
- редкое потребление алкоголя;
- правильное питание;
- наблюдение за холестерином и сахаром в крови;
- употребление препаратов «Аспирин» или «Гепарина» при повышенном риске.
Разновидности шумов
Систолические шумы в зависимости от природы их происхождения разделяют на функциональные и органические.
1) Функциональные не имеют никакого отношения к патологиям сердца и вызываются сторонними заболеваниями. Их тембр, как правило, мягкий и имеет небольшую интенсивность. Функциональные шумы усиливаются при нагрузках и могут очень слабо прослушиваться в состоянии покоя. Они не выходят за пределы зоны сердца и не резонируют с органами и тканями, которые расположены по соседству.
Происхождение функциональных шумов связано с особенностями строения легочной артерии у детей и ее близким расположением к передней поверхности грудной клетки. В таких случаях звуковые проявления называют пульмональными и прослушиваются над легочной артерией. Кроме того, функциональные звуковые колебания могут возникать из-за нарушения вегетативной регуляции, а также из-за дистрофии сердечной мышцы. Они прослушиваются на верхушке сердца. Также причинами шумов могут стать сдавливание крупных кровеносных сосудов вилочковой железой и анемия.
2) Органические, в отличие от функциональных, возникают вследствие неправильной работы сердца. Их провоцирует клапанный или септальный дефект межпредсердной или межжелудочковой сердечной перегородки. Тембр у таких шумов отличается резкостью, громкостью и продолжительностью. Колебания звука выходят за пределы сердечной зоны и отдаются в межлопаточной и подмышечной областях.
Органические шумы характеризуются несколькими акустическими явлениями:
- систолическими шумами ранней стадии;
- шумами голосистолического типа;
- средне-поздними шумами;
- шумами среднесистолического типа.
Инфаркт миокарда: симптомы, причины, лечение, первая помощь
Чаще всего боль при инфаркте миокарда носит сжимающий, давящий, сковывающий характер, локализуется в предсердной области, иррадиирует, как правило, в левое плечо, или руку, шею, нижнюю челюсть, а также в межлопаточную область. Иногда она распространяется сразу на несколько областей. Встречается иррадиация и в другие участки тела, в правую половину груди или правое плечо и правую руку, в эпигастральную — надчревную область, и другие более отдаленные участки.
Характерным симптомом инфаркта миокарда считается status anginosus, — резко выраженный и продолжительный синдром стенокардии, который характеризуется болью за грудиной. Бывает боль и в области верхушки. Нередко боль локализуется в надчревной области (status gastralgicus), в правой половине грудной клетки, а бывает захватывает полностью переднюю поверхность грудной клетки.
Продолжительность и интенсивность приступа очень разнообразны. Боль бывает кратковременной или же продолжительной (более 24 часов). Изредка болевой синдром характеризуется одним — но продолжительным и интенсивным приступом. А иногда возникает несколько приступов один за другим с постепенно нарастающими силой боли и длительностью.
Бывает, так, что боль имеет слабо выраженный характер. Практически любой приступ стенокардии и даже атипичный болевой синдром у пациента, имеющего факторы риска ишемической болезни сердца (особенно если их несколько) должен вызвать у врача подозрение на возможный инфаркт миокарда. Остальные клинические признаки и симптомы болезни, электрокардиограмма, лабораторные исследования в состоянии подтвердить или же отвергнуть это предположение.
Есть основания полагать, что летальность при инфаркте миокарда имеет прямую связь с болью — ниже, чем менее длительный и выраженный возникает болевой приступ. Интенсивный и длительный приступ чаще бывает при распространенных поражениях, при которых, разумеется, и летальность выше.
Болевой приступ сопровождают ряд симптомов, как общая слабость, для начала приступа характерно возбуждение, которое затем сменяется чувством страха, выраженной подавленностью, появляется бледность, иногда потливость. Часто наблюдается одышка.
Отмечается бледность кожи разной степени выраженности, цианоз видимых слизистых оболочек, акроцианоз, тахипноэ. Характерна тахикардия, отличающаяся стойкостью и не связанная с повышением температуры. Реже отмечается брадикардия — обычно преходящая и кратковременная, если она не вызвана нарушением проводимости, которая затем сменяется нормальной частотой сокращений, либо переходит в тахикардию.
Очень распространенными симптомами являются различные виды аритмии деятельности сердца, которые вляют на характер пульса и на аускультативную картину сердца. Вообще-то аритмии относятся к осложнениям инфаркта миокарда, однако они встречаются настолько часто (при мониторном наблюдении в 85-90 % случаев ), что возникновение их при инфаркте позволяет считать аритмии характерным симптомом болезни.
Любой сердечный приступ потенциально может означать начало инфаркта миокарда. Жизнедеятельность всех внутренних органов, в том числе и сердца, обеспечивается кровообращением.
Кровеносные сосуды и кровь, это транспортная система, которая снабжает ткани кислородом, питательными веществами и строительными материалами, а также выводит продукты распада.
Внезапное прекращение кровоснабжения отдельного тканевого участка органа и возникшие последствия называются инфарктом. Вследствие этого, в обескровленном участке нарушаются физиологические процессы, накапливаются продукты распада, это приводит к некрозу (отмиранию).
Факторами, провоцирующими возникновение инфаркта миокарда, являются физические и психологические нагрузки, при которых увеличивается частота сердечных сокращений, усиленная мышечная работа резко повышает потребность сердца в кислороде.
Инфаркт миокарда — некроз (омертвение) сердечной мышцы в результате остро возникшего и резко выраженного дисбаланса между потребностью миокарда в кислороде и его доставкой (греч. infarcere — фаршировать). Ранее было принято деление инфаркта миокарда на трансмуральный (некроз всей толщи миокарда) и нетрансмуральный.
Наиболее частые симптомы инфаркта миокарда: инфаркт миокарда возникает в промежутке от 6 до 12 ч, что связывают с увеличением активности симпатической нервной системы в эти часы.
Распространённость симптомов инфаркта миокарда
Распространённость симптомов инфаркта миокарда в среднем составляет около 500 на 100 000 мужчин и 100 на 100 000 женщин. В США происходит около 1,3 млн нефатальных инфарктов миокарда в год. Преобладающий возраст возникновения первых призраков инфаркта миокарда 40-70 лет, преобладающий пол мужской (мужчины и женщины старше 70 лет заболевают одинаково часто).
Патоморфология инфаркта миокарда при наличии первых симптомов
Чтобы определить инфаркт миокарда при микроскопическом исследовании в зоне инфаркта морфологическая картина зависит от срока ишемии. На ранних сроках выявляются первые признаки перераспределения крови и потеря исчерченности мышечных волокон, а на поздних определяется зона некроза, различная в зависимости от срока давности возникновения процесса.
Наиболее типичен симптом инфаркта миокарда: коагуляционный некроз. При нетрансмуральном инфаркте и частичном восстановлении кровотока в поражённой артерии, а также по периферии обширного некроза обнаруживают миоцитолиз. Через 3-5 дней в зоне некроза миокарда выявляют скопление макрофагов и пролиферацию фибробластов.
Тромбоз венечной артерии — первый признак инфаркта миокарда
Наиболее частый первый симптом инфаркта миокарда — тромбоз венечной артерии, развившийся на фоне атеросклеротических изменений (до 90% всех случаев). Реже признаки инфаркта миокарда могут возникать и в результате других причин.
Характер фиброзной бляшки — симптом инфаркта миокарда
В возникновении первых признаках инфаркта миокарда на сегодняшний день основное значение придают характеру фиброзной бляшки в венечной артерии и склонности к её разрыву, а не степени сужения просвета сосуда. Считают, что наиболее склонны к разрыву бляшки со следующими характерными симптомами:
- Бляшки с объёмом ядра более 30-40% от общего их объёма.
- Так называемые «мягкие» бляшки с недостаточным количеством коллагена, значительным количеством внеклеточных липидов и жидкого холестерина в ядре при инфаркте миокарда.
- Бляшки с более тонкой капсулой и с меньшим количеством коллагена в ней могут быть первым признаком инфаркта миокарда.
- В механизме разрыва капсулы бляшки, по-видимому, имеет значение воспалительная реакция с участием макрофагов, приводящая к повреждению капсулы бляшки.
При разрыве капсулы фиброзной бляшки при инфаркте миокарда её содержимое вступает в контакт с кровью, в результате чего происходит агрегация тромбоцитов, активизируется свёртывающая система крови. Присоединение фибрина и эритроцитов формирует полноценный тромб. Существенное значение для того, чтобы определить инфаркт миокарда имеют при этом состояние сосудистого тонуса и различные сосудосуживающие факторы.
Основная жалоба больных на симптом инфаркта миокарда при определении заболевания: боль в грудной клетке продолжительностью более 15-20 мин, не купируемая нитроглицерином.
Боль при инфаркте миокарда — первый признак
Симптом боли локализуется чаще за грудиной при инфаркте миокарда. При распространённом инфаркте миокарда боль может иррадиировать на обе руки, охватывать одновременно спину, надчревную область, шею и нижнюю челюсть. Характер первого признака: боли может быть самым различным. Наиболее типичным считают симптомы сжимающей, распирающей, сдавливающей, жгучей боли при инфаркте миокарда.
Первые признаки безболевого инфаркта миокарда наблюдают у 10-25% больных.
Другие симптомы при инфаркте миокарда
Другими признаками инфаркта миокарда могут быть одышка, потливость, тошнота, боли в животе (часто при инфаркте миокарда нижней стенки левого желудочка), головокружение, эпизоды кратковременной потери сознания, резкое снижение АД, внезапно возникшая аритмия. У пожилых людей, а также у больных сахарным диабетом первые симптомы инфаркта миокарда могут проявляться внезапно возникшей слабостью или кратковременной потерей сознания без чёткого описания боли.
При расспросе больного с признаками инфаркта миокарда в анамнезе нередко выявляют провоцирующие факторы (например, значительное физическое перенапряжение или эмоциональный стресс незадолго до возникновения инфаркта миокарда).
Как определить инфаркт миокарда по частоте сердечных сокращений
При первых признаках инфаркта миокарда нижней стенки левого желудочка в начальные часы ЧСС составляет 50-60 в минуту с возможной последующей выраженной брадикардией. Симптомы постоянной синусовой тахикардии при инфаркте миокарда в первые 12-24 ч может свидетельствовать о неблагоприятном прогнозе (высокая вероятность смертельного исхода).
Определяем инфаркт миокарда по артериальному давлению
АД может быть повышенным в связи с гиперкатехоламинемией, страхом больного или симптоматической болью. Снижение АД при инфаркте миокарда развивается из-за наличия сердечной недостаточности, а также при вовлечении миокарда правого желудочка. У больных с артериальной гипертензией АД может временно нормализоваться. Кроме того, нередко во время осмотра можно выявить симптомы: бледность кожных покровов, холодные конечности, потливость, набухание шейных вен.
Болезнь инфаркт у женщин: симптомы, профилактика
На запущенных стадиях патологии систолический шум является проявлением аортального стеноза, а также признаком развития митральной недостаточности. Это заболевание характеризуется сужением отверстия аорты из-за сращивания створок клапана. Патология затрудняет кровоток внутри сердца и с годами может привести к митральному пороку и аортальной недостаточности.
Предрасположенность аортального аппарата к кальцинации на фоне стеноза в таком случае лишь усугубляет ситуацию. Кроме того, прогрессирующий аортальный стеноз приводит к перегрузке левого желудочка сердца, из-за чего мозг и сердечная мышца начинают страдать от нехватки питательных веществ и кислорода. Все эти нарушения в работе сердечно-сосудистой системы сопровождаются систолическими проявлениями, по которым их гораздо легче диагностировать.
Сердечные шумы также зачастую возникают при аортальной недостаточности, которая может развиваться на фоне эндокардита, ревматизма, сифилиса, ишемической болезни и красной волчанки системного типа. Эта патология сводится к тому, что деформированный клапан не имеет возможности закрыться полностью и провоцирует образование турбулентных потоков крови в области сердца.
Спровоцировать возникновение систолического шума также может стеноз в области легочной артерии. Патология является распространенной и встречается у 8–12 % пациентов с пороками сердца. Сопровождающие ее сердечные шумы, как правило, резонируют в области сосудов шеи и прослушиваются в ходе диагностики.
Гораздо реже систолический шум является следствием стеноза трехстворчатого клапана, который развивается по причине ревматической лихорадки. Помимо акустических проявлений, заболевание выражается такими симптомами:
- дискомфортом в верхней правой части живота и в области шеи;
- пониженной температурой кожи наряду с нормальной температурой тела;
- усталостью, упадком сил.
Среди причин систолического шума у детей следует в первую очередь отметить дефект межпредсердной перегородки. Эта патология подразумевает отсутствие участка ткани межпредсердной перегородки, что ведет к аномальному сбросу крови. При этом величина этого сброса зависит от габаритов дефекта и эластичности левого и правого желудочков сердца.
Спровоцировать появление акустического явления также может легочный венозный возврат, который наблюдается у ребенка при нарушениях в процессе формирования легочных вен. В таких случаях эти сосуды сращиваются с правым предсердием и сообщаются с ним напрямую.
Коарктация аорты, при которой происходит ее сегментарное сужение, может проявляться систолическим шумом, возникающим из-за затруднения кровотока в этой области. Патология относится к категории сердечных пороков, и если ее не лечить в детском возрасте, сегментарный просвет с годами будет только уменьшаться. Избавиться от коарктации аорты можно только хирургическим путем.
Открытый артериальный порок сердца может стать причиной появления систоло-диастолического шума у ребенка. Патология заключается в том, что сосуд, напрямую связывающий легочную артерию с нисходящей аортой, понемногу шунтирует кровь из большого в малый круг кровообращения. При нормальном развитии ребенка этот сосуд перекрывается в первые несколько дней после рождения и надобность в нем отпадает навсегда.
Дефект перегородки между желудочками сердца также выражен акустическими проявлениями. Патология наблюдается в изолированном виде, но нередки случаи, когда она является частью более серьезных пороков сердца.
Практика показывает, что акустические проявления функционального и органического типов наблюдается у 30–40 % всех новорожденных детей. Это вовсе не свидетельствует о наличии у них каких-либо пороков сердца и объясняется другими факторами. Дело в том, что у многих детей на момент рождения сердечно-сосудистая система еще до конца не сформирована и продолжает развиваться вне утробы матери.
Если у новорожденного существуют сердечные патологии, то выявить их можно при помощи эхокардиографии и ЭКГ. Судить же о болезнях сердца по наличию акустических проявлений в этом возрасте не имеет смысла.
Острая сердечная недостаточность после инфаркта миокарда развивается довольно часто, ее тяжесть обычно пропорциональна размерам инфаркта миокарда. При небольших инфарктах, несмотря на небольшие зоны нарушения локальной сократимости, общая сократимость левого желудочка может почти не страдать за счет компенсаторной гиперкинезии неповрежденного миокарда. К факторам риска кардиогенного шока относятся:
- инфаркт миокарда в анамнезе,
- пожилой возраст,
- женский пол,
- сахарный диабет,
- передняя локализация инфаркта.
Классификация
Киллип с соавт. выделили четыре класса острой сердечной недостаточности при инфаркте миокарда. По их данным, смертность при кардиогенном шоке (класс IV по Киллипу) составила 81%. В исследовании GUSTO-I 30-дневная смертность при кардиогенном шоке была 58%, частота этого осложнения составила 0,8.
По классификации Форрестера в зависимости от сердечного индекса и ДЗЛА выделяют четыре гемодинамических типа. Смертность возрастает от I типа к IV типу. Тип II – это сердечная недостаточность без шока. При типе III может быть гиповолемия, в таком случае эффективна инфузия жидкости. Тип IV – это кардиогенный шок. При типе IV смертность составляет примерно 50%, однако эти данные получены в основном до широкого распространения тромболизиса.
| Тип | ДЗЛА, мм рт. ст. | Сердечный индекс, л/мин/м2 | Больничная смертность, % |
|---|---|---|---|
| I | Adblock |
Источник
