Первичное чкв при остром инфаркте

Первичное чрескожное вмешательство (ЧКВ) при инфаркте миокарда
Первые сообщения о применении первичного чрескожного вмешательства (ЧКВ) с целью коронарной реперфузии при ИМ пST появились в 1983 г. В сериях наблюдений было продемонстрировано, что первичное ЧKB является безопасным и эффективным средством восстановления антеградного кровотока в инфаркт-ассоциированной артерии у пациентов с ИМ пST.
Потенциальные преимущества перед системным тромболизисом стали основанием для проведения ряда рандомизированных исследований по сравнению указанных подходов к лечению. Было показано, что первичное ЧKB (если оно быстро выполнено опытным специалистом) эффективнее тромболизиса. Метаанализ 23 рандомизированных исследований с участием 7739 больных выявил значительно меньшую частоту ранней смерти (0,7% против 0,9%, р=0,0002) при первичном ЧKB.
Процедура также позволяла статистически достоверно снизить частоту нефатального ре-инфаркта (3% против 7%, р<0,0001) и риск инсульта (1% против 2%, р=0,0004). При этом в группе ЧKB отмечалось увеличение риска массивного кровотечения из места пункции артерии. Однако при помощи новых комбинаций антитромботических режимов или при использовании для артериального доступа лучевой артерии этот риск можно снизить.
Преимущества чрескожного вмешательства (ЧКВ) перед системным тромболизисом
Считается, что польза первичного чрескожного вмешательства (ЧКВ) объясняется в основном более высокой частотой открытия инфаркт-ассоциированной артерии (90-95% при первичном ЧKB против 30-40% при использовании стрептокиназы и 50-60% – при применении фибринспецифичных препаратов).
Кроме того, поддержание проходимости артерии, лечение причинной атеросклеротической бляшки ведет к снижению риска ре-инфаркта и повторных вмешательств, что способствует снижению общего риска всех ишемических и механических осложнений. Низкая частота инсульта (в особенности геморрагического) также ведет к снижению смертности в группе первичного ЧKB.
До 20% пациентов могут иметь противопоказания к системному троболизису, и в этой подгруппе у большинства пациентов может быть проведено первичное ЧKB. И, наконец, поскольку успешное первичное ЧKB ведет к значительному уменьшению повреждения миокарда и снижению частоты ишемических осложнений, этих больных можно выписать раньше, чем тех, которые получали только тромболитическую терапию.
В целом по сравнению с системным тромболизисом первичное чрескожное вмешательство (ЧКВ) является экономически выгодным, несмотря на потребность в большем количестве персонала и более высокую стоимость начального лечения.
Оценка пациента перед первичным чрескожным вмешательством
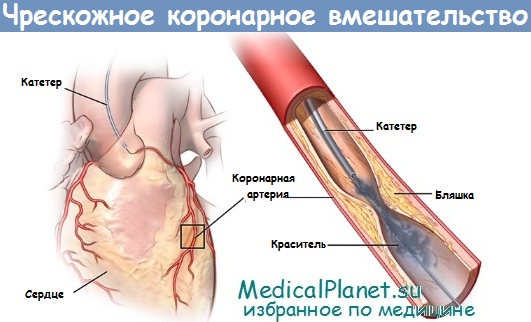
Первичное чрескожное вмешательство (ЧКВ) предусматривает создание артериального доступа через бедренную или лучевую артерию и проведение катетера для селективной катетеризации устьев коронарных артерий под рентгеноскопическим контролем. Как только «причинный» сосуд идентифицирован, в него вводится тонкий проводник, который устанавливается дистальнее области окклюзии.
Затем по этому проводнику в нужную точку могут быть проведены как баллонный катетер, так и стенты и другие устройства, требующиеся для успешной коррекции окклюзии. Для предотвращения формирования тромбов на катетерах в точке вмешательства пациент должен получать адекватную антикоагулянтную терапию (обычно – нефракционированный гепарин (НФГ)).
Перед проведением ангиопластики необходимо сопоставить риск кровотечения и ожидаемую от процедуры пользу. Кровотечение после ангиопластики в сочетании с анемией во время нее увеличивает смертность. Поэтому для выявления повышенного риска кровотечения крайне важно провести тщательный опрос и физикальное исследование, результаты которых необходимо сообщить бригаде, выполняющей вмешательство. Это также позволяет модифицировать режим антитромботической терапии во время и после процедуры.
Реакции на йодсодержащее рентгеноконтрастное вещество наблюдаются достаточно редко, однако при наличии в анамнезе аллергических реакций во время процедуры пациенту следует ввести гидрокортизон (200 мг в/в) и хлорфенирамин (10 мг в/в). Чаще потенциальную опасность представляет применение рентгеноконтрастных веществ у больных с нарушением функции почек.
Снизить вероятность осложнений в таких случаях позволяет минимизация объема вводимого контрастного вещества и поддержание адекватной гидратации. 4тобы избежать перегрузки жидкостью и развития отека легких (особенно у пациентов с распространенным передним ИМ), необходимо постоянно мониторировать эффекты вводимой жидкости.
Необходимо быстро выявлять пациентов с осложнениями ИМ, чтобы своевременно начать соответствующее лечение. В идеале, для исключения острой митральной регургитации вследствие разрыва папиллярной мышцы, дефекта МЖП и разрыва свободной стенки ЛЖ необходимо выполнить ЭхоКГ. Пациентам с такими осложнениями показано экстренное хирургическое вмешательство.
Также необходимо идентифицировать пациентов с артериальной гипотензией вследствие инфаркта правого желудочка (ПЖ) или кардиогенного шока, поскольку это влияет на характер лечения во время и после ангиопластики.
Дополнительное лечение во время первичного чрескожного вмешательства
Для улучшения исхода процедуры во время первичного чрескожного вмешательства (ЧКВ) применяются различные механические и фармакологические виды лечения. Было показано, что стентирование коронарной артерии при помощи голометаллического стента в связи с уменьшением риска реокклюзии и необходимости повторного вмешательства при рестенозе превосходит баллонную ангиопластику. В исследовании CADILLAC стентирование при помощи голометаллических стентов сравнивалось с баллонной ангиопластикой.
Было обнаружено, что применение стентов имеет неоспоримые преимущества: частота рестенозов в этой группе составила 22,2% против 40%, а частота реокклюзии инфаркт-ассоциированной артерии – 5,7% против 11,3%.
Было продемонстрировано, что применение стентов с лекарственным покрытием при первичном чрескожном вмешательстве (ЧКВ) является безопасным и по сравнению со стентированием голометаллическими стентами снижает потребность в повторной реваскуляризации (в связи со снижением частоты развития внутристентовых рестенозов). В исследованиях по сопоставлению применения голометаллических стентов и стентов с лекарственным покрытием (DEDICATION, MULTISTRATEGY, HORIZONS-AMI) было показано, что установка последних способствует снижению частоты развития внутристентового рестеноза на 30-60%; это, однако, не влияло на смертность и частоту случаев тромбоза стента.
Использование стентов с лекарственным покрытием требует проведения двойной антитромбоцитарной терапии в течение 1 года, тогда как при имплантации голометаллических стентов такая терапия должна продолжаться всего 1 мес. С точки зрения более низкой вероятности развития рестеноза использованию стентов с лекарственным покрытием отдают предпочтение при имплантации в артерии малого диаметра и при более пролонгированном поражении. Однако при выборе типа стента необходимо учитывать и другие факторы, такие как риск кровотечения, приверженность медикаментозной терапии и необходимость длительной антикоагулянтной терапии (например, варфарином).
Первоначально была доказана целесообразность рутинного в/в введения ингибиторов гликопротеиновых IIb/IIIа рецепторов тромбоцитов при первичном чрескожном вмешательстве (ЧКВ), что до сих пор рекомендуется во многих руководствах. Применение стентов и высоких нагрузочных доз клопидогрела (600 мг), равно как и более мощных тиенопиридинов для приема внутрь (например, празугрела), позволило снизить потребность в рутинном назначении ингибиторов гликопротеиновых IIb/Ша рецепторов при проведении ангиопластики по поводу ИМ пST.
Тем не менее их все еще следует применять в большинстве случаев ИМ пST с низким риском кровотечения, особенно когда риск нежелательных событий высок (например, при переднем ИМ или при наличии крупного тромба). Было показано, что бивалирудин -прямой ингибитор тромбина – имеет такой же эффект в плане устранения ишемии, как гепарин и ингибиторы рецепторов IIb/Ша (исследование HORISONZ-AMI). Наибольшая польза его применения в основном проявляется при низком риске кровотечения, когда ангиопластика выполняется через бедренную артерию.
Это было продемонстрировано в исследовании ACUITY, в ходе которого оценивались частота кровотечения и исходы заболевания у пациентов с ОКС бпST. Показано отсутствие разницы в частоте кровотечения из точки артериального доступа, когда бивалирудин вводился пациентам, у которых ангиопластика выполнялась через лучевую артерию. Однако существенно более низкая частота кровотечения отмечена при использовании лучевого доступа по сравнению с бедренным (0,7% против 2,7% в группах, получавших ингибитор гликопротеиновых IIb/IIIа рецепторов) и при сравнении группы бивалирудина с группой пациентов, получавших ингибитор гликопротеиновых IIb/Ша рецепторов тромбоцитов, у которых ангиопластика проводилась через бедренный доступ (3% против 5,8%).
Аспирационные катетеры представляют собой катетеры с крошечным внутренним просветом, которые по проводнику для ангиопластики можно провести в инфаркт-ассоциированную артерию. Они разработаны для аспирации тромботических масс, что позволяет снизить дистальную эмболизацию. В нескольких рандомизированных исследованиях при использовании этой техники было продемонстрировано улучшение изменений ST и коронарного кровотока.
Метаанализ рандомизированных исследований, посвященных изучению тромбэктомии при ИМ nST, подтвердил целесообразность использования катетеров для мануальной аспирации; это выразилось в снижении частоты комбинированной конечной точки (смерть + ИМ). Во многом это было обусловлено результатами исследования TAPAS, показавшими улучшение 30-дневной и 1-летней выживаемости в группе пациентов, у которых перед стентированием инфаркт-ассоциированной артерии использовалась методика аспирации (даже в тех случаях, когда ангиографически тромб не обнаруживался).
Ранняя выписка после первичного чрескожного вмешательства
Ранняя выписка способствует поддержанию подвижности, улучшает качество жизни и снижает вероятность развития внутрибольничной инфекции и ГВТ нижних конечностей. Первичное ЧКВ со стентированием и применением антитромбоцитарных средств существенно снижает риск наступления ранней коронарной реокклюзии и рецидива инфаркта после лечения ИМ пST. Кроме того, стратификацию риска можно провести на основании характера коронарного кровотока в конце процедуры и особенностей коронарной анатомии, визуализированной ангиографически.
Пациенты, которым вскоре после возникновения симптомов было успешно проведено первичное ЧКВ и у которых не выявлено остаточного стеноза, в ранние сроки могут быть выписаны без особого риска. В одном рандомизированном исследовании (PAMI-1I) было показано, что выписка пациента с неосложненным ИМ в течение 3 сут. после первичного ЧКВ безопасна и экономически целесообразна.
В исследовании PAMI-II пациентами с низким риском считались лица моложе 70 лет, имевшие одно- или двусосудистое поражение коронарного русла, фракцию выброса (ФВ) ЛЖ >45%, подвергнутые успешной процедуре и не имевшие после ангиопластики злокачественных нарушений ритма сердца. Недавно Агентство по лицензированию водителей и транспортных средств пересмотрело правила, касающиеся вождения транспорта после ИМ. Пациентам после успешно проведенного первичного ЧКВ, у которых отмечается ФВ ЛЖ >40%, разрешается вождение автотранспорта уже через 1 нед. после процедуры, если не планируется повторное вмешательство.
– Читать далее “Тромболизис при инфаркте миокарда”
Оглавление темы “Лечение инфаркта миокарда”:
- Неотложная помощь при остром коронарном синдроме (ОКС)
- Лечение инфаркта миокарда с подъемом сегмента ST (пST)
- Первичное чрескожное вмешательство (ЧКВ) при инфаркте миокарда
- Тромболизис при инфаркте миокарда
- Препараты для тромболизиса – выбор тромболитических средств
- Показания и противопоказания для тромболизиса при инфаркте миокарда
- Осложнения тромболизиса при инфаркте миокарда
- Несостоявшаяся реперфузия при инфаркте миокарда – причины, диагностика
- Ангиопластика отчаяния после неэффективного тромболизиса
- Раннее чрескожное вмешательство после тромболизиса
Источник
Стентирование коронарных артерий или чрескожное коронарное вмешательство (ЧСВ) практикуется в кардиологии с XX в. Эта процедура помогает нормализовать функционирование кровеносной системы, а также предотвратить инфаркт и инсульт.
Перед принятием решения о необходимости хирургического вмешательства подобного типа, необходимо оценить возможные риски, а также изучить тонкости предстоящей операции.
Что такое ЧКВ
ЧКВ в кардиологии – это пластика артерий, требующая для своего выполнения минимального инвазивного вмешательства. Оно назначается не только при ярко выраженных дисфункциях, например, высокий риск возникновения инфаркта, но и для стабилизации состояния на начальных этапах заболеваний.
Чрескожное коронарное вмешательство – одна из наиболее часто проводимых операций, связанных с сердечно-сосудистой системой.
Характерными чертами, которые являются преимуществами ЧКВ в сравнении с альтернативными методами воздействия на функциональность артерий, являются:
- простота проведения операции (ЧКВ делают в любом кардиологическом центре или отделении городской больницы, то есть для получения медицинской помощи больному нет необходимости ехать в крупные города);
- низкая заболеваемость после процедуры (после проведения чрескожного коронарного вмешательства минимальному количеству пациентов требуется повторное лечение или назначение операции);
- возможность проведения операции в любом возрасте.
 В случае проведения ЧКВ в кардиологии неопытным хирургом возможен летальный исход
В случае проведения ЧКВ в кардиологии неопытным хирургом возможен летальный исход
Во избежание возникновения непредвиденных реакций организма на вмешательство в функционирование его составляющих, перед проведением ЧКВ необходимо пройти полное обследование, включающее не только исследование здоровья сердца и сосудов, но и почек, головного и спинного мозга.
Показания к проведению операции
Чрескожное коронарное вмешательство назначается больному обычно после его обращения к кардиологу с жалобами на боль в сердце или приступы нехватки воздуха, сопровождающиеся ощущением сдавленности в области груди.
Основными показаниями для медицинских манипуляций подобного типа считаются:
- Риск возникновения инфаркта миокарда. При выявлении врачом нестабильного состояния пациента, а также существующей склонности к внезапной остановке сердца в абсолютном большинстве случаев назначается ЧСВ.

- Нестабильные и стабильные типы стенокардии. Такое заболевание может стать причиной нарушения кровообращения в сердечно-сосудистой системе, провоцирующей развитие склонности к инфаркту или инсульту.
- Поражение коронарного русла с неблагоприятными последствиями для общего состояния пациента.
- Наличие ишемических поражений миокарда.
- Возрастные изменения в системе кровообращения. У пожилых людей возрастает риск возникновения окклюзий в силу изношенности организма и наличия большого количества заболеваний, влияющих на состояние сердечно-сосудистой системы.
Чтобы операция прошла максимально быстро и без негативных последствий, перед ЧКВ важно не только сдать все необходимые анализы (список выдается наблюдающим кардиологом), но и временно скорректировать образ жизни, включая рацион питания и режим дня.
Противопоказания
ЧКВ в кардиологии – это неопасное хирургическое вмешательство, требующее тем не менее внимательного исследования общего состояния здоровья больного. Среди основных противопоказаний к чрескожному коронарному вмешательству кардиологи отмечают:
- устойчивость организма к антитромбоцитарной терапии;
- почечная недостаточность (ее острая или хроническая форма);
- дисфункции желудочно-кишечного тракта, в том числе продолжительные кровотечения;
- лихорадочные состояния (особенно при невозможности определения причин, спровоцировавших их возникновение);
- недавно перенесенный инсульт;
- анемия (средней и высокой степени);

- гипертензия (не поддающаяся контролю и медикаментозному воздействию);
- электролитные нарушения (при чем не только ярко выраженные, но и в скрытой форме);
- невозможность поддерживать контакт с оперируемым, например, по причине его нахождения в бессознательном или неадекватном состоянии;
- наличие тяжелого заболевания, на которое может оказать негативное влияние ЧКВ;
- отказ больного от послеоперационного медицинского сопровождения (при таких обстоятельствах невозможно контролировать потенциально опасные последствия для организма пациента);
- интоксикация;
- индивидуальная непереносимость ряда медикаментозных средств. В том числе анестезирующего типа;
- сердечная недостаточность в тяжелой форме.
В зависимости от количества и типа противопоказания врачом принимается решение о целесообразности проведения ЧКВ в конкретном случае. Отказ от коронарной пластики может быть временным, поскольку некоторые из перечисленных выше обстоятельств поддаются коррекции и частичному или полному устранению.
Чем ЧКВ отличаются от открытых операций на сердце
Чрескожное коронарное вмешательство отличается от открытых операций на сердце не только большей безопасностью, но и техникой своего проведения.
Помимо этого, среди характерных черт можно также выделить:
- отсутствие необходимости помещать человека под общий наркоз на продолжительное время (с возрастом, а также ввиду наличия ряда обстоятельств пациентам бывает сложно выходить из «медикаментозного сна»);

- менее долгий реабилитационный процесс (целостность кожного покрова после чрескожного коронарного вмешательства восстанавливается уже спустя несколько недель после проведения операции);
- большое количество противопоказаний, носящих «временный характер» (например, лихорадочные состояния, отказ больного от дальнейшего сопровождения или отсутствие возможности поддерживать контакт с оперируемым);
- отсутствие необходимости длительной подготовки к проведению операции (обычно наблюдающий пациента кардиолог рекомендует сдать анализы крови на выявление патологий, а также пройти ультразвуковое исследование отдельных систем организма и получить заключение узких специалистов).
Оборудование, используемое во время проведения ЧСВ менее дорогостоящее, чем «рабочие инструменты» хирургов, работающих с открытыми операциями на сердце. Это обуславливает возможность проводить медицинские манипуляции такого типа в большинстве больниц, имеющих кардиологическое отделение.
Риски вмешательства
ЧКВ, несмотря на простоту своего проведения, как и любое хирургическое вмешательство в кардиологии, подразумевает наличие ряда рисков.
Это не только отторжение организмом устанавливаемого в ходе операции стента, но и потенциально опасная возможность:
- повреждения стенки сосудов;
- возникновения беспричинных кровотечения (при чем не только внешних, но и внутренних);
- летального исхода;

- формирования тромбоза стентов;
- возникновения или прогрессирования уже существующего острого коронарного синдрома;
- развития рестеноза;
- заражения инфекцией мягких тканей;
- формирования ложных аневризмов;
- возникновения гематом (в том числе пульсирующих);
- разрыва коронарных артерий (несмотря на то, что риск возникновения такого последствия ЧКВ минимален, при таких обстоятельствах летальных исход пациента неминуем).
Несмотря на имеющиеся риски, важно понимать, что абсолютное большинство из них обусловлены не соответствующим обследованием общего состояния организма перед проведением чрескожного коронарного вмешательства.
В условиях следования рекомендациям кардиолога (врача необходимо выбирать с учетом его опыта, полученной квалификации, а также отзывов пациентов), риск возникновения непредвиденных ситуаций на операционном столе минимален.
Осложнения
Осложнения после проведения чрескожного коронарного вмешательства возможны по причине скрытой предрасположенности организма человека, например, к аллергическим реакциям или кровотечениям.
Помимо этого, на возникновение непредвиденных обстоятельств в течение операции и после нее может повлиять непрофессионализм хирурга, а также несоблюдение пациентом его рекомендаций перед ЧКВ.
Несмотря на то, что количество осложнений после ЧКВ стремительно сокращается, до сих пор, согласно статистике, имеются случаи:
- летальных исходов;
- провоцирование инфаркта миокарда;
- инсульта;

- возникновения обстоятельств, требующих незамедлительного проведения коронарного шунтирования;
- проявлений ишемических атак;
- осложнений состояний в области артериального доступа, сделанного врачами для удобства хирургических манипуляций;
- возникновения почечной недостаточности и ряда других проблем с мочевыделительной системой;
- аллергических реакций организма на рентгеноконтрастные вещества;
- замедления кровотока.
Перечисленные осложнения наиболее часто встречаются у пожилых людей, представительниц женского пола, людей, имеющих ожирение или дефицит массы тела, атеросклероз, а также у тех, кому проводят ЧКВ повторно.
Методы чрескожных коронарных вмешательств
ЧКВ в кардиологии – это инвазивное вмешательство, которое в зависимости от методики своего выполнения классифицируется на 2 типа:
| Разновидность чрескожного коронарного вмешательства | Краткая характеристика типа |
| Стентирование |
· Увеличение продолжительности жизни достигается путем нормализации кровотока и препятствования образованию застоев и тромбов |
| Коронарное шунтирование |
|
 Метод чрескожного коронарного вмешательства определяется врачом только после полного обследования пациента. Ввиду наличия ряда противопоказаний к каждому из типа ЧКВ, специалист оценивает целесообразность проведения операции в зависимости от многих факторов (хронические заболевания, возраст пациента, непереносимость конкретных препаратов и так далее).
Метод чрескожного коронарного вмешательства определяется врачом только после полного обследования пациента. Ввиду наличия ряда противопоказаний к каждому из типа ЧКВ, специалист оценивает целесообразность проведения операции в зависимости от многих факторов (хронические заболевания, возраст пациента, непереносимость конкретных препаратов и так далее).
Стентирование
Стентирование — один из наиболее эффективных методов избавления больного от риска возникновения инфаркта, инсульта, а также постоянных приступов стенокардии. Оно помогает снабдить миокард необходимым количеством кислорода за счет установки сосудистого имплантата – стента.
Восстановление проходимости кровотока происходит под рентгенологическим контролем на протяжении всей операции. Хирурги, постоянно контролируя сердечный ритм оперируемого, вводят через катетер в тазобедренную артерию контрастное вещество.
Оно при смешивании с кровью заполняет сосуды, помогая врачам визуализировать область проведения работ. Наркоз при стентировании не требуется. Ввиду простоты и кратковременности операции достаточным является местное обезболивание, позволяющее врачам поддерживать контакт с оперируемым в процессе установки коронарных стентов.
С другой стороны, через плечевую артерию, вводится другой катетер со специальными «баллончиком», расширяющим внедренный ранее имплантат до размеров сосуда. В зависимости от состояния сосудистой системы и закупорки конкретной артерии, может устанавливаться не один, а 2 или даже 3 стента.
На заключительном этапе хирурги проверяют результат своей работы, оценивая, насколько беспрепятственно теперь проходит кровь по травмированному раннее коронарному сосуду.
Разновидности стентов
ЧКВ в кардиологии – это процесс, подразумевающий использование передовых изобретений. К одному из таких относится стент. Он представляет собой тонкую металлическую трубку, сформированную из мелких ячеек. После внедрения в организм стент раздувается до размеров сосуда специальным баллоном, вводимым через артерию.
Различия между его типами обусловлены многими факторами: материалом, используемыми при изготовлении, покрытием, наносимым поверхность, типом раскрытия после установки в сосуде и так далее.
Основная классификация подразумевает подразделение имплантатов на:
- Проволочные (при производстве используется 1 тип проволоки).
- Тубулярные (в основе их конструкции лежит трубка в форме цилиндра).
- Кольцевые (конструкция подразумевает наличие нескольких колец, скрепленных между собой).
- Сетчатые (внешне выглядят как сетка).
- Самораскрывающиеся (после установки в сосуд увеличиваются в нем до требуемых размеров без использования дополнительного оборудования).
- Раскрывающиеся с помощью «баллончика» (приобретают необходимый размер после «раздувания» приспособлением, вводимым через артерию).

Разновидность стента, выбранная хирургом для конкретного человека, зависит от места внедрения имплантата, а также наличия противопоказаний у самого оперируемого (например, аллергические реакции на металлический сплав).
Антикоагулянтная терапия
Антикоагулянтная терапия практикуется врачами в профилактических целях для препятствования возникновения у пациента тромбоза и тромбоэмболии после проведения ЧКВ. Такие меры требуют от больного приема медикаментозных препаратов, препятствующих чрезмерной свертываемости крови.
Антикоагулянты, наиболее часто назначаемые людям после чрескожного коронарного вмешательства, бывают 2 типов:
- прямого действия (средства, активным компонентом которых является гепарин и герудин);
- непрямого действия (средства, включающие в свой состав варфарин, фениндион, аценокумарол, требуют накопления в организме больного).

Выбор конкретного типа терапии зависит от общего послеоперационного состояния больного, а также результатов анализов, взятых после чрескожного коронарного вмешательства.
Техника
В зависимости от анамнеза оперируемого техника чрескожного коронарного вмешательства может варьироваться.
| Конкретный случай | Особенности техники ЧКВ |
| Чрескожное коронарное вмешательство при инфаркте миокарда | ЧКВ или «спасительное» ЧКВ при инфаркте выполняется в течение 12 ч с момента приступа. В этом случае врачи обычно экстренно катетеризируют пациента для последующей корректировки пораженной области. В случае успешности проведенной операции, пациент остается под наблюдением специалистов на несколько недель и подвергается медикаментозному лечению |
| При кардиогенном шоке | Такая операция будет эффективна только при ее проведении не позднее, чем в течение 18 ч с момента проявления симптомов. Техника такого ЧКВ требует введения катетера с расширяющим «баллончиком» в контралатеральную бедренную артерию. Это обеспечит прямой доступ к закупоренной артерии, целостность сосудов которой нарушается при кардиогенном шоке |
| При остром коронарном синдроме | При оперировании больного с острым коронарным синдромом необходимо использование стенты, выделяемые сиролимус. Это вещество, подавляющее внутренний иммунитет организма, способный отторгнуть встраиваемый во время ЧКВ имплантат |
| При ишемической болезни сердца | В случае работы с человеком, страдающим от ИБС, хирурги используют стенты с лекарственным покрытием. Целесообразность ЧКВ заключается только при поражении одного или двух сосудов коронарной артерии. В противном случае ЧКВ может не только быть бесполезным, но и спровоцировать кровотечение |
| При болезни коронарных артерий пересаженного сердца | При проведении операций на трансплантированном сердце обязательно требуется применение увеличенной дозы иммунодепрессантов вдове или втрое. Сам алгоритм выполнения ЧКВ идентичен традиционной последовательности действий |
 Несмотря на то, что ЧКВ в кардиологии практикуется уже более 40 лет, известны случаи летальных исходов пациентов. В абсолютном большинстве это связано с неграмотно выбранной стратегией проведения операции или недолжном исследовании состояния организма до чрескожного вмешательства.
Несмотря на то, что ЧКВ в кардиологии практикуется уже более 40 лет, известны случаи летальных исходов пациентов. В абсолютном большинстве это связано с неграмотно выбранной стратегией проведения операции или недолжном исследовании состояния организма до чрескожного вмешательства.
Во избежание непредвиденных реакций организма пациенту следует заранее ознакомиться с предстоящими медицинскими манипуляциями, задать лечащему врачу уточняющие вопросы, а также соблюдать все рекомендации специалиста при подготовке к ЧКВ.
Оформление статьи: Мила Фридан
Видео о ЧКВ
Как проходит стентирование коронарной артерии:
Источник
