Острый инфаркт миокарда боковой стенки

ЭКГ 23. Острый коронарный синдром без подъема сегмента ST
Начиная с 1954 года, когда Эдлером и Герцем были сделаны первые сообщения об использовании ультразвуковой техники в диагностике клапанных поражений и врожденных пороков сердца, эхокардиография претерпела значительные изменения от развертки движения во времени (М-режим) до двух- и трехмерного ультразвукового изображения анатомических структур и камер сердца в реальном времени.
Двухмерное секторальной сканирование ультразвуком позволяет в динамике оценить размеры камер, толщину и движения стенок сердца, а также нарушения замыкательных функций клапанного аппарата и внутрисердечных анатомических структур. Наличие зон гипокинезии, акинезии, дискенезии дает представление о локализации и размерах инфаркта миокарда, а динамическое наблюдение за сокращением этих зон дает ценную информацию о развитии патологического процесса.
Одним из перспективных методов диагностики жизнеспособности миокарда является миокардиальная контрастная эхо-кардиография. При внутривенном введении контрастного вещества (фосфолипиды или альбумин размерами от 2,5 до 5 мкм) увеличивается эхоконтрастность крови в полостях сердца и микрососудистом русле миокарда пропорционально объему кровотока.
Современные ультразвуковые приборы, оснащенные новыми технологиями, позволяют быстро разрушить в полостях сердца микроструктуры контрастного вещества и по скорости их последующего повторного накопления и вымывания рассчитать абсолютную величину перфузии миокарда (в млгмин), что позволяет не только выявить зоны рубцового и жизнеспособного миокарда. Этот метод дает возможность оценить степень «оглушенности» миокарда и выявить области гибернирующей сердечной мышцы.
Фармакологическая нагрузочная эхо-кардиография (стресс-ЭхоКГ) с добутамином (5-10 мкгкгмин) позволяет выявить «гибернирующий» миокард и степень его «оглушенности».
Таким образом, с помощью эхокардиографии можно неинвазивно в динамике диагностировать область поражения и степень нарушения насосной функции сердца, на основании чего оценивать эффективность проводимого лечения и прогнозировать развитие болезни.
Однако этот метод имеет ограниченные возможности в случаях анатомических особенностей грудной клетки (узкое межреберье, нарушения анатомических взаимоотношений органов средостения) и эмфиземотозного изменения легочной ткани, препятствующих распространению ультразвукового сканирующего луча.
10 мм/мВ 50 мм/с
Ритм синусовый. Вольтаж удовлетворительный. Нормальное положение электрической оси сердца. Инфаркт миокарда с зубцом Q переднеперегородочной области, верхушки левого желудочка, боковой стенки, острый период.
ЧСС = 62 в мин. Эл. ось 42°- нормальная. P−Q = 0,196 с. P = 0,147 с. QRS = 0,087 с. Q−T = 0,422 с. Синусовый ритм. Вольтаж удовлетворительный. Нормальное положение электрической оси сердца. Ишемия миокарда передне-боковой стенки левого желудочка. Признаки гипертрофии левого желудочка (индекс Соколова равен 38,6 мм).
Клиническая картина инфаркта миокарда
Классические клинические признаки ОИМ были описаны J.B. Herrick в 1912 году: сжимающая боль в области грудной клетки с локализацией за грудиной, часто сочетающаяся с распространением в шею, руку или спину (межлопаточную область) длительностью более 30 минут, для купирования которой требовалось приема опиатов.
Боль не редко сочеталась с затрудненным дыханием, тошнотой, рвотой, предобморочным состоянием и ощущениями угрожающей гибели. Однако, эти клинические признаки в некоторых случаях могут отсутствовать или модифицироваться, а чувство тревоги предшествовать появлению загрудинных болей (продормальные симптомы).
Клиническая картина ИМ разнообразна и по наличию симптомов и характера жалоб выделяют клинические варианты начала заболевания.
- Ангинальный вариант — типичная интенсивная давящая боль за грудиной, продолжающаяся более 30 минут и не купирующаяся приемом таблетированных или аэрозольных форм органических нитратов. Боль довольно часто иррадиирует в левую половину грудной клетки, нижнюю челюсть, левую руку или спину, сопровождается чувством тревоги, страхом смерти, слабостью, обильным потоотделением. Данный симптомокомплекс имеет место в 75-90 % наблюдений.
- Астматический вариант — ишемическое поражение сердца манифистируется одышкой, затрудненным дыханием, сердцебиением. Болевой компонент отсутствует или мало выражен. Однако, при тщательном опросе пациента можно выявить, что боль предшествовала развитию одышки. Частота данного клинического варианта ИМ регистрируется в 10 % среди пациентов старшей возрастной группы и при повторных ИМ.
- Гастралгический (абдоминальный) вариант — боль локализуется в областях верхней половины живота, мечевидного отростка, часто иррадиирует в межлопаточное пространство, и, как правило, сочетается с диспептическими расстройствами (икота, отрыжка, тошнота, рвота), симптомами динамической непроходимости кишечника (вздутие живота, ослабленные шумы перестальтаки). Гастралгический вариант чаще всего встречается при нижнем ИМ и не превышает 5% всех случаев кардиальной катастрофы.
- Аритмический вариант — ведущей жалобой являются чувство «замирания», перебои в работе сердца, сердцебиения, которые сопровождаются развитием резкой слабости, синкопальных состояний или других невротических симптомов, вследствие ухудшения мозгового кровообращения на фоне сниженного АД. Боль отсутствует или не привлекает внимание больного. Частота аритмического варианта колеблется в пределах 1-5 % случаев.
- Цереброваскулярный вариант — головокружение, дезориентация, обмороки, тошнота и рвота центрального генеза, вызванных снижением перфузии головного мозга. Причиной ухудшение мозгового кровообращения является нарушение насосной функции сердца с снижением МО крови на фоне тахиаритмии (параксизмы тахиаритмий) или передозировка нитратами. Частота развития церебровасклярного вариант ИМ увеличивается с возрастом пациентов и колеблется от 5 до 10% от общего числа заболевания.
- Малосимптомный вариант — обнаружение ИМ при ЭКГ исследовании, однако при ретроспективном анализе анамнеза заболевания в 70-90 % случаев пациенты указывают на предшествующую немотивированную слабость, ухудшение настроения, появление дискомфорта в грудной клетке или учащение приступов стенокардии сопровождающихся одышкой, перебоями в сердце. Подобный клинический вариант ИМ чаще всего встречается в старших возрастных группах с сопутствующим СД 2 типа — от 0,5 до 20%.
Электрокардиографические изменения при ИМ
Стандартная электрокардиография (12 отведений) является одним из основных методов, позволяющих уточнить диагноз ИМ, его локализацию и обширность поражения сердечной мышцы, наличие осложнений — характер нарушения ритма сердечной деятельности и проводимости.
Характерными признаками ИМ при регистрации ЭКГ являются наличие патологического зубца Q (ширина — 0,04 сек, глубина превышает 25% амплитуды зубца R), снижение вольтажа зубца R — зона некроза; смещение сегмента ST выше или ниже изолинии на 2 см (подъем ST сегмента — субэпикардиальный слой, снижение ST сегмента — субэндокардиальный слой) — зона ишемического повреждения; появление остроконечных, положительных или отрицательных, «коронарных» зубцов Т — ишемия (Рис. 1).
Рис. 1. Диаграмма формирования основных ЭКГ-признаков инфаркта миокарда.
В настоящее время, в клинической практике, в зависимости от наличия или отсутствия патологического зубца Q на ЭКГ выделяют «Q-образующий» (крупноочаговый или трансмуральный) и «Q-необразующий» (субэндокардиальный, субэпикардиальный, интрамуральный) инфаркты миокарда. Подобные изменения на ЭКГ соответствуют наличию нестабильной атеросклеротической бляшки и развитию тромба на поверхности травмируемой бляшки с частичной или полной окклюзией коронарной артерии. (Рис. 2).
Рис. 2. Динамика нестабильной бляшки с формированием тромба и характерных изменений на ЭКГ.
- Появление патологических Q-зубцов или комплекса QS (некроз сердечной мышцы);
- Уменьшение амплитуды зубца R;
- Подъем (элевация) или снижение (депрессия) сегментов ST соответствующих области (соответственно субэпикардиальный или субэндокардиальный слои) ишемического повреждения;
- Двухфазность или инверсия зубца Т;
- Возможно появление блокады левой ножки пучка Гиса.
- Смещение сегментов ST от изолинии: элевация — субэпикардиальный слой, депрессия — субэндокардиальный слой;
- Уменьшение амплитуды зубца R;
- Двухфазность или инверсия зубца Т;
- Отсутствие Q-зубца.
Безусловно, большое значение в ЭКГ-диагностике ИМ возможность сопоставления с предшествующей прединфарктному периоду ЭКГ и суточный мониторинг.
С практической точки зрения наиболее ранними признаками развития ИМ являются смещения сегмента ST от изолинии на 2 см и более, которые обычно предшествуют появлению зубца Q, и могут регистрироваться через 15-20 минут от начала болевого синдрома.
Для ИМ характерным является динамика изменений ЭКГ в зависимости от сроков его развития и этапов репаративных процессов в зоне некроза.
Смещения сегментов ST регистрируются на ЭКГ в первые часы заболевания, и могут сохраняться до 3-5 суток, с последующим возвращением к изолинии и формированием глубокого отрицательного или двухфазного зубца Т. При обширных ИМ смещение сегмента ST может сохраняться в течение нескольких недель.
Длительная элевация сегмента ST с QS зубцом («застывшая ЭКГ») может отражать эпистенокардитический перикардит трансмурального ИМ, а при одновременном наличии R aVR (симптом Гольдбергера) является признаком формирующейся аневризмы сердца.
После 3-4 часов от начала ишемической атаки на ЭКГ регистрируется Q-зубец (некроз миокарда) в отведениях с смещенным ST сегментом. Одновременно в противоположных отведениях регистрируется реципрокное (дискордантное) снижение ST-сегмента, которое свидетельствует об остроте патологического процесса.
Зубец Q — стойкий признак некроза сердечной мышцы или постинфарктного рубца, однако в некоторых случаях он может уменьшиться или исчезнуть (через несколько лет) — в случаях компенсаторной гипертрофии волокон миокарда, окружающих очаг некроза или рубца.
Для ИМ характерно формирование глубокого, отрицательного, симметричного Т — зубца («коронарного») на 3-5-е сутки заболевания в ЭКГ отведениях, соответствующих месту ишемического повреждения миокарда, с параллельным возвращением к изолинии сегмента ST. Сформировавшийся отрицательный Т — зубец может сохраняться несколько месяцев, однако в последующем он становится положительным у большинства пациентов, что свидетельствует о его диагностическом признаке ишемии, а не повреждения.
Для топической диагностики ИМ информативным является регистрация ЭКГ в 12 стандартных отведениях: I, II, III, aVR, aVL, aVF и V1-6. Почти всегда в некротический процесс при ишемии миокарда вовлекаются одновременно смежные области левого желудочка, поэтому ЭКГ-изменения, характерные для ИМ, наблюдаются в нескольких отведениях, соответствующих различным областям сердца.
Передний ИМ — изменения в I, aVL, V1-3 отведениях ЭКГ.
Нижний (диафрагмальный) ИМ — изменения в III, aVF отведениях ЭКГ.
Верхушечно-боковой ИМ — изменения в II, aVL, V4-6 отведениях ЭКГ.
Передне-перегородочный ИМ — изменения в I, aVL, V1-4 отведениях ЭКГ.
Нижнее-боковой ИМ — изменения в II, III, aVL, aVF, V5,6 отведениях ЭКГ.
Передне-перегородочно-верхушечный — изменения в I, aVL, V1-4отведениях ЭКГ.
Задний ИМ — появление зубца r, R в V1-2, смещение переходной зоны из V3,4 в V2,3, реципрокное снижение сегмента ST в V1-3 отведениях.
Определенные диагностические трудности возникают в 12 стандартных отведениях ЭКГ при задне-базальном ИМ. Для данной локализации характерно появление лишь реципрокных изменений: появление зубцов r, R в V1,2 отведениях, депрессия сегмента ST в отведениях I, V1-3 и снижение амплитуды зубца R в отведениях V5,6. (Рис. 3).
Дополнительную информацию о локализации заднего ИМ можно получить при регистрации отведений V7-9 (со стороны спины), в которых можно обнаружить патологические зубцы Q и характерную динамику ST-сегмента и зубца Т. Следует помнить, что и у здоровых людей может регистрироваться достаточно глубокий Q-зубец (до 1/3 амплитуды R-зубца). Патологическим 0-зубцом в отведениях V7-9 считается его продолжительность
Источник
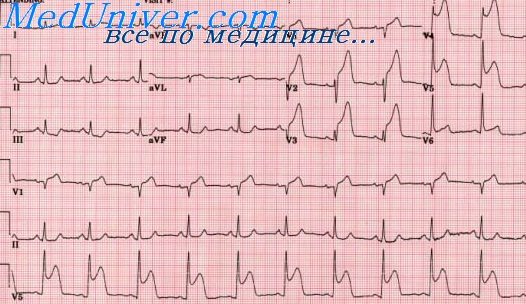
ЭКГ при инфаркте боковой стенки левого желудочка. Признаки бокового инфаркта миокардаЭКГ при боковых инфарктах может быть в двух основных вариантах: 1) прямые и рецип-рокные признаки крупноочагового инфаркта четко представлены в 12 общепринятых отведениях; 2) прямые признаки инфаркта полностью или частично отсутствуют (может быть лишь уменьшение амплитуды RI,II,V5,V6). имеются не всегда убедительные реципрокные признаки и периодически появляющиеся и исчезающие изменения сегмента RS – Т и зубца Т. Вариант 1. На ЭКГ четко выражены характерные для бокового инфаркта миокарда изменения (патологический Q, приподнятый сегмент RS – Т) в отведениях I,II,aVF,V5,V6, анередко и б отведениях aVL,III,V4. В том числе в острейшей стадии смещение вверх сегмента RS – Т иногда может быть конкордантным во всех стандартных отведениях (I,II,III). Вместе с появлением увеличенного зубца QI,II,aVF,V5,V6 очень характерным является снижение зубца RI,II,V5,V6. Одновременно определяются реципрокные изменения в крайних правьгх грудных отведениях: высокий зубец RV1,V2, смещение вниз сегмента RS – TV1,V2 (иногда и V3), а в дальнейшем коронарный положительный зубец TV1,V2 (иногда V3). Вариант 2. На ЭКГ не определяется патологический зубец Q, сегмент RS – Т может быть приподнят на короткое время (первые сутки) в отведениях I,II,aVL или Vg, и поэтому часто его смещение не успевают зарегистрировать. Отрицательный зубец ТI,II,aVF,III,V5,V6 нередко регистрируется только на вторые сутки и начиная с 10 — 12-х суток инфаркта. В связи с тем что на вторые сутки ЭКГ регистрируют не всегда, этот признак часто определяется только в конце второй недели болезни.
При этом варианте единственным прямым признаком крупноочагового инфаркта в течении первой недели может быть снижение в динамике амплитуды зубца RI,II,V5,V6, иногда RaVL,aVF. Значительно более четко определяются реципрокные изменения в правых грудных отведениях в динамике в течении уже первой недели инфаркта: Нужно отметить, что как и при первом варианте изменений ЭКГ, так и при втором боковой инфаркт может быть достаточно обширным и трансмуральным. Отсутствие патологического зубца Q, вероятно, связано с тем, что противостоящая боковой стенке левого желудочка межжелудочковая перегородка не дает достаточно больших потенциалов и возбуждается всего 0,03 — 0,04 сек., а поэтому вектор Q отклоняется вправо (к отрицательному полюсу отведений I,II,aVL,V5,V6) на непродолжительное время и соответственно не дает увеличения продолжительности и глубины зубца Q. Учебное видео ЭКГ при инфаркте миокарда
– Также рекомендуем “Пример инфаркта боковой стенки. ЭКГ при боковом инфаркте” Оглавление темы “ЭКГ при инфаркте миокарда”: |
Источник
Содержание:
Инфаркт миокарда (ИМ) – самая серьезная клиническая форма ишемии сердца. Это острое, угрожающее жизни, состояние, обусловленное относительным либо абсолютным недостатком кровоснабжения определенной части миокарда вследствие тромбоза коронарной артерии, в результате чего формируется очаг некроза, т.е. область с отмершими клетками – кардиомиоцитами.
Инфаркт сердца – одна из ведущих причин смертности населения планеты. Его развитие напрямую зависит от возраста и пола человека. В связи с более поздним появлением атеросклероза у женщин инфаркты диагностируются у них в 3–5 раз реже, чем у мужчин. В группу риска попадают все представители мужского пола, начиная с 40-летнего возраста. У людей обоих полов, перешедших рубеж 55–65 лет, заболеваемость примерно одинакова. По статистике 30–35% всех случаев острого инфаркта сердечной мышцы заканчиваются летальным исходом. До 20% внезапных смертей вызваны этой патологией.
Причины инфаркта
Главные причины развития ИМ:
- Атеросклероз сосудов сердца, в частности коронарных артерий. В 97% случаев атеросклеротическое поражение стенок сосудов приводит к развитию ишемии миокарда с критическим сужением просвета артерий и длительным нарушением кровоснабжения миокарда.
- Тромбоз сосудов, к примеру, при коронарите различного генеза.Полное прекращение кровоснабжениямышцы происходит вследствиеобтурации (закупорки) артерий или мелких сосудов атеросклеротической бляшкой или тромбом.
- Эмболия венечных артерий, например, при септическом эндокардите, реже заканчивается образованием некротического очага, тем не менее являясь одной из причин формирования острой ишемии миокарда.
Нередко встречается сочетание вышеперечисленных факторов: тромб закупоривает спастически суженный просвет артерии, пораженной атеросклерозом или формируется в области атеросклеротической бляшки, выпяченной из-за произошедшего кровоизлияния в ее основание.
- Пороки сердца. Коронарные артерии могут отходит от аорты вследствие формирования органического поражения сердца.
- Хирургическая обтурация. Механическое вскрытие артерии или ее перевязка во время проведения ангиопластики.
Факторы риска инфаркта миокарда:
- Пол (у мужчин чаще).
- Возраст (после 40–65 лет).
- Стенокардия.
- Порок сердца.
- Ожирение.
- Сильный стресс или физическое перенапряжение при имеющейся ИБС и атеросклерозе.
- Сахарный диабет.
- Дислипопротеинемия, чаще гиперлипопротеинемия.
- Курение и прием алкоголя.
- Гиподинамия.
- Артериальная гипертония.
- Ревмокардит, эндокардит или другие воспалительные поражения сердца.
- Аномалии развития коронарных сосудов.
Механизм развития инфаркта миокарда
Течение болезни делится на 5 периодов:
- Прединфарктный (стенокардия).
- Острейший (острая ишемия сосудов сердца).
- Острый (некробиоз с формированием некротической области).
- Подострый (стадия организации).
- Постинфарктный (образование рубца в месте некроза).
Последовательность патогенетических изменений:
- Нарушение целостности атеросклеротического отложения.
- Тромбоз сосуда.
- Рефлекторный спазм поврежденного сосуда.
При атеросклерозе избыточный холестерин откладывается на стенках сосудов сердца, на которых образуются липидные бляшки. Они сужают просвет пораженного сосуда, замедляя кровоток по нему. Различные провоцирующие факторы, будь то гипертонический криз или эмоциональное перенапряжение, приводят к разрыву атеросклеротического отложения и повреждению сосудистой стенки. Нарушение целостности внутреннего слоя артерии активирует защитный механизм в виде свертывающей системы организма. К месту разрыва прилипают тромбоциты, из которых формируется тромб, закупоривающий просвет сосуда. Тромбоз сопровождается выработкой веществ, приводящих к спазмированию сосуда в области повреждения либо по всей его длине.
Клиническое значение имеет сужение артерии на 70% размера ее диаметра, при этом просвет спазмируется до такой степени, что кровоснабжение не может быть компенсировано. Это возникает вследствие атеросклеротических отложений на стенки сосудов и ангиоспазма. В результате нарушается гемодинамика области мышцы, получающей кровь через поврежденное сосудистое русло. При некробиозе страдают кардиомиоциты, недополучая кислород и питательные вещества. Нарушается метаболизм и функционирование сердечной мышцы, ее клетки начинают отмирать. Период некробиоза длится до 7 часов. При незамедлительно оказанной в этот промежуток времени медицинской помощи происходящие изменения в мышце могут быть обратимы.
При формировании некроза в пораженной области восстановить клетки и повернуть процесс вспять невозможно, повреждения приобретают необратимый характер. Страдает сократительная функция миокарда, т.к. некротизированная ткань не участвует в сокращении сердца. Чем обширнее область поражения, тем сильнее снижается сократимость миокарда.
Единичные кардиомиоциты или небольшие их группы гибнут спустя примерно 12 часов от начала острого заболевания. Через сутки микроскопически подтверждается массовое омертвление клеток сердца в зоне поражения. Замещение области некроза соединительной тканью начинается через 7–14 дней от начала инфаркта. Постинфарктный период продолжается 1,5–2 месяца, в течение которых окончательно формируется рубец.
Передняя стенка левого желудочка – наиболее частое место локализации некротической зоны, поэтому в большинстве случаев выявляется трансмуральный ИМ именно этой стенки. Реже поражается верхушечная область, задняя стенка или межжелудочковая перегородка. Инфаркты правого желудочка в кардиологической практике встречаются редко.
Классификация инфаркта миокарда
Относительно размера поражения ткани инфаркт миокарда бывает:
- Мелкоочаговый. Формируется один или несколько маленьких по размеру некротических участков. Диагностируется в 20% случаев от общего числа инфарктников. У 30% пациентов мелкоочаговый инфаркт трансформируется в крупноочаговый.
- Крупноочаговый (чаще трансмуральный). Образуется обширная область некроза.
По глубине некротического поражения различают:
- Трансмуральный. Некротическая область охватывает всю толщу миокарда.
- Субэпикардиальный. Участок с отмершими кардиомиоцитами прилегает к эпикарду.
- Субэндокардиальный. Некроз сердечной мышца в районе прилегания к эндокарду.
- Интрамуральный. Участок некроза находится в толще левого желудочка, но не доходит до эпикарда или эндокарда.
В зависимости от кратности возникновения:
- Первичный. Возникает первый раз.
- Повторный. Развивается через 2 месяца или позже после начала первичного.
- Рецидивирующий. Появляется на стадии формирования рубцовой ткани первичного инфаркта, т.е. в течение первых 2 мес. от первичного острого поражения миокарда.
Относительно локализации процесса:
- Левожелудочковый.
- Правожелудочковый.
- Септальный, или инфаркт межжелудочковой перегородки.
- Сочетанный, к примеру переднебоковой ИМ.
Отталкиваясь от электрокардиологических изменений, фиксируемых на кардиограмме:
- Q-инфаркт. Электрокардиограмма фиксирует сформировавшийся патологический з. Q или желудочковый комплекс QS. Изменения характерны для крупноочаговых ИМ.
- Не Q-инфаркт с инверсией з. Т и без патологии з. Q. Чаще встречается при мелкоочаговых инфарктах.
В зависимости от развития осложнений:
- Неосложненный.
- Осложненный.
Формы острого ИМ, относительно наличия и места расположения болей:
- Типичная. Боль сосредоточена в прекардиальной либо загрудинной области.
- Атипичная. Форма заболевания с атипичной локализацией болей:
Периоды заболевания:
- Острейший.
- Острый.
- Подострый.
- Постинфарктный.
Симптомы инфаркта миокарда
Интенсивность и характер болевых ощущений зависят от нескольких факторов: размера и локализации некротического очага, а также стадии и формы инфаркта. У каждого пациента клинические проявления различны в силу индивидуальных особенностей и состояния сосудистой системы.
Признаки типичной формы инфаркта миокарда
Яркая клиническая картина с типичным и выраженным болевым синдромом наблюдается при крупноочаговом (трансмуральном) инфаркте сердца. Течение болезни разделяю на определенные периоды:
- Прединфарктный, или продромальный период. У 43–45% инфарктников этот период отсутствует, т.к. болезнь начинается внезапно. Большинство пациентов перед инфарктом отмечают учащение приступов стенокардии, загрудинные боли становятся интенсивными и продолжительными. Изменяется общее состояние – снижается настроение, появляется разбитость и страх. Эффективность антиангинальных средств значительно снижается.
- Острейший период (от 30 мин до нескольких часов). При типичной форме острый инфаркт сопровождается нестерпимой загрудинной болью с иррадиацией в левую сторону туловища – руку, нижнюю челюсть, ключицу, предплечье, плечо, область между лопатками. Редко под лопатку или левое бедро. Боли могут быть жгучими, режущими, давящими. Некоторые ощущают распирание в груди или ломоту. В течение нескольких минут боль достигает своего максимума, после чего сохраняется до часа и дольше, то усиливаясь, то ослабевая.
- Острый период (до 2 суток, при рецидивирующем течении до 10 дней и дольше). У подавляющего большинства больных ангинозная боль проходит. Ее сохранение свидетельствует о присоединении эпистеноперикардиального перикардита либо о продолжительном течении ИМ. Нарушения проводимости и ритма сохраняются, также как и артериальная гипотензия.
- Подострый период (длительность – 1 мес). Общее состояние пациентов улучшается: температура нормализуется, проходит одышка. Полностью или частично восстанавливается сердечный ритм, проводимость, звучность тонов, но блокада сердца регрессу не поддается.
- Постинфарктный период – завершающий этап течения острого ИМ, длящийся до 6 месяцев. Некротическая ткань окончательно заменяется плотным рубцом. Сердечная недостаточность устраняется за счет компенсаторной гипертрофии сохранившегося миокарда, но при обширной площади поражения полная компенсация невозможна. В этом случае проявления сердечной недостаточности прогрессируют.
Начало боли сопровождается сильной слабостью, появлением обильного липкого (профузного) пота, чувством страха смерти, учащением сердцебиения. При физикальном обследовании выявляется бледность кожи, липкий пот, тахикардия и другие нарушения ритма (экстрасистолия, фибрилляция предсердий), возбуждение, одышка в покое. В первые минуты повышается артериальное давление, потом резко понижается, что свидетельствует о развивающейся недостаточности сердца и кардиогенном шоке.
При тяжелом течении развивается отек легких, иногда сердечная астма. Тоны сердца при аускультации приглушены. Появление ритма галопа говорит о левожелудочковой недостаточности, от степени выраженности которой зависит аускультативная картина легких. Жесткое дыхание, хрипы (влажные) подтверждают застой крови в легких.
Ангинозная боль в этом периоде нитратами не купируется.
В результате перифокального воспаления и некроза появляется лихорадка, сохраняющаяся на протяжении всего периода. Температура поднимается до 38,50 С, высота ее подъема зависит от размера некротического очага.
При мелкоочаговом инфаркте мышцы сердца симптоматика менее выражена, течение болезни не такое четкое. Редко развивается недостаточность сердца. Аритмия выражается в умеренной тахикардии, которая бывает не у всех больных.
Признаки атипичных форм инфаркта миокарда
Подобные формы характеризуются нетипичной локализацией болей, затрудняющей своевременную установку диагноза.
- Астматическая форма. Характерен кашель, приступы удушья, проливной холодный пот.
- Гастралгическая (абдоминальная) форма проявляется болями в эпигастральной области, рвотой, тошнотой.
- Отечная форма бывает при массивной очаге некроза, приводящем к тотальной сердечной недостаточности с отеками, одышкой.
- Церебральная форма характерна для пожилых пациентов с выраженным атеросклерозом не только сердечных, но и мозговых сосудов. Проявляется клиникой ишемии головного мозга с головокружениями, потерей сознания, шумом в ушах.
- Аритмическая форма. Единственным ее признаком может быть пароксизмальная тахикардия.
- Стертая форма отличается отсутствием жалоб.
- Периферическая форма. Боли могут быть только в руке, подвздошной ямке, нижней челюсти, под лопаткой. Иногда опоясывающая боль схожа с болями, возникающими при межреберной невралгии.
Осложнения и последствия инфаркта миокарда
- Тромбоз в желудочках.
- Острый эрозивный гастрит.
- Острый панкреатит либо колит.
- Парез кишечника.
- Желудочное кровотечение.
- Синдром Дресслера.
- Острая, а в дальнейшем хроническая прогрессирующая недостаточность сердца.
- Кардиогенный шок.
- Постинфарктный синдром.
- Эпистенокардиальный перикардит.
- Тромбоэмболии.
- Аневризма сердца.
- Отек легких.
- Разрыв сердца, приводящий к его тампонаде.
- Аритмии: пароксизмальная тахикардия, экстрасистолия, внутрижелудочковая блокада, фибрилляция желудочков и другие.
- Инфаркт легких.
- Пристеночный тромбоэндокардит.
- Психические и нервные расстройства.
Диагностика инфаркта миокарда
Анамнез болезни, электрокардиографические признаки (изменения на ЭКГ) и характерные сдвиги ферментативной активности в сыворотке крови являются основным критериями при диагностике острого ИМ.
Лабораторная диагностика
В первые 6 часов острого состояния в крови выявляется повышенный уровень белка – миоглобина, участвующего в транспортировке кислорода внутрь кардиомиоцитов. В течение 8–10 часов больше чем на 50% увеличивается креатинфосфокиназа, показатели активности которой нормализуются к концу 2 суток. Этот анализ повторяют каждые 8 часов. Если получают троекратный отрицательный результат, то инфаркт сердца не подтверждается.
На более позднем сроке необходим анализ на определение уровня лактатдегидрогеназы (ЛДГ). Активность этого фермента увеличивается спустя 1–2 суток от начала массового омертвления кардиомиоцитов, по прошествии 1–2 недель приходит в норму. Высокой специфичностью отличается повышение изоформ тропонина, увеличение уровня аминотрансфераз (АСТ, АЛТ). В общем анализе – повышение СОЭ, лейкоцитоз.
Инструментальная диагностика
ЭКГ фиксирует появление отрицательного з. Т либо его двухфазность в определенных отведениях (при мелкоочаговом ИМ), патологии комплекса QRS или з. Q (при крупноочаговом ИМ), а также различные нарушения проводимости, аритмии.
Электрокардиография помогает определить обширность и локализацию области омертвения, оценить сократительную способность сердечной мышцы, выявить осложнения. Рентгенологическое исследование малоинформативно. На поздних этапах проводят коронарографию, выявляющую место, степень сужения или непроходимости коронарной артерии.
Лечение инфаркта миокарда
При подозрении на инфаркт сердца срочно вызывают скорую помощь. До приезда медиков нужно помочь больному принять полусидячее положение с согнутыми в коленях ногами, ослабить галстук, расстегнуть одежду, чтобы она не стягивала грудь и шею. Открыть форточку или окно для доступа свежего воздуха. Под язык положить таблетку аспирина и нитроглицерина, которые предварительно измельчить или попросить больного их разжевать. Это необходимо для более быстрого всасывания действующего вещества и получения скорейшего эффекта. Если ангинозные боли не прошли от одной таблетки нитроглицерина, то его следует рассасывать через каждые 5 минут, но не больше 3 таблеток.
Больной с подозрением на инфаркт сердца подлежит незамедлительной госпитализации в кардиологическую реанимацию. Чем раньше реаниматологи начнут лечение, тем благоприятнее дальнейший прогноз: можно предупредить развитие ИМ, предотвратить появление осложнений, сократить площадь очага некроза.
Основные цели первоочередных лечебных мероприятий:
- снятие болевого синдрома;
- ограничение некротической зоны;
- предотвращение осложнений.
Купирование болевых ощущений – один из важнейших и неотложных этапов лечения ИМ. При неэффективности таблетированного нитроглицерина, его вводят в/в капельно либо наркотический анальгетик (например, морфин) + атропин в/в. В некоторых случаях проводят нейролептанальгезию – в/в нейролептик (дроперидол) + анальгетик (фентанил).
Тромболитическая и антикоагулянтная терапия направлена на сокращение зоны некроза. Впервые сутки от появления первых признаков инфаркта для рассасывания тромба и восстановления кровотока возможно проведение процедуры тромболизиса, но для предотвращения гибели кардиомиоцитов эффективнее ее делать в первые 1–3 часа. Назначают тромболитические препараты – фибринолитики (стрептокиназа, стрептаза), антиагреганты (тромбо-АСС), антикоагулянты (гепарин, варфарин).
Антиаритмическая терапия. Для устранения нарушений ритма, сердечной недостаточности, восстановления метаболизма в ткани сердца применяют антиаритмические препараты (бисопролол, лидокаин, верапамил, атенолол), анаболики (ретаболил), поляризующую смесь и т.д.
Для лечения острой недостаточности сердца используют сердечные гликозиды (коргликон, строфантин), диуретики (фуросемид).
Для устранения психомоторного возбуждения применяют нейролептики, транквилизаторы (седуксен), седативные средства.
Прогноз заболевания зависит от быстроты оказания первой квалифицированной помощи, своевременности проведения реанимационных мероприятий, размера и локализации очага поражения миокарда, наличия либо отсутствия осложнений, возраста пациента и имеющихся у него сопутствующих сердечно-сосудистых патологий.
Источник