Могут ли капельницы спровоцировать инсульт
- Что такое инсульт и чем он опасен
- Скорая помощь при инсульте
- Признаки и симптомы инсульта
- Первая помощь при инсульте до приезда скорой
- Самопомощь при инсульте
- Чем помогут медики
- Восстановление после инсульта
- Профилактика инсульта
Что такое инсульт и чем он опасен
Инсульт — это нарушение кровообращения в головном мозге [1]. Он может возникнуть из-за разрыва сосуда или его закупорки тромбом. В таком случае к нервным клеткам не поступает нужное количество кислорода, глюкозы и других питательных веществ, что может привести к их гибели.
Существуют несколько факторов, повышающих риск развития инсульта, в их числе: избыточный вес, высокий уровень холестерина, сахарный диабет, гипертония, употребление алкоголя и наркотиков, курение. Помимо этого, врачи учитывают генетическую предрасположенность и возраст: болезнь чаще поражает тех, кому больше 45 лет.
Инсульт может быть ишемическим и геморрагическим. Также выделяют субарахноидальное кровоизлияние, которое встречается редко, но в 50% случаев сопровождается летальным исходом. Ему свойственна острая боль в затылке, возможны судороги, рвота и потеря сознания.
Ишемический инсульт, или инфаркт мозга, — самый распространенный вид нарушения мозгового кровообращения. Непосредственная причина ишемического инсульта — закупорка сосуда, питающего головной мозг. Это может произойти из-за образования тромба или его попадания в просвет сосуда. Повышенный риск образования тромбов есть у людей, страдающих атеросклерозом, нарушением ритма сердца или заболеванием клапанов сердца. Ишемический инсульт может произойти при самостоятельном приеме лекарств без назначения врача (например, мочегонных или комбинированных оральных контрацептивов).
Симптомы при ишемическом инсульте развиваются в течение непродолжительного времени и не сопровождаются головной болью, так как в головном мозге нет болевых рецепторов. Чаще всего это происходит ночью, когда человек спит, а утром при пробуждении обнаруживает, что не работает рука, нога или нарушена речь.
При геморрагическом инсульте происходит разрыв стенки сосуда и кровь пропитывает ткани головного мозга. Частыми причинами геморрагического инсульта становятся повышение артериального давления, прием препаратов, снижающих свертываемость крови, нарушение строения стенки сосуда (аневризмы) или врожденные аномалии сосудистого русла — артериовенозные мальформации. Геморрагический инсульт развивается быстро, часто сопровождается головной болью. Если кровь пропитывает сосудистые оболочки головного мозга, где есть болевые рецепторы, человек может потерять сознание. Этот подтип инсульта отличается высокой частотой гибели пациента, но если человек выживает, то неплохо восстанавливается.
Скорая помощь при инсульте
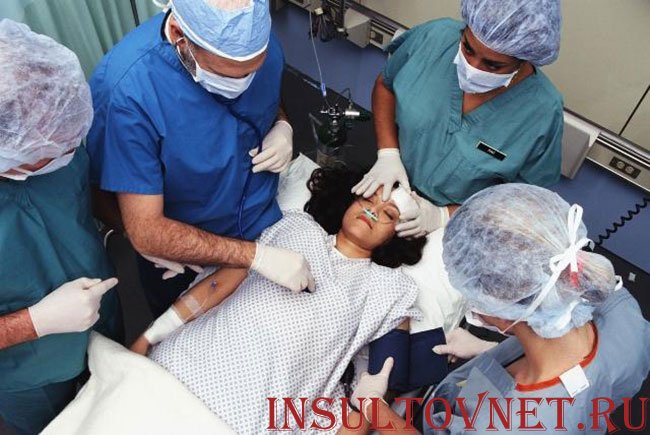
Желательно, чтобы человек с инсультом был доставлен в больницу как можно скорее — в течение трех часов от начала первых симптомов. Поэтому важно правильно организовать помощь человеку с подозрением на инсульт.
- Вызовите скорую медицинскую помощь. Если симптомы инсульта появились у вас, то попросите о помощи, чтобы врача вызвал кто-то другой. Сообщите краткие данные о пациенте (возраст, что случилось). Оставьте свои контактные данные для связи с вами. Будьте готовы встретить врача и обеспечить доступ к пациенту.
- Помогите пациенту занять безопасное положение: лучше всего лежать на боку, слегка приподняв голову.
- Пока вы ожидаете скорую помощь постарайтесь выяснить у пациента, когда появились симптомы, какими хроническими заболеваниями он болеет и какие препараты принимает? Эта информация сэкономит время врачей и позволит быстро принять решение.
- Если человек потерял сознание и не дышит, необходимо провести сердечно-легочную реанимацию. Однако для правильного ее оказания необходимо пройти специализированные обучающие курсы [2], [3].
- Если пациенту тяжело дышать, то снимите стесняющую одежду (тугой воротник, галстук или шарф), откройте окна.
- Если человеку холодно, то укройте его теплым одеялом.
- Пока едет скорая, ни в коем случае не пытайтесь напоить, накормить больного или заставить его встать. У человека может быть нарушение функции глотания, и он может подавиться. А при попытке встать из-за высокого давления или нарушения координации есть высокий риск падения и получения дополнительных травм.
- Внимательно наблюдайте за человеком на предмет любых изменений в его состоянии. Будьте готовы рассказать оператору службы экстренной помощи или врачу об их симптомах и о том, когда они начались. Обязательно укажите, упал ли человек или ударился головой.
- В некоторых случаях целесообразно самостоятельно доставить больного в ближайшую больницу, если вы не уверены в оперативности бригады. Обсудите это решение с оператором экстренных служб.
Хорошо, если помощь будут оказывать несколько человек. Например, один будет отвечать за реанимационные действия, второй следить за пульсом и давлением, а третий — говорить по телефону с врачами. Зовите на помощь соседей и окружающих, если больной находится на улице или в общественном заведении.
Признаки и симптомы инсульта
В зависимости от тяжести инсульта симптомы могут быть незначительными или тяжелыми. Необходимо знать, на что обращать внимание. Чтобы проверить наличие предупреждающих признаков инсульта, можно использовать западное мнемоническое правило FAST (англ. — «быстро»), которое означает [4]:
F — face — «лицо»
A — arm — «рука»
S — speech — «речь»
T — time — «время»
Первый симптом — асимметрия лица. Если попросить человека улыбнуться, он не сможет это сделать, один уголок рта останется опущенным. Когда больной высовывает язык, тот может отклоняться в одну сторону. Как только вы провели небольшой оперативный тест, необходимо сразу вызвать скорую помощь. Часто пострадавший не реагирует на просьбы, не может связно говорить и поднять обе руки одновременно; иногда он находится в состоянии дезориентации, зрачки расширены или реакция на свет отсутствует.
Транзиторную ишемическую атаку бывает трудно идентифицировать только по симптомам [5]. Они полностью проходят в течение 24 часов и часто длятся менее пяти минут. При этом приступ вызывает временную недостаточность кровообращения, и за ним может последовать более тяжелый инсульт, поэтому важно обратиться к врачу как можно скорее.
Однако стоит помнить, что за движение и чувствительность отвечает лишь небольшая часть мозга, поэтому при нарушении кровообращения в других отделах мозга могут возникать самые разные симптомы: нарушение речи, глотания, зрения, головокружение, нарушение координации, спутанность и потеря сознания, эпилептические припадки, резкое снижение памяти или неадекватное поведение больного и другие. Главная задача — вызвать врача, если кому-то стало плохо: появились необычные симптомы, которых раньше не было. Лучше лишний раз перестраховаться, чем упустить время, которое является самым важным фактором, определяющим прогноз при инсульте.
Первая помощь при инсульте до приезда скорой
В домашних условиях можно провести комплекс мероприятий для поддержки больного, но без профессиональных медиков не обойтись в любом случае. При повышении артериального давления его не нужно снижать, это адаптивная реакция организма. Таким образом, организм пытается улучшить кровоснабжение головного мозга по специальным «запасным путям» кровообращения — коллатералям. Не следует давать пациенту никаких лекарств, так как вы не знаете инсульт ли у пациента или другое заболевание. Кроме того, ишемический и геморрагические инсульты лечатся совершенно по-разному. Это задача врачей за 3 часа поставить диагноз, доставить в специализированный центр по лечению инсульта и назначить соответствующее лечение. Важно понимать, что нервные клетки гибнут уже через 5 минут, если не получают достаточного кровоснабжения. Поэтому зону инфаркта уже не спасти, однако вокруг зоны гибели клеток формируется пограничная область (так называемая «пенумбра» — полутень), где нервные клетки находятся на грани гибели. При отсутствии лечения область пенумбры увеличивается и гибнет все больше клеток, что проявляется утяжелением симптомов инсульта и плохим прогнозом для жизни и последующего восстановления.
Самопомощь при инсульте
Если симптомы незначительны, и пострадавший остается в сознании и способен двигаться, он может оказать себе первую помощь. Но только после того, как будет вызвана скорая. При инсульте стоит:
- Сообщить кому-то, помимо врачей, что вам плохо. Позвоните соседям и родственникам, которые рядом.
- Принять горизонтальное положение с приподнятой головой или в позиции лежа на боку.
- Освободить шею и грудную клетку от сдавливающих украшений, воротника рубашки, галстука и другой одежды.
- Не вставать до приезда скорой.
Что сделают медики
Диагностику и лечение больного проводят в отделении неврологии. Если с начала приступа прошло немного времени, у пациента есть шансы полностью восстановиться.
В больнице ему делают компьютерную томографию и тромболитическую терапию: вводят препарат, растворяющий тромбы. В некоторых случаях врачи выбирают тромбоэкстракцию — механическое удаление тромбов из сосудов.
Восстановление после инсульта
До стабилизации состояния человек должен находится в блоке интенсивной терапии (реанимации). После улучшения состояния его переводят в обычную палату и назначают лекарственные препараты для профилактики повторного инсульта. Кроме врачей с пациентом работают реабилитологи, логопеды, клинические психологи. Первые дни и недели очень важны для последующего восстановления. Процесс реабилитации зависит от множества факторов, в том числе от скорости оказания первой помощи и проведенного лечения, наличия хронических заболеваний.
Первый этап восстановления проходит в больнице: оценивается и стабилизируется состояние пациента. После лечения человек может остаться в стационаре или выписаться домой, но в любом случае необходимо строго соблюдать рекомендации врача. Если симптомы инсульта легкие, реабилитация может проходить амбулаторно. В первую очередь, важно снять мышечное напряжение, укрепить мобильность конечностей, стимулировать их подвижность простыми физиотерапевтическими упражнениями [6].
Если вы ухаживаете за человеком, перенесшим инсульт, запишите указания врача для дальнейшего лечения [7]. Возможно, пациенту потребуется систематическая транспортировка к реабилитологу или организация медобслуживания на дому.
Профилактика инсульта
Чтобы снизить риск развития инсульта, необходимо следовать основным правилам здорового образа жизни: питаться разнообразной и качественной пищей, заниматься спортом, проводить время на свежем воздухе, отдыхать и исключить вредные привычки. Пациентам старше 40 лет следует проходить периодические медицинские осмотры (диспансеризация или программы чек-ап). Важно проводить своевременное лечение хронических заболеваний, способных повысить риск развития инсульта.
Комментарий врача
Сергей Макаров,
невролог, отоневролог GMS Clinic, ассистент кафедры нервных болезней Института профессионального образования Первого МГМУ им. И.М. Сеченова
Какие препараты можно безопасно использовать?
Как это ни странно звучит, но никакие лекарственные средства пациенту с подозрением на инсульт давать не нужно. Даже средства для снижения артериального давления могут ухудшить прогноз, так как повышение артериального давления — это защитная реакция организма на закупорку сосуда. К сожалению, в настоящее время нет препаратов с доказанной эффективностью, способных клинически значимо изменить течение инсульта. Нужно вызвать врача, а дальше специалисты решат, какие лекарственные средства нужны и в каких дозах.
Как отсутствие первой помощи влияет на дальнейшее лечение?
Главный принцип медицинской этики — primum non nocere. «Прежде всего — не навреди». Поэтому главная помощь — обеспечить безопасность пациента, пока он ждет скорой медицинской помощи. Этому посвящена данная статья. В настоящее время в России создано много специализированных сосудистых центров по лечению инфарктов и инсультов. Если доставить пациента в эти сроки в период «терапевтического окна» — времени, когда можно растворить или удалить тромб — то у человека есть хорошие шансы на восстановление, хотя этот процесс индивидуален. Однако часто давность инсульта установить нельзя или у пациента есть противопоказания к тромболитической терапии. В таких случаях врачи вынуждены ограничиться симптоматической терапией. Пациенту обеспечивается поддержание жизненно важных функций и назначают лекарства для предупреждения повторного инсульта.
Если доставлять пациента в больницу самостоятельно, нужно ли заранее звонить, что брать с собой, насколько это вообще оправданно или лучше ждать скорую?
Этот вопрос должен быть обсужден с оператором экстренных служб. В подавляющем большинстве случаев транспортировку больных осуществляет бригада скорой медицинской помощи. В крупных городах экстренные службы работают очень оперативно. При транспортировке пациента скорой помощью пациента уже ждут в больнице, поэтому многие пациенты получают эффективное лечение острого нарушения мозгового кровообращения. При транспортировке пациента в больницу с собой брать ничего не нужно, так как пациент поступит сразу в реанимацию, куда нельзя брать личные вещи.
Источник
Тяжелее всех, по мнению врачей, ковид переносят люди с гипертонией. Как «корона» бьет по организму больных и чем инфекция опасна для сосудов, Sobesednik.ru рассказала директор Института здравоохранения Высшей школы экономики Лариса Попович.
Почему гипертоники болеют сильнее других?
– При ковиде прежде всего страдают сосуды, а именно – сосудистые стенки, – отмечает эксперт. – Следовательно, при вирусном заражении сосуды просто не будут нормально реагировать на сигналы из головного мозга, связанные с регуляцией тонуса сосудов. И у гипертоников возникает риск непрогнозируемого повышения артериального давления. Что может приводить к инсультам, конечно.
Кроме того, полиорганная недостаточность, которая возникает в связи с интоксикацией коронавирусом, тоже может приводить к очень серьезной поломке регуляторных механизмов, что для людей, больных гипертонией, диабетом, астмой, ХОБЛ, увеличивает дисбаланс и рассинхронизацию всех систем регулирования. А это может приводить к серьезным дефектам. Любая полиорганная недостаточность может приводить к катастрофическим ситуациям.
- Коварная аритмия: как распознать болезнь и не умереть от внезапной сердечной смерти
Что опаснее для больных гипертонией – сам коронавирус или его последствия?
– Коронавирус встраивается в систему регулирования нормальных физиологических функций организма и нарушает их, – комментирует Лариса Попович. – Организм начинает реагировать неадекватно.
Когда нужно, например, выбросить определенные гормоны, чтобы снизить давление, он пропускает этот сигнал, потому что не срабатывает система регулирования, и сосуды не расширяются, например, у гипертоников, а наоборот, продолжают сужаться. Это как раз чревато инсультами и инфарктами.
Повышение давления — это, к сожалению, один из серьезных системокомплексов при ковиде.
Правда ли, что гипертоники заражаются коронавирусом чаще остальных?
– Механизм заражения не имеет отношения к хроническим заболеваниям, – опровергает миф эксперт. – Он имеет отношение только к состоянию иммунной системы, к состоянию слизистых.
Кстати, почему еще в холодное время года люди чаще заражаются — потому что много топят, слизистые пересушиваются и уже не работают как барьер для инфекции, и вирусу проще проникать.
Это касается всех вообще. Поэтому промывание носовых пазух и сохранение слизистых влажными — это важно, слизистые – первая линия обороны. В связи с этим у нас респираторный период и период отопления совпадают. Нужно поддерживать влажность и в доме.
лайфхак!
Даже если вы поставите чашку с водой на батарею, это увлажнит микроклимат и поможет противостоять инфекциям.
– А если не справится первая линия обороны, вступит вторая — когда у человека болит горло, – объясняет Лариса Попович. – Если и на этом не закончится, то вирус проникнет глубже и будет повреждать регуляторные системы организма. Это опасно тем, что даже после того, как человек победит вирус, нарушения в организме остаются намного дольше. Поэтому реабилитация после ковида нужна обязательно.
Последствия ковида могут затрагивать многие функции, включая мыслительные процессы, пищеварение, репродуктивные функции, нефрологию и еще кучу систем, помимо дыхательной.
Если есть какое-то хроническое поражение, то оно, конечно, страдает в первую очередь. У гипертоников это сосуды. Этот вирус имеет способность «садиться» на разные системы организма, к сожалению. Поэтому ковид, можно сказать, действует на все.
Можно ли полностью вылечиться от коронавируса при гипертонии?
– У кого-то последствия обратимы, у кого-то — нет. Это зависит от возможностей восстановления каждого организма, – признает Попович. – Если организм травить бесконечным курением, алкоголизмом, то сил у него может уже не хватить на восстановление, ведь оно требует мобилизации очень серьезных ресурсов организма. А если их уже нет, могут быть серьезные последствия.
То есть если у человека было небольшое заболевание, оно может развиться в серьезное хроническое осложнение.
Иногда даже последствия от гриппа вызывают рассеянный склероз или болезнь Бехтерева — это тяжелые аутоиммунные заболевания. К этому нужно серьезно относиться. А в случае с ковидом последствия примерно такие же, как от тяжелых форм гриппа, только еще более распространенные.
- Что болит при коронавирусе? Врач перечислил органы, страдающие от COVID-19
Источник

Лечение инсульта любой разновидности и локализации, как правило, комплексное и многоступенчатое. На разных этапах патологического процесса пациента показаны разные лекарственные препараты и дифференцированные пути их введения.
Существует распространенное мнение, что капельницы – это оптимальный способ введения лекарственных препаратов в стационаре, особенно после инсульта. Отчасти это действительно так. Однако, как и для любой медицинской манипуляции, для внутривенного капельного введения лекарств существуют показания и противопоказания. А также утвержденные Министерством Здравоохранения схемы и протоколы лечения. В статье попробуем подробно разобрать, что собой представляет внутривенное капельное введение препаратов, и когда оно необходимо при инсульте.
Плюсы и минусы внутривенного введения лекарств
Внутривенный путь введения лекарств используется наиболее широко наряду с внутримышечным и пероральным (т. е. прием через рот). Этот способ доставки действительно очень удобен, особенно в условиях стационара у тяжелобольных, в частности, после инсульта.
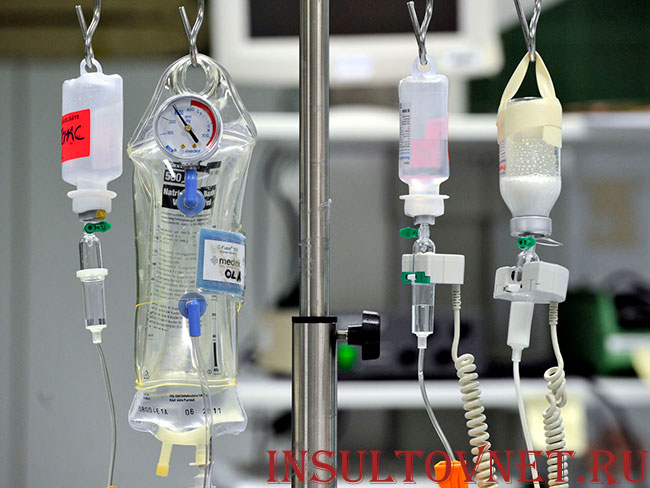
Преимущества
- Быстрая доставка медикаментов. Особенно это важно в экстренных ситуациях, когда важно немедленное попадание лекарств в организм. При попадании в желудок таблеток или любой другой лекарственной формы для перорального приема, необходимо время для всасывания и попадания в кровоток. Только после этого лекарства с током крови разносятся по всему организму, оказывая необходимый эффект. В неотложной медицине такое недопустимо. Капельницы и внутривенные болюсные введения обеспечивают немедленное попадание необходимых веществ в кровоток.
- Возможность более медленного введения. Некоторые лекарства не рекомендуется или вовсе запрещено вводить быстро. Капельницы позволяют развести определенную дозировку лекарства в физиологическом растворе натрия хлорида или любой другой инфузионной среде и медленно вводить в течение нескольких часов.
- Часто после инсульта пациенты находятся без сознания или не могут глотать. Для них внутривенный капельный путь введения является практически единственным способом получать лечение.
- БОльшая биодоступность. Лекарства, всасываясь в кишечнике, всегда попадают в печень и подвергаются там метаболическим процессам. Это происходит потому, что вся оттекающая от кишечника кровь сначала проходит через печеночный барьер для обезвреживания. Таким образом, снижается концентрация активного вещества в плазме крови, чего не происходит при внутривенном введении.

- Необходимость введения больших объемов растворов. Например, во время нейрохирургических операций после внутримозговых кровоизлияний или при проведении интенсивной терапии после инсульта.
- Существуют препараты, которые можно вводить только внутривенно. Так предусмотрено производителем и особенностями химического строения лекарства.
Недостатки
- При возникновении острой аллергической реакции или побочного эффекта препарата, «отменить» введение уже никак невозможно. Для сравнения – при попадании лекарства в желудочно-кишечный тракт есть возможность промыть желудок или дать пациенту адсорбент.
- При длительно стоянии и недостаточном уходе периферические и центральные венозные катетеры могут стать воротами инфекции, вызывать воспаления вен (флебиты). Такие осложнения значительно отягощают восстановительный период после инсульта.
- Вероятность экстравазации -попадания инфузионных растворов мимо катетера в мягкие ткани. Длительная незамеченная экстравазация часто вызывает воспалительные реакции и даже изъязвления кожи.
- Потенциальное осложнение – воздушная эмболия – попадание в крупную вену большого количества воздуха из линии.
- Постановка внутривенных катетеров является умеренно болезненной неприятной для пациента процедурой.
Теперь становится понятным, какие плюсы и минусы есть у внутривенного способа введения лекарств. Постановка внутривенного катетера – это инвазивная процедура с потенциальными рисками, которая должна выполняться медперсоналом в чистых перчатках с соблюдением всех правил асептики.
Пациенты должны понимать, что капельницы не всегда необходимы, особенно в позднем восстановительном периоде после инсульта. При стабилизации состояния они легко могут быть заменены внутримышечным введением или таблетированными формами препаратов.
Места постановки венозных катетеров
Делать капельницы можно в различные по калибру и локализации вены. Среди них:
- Периферический венозный доступ. Используются более мелкие вены. Чаще всего это привычные нам вены предплечья. Однако теоретически постановка катетера возможна в любую поверхностно расположенную периферическую вену. Какие же это доступы? Могут использоваться вены кисти, нижних конечностей, в частности, тыльной поверхности стопы и нижней части голени. При невозможности использования классического доступа на предплечье медсестра или врач может принять решение о работе с любой другой периферической веной. Различий между ними глобально нет, за исключением умеренной болезненности при постановке катетера в вены кисти и стопы.
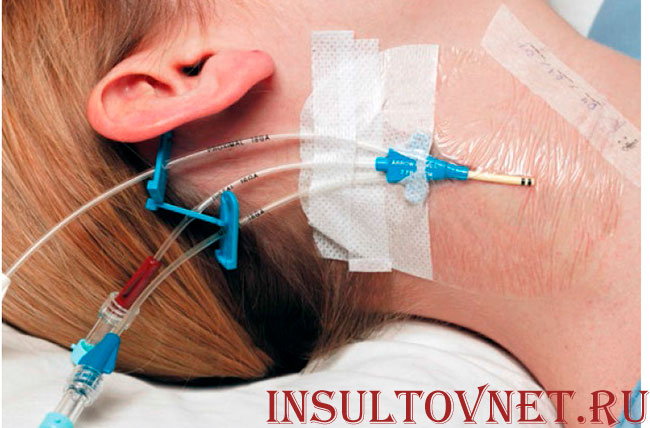
- Центральный венозный доступ. Часто применяется после обширного инсульта, особенно в отделениях интенсивной терапии и реанимации. Особый центральный катетер устанавливается в вены более крупного калибра, например, подключичную, бедренную или яремную. Эти доступы ставят исключительно по строгим показаниям: тяжелое состояние пациента, необходимость в длительной и объемной инфузионной терапии, невозможность постановки периферической вены. Введение катетера в центральную вену осуществляет только врач в асептических условиях с использованием стерильного материала. Производится оно под местной анестезией ввиду болезненности при постановке. Места постановки: бедренная вена – в области паховой складки, подключичная – в области ключицы, яремная – на боковой поверхности шеи.
Особенности при инсультах
Схемы лекарственной терапии и пути введения препаратов после инсульта определяет только врач. Однако, с учетом того, что нарушения кровообращения головного мозга – это тяжелая патология, требующая комплексного лечения многими группами препаратов, внутривенное капельное введение приходится делать очень часто. Какие же лекарства чаще всего вводят при инсультах? Вот основные группы:
- Тромболитики и антикоагулянты – лекарства для уменьшения свертываемости крови. Необходимы при ишемических инсультах, так как основная их причина – тромбозы мозговых сосудов. Тромболитики (стрептокиназа, альтеплаза) применяются в остром периоде для растворения имеющихся тромбов. Антикоагулянты необходимы для предупреждения образования новых тромбов.
- Нейропротекторы – используются для защиты головного мозга от ишемии и повреждения. Оптимальное начало таких капельниц – первые 3-6 часов после катастрофы. Примеры – «Пирацетам», «Актовегин», «Церебролизин», «Милдронат».
- Метаболические препараты – для оптимизации обмена веществ в головном мозге. Примеры – «Кавинтон», «Трентал».
- Лекарства для экстренной помощи, например, для снижения чрезмерно высокого артериального давления при инсульте. Делать это нужно постепенно, поэтому оптимально использование внутривенного капельного введения.
Использование капельниц в современной медицине происходит постоянно. Однако нужно помнить, что делать их нужно только по показаниям, которые определяет лечащий врач.
Загрузка…
Источник
