Лучевая диагностика ишемического инсульта
Лучевая диагностика инсульта
Инсульт является обобщенным понятием, которое описывает клинический эпизод внезапно возникающего неврологического дефицита, обусловленного цереброваскулярным заболеванием. Выделяют четыре основные причины инсульта: инфаркт головного мозга (80%), внутрипаренхиматозное кровоизлияние (15%), нетравматическое субарахноидальное кровоизлияние (5%) и венозный инфаркт (приблизительно 1 %). Инфаркт, являясь наиболее частой причиной инсульта, будет главной темой введения. Основной причиной инфаркта головного мозга является атеросклероз и его последствия.
а) Ишемический инсульт. Выделяюттри основных клинических подтипа ишемического инсульта, что основано на классификации, использованной во многоцентровом клиническом исследовании (испытание препарата ORG 10172 в лечении острого инсульта [TOAST]). Эти три подтипа включают крупные артериальные/атеросклеротические инфаркты, кардиоэмболические инфаркты и инфаркты вследствие окклюзии сосудов малого калибра (лакунарные инфаркты).
1. Крупные артериальные/атеросклеротические инфаркты составляют около 40% всех инсультов и могут возникнуть в результате тромбоза сосуда в области атеросклеротической бляшки или вследствие эмболии такими тромбами более мелких сосудов. Наиболее частой локализацией атеросклеротической бляшки является бифуркация сонной артерии с вовлечением дистального отдела общей сонной артерии и первых двух сантиметров внутренней сонной артерии. Среди внутричерепных артерий наиболее часто окклюзии подвергается средняя мозговая артерия (СМА).
К другим частым локализациям атеросклеротических бляшек относятся сифон внутренней сонной артерии и проксимальные отделы передней и средней мозговой артерий. Также часто поражаются атеросклерозом и позвоночные и основная артерии.
2. Кардиоэмболический генез имеет место в 15—25% ишемических инсультов. К факторам риска относятся инфаркт миокарда, аневризма желудочка, фибрилляция или трепетание предсердий, кардиомиопатия и поражение клапанного аппарата.
3. Лакунарные инфаркты являются небольшими по размеру (< 15 мм), обычно локализуются в базальных ганглиях и таламусе. На них приходится 1 5-30% всех инсультов. Такие инсульты часто бывают множественными и обусловлены эмболическими, атеросклеротическими или тромботическими поражениями единичных пенетрирующих конечных артериол, которые питают глубокое серое вещество, включая лентикулостриарные и таламоперфорирующие артерии. К другим частым локализациям лакунарных инфарктов относятся внутренняя капсула, мост, лучистый венец.
б) Внутрипаренхиматозное кровоизлияние. Внутрипаренхиматозное кровоизлияние составляет около 15% всех инсультов может иметь разную этиологию. Гипертензивное кровоизлияние является наиболее частой причиной, составляя примерно 40-60% от всех первичных внутричерепных кровоизлияний. Другими причинами являются амилоидная ангиопатия у пациентов пожилого возраста, а также сосудистые мальформации, васкулиты, лекарственные препараты и геморрагический диатез.
Факторы риска развития геморрагического инсульта включают пожилой возраст, артериальную гипертензию, курение, чрезмерное употребление алкоголя, ишемический инсульт в анамнезе, нарушение обмена холестерина и антикоагулянтную терапию.
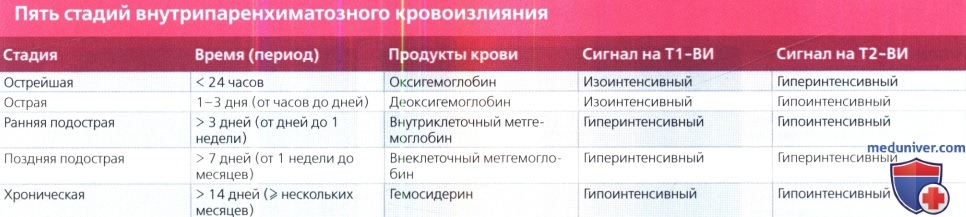
Несмотря на сложные МР характеристики кровотечения, общеприняты следующие стадии кровоизлияний: острейшая, острая, ранняя подострая, поздняя подострая и хроническая.
в) Нетравматическое субарахноидальное кровоизлияние. Нетравматическое субарахноидальное кровоизлияние обычно возникает вследствие разрыва аневризмы (75%) или сосудистой мальформации, такой как артериовенозная мальформация или кавернозная ангиома. При этом неаневризматическое «перимезенцефальное» субарахноидальное кровоизлияние отмечается редко.
г) Венозный инфаркт. Окклюзия синусов твердой мозговой оболочки или вен головного мозга встречается редко, являясь причиной менее 1 % инсультов. Факторы риска венозных тромбозов включают беременность, травмы, дегидратацию, инфекцию, прием пероральных контрацептивов, коагулопатии, злокачественные опухоли, коллагеновые сосудистые заболевания, а также дефицит белка С и S.
Венозные инфаркты происходят только в – 50% случаев венозных тромбозов и могут быть дифференцированы от артериальных инфарктов по локализации ишемии ткани мозга. При тромбозе верхнего сагиттального синуса обычно отмечается появление участков поражения гиперинтенсивного на T2-B14/FLAIR сигнала парасагиттальной локализации, в то время как тромбоз поперечного синуса часто приводит к повышению сигнала на Т2-ВИ/ FLAIR от мозговой ткани задней части височной доли. Кроме того, венозные инфаркты намного чаще сочетаются с кровоизлиянием.
КТ с контрастированием полезна для идентификации симптома «пустой δ», отражающего тромбоз крупного синуса твердой мозговой оболочки, как правило, верхнего сагиттального или поперечного.

д) Подход к визуализации инсульта. Ишемия головного мозга обусловлена значительным снижением кровотока в отдельных областях или во всем головном мозге. Ишемический инсульт характеризуется поэтапным прогрессированием от ишемии до инфаркта. При окклюзии СМА, являющейся наиболее частой ситуацией, формируется более ишемизированное центральное ядро инфаркта и менее ишемизированная область «полутени» (пенумбра). Ядро инфаркта, как правило, является зоной необратимых повреждений, кроме случаев быстрого обеспечения его реперфузии в то время как клетки пенумбры могут оставаться жизнеспособными, но только в течение нескольких часов. На данный момент целью лечения является «спасти» такие клетки.
В настоящее время протоколы исследования, применяемые при остром инсульте различными учреждениями, разнятся между собой. Такие протоколы часто зависят от наличия КТ или МРТ в данном лечебном учреждении, технических/программных аспектов, давности инсульта, квалификации врача, а также возможности осуществления лечебного вмешательства. Обычно разработка плана обследования, лучше всего отвечающего потребностям пациента, ведется совместно неврологами и нейрорадиологами.
Большинство протоколов исследования начинаются с бесконтрастной КТ головы для исключения кровоизлияния или объемного образования, что непосредственно влияет на лечебную тактику. Кроме того, в > 1/3 случаев, при которых обнаруживается гиподенсная область в бассейне кровоснабжения СМА, тромболизис большинством специалистов считается противопоказанным, поскольку это связано с большим риском фатального кровотечения. КТ-ангиография полезна в идентификации окклюзии крупных сосудов. КТ-перфузия, при ее доступности, является отличным методом оценки ишемии, обусловленной окклюзией крупных сосудов.
При отрицательных результатах КТ-перфузии в сочетании сохранением клинических подозрений на инсульте диагностике острой ишемии чрезвычайно полезна МРТ с применением диффузно-взвешенного изображения (ДВИ). МРТ также является основным инструментом визуализации при наличии подозрений на инсульт в области мозговых структур задней черепной ямки или ствола головного мозга. Перфузионная МРТ (ПВИ) оказалась чрезвычайно полезной для выбора тактики лечения.
Большинство протоколов лечения негеморрагического ишемического инсульта используют трехчасовое и шестичасовое окна для осуществления необходимых вмешательств. Если после первого появления симптомов прошло менее шести часов, как правило, первичным методом выбора для исключения объемного образования или кровоизлияния является бесконтрастная КТ. При наличии кровоизлияния тромболитическая терапия не показана. При отсутствии кровоизлияния или объемного образования и отсутствии истечения трехчасового окна после появления симптомов пациенту показан внутривенный (в/в) тромболизис.
Если от начала симптомов прошло от трех до шести часов, необходимо проведение КТ-ангиографии с КТ-перфузией или МРТ с ДВИ и ПВИ для определения показаний к проведению лечения. При выявлении тромбоза внутричерепных артерий, а также наличия пенумбры, пациенту рекомендован внутриартериальный (в/a) тромболизис или в/a тромбэктомия. При отсутствии пенумбры, в/a терапия может не принести пользу пациенту, поэтому каждый случай должен оцениваться индивидуально.
Считается, что эффективное терапевтическое окно при инсульте в бассейне задней циркуляции длиннее 3-б-часового окна, при этом точное время вариабельно и зависит от коллатерального кровообращения. Таким образом, у пациентов с вертебробазилярным тромбозом соотношение степени риска и пользы в/a тромболизиса или тромбоэктомии должно оцениваться индивидуально.
е) Ишемическая пенумбра. При ишемическом инсульте формируется ядро необратимого повреждения мозговой ткани. Ишемическая полутень-это область мозговой ткани, жизнеспособность которой может быть полностью восстановлена при соответствующем лечении. Область пенумбры обычно окружает ишемическое ядро, ее жизнеспособность поддерживается коллатеральным кровообращением.
Ишемическая полутень может быть идентифицирована с помощью комбинации диффузионной МРТ (ДВИ) и перфузионного МР исследования (ПВИ). ДВИ обеспечивает наиболее надежную идентификацию ишемического ядра, которое обычно коррелирует с областью необратимого повреждения мозговой ткани. Тем не менее, при ранней реперфузии путем тромболизиса, возможна некоторая инверсия изменений на ДВИ. ПВИ обеспечивает оценку наличия области полутени. При МРТ несоответствие данных между ДВИ и ПВИ позволяет идентифицировать пенумбру.
Такой метод обеспечивает практическую оценку ишемической полутени. В целом, при отсутствии несоответствия между данными диффузии/перфузии терапия может оказаться неэффективной.
Область пенумбры также может быть идентифицирована с помощью новых методик КТ-перфузии.
В условиях неотложной ситуации при остром инсульте МРТ может быть неосуществима. Тем не менее при использовании новых более бы стрых МР методик и с учетом превосходства МРТ над КТ в выявлении ишемии в области кровоснабжения мелких сосудов и ишемии ствола головного мозга, первая может являться более предпочтительным методом диагностики.
ж) КТ-перфузия (пКТ). Перфузия головного мозга характеризует кровоток на уровне его ткани. Этот кровоток оценивается при пКТ с помощью трех основных параметров: скорость мозгового кровотока (cerebral blood flow, CBF), объем мозгового кровотока (cerebral blood volume, CBV) и среднее время циркуляции (mean transit time, MTT).
1. CBF – объем крови, проходящий через выбранный объем мозговой ткани в единицу времени. CBF измеряется в миллилитрах крови на 100 г мозговой ткани в минуту. Согласно исследованиям, CBF является обоснованным маркером наличия ишемической полутени
2. CBV – общий объем крови в выбранном объеме мозговой ткани, что включает в себя кровь непосредственно в ткани, а также в сосудах с большой емкостью, таких как артерии, артериолы, капилляры, венулы и вены. Единица измерения CBV-миллилитры крови на 100 г мозговой ткани. Согласно некоторым исследованиям, CBV, рассчитанный при КТ-перфузии, является обоснованным надежным маркером ишемического ядра.
3. МТТ – среднее время прохождения крови через выбранную область мозга. Время прохождения крови через паренхиму мозга варьирует в зависимости от расстояния, которое проходит кровь от артериального притока до венозного оттока. МТТ = CBV/CBF.
Несоответствие между CBF/CBV коррелирует с увеличением зоны инфаркта у пациентов, неуспешно или вообще не подвергавшихся лечению. У пациентов с соответствием между CBF/CBV или пациентов, которым была проведена ранняя реканализация, отсутствует прогрессирование ишемического инсульта.
Общие принципы лечения пациентов, которым проводилась пКТ следующие. Хорошим кандидатом для проведения лечения, наиболее вероятно, является пациент, у которого имеется несоответствие между CBF/CBV с преобладанием CBF, что предполагает наличие пенумбры.
Многие рекомендации по лечению ишемического инсульта предполагают, что для рассмотрения возможности проведения тромболизиса, несоответствие между CBF/CBV должно составлять> 20%. Некоторые авторы предполагают, что при отсутствии несоответствия между CBV и CBF лечение маловероятно принесет пользу пациенту.
ж) Советы по интерпретации данных КТ-перфузионного исследования. МТТ является наиболее чувствительным параметром, характеризующим перфузионный дефицит. Несмотря на то, что этот показатель, как правило, является повышенным вследствие тромбоэмболического процесса, он может быть повышен у пациентов со значительным атеросклеротическим сужением артерии. На начальных этапах ишемии, МТТ повышается, a CBF снижается. При этом CBV может быть сохранен или даже повышен за счет дилатации сосудов капиллярного русла на очень раннем этапе ишемии. После достижения CBF порога CBV начинает снижаться. Это приводит к появлению ишемического ядра, которое характеризуется соответствующим снижением как CBF, так и CBV, в то время как несоответствие между CBF и CBV предполагает наличия зоны полутени.
з) Дифференциальная диагностика. При диагностике инсульта у ребенка или молодого взрослого необходимо рассматривать такие возможные причины, как повреждение артерии, сосудистая мальформация, осложненная кровотечением, наркотическая зависимость или нарушения свертываемости крови. У детей младшего возраста к другим возможным причинам относится эмболия вследствие врожденного порока сердца и идиопатическая прогрессирующая артериопатия препубертатного возраста (болезнь мойамойа).
У людей средних лет или пожилого возраста типичной этиологией инсульта является артериальная тромбоэмболия, гипертензивное кровоизлияние, а также церебральная амилоидная ангиопатия.
При оценке геморрагического инсульта следует помнить, что его причины у детей включают сосудистые поражения, гематологические заболевания, васкулопатии, а также венозный инфаркт. У молодых взрослых необходимо исключить сосудистые мальформации, наркотическую зависимость и, что менее вероятно, венозные окклюзии или васкулит. У пожилых людей с внутричерепным кровоизлиянием необходимо исключать гипертензивное кровоизлияние, новообразование, церебральную амилоидную ангиопатию и, что встречается реже, окклюзию синуса твердой мозговой оболочки/вен головного мозга и коагулопатию.
– Также рекомендуем “Примеры лучевой диагностики инсульта по КТ, МРТ”
Редактор: Искандер Милевски. Дата публикации: 13.3.2019
Источник
Лучевая диагностика ишемического инсульта – признаки на КТ, МРТ
Ишемический инсульт продолжает оставаться одной из основных причин смерти и инвалидности во всем мире. Наиболее частой причиной ишемического инсульта является атеротромбоз, и наиболее частая локализация бляшек — бифуркация общей сонной артерии. Нейрохирургические пациенты с САК подвергаются вторичному риску серьезных осложнений и смерти от ишемии и инфаркта из-за церебрального вазоспазма.
Роль нейровизуализации в оценке острого инсульта за последние десятилетия резко изменилась. Ранее она использовалась для анатомического подтверждения наличия или отсутствия острой церебральной ишемии и для исключения повреждений, которые вызывают симптомы, имитирующие инсульт, таких как кровотечение и новообразования. Внедрение тромболизиса изменило цели нейровизуализации от предоставления анатомической информации до оценки физиологических данных пациентов, которым показано такое лечение.
КТ проводится для непосредственной диагностики инсульта и исключения кровоизлияния и других причин неврологического дефицита, а после этого выполняются перфузионные исследования.
Ключевые данные визуализации:
– Острейший (менее 12 часов) церебральный инфаркт, как правило, может быть не обнаружен при КТ, однако часто определяются такие изменения, как незначительные изменения разделения корково-подкорковых структур (серое-белое вещество), или плохо различимое стирание борозд. Иногда визуализируется гиперденсная тромбированная артерия или гиподенсные базальные ядра.
– Острый инфаркт (12-24 часа) выглядит как потеря корково-подкорковой (серое-белое вещество) дифференциации.
– В период 24-72 часов зона инфаркта становится более четкой (гиподенсная клинообразная область, выявляется отек).
– К 4-7 дню область инфаркта становится более гиподенсной и появляется перифокальная зона контрастирования.
– Впоследствии (спустя месяцы и годы) определяется область энцефаломаляции и уменьшение объема мозга.
Перфузионная компьютерная томография позволяет отличить ишемическую зону, зону инфаркта (предположительно «мертвую»), «пенумбру» или «полутень». В частности, основной акцент делается на разграничение ишемической полутени, также называемой «тканью риска», так как эту часть паренхимы теоретически можно спасти.
С помощью КТ-ангиографии можно определить место окклюзии, артериальную диссекцию, степень коллатерального кровотока и выраженность атеросклероза.
Компьютерная томография имеет ряд практических преимуществ перед другими методами определения перфузии головного мозга, в том числе широкую доступность. Использование перфузионной КТ и КТ-ангиографии помогает определить индивидуальную стратегию острой реперфузии, позволяющую проводить тромболитическую терапию после острого инсульта в большем числе случаев.
Магнитно-резонансная томография отображает острейшую и острую фазу инфаркта лучше, чем КТ. Диффузия будет снижена почти с самого начала ишемии. В срок менее 12 часов на МРТ определяется сглаживание борозд и потеря дифференциации серого-белого вещества. От 12 до 24 часов зона инфаркта выглядит гиперинтенсивной на Т2-взве-шенных изображениях. Контрастное усиление пораженной паренхимы проявляется в период от 24 до 72 часов, и становится более ярким в период между 4 и 7 днями.
Исследование перфузии и диффузии на МРТ могут разграничить ишемические зоны полутени и зоны несоответствия (между диффузией и перфузией). Считается, что зона диффузии соответствует мертвой паренхиме, однако опыт последних лет показывает, что это не всегда так.
Ангиография играет важную роль в диагностике ишемических цереброваскулярных заболеваний. Она является золотым стандартом для диагностики ишемической болезни главных артерий. Она может быть использована для лечения больных методом механического извлечения тромба и методом внутриартериальной доставки тромболитических препаратов в острейшей фазе. Она также может быть полезна для диагностики экстра- или интракраниального стеноза сонной артерии и выбора тактики лечения (фармакологического, хирургического или эндоваскулярного).
Ангиография при ишемическом инсульте в правом полушарии (изображение справа)
– Также рекомендуем “Лучевая диагностика внутричерепной опухоли – признаки на КТ, МРТ”
Оглавление темы “Методы обследования в нейрохирургии”:
- Возможности рентгенографии и компьютерной томографии (КТ) в нейрохирургии
- Возможности магнитно-резонансной томографии (МРТ) в нейрохирургии
- Возможности ангиографии головного мозга в нейрохирургии
- Лучевая диагностика черепно-мозговой травмы (ЧМТ) – признаки на КТ, МРТ
- Лучевая диагностика внутричерепного кровоизлияния – признаки на КТ, МРТ
- Лучевая диагностика ишемического инсульта – признаки на КТ, МРТ
- Лучевая диагностика внутричерепной опухоли – признаки на КТ, МРТ
- Лучевая диагностика гидроцефалии – признаки на КТ, МРТ
- Лучевая диагностика церебрального абсцесса – признаки на КТ, МРТ
- Возможности электроэнцефалографии (ЭЭГ) в нейрохирургии
Источник
