Левосторонний гемипарез геморрагический инсульт

 КТ головного мозга — геморрагический инсульт
КТ головного мозга — геморрагический инсульт
Что такое кровоизлияние в мозг (геморрагический инсульт)? Это разрыв сосудов внутри тканей головного мозга. Развивается по причине разрыва пораженной артериосклерозом артерии, стенки которой ослабевают на фоне хронической гипертонии. Последствия кровоизлияния обычно тяжелее, чем после ишемии.
Геморрагический инсульт
Кровоизлияние в головной мозг и его оболочки происходит при разрыве аневризмы или ослабленного сосуда. Состояние сопровождается внезапным нарушением функции мозга. Излившаяся кровь создает отек и давление, которое повреждает нейроны. На кровоизлияние в мозг приходится около 15% всех случаев острых нарушений церебрального кровоснабжения.
Причины геморрагического инсульта
К общим причинам инсульта относится курение, ожирение, питание с высоким содержанием трансжиров и сахара. В редких случаях инсульты вызваны приемом симпатомиметических препаратов (кокаин), а еще реже — врожденными аневризмами, разновидность артериовенозной или сосудистой мальформации, травмой, первичной опухолью мозга, передозировкой антикоагулянтами, внутричерепной артериальной диссекции, васкулитами.
У 20-40% пациентов с ишемическим инфарктом на протяжении недели после первого приступа наблюдается геморрагическая трансформация — пропитывание зоны ишемии кровью.
Субарахноидальное кровоизлияние возникает между паутинной и мягкой мозговой оболочкой. В 85% случаев причиной становится врожденная ягодная аневризма. Различают отдельный вид травматического субарахноидального кровоизлияния. Аневризматическое кровотечение может произойти в любом возрасте, но чаще всего фиксируется после 40 лет. К менее распространенным причинам относятся артериовенозные мальформации и нарушения свертываемости крови.
Риск геморрагического инсульта головного мозга повышается при участии следующих факторов:
- возраст после 55-60 лет;
- гипертония (до 60% случаев);
- инсульты в анамнезе;
- злоупотребление алкоголем и наркотическими веществами.
Развивается инсульт с кровоизлиянием на фоне гипертонии, церебрального амилоидоза, коагулопатии, терапии антикоагулянтами, тромболитическими средства после инфаркта миокарда, артериовенозные мальформации, васкулиты, опухоли.
Механизм развития геморрагического инсульта
Разобраться, что такое геморрагический инсульт, поможет изучение механизмов его развития. Кровь в результате внутримозгового кровоизлияния накапливается в виде гематомы, которая сжимать соседние ткани мозга, вызывая дисфункцию нейронов. Большие сгустки увеличивают внутричерепное давление. Давление супратенториальных гематом и последующего отека мозга провоцирует грыжи – сдавление ствола мозга и вторичные кровоизлияния в области моста.
Кровоизлияние, которое нарушает целостность желудочков мозга, вызывает острую гидроцефалию. Мозжечковые гематомы способны заблокировать четвертый, нарушить функция ствола. При диаметре более 3 см провоцируют грыжи.
Грыжи, кровоизлияния в субкортикальный мозг и желудочки, острая гидроцефалия и давление на ствол мозга – причины потери сознания, комы и смерти.
Скопление крови в субарахноидальном пространстве вызывает химический менингит, который повышает внутричерепное давление на протяжении нескольких дней или недель. Вторичный вазоспазм вызывает очаговую ишемию головного мозга. У 25% пациентов развиваются признаки транзиторной ишемической атаки или ишемического инсульта. При большом отеке мозга риск спазма сосудов максимален на протяжении 72 часов до 10 дней. Возможно развитие вторичной острой гидроцефалии, иногда происходит повторное кровотечение на протяжении недели.

Образование гематом происходит почти в 40% случаев, сопровождается стойким неврологическим дефицитом. Аневризмы передней соединительной артерии приводят к гематомам в лобной доле, перикаллезной артерии – в мозолистом теле, поясной извилине. При аневризмах внутренней сонной артерии гематомой поражаются базальные ганглии и средний отдел височной кости, а средней мозговой – височная часть и сильвиева борозда. Осложнения возникают в случаях с прорывом гематомы. Почти 26% разрывов аневризм заканчиваются кровоизлиянием в желудочки головного мозга, особенно при локализации в передней соединительной артерии.
Классификация внутримозгового кровотечения
Виды геморрагического инсульта зависят от расположения. Паренхиматозное кровоизлияние происходит в мозговые ткани, внутрижелудочковое – в систему желудочков, различают субдуральную и эпидуральную локализацию – кровь скапливается над и под твердой мозговой оболочкой. Субарахноидальные кровотечения происходят между арахноидальной и мягкой оболочками. Первые и последние виды кровоизлияний в мозг наиболее распространены.
Внутримозговое кровоизлияние
Кровоизлияние в мозг – это кровотечение из поврежденного сосуда в паренхиму мозга, приводящее к гибели клеток. Симптомы возникают почти всегда во время бодрствования: внезапно или нарастают постепенно. Обычно перечисленные клинические проявления ухудшаются на протяжении 30-90 минут:
- внезапная слабость;
- паралич, онемение в любой части тела;
- проблемы с речью;
- нарушения движения глаз;
- рвота;
- нарушение ходьбы;
- нерегулярное дыхание;
- потеря сознания, сопор, кома.
Кровоизлияние в головной мозг составляет около 10% всех инсультов, но имеет гораздо более высокий процент смертей. Почти половина больных с обширным кровотечением умирают в течение нескольких дней. Большинству выживших не удается восстановить все утраченные функции мозга. После 60 лет внутримозговое кровоизлияние встречается чаще субарахноидального.

Субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние – это заполнение пространства между паутинной и мягко мозговой оболочкой. Скопление крови усиливает давление на мозговые ткани, что приводит к головной боли. Чаще всего кровоизлияние происходит из-за аневризмы. Почти в 50% случаев данный тип инсультов приводит к летальному исходу на протяжении четырех недель, а выжившие сталкиваются с тяжелыми нарушениями. Субарахноидальное кровоизлияние чаще происходит у женщин. Риск возрастает при курении, злоупотреблении алкоголем, а также на фоне гипертонии.
На субарахноидальные кровоизлияния приходится 15% всех инсультов и почти четверть смертей в результате. Почти в 75-80% случаев причиной становится разрыв аневризмы в круге Виллиса или его артериальных ветвях. В 10% случаев состояние развивается из-за артериовенозной мальформации.
Основные признаки кровоизлияния в субарахноидальное пространство:
- внезапная и сильная головная боль;
- боль в лице и области глаз;
- двоение в глазах;
- нарушение периферического зрения.
Без восстановления кровеносного сосуда кровотечение продолжается еще 14 дней у каждого пятого выжившего пациента. Без хирургического вмешательства в 50% случаев возникают рецидивы в течение полугода.
Клиническая картина
При внутримозговых кровотечениях чаще, чем при ишемии головного мозга, наблюдаются головная боль, изменение психического состояния, судороги, тошнота и рвота, выраженная гипертензия. Из-за смещения структурной мозга гематомой чаще возникает кома при геморрагическом инсульте. Но клинических признаков недостаточно для дифференциации вида инсульта.
Симптомы кровоизлияния в мозг в зависимости от места их локализации
К общемозговым признакам кровоизлияния в мозг относится тошнота, рвота, головная боль, нарушение уровня сознания – признаки повышения внутричерепного давления. Судороги больше характерны для геморрагического инсульта и встречаются в 28% случаев на протяжении первых 24 часов. При кортикальных кровотечениях теряется память, снижается интеллект.
При повреждении скорлупы возникают грубые нарушения сознания, плегия руки и ноги на стороне, противоположной пораженному полушарию, нарушение чувствительности. Если повредилось доминантное левое полушарие развивается афазия. При кровоизлиянии в правое полушарие пациент не осознает тяжести болезни (анозогнозия), игнорирует здоровую правую сторону тела и пространство (гемиагнозии или ниглект).
При разрыве артерии в таламусе существует повышенный риск комы и вклинения в ствол мозга отечных тканей. При таламических поражениях нарушается чувствительность, появляется косоглазие, ограничиваются поля зрения.
При поражении мозжечка возникает головокружение, рвота, нарушение походки и невозможность удержать вертикальное положение, нескоординированность движений, парез мышц глаза. Существует риск сдавления ствола мозга.
Левая сторона
Очаговые симптомы или неврологический дефицит зависит от поражения конкретной области мозга. При левостороннем геморрагическом инсульте проявляются следующие симптомы:
- гемипарез правой стороны тела;
- нарушение чувствительности в правой руке или ноге;
- доминирование левого глаза;
- ограничение правого поля зрения;
- афазия;
- ниглект (нетипично для поражения левого полушария).
Характерно нарушение логического мышления и нарушение психического состояния.
Правая сторона
Правосторонний геморрагический инсульт – это поражение недоминантного полушария, приводящее к следующим симптомам:
- нарушение мышц левого глаза;
- снижение слуха;
- нарушение пространственного восприятия левой стороны (положение конечности);
- депрессии или агрессия;
- плохое восприятие цвета.
Правостороннее поражение возникает почти в 60% случаев, сопровождается опусканием левого уголка рта и глаза.
Диагностика и дифференциальная диагностика
Геморрагический инсульт развивается бурно на фоне физической активности или стресса. Возможны предупреждающие признаки кровоизлияния в виде головной боли и приливов крови к лицу. Для геморрагического инсульта характерна длительная кома, увеличение температуры и артериального давления, хрипы, отсутствие реакции зрачка. Быстро нарушается тонус мышц, иногда рано возникают контрактуры – повышение рефлексов.
У больного открывается рвота, нарушения мочеиспускания, движений глазных яблок. Анализ крови выявляет повышение лейкоцитов, а в моче – эритроциты, белок и глюкозу.
Эпидуральное кровоизлияние характерно больше при черепно-мозговых травмах, но кровь в ликворе определяется при субарахноидальном кровоизлиянии в любом случае. Ее появление указывает на поражении мозжечка и моста при геморрагическом инсульте.
Для диагностики субарахноидального кровоизлияния используют шкалу HUNT, в которой определяют по признакам степень повреждений от 0 до 5. Увеличение степени поражений коррелирует с нарастанием менингеальной и общемозговой симптоматики: головной боли, ригидности затылочных мышц, нарушений сознания, ступора, вегетативных расстройств вплоть до комы и агонии.
Компьютерная томография головного мозга
Подтверждение диагноза возможно только с помощью визуальных методов:
- компьютерная томография определяет размеры кровоизлияния, как в субарахноидальном пространстве, так и в паренхиме. Метод выявляет отек тканей, кровоизлияние в желудочки и гидроцефалию;
- магнитно-резонансная томография необходима при выявлении гематом малого размера в структурах заднего мозга (мост, продолговатый мозг), артериовенозных мальформаций без применения контраста в отличие от КТ.
Геморрагический инсульт на КТ в первые часы визуализируется с помощью плотного сгустка.
Осложнение внутримозгового кровоизлияния
Произошедшее кровоизлияние головного мозга означает, что на протяжении двух недель будут возникать последствия гематомы. Основные осложнения геморрагического инсульта – отек мозга, сдавление ствола мозга и спазм сосудов.
Признаком отека считается нарушение сознание: большой чаще находится в бессознательном состоянии, впадает в ступор, кому. Для коррекции отека используют осмотические диуретики.
Спазм сосудов развивается на протяжении недели после кровоизлияния из-за выброса серотонина и других веществ. Он проявляется нарастанием сонливости, нарушений зрения, речи, логики. Используют антагонисты кальция для уменьшения сосудистого спазма.
При кровоизлияниях в желудочки мозга происходит их растяжение и ишемия окружающих тканей. Некроз развивается в ганглиях гипоталамуса, клетках хвостатого ядра и таламуса. Происходит отмирание ядер черепных нервов — подъязычного и блуждающего. Выжившие пациенты не способны говорить, глотать.
Первая помощь
Первая помощь заключается в том, чтобы скорее вызвать скорую помощь и транспортировать пострадавшего в больницу. До приезда врачей уложить больного, приподнимая голову выше ног. При рвоте повернуть голову набок. Обеспечить приток свежего воздуха, расстегнуть тесную одежду. Положить под язык глицин, если он есть в наличии, измерить артериальное давление и сообщить его врачу скорой помощи.
Лечебные мероприятия
Лечение пациентов с острым кровоизлиянием головного мозга строится на жизнеобеспечении организма, снижении кровотечения, судорожных припадков, артериального и внутричерепного давления. При неотложной помощи используется три вида препаратов: противосудорожные, антигипертензивные, осмотические диуретики.
Терапию начинается со стабилизации жизненных показателей. Выполняют эндотрахеальную интубацию для пациентов в коме, используют искусственную вентиляция легких. При подозрении на высокое внутричерепное давление проводят гипервентиляцию.
Консервативное лечение
Артериальное давление снижают до безопасных цифр – в диапазоне от 170 до 130 мм рт.ст. для диастолического и 120 до 185 мм рт. ст. для систолического. Это позволит избежать вазоспазма.
Артериальное давление удерживают с помощью бета-блокаторов, антагонистов кальция, ингибиторов АПФ. Против эпилептических приступов используют фенобарбитал, а при эмоциональных проявлениях – диазепам.
Для остановки кровотечения и укрепления стенок сосудов вводят этамзилат, антипротеазные препараты, глюконат кальция, рутин, аскорбиновую кислоту. Используется терапия для предотвращения тромбоза гамма-аминокапроновой кислотой и коллоидного раствора декстрана для лучшей микроциркуляции головного мозга.
Нейрохирургическое вмешательство
Геморрагический инсульт и кровоизлиянии в оболочки мозга требуют операции, как основного вида лечения. Сохранение гематомы в мозжечке, таламусе и височное доле моет привести к смерти, потому удаление гематом там, где это возможно – обязательно. Операцию проводят первые 24-48 часов, если кровоизлияние произошло из-за разрыва аневризмы. Сосуд клиппируют, ушивают мышцей или проводят окклюзию внутренней сонной артерии внутри черепа. Операция позволяет быстро уменьшить размер гематомы, отека мозга и риск вклинения.
Реабилитация и уход за больным
Больной находится в отделении интенсивной терапии до стабилизации показателей гемодинамики. В современной практике делается упор на раннюю вертикализацию пациентов, даже тех, которые являются интубированными. Для чего используются специальные кровати.
Уход заключается в предотвращении отека мозга для чего приподнимается головной конец кровати. Используются противопролежневые укладки с помощью подушек, помещаемых в наиболее уязвимые места. Медсестра постоянно меняет положение тела больного, используются методы позиционирования для профилактики контрактуры.
Реабилитацию начинают с 5-7 дня в зависимости от состояния пациента и тяжести нарушений, и она продолжается длительное время. После отделения интенсивной терапии и неврологического стационара больного предпочтительнее отправить в реабилитационный центр, где обучают одеваться, умываться, принимать пищу. Там же работает психолог, эрготерапевт, физиотерапевт.
Можно ли предотвратить геморрагию
Хотя геморрагические инсульты происходят реже, их факторы риска также можно вычислить и уменьшить:
- Научиться ежедневно контролировать артериальное давление, записывать показатели, принимать препараты, прописанные врачом.
- Отказаться от жирной, жареной пищи, простых углеводов, избытка сахаров. Употреблять больше овощей, фруктов, орехов, рыбы.
- Принимать незаменимые жирные кислоты омега-3, витамин Е. использовать аминокислоту глицин при сильных эмоциональных стрессах.
- Уделять внимание физической активности: ходить по 30-40 минут ежедневно, танцевать, кататься на велосипеде. Однако при высоком артериальном давлении, которое повышается в ответ на интенсивные физические нагрузки, отказаться от подъема тяжестей, прыжков.
- Отказаться от курения, ограничить потребление алкоголя. Ввести новые здоровые привычки: медитация, диафрагмальное дыхание.
Обязательно обращаться к врачу для мониторинга показателей крови, артериального давления, состояния внутренних органов.
Последствия и прогноз
Пациенты в коме находятся на аппаратах искусственной вентиляции легких. Прогноз зависит от степени поражения жизненно важных функций. Считается, что при сохраненном глотании прогноз благоприятный. Требуется длительная реабилитация, прежде всего, направленная на восстановления способности глотать, дышать, говорить (сообщать о потребностях). По статистике около 80% пострадавших от инсультов постоянно нуждаются в помощи медиков и реабилитологов. Уровень инвалидизации достигает 25%, и только 10% пациентов возвращаются к прежней жизни.
Профилактика
Медикаментозная профилактика инсульта предусматривает управление артериальным давлением. Антигипертензивные средства работают двумя путями: раскрывают кровеносные сосуды или снижают силу сердечного выброса. Терапия подбирается индивидуально в зависимости от возраста и сопутствующих заболеваний.
Пациентам с диабетом нужно обязательно контролировать уровень сахара в крови глюкометром, соблюдать диету. При первых признаках снижения когнитивных функций невролог может рекомендовать ангиопротектов для сосудов и корректоры микроциркуляции в тканях мозга.
Источник
Существует множество заболеваний, фундаментом которых является отклонение в работе кровеносной системы. По статистическим данным, одним из частых недугов является инсульт.
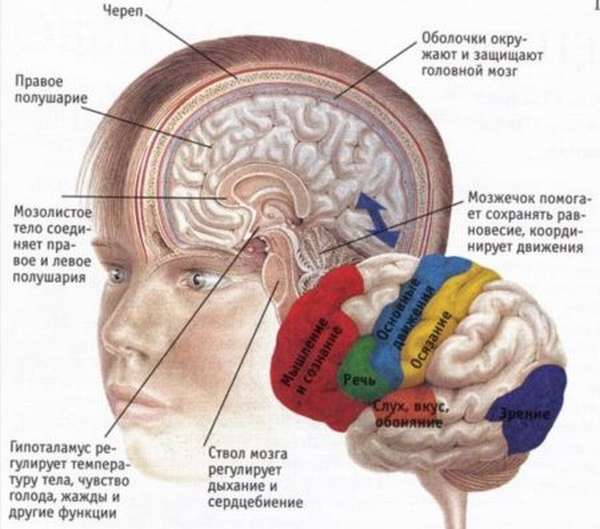
Под инсультом принято понимать нарушение кровоснабжения полушарий головного мозга, которое протекает в острой форме. Характеризуется внезапностью, сопровождается тяжелой неврологической симптоматикой, является частой причиной смертности и инвалидности населения разных возрастных категорий. По праву считается основной проблемой в социально-медицинской неврологии, так как имеет непоправимые последствия. В большинстве случаев перенесшие инсульт пациенты остаются инвалидами.
В зависимости от причины возникновения патологии инсульт может быть двух видов:
- Ишемический – (до 85%). Наблюдается при тромбообразовании, эмболии и появлении холестериновой бляшки, которые, сужая просвет сосуда, препятствуют нормальной циркуляции крови в головном мозге. Это приводит к тому, что нервная ткань не получает необходимого количества кислорода, что способствует гибели части клеток. Это содействует появлению паралича любой из сторон тела, гемиплегии, нарушению слуха и зрения. Страдает речь, моторика, сознание и равновесие. Характерной особенностью заболевания является развитие в ночное время. В этот момент пациент в сознании. Больше всего заболеванию повержены люди пожилого возраста, достигшие 60-ти лет с сахарным диабетом и заболеваниями сердечно–сосудистой системы.
- Геморрагический – (до 15%). Наблюдается при разрыве артерии. Иногда называют нетравматическим внутримозговым кровоизлиянием. Чаще всего возникает в возрасте 45–60 лет у людей, страдающих гипертонической болезнью, церебральным атеросклерозом, гипертензией и заболеваниями крови. Его предугадать невозможно, так как развитие болезни наблюдается при свете дня, а причиной может быть эмоциональное или физическое перенапряжение.
К этому виду инсульта относят и субарахноидальное кровоизлияния (5 %). Происходит у пациентов 30-ти лет и старше. В большей степени недугу повержены люди, которые ведут нездоровый образ жизни.
К факторам риска относится:
- Алкоголизм в хронической форме.
- Ожирение.
- Заболевания сердечно–сосудистой системы.
- Курение.
К основным причинам субарахноидального кровоизлияния относят:
- Разрыв артериальной аневризмы.
- Черепно-мозговую травму.
- Патологические изменения в структуре работы сосудов спинного мозга.
- Если местом локализации кровоизлияния становится опухоль.
- Кокаиновую наркоманию.

Интересный факт! Инсульт – это катастрофа, которая влияет на общее состояние организма. Наличие недуга подразумевает спонтанную остановку снабжения кровью гемисфер головного мозга, что способствует деформации и гибели нервных клеток. А это приводит к лишению или явно выраженному нарушению жизненно важных функций. К ним относится: двигательная деятельность, речь, зрение, слух, восприятие. По своей природе мозговой удар делится на 2 вида: ишемический (образование тромба) и геморрагический (повреждение артерии). По форме различают: микро-(ТИА) и макро–инсульты. У ребенка субарахноидальное кровоизлияние обычно диагностируют при серповидно–клеточной анемии.
Как распознать инсульт?
Развитие заболевания полностью зависит от того, какая часть мозга повреждена, и работает по принципу «обратной симметрии». За паралич левой стороны тела отвечает правое полушарие, а левое полушарие за состояние и работоспособность противоположной стороны.
Паралич левой части тела может быть последствием и геморрагического, и ишемического вида апоплексии. Для последнего характерны локальные изменения. Диагностировать инсульт правой гемисферы намного сложнее, так как при этой аномалии речь человека, что является одним из самых заметных симптомов, не подвергается искажению. Явление затягивает и усугубляет шансы на выздоровление пациента и на восстановление функциональных способностей пострадавшей части тела.
В этом случае паралич может начаться с ощущения незначительной слабости в конечности – гемипареза, которая со временем перерастает в полную утрату двигательной деятельности – гемиплегию.
Чтобы оказать первую помощь человеку в момент мозгового удара, необходимо знать его первые признаки.
К главным признакам внезапного мозгового кровоизлияния относятся:
- Деформация мышц лица поврежденной стороны (угол рта и веки глаза заметно опускаются).
- Мимические действия равны нулю. Человек не в силах улыбнуться.
- Не может одновременно поднять обе руки.
Другие показатели инсульта:
- Происходит патологические процессы в работе внутренних органов, располагающихся в левой части тела.
- Нарушается восприятие пострадавшей части тела: пациент не владеет в полной мере конечностями, не может оценить размер и расстояние.
- Проявление необъяснимой агрессии.
- Постоянное чувство депрессии.
- Деформация восприятия цветовой гаммы.
- Спонтанное головокружение.
- Дезориентация в пространстве,
- Нарушение в работе вестибулярного аппарата.
- Проблемы со зрением и слухом: у такого пациента может двоиться в глазах, не видит четких границ, изображения кажутся расплывчатыми.
- Рассеянность.

Как оказать первую помощь при мозговом кровоизлиянии?
Чтобы правильно оказать доврачебную помощь человеку с симптоматикой апоплексии, необходимо:
- Оповестить специализированную бригаду о случившимся.
- Положить больного, голову рекомендуется приподнять.
- Позаботиться о подаче свежего воздуха.
- Освободить пациента от сдавливающей одежды.
- Если требующий помощи человек без сознания, его голову повернуть немного набок. Это для того, чтобы перекрыть ход слюне, слизи и рвотным массам в дыхательные пути.
- Удалить из ротовой полости съемные зубные протезы.
- Важно прикладывать холод к ЗДОРОВОЙ стороне. Делать с помощью холодной грелки, льда и холодных предметов.
- Согреть больного, укрыв одеялом.
- Такой больной нуждается в частом измерении артериального давления, скрупулезном наблюдении за дыханием и частотой сердечных сокращений.
- При клинической смерти (прекращении работы сердца, долгой задержки дыхания и расширении зрачков) провести искусственную вентиляцию легких и непрямой массаж сердца.
Оказание экстренной помощи при ишемическом инсульте включает:
- Положить больного на спину так, чтобы голова была в приподнятом состоянии.
- Бессознательного больного запрещается приводить в чувство с помощью лекарственных препаратов, так как это может усугубить состояние человека и содействовать прогрессированию неврологической симптоматики.
- Сохранять чистоту ротовой полости и следить за состоянием дыхательных путей.
- Обеспечить больного необходимым количеством свежего воздуха, освобождая от сдавливающей одежды.
- Растирать поврежденную часть тела полуспиртовым раствором или массировать.
- Применение фармакологических средств запрещается.
- Не кормить больного до осмотра врачом.
Специализированная медицинская помощь содержит:
- Инструментальную диагностику. Ее задача помочь определить точный вид и место нахождения и развития патологических изменений в мозге.
- Проведение мониторингов с применением нанотехнологий.
- Для регенерации поврежденных клеток вводят церебропротекторы (цераксон, актовегин).
- Назначается стол № 10.
- Для восстановления движений назначаются водные процедуры и лечебная гимнастика. Применяются тренажеры и массажеры.
- Проводятся профилактические мероприятия пролежней, уход за слизистыми оболочками, контролируется дефекация и мочеиспускания.
- Пациент нуждается в логопедических занятиях.
- Активацию движений посредством выполнения простых действий.

Интересный факт! Инсульт не щадит никого и в качестве жертвы может выбрать человека любой возрастной категории. Приступ мозгового удара происходит внезапно. Поэтому, чтобы спасти свою жизнь или жизнь «своему ближнему», каждому человеку важно знать основную симптоматику кровоизлияния в мозг и алгоритм действий для оказания первой помощи.
Левосторонний гемипарез после инсульта
Под гемипарезом подразумевается истощение мышц одной из сторон, вторая часть тела полностью сохраняет дееспособность и остается в обычном состоянии. Степень тяжести процесса определяют по симптоматике, которая зависит от индивидуальных нюансов. К ним относятся:
- Возраст.
- Общее состояние.
- Факторы, способствующие появлению аномального явления.
Основные признаки гемипареза:
- Частая мигрень.
- Отсутствие аппетита.
- Невыносимая суставная боль.
- Явно выражено похудение.
- Ускоренная утомляемость.
В зависимости от локализации гемипарез делится на два вида:
- Левой стороны – одна из форм ДЦП, возможен полный паралич мышц.
- Правосторонний – наблюдается у взрослых. Страдает правая сторона (происходят нарушения в движениях).
К первостепенным причинам моментального появления правостороннего гемипареза можно отнести:
- Инсульт.
- Новообразования в головном мозге.
- Травматические повреждения.
- Энцефалит.
- Частые, продолжительные головные боли.
- Проявления рассеянного склероза.
- Развитие диабетической энцефалопатии.
Диагностика
К диагностическим мероприятиям относятся:
- Осмотр пострадавшей руки/ноги.
- Оценка работоспособности угнетенной стороны.
- Определение первопричины.
- Исследования с помощью электромиографии, КТ и МРТ.
Лечение левостороннего гемипареза включает:
- ЛФК и лечебная гимнастика.
- Физиопрацедуры (по назначению врача, для каждого пациента персонально).
- Иппотерапию (использование движений лошади).
- Рефлексотерапию.
- Массаж поврежденной конечности.
- Водные процедуры, к ним относятся: плаванье, обливание, закаливание, душ Шарко.
В более тяжелых случаях назначается медикаментозная терапия.

После инсульта парализована левая сторона. Прогноз.
Составить прогноз для больного, который перенес инсульт, очень сложно, так как зависит от стадии развития заболевания, от масштабности пораженного участка, отношения к здоровью самого пациента и его семьи. Для благоприятного прогноза лечение инсультного больного важно начинать в кротчайшие сроки, применяя медикаментозное лечение и реабилитационные мероприятия.
Восстановление левой стороны после инсульта в стационаре включает:
- Коррекцию двигательных нарушений. Врач–реабилитолог в зависимости от общего состояния пациента и степени тяжести заболевания подбирает индивидуальный курс упражнений.
- Предотвращение контрактуры.
- Применение базисной терапии.
- В зависимости от вида заболевания назначается специфическое лечение.
- Возобновление речи благодаря занятиям с логопедом.

Даже излечившись от инсульта, такой человек нуждается в продолжении лечения.
Лечение левостороннего инсульта в домашних условиях имеет свои особенности и предусматривает:
- Соблюдение постельного режима. Причем из-за поражения левого глаза кровать больного и предметы в комнате должны находиться с правой стороны.
- Применение дыхательных упражнений.
- Регулярные занятия лечебной физической культурой, которые со временем увеличиваются по продолжительности и физической нагрузке.
- Чередования положения с вертикального на горизонтальное. Делать можно благодаря поручням и ремням, которыми должна быть оснащена кровать больного.
- Применение действий, которые помогают разрабатывать парализованную конечность.
- Постоянно общаться с послеинсультным больным. Задаваемые вопросы должны быть: простыми, лаконичными, понятными.
- Массажировать поврежденную часть тела. Это будет способствовать нормализации кровотока, устранению болевых ощущений и восстановлению тонуса мышц, ликвидации спазмов конечности и предотвращению пролежней.
Упражнение после инсульта. Левая сторона парализована
При левостороннем параличе большое внимание уделяется комплексу упражнений. Его задача в:
- Полном или частичном возвращении двигательной активности пораженному участку тела.
- Уменьшение тонуса.
- Увеличении количества и улучшении качества движений.
Первый этап восстановления включает упражнения, которые можно выполнять, соблюдая строгий постельный режим. Это упражнения для:
- Рук. Конечность в согнутом состоянии выпрямляют. Начинают работу от пальцев с переходом на кисть и предплечья. В таком состоянии фиксируют к твердому основанию (оптимальным вариантом является дощечка) и оставляют на 25–30 минут.
- Глазных мышц. Больному предлагается выполнить круговые движения влево, вправо глазами в открытом и закрытом виде. Для расслабления – поморгать 5–7 секунд.
- Мышц шеи. Упражнение предусматривает повороты головой в противоположные стороны. Пациенту необходимо взгляд фиксировать перед собой.
- Пальцев верхних конечностей. Придать больному удобное положение для сгибания и разгибания пальцев руки. Задание можно выполнять поочередно или задействуя обе конечности одновременно. Сжимание пальцев в кулак и разжимание проводить не менее 10 раз.
- Локтевых суставов. Положить пациента так, чтобы тело было вытянутым, а руки лежали вдоль туловища. Теперь сгибаем поочередно левую и правую конечности в локтевом суставе 10 раз. Поврежденную руку или ногу можно подвесить на ткань (имеет вид петли) и проводить вращательные движения. Остальные конечности сгибаем, разгибаем, отводим в сторону и вращаем от 10 до 30 минут.
- Сгибания колена. Придав пациенту положение лежа на спине, чередуем сгибание ног в коленном суставе, не отрывая конечность от постели. Применить не менее 10 раз.
- «Подтягивание». Выполнять медленно, 5–6 раз. Обеими руками ухватиться за спинку постели, распрямить плечи и вытянуть носки.
- Для восстановления мелкой моторики пациенту дают предметы маленького размера и помогают удерживать их.
Важно! До начала занятий пассивной гимнастикой необходимо подготовить мышцы пациента к физическим нагрузкам. Делают это с помощью массажа. Для предотвращения пролежней необходимо менять положение больного с интервалом 1,5–2 часа. При полном параличе важно зафиксировать валик в области подмышечной впадины. Его задача сохранить природное положение конечности. После каждого упражнения проводить дыхательную гимнастику.
Для пациента, который переходит ко второму этапу выздоровления, меняя лежачее положение на сидячие, существует другой ряд упражнений. Это происходит в конце второй–начале третьей недели реабилитации. В этот период времени особое внимание уделяется:
- Возобновлению работоспособности конечностей.
- Укреплению мышц спины.
- Обучению ходьбе.
К этим упражнениям относятся:
- Прогибы.
- Махи ногами.
