Лекция экг инфаркт миокарда

1. Этиология и патогенез Инфаркт миокарда характеризуется развитием ишемического очага некроза сердечной мышцы с возникновением клинического симптомокомплекса.
У 97-98 % больных в возникновении инфаркта миокарда основное значение имеет атеросклероз венечных артерий. Нарушение коронарного кровообращения обусловливается прогрессирующим стенозирующим атеросклерозом коронарных артерий. Тромбоз коронарных артерий приводит к возникновению острого инфаркта миокарда. Большое значение в патогенезе придается развитию спазма коронарных артерий. Чаще всего имеется сочетание нескольких патогенных факторов по типу “порочного круга”: спазм – агрегация тромбоцитов – тромбоз – освобождение вазоконстрикторных веществ из тромбоцитов – спазм. Болевой приступ сопровождается активацией мозгового слоя надпочечников с максимальным повышением уровня катехоламинов, которые воздействуют на миокард.
2. Патолого-анатомическая картина Можно выделить 3 основные зоны изменений миокарда при инфаркте:
– очаг некроза;
– пренекротическую зону;
– область сердечной мышцы, отдаленную от очага некроза.
Исходом некроза миокарда является образование соединительно-тканного рубца.
3. Клиническая картина Основным клиническим симптомом инфаркта является болевой приступ. Возникают боли обычно в загрудинной, прекардиальной областях.
Боли иррадиируют: в левую руку, плечо, лопатку.
Характерным для болевого приступа при инфаркте миокарда являются его интенсивность и длительность. Боли носят давящий, сжимающий или жгучий характер. Длительность болевого приступа может быть различной – от 1-2 ч до нескольких суток.
При объективном обследовании больного отмечаются:
– бледность кожных покровов;
– цианоз губ;
– повышенная потливость.
При пальпации области сердца отмечаются:
– увеличение зоны верхушечного толчка;
– парадоксальная пульсация слева от грудины.
При аускультации:
– приглушение тонов;
– появление IV тона;
– выслушивается систолический шум над верхушкой в пятой точки;
– шум трения перикарда.
Выделяют следующие клинические формы инфаркта миокарда:
– атипичную. Присутствуют “атипичные” симптомы;
– гастралгическую. Характеризуется появлением болей в эпигастральной области с распространением в загрудинное пространство. Возникает отрыжка воздухом, икота, тошнота;
– аритмическую. Характеризуется развитием острой левожелудочковой недостаточностью;
– астматическую;
– церебральную (развиваются очаговые симптомы со стороны головного мозга);
– бессимптомную.
О повторном инфаркте миокарда говорят в том случае, если он развивается через несколько месяцев или лет после перенесенного ранее инфаркта. Обычно повторный инфаркт протекает более тяжело.
Лабораторные показатели. К концу первых суток заболевания в крови отмечаются лейкоцитоз в пределах 8-12 * 10(9)/л, анэозинофилия. Длительность лейкоцитоза до 3-5 суток. Длительное сохранение лейкоцитоза на протяжении 2-3 недель свидетельствует о развитии осложнений в подостром периоде инфаркта миокарда. В период снижения количества лейкоцитов увеличивается скорость оседания эритроцитов.
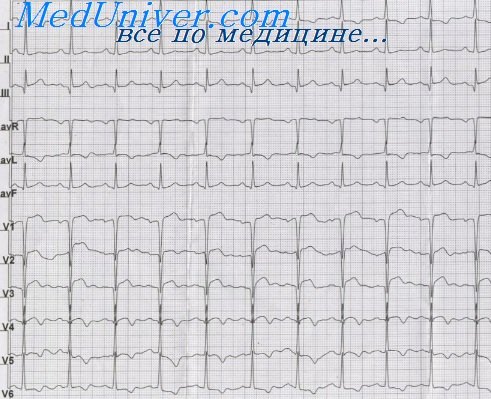
ЭКГ при инфаркте миокарда показывает развитие трех зон:
– некроза;
– повреждения;
– ишемии.
На ЭКГ наблюдаются:
– изменение комплекса QRS;
– образование патологического зубца Q;
– над зоной некроза регистрируется комплекс QS;
– расщепление зубца R;
– изменение сегмента ST;
– глубокоотрицательный зубец Т;
– исчезновение или уменьшение R.
Реципрокные изменения при переднеперегородочном и боковом инфарктах отмечаются в отведениях II, III, aVF, при нижнем инфаркте – в отведениях V1-V3; I; aVL. Задний инфаркт в системе стандартных отведений ЭКГ распознается только по наличию реципрокных изменений в отведениях V1 и V2.
Диагноз устанавливают на основании сопоставления данных клинического, лабораторного и инструментального исследований.
4. Осложнения – кардиогенный шок;
– отек легких;
– острая аневризма аорты и ее разрыв;
– нарушение ритма.
* Кардиогенный шок. В основе развития лежит нарушение сократительной функции левого предсердия с последующим снижением его минутного объема. К основным критериям кардиогенного шока можно отнести:
– периферические признаки шока (бледность, холодный пот, цианоз, спавшиеся вены);
– резкое падение артериального давления (ниже 80 мм рт. ст.);
– болевой синдром;
– почечная недостаточность.
* Отек легких. Развитие связано прежде всего с обширным поражением миокарда с вовлечением в процесс более 40 % объема стенки левого желудочка. Дыхание становится клокочущим. Вдох и выдох чередуются без заметных пауз. Во время выдоха выделяется пенистая мокрота белого, серого или розового цвета. Количество и окраска мокроты зависят от степени проницаемости альвеолярно-капиллярной мембраны.
* Нарушения ритма. Особенно часто аритмии возникают в первые часы после начала инфаркта. Развитию аритмий при инфаркте способствуют боль, гипоксия, ацидоз, электролитные нарушения. Основным методом выявления является ЭКГ. Одним из самых тяжелых нарушений ритма сердца является желудочковая тахикардия. Фибрилляция желудочков – самая частая причина смерти больных острым инфарктом миокрада.
* Аневризма сердца и тромбоэндокардит. Острая аневризма формируется в период развития миомаляции миокарда в остром периоде инфаркта миокарда. Полость аневризмы заполнена тромбами. Основными клиническими проявлениями аневризмы сердца являются прогрессирующая недостаточность кровообращения, протекающая по левожелудочковому типу с нарастающей одышкой, цианозом, развитием застольных явлений в малом круге кровообращения. Факторами, способствующими развитию тромбоэндокардита, являются:
– обширное повреждение миокарда;
– наличие периинфарктной зоны;
– нарушение процессов свертываемости крови.
* Постинфарктный синдром. Характеризуется клиническим симптомокоплексом в виде перикардита, плеврита, пневмонита. В основе синдрома лежат аутоиммунные процессы.
Клинические проявления характеризуются:
– лихорадкой;
– болями в области сердца.
Развитие болевого синдрома всегда заставляет дифференцировать это осложнение и повторный инфаркт миокарда на основании отсутствия гиперферментемии крови, динамических сдвигов на ЭКГ.
* Постинфарктная недостаточность кровообращения. Недостаточность кровообращения после перенесенного инфаркта протекает в основном по левожелудочковому типу. Клинические проявления могут быть различными – от упорной тахикардии и одышки до развернутых приступов сердечной астмы.
5. Лечение Обезболивающая терапия. Купирование болевого приступа начинается с внутривенного введения препаратов группы опиатов: морфина – 1 мл 1%-ного раствора; промедола – 1-2 мл 1-2%-ного раствора на 5%-ном растворе глюкозы. Эффективно потенцируют действия анальгетиков гепарин и фибринолитические препараты. Желательно, чтобы все больные в первые дни заболевания получали кислород со скоростью 2-6 л/мин.
* Профилактическая антиаритмическая терапия. Применяют лидокаин по 100 мг внутривенно с интервалом в 10 мин и одновременно начинают проводить длительную инфузию со скоростью 2-4 мг/мин.
* Лечение нарушений ритма сердца. Всем больным назначают кислород, определяют содержание калия в крови. При гипокалиемии внутривенно через катетер вводят раствор хлорида калия – 4-12 мг/мин; панангин. Наиболее опасными нарушениями ритма сердца при инфаркте являются желудочковая экстрасистолия и желудочковая пароксизмальная тахикардия. Поэтому при обнаружении подобных изменений немедленно вводят антиаритмические средства:
– лидокаин – 80-160 мг внутривенно;
– новокаинамид – 500-1000 мг внутривенно;
– верапамил – 10 мг внутривенно;
– пропранолол – 5-10 мг внутривенно медленно.
При синусовой брадикардии менее 50 сокращений в минуту необходимо ввести внутривенно 0,5 мг атропина.
При передних инфарктах показано введение электрода в полость правого желудочка.
* Реанимация при инфаркте миокарда. Реанимационные мероприятия проводятся по общим правилам. Необходимо проведение дефибрилляции еще до регистрации ЭКГ. Одновременно необходимо установить внутривенный катетер и начать внутривенное введение антиаритмических средств, а также инфузию 4%-ного раствора бикарбоната натрия.
Источник
Инфаркт миокарда (ИМ) представляет собой острую форму ишемической болезни сердца. Возникает вследствие внезапного нарушения кровоснабжения сердечной мышцы, из-за закупорки (тромбоза) атеросклеротической бляшкой одной из венечных артерий. Это приводит к некрозу (гибели) определенного количества клеток сердца. Изменения при таком заболевании можно увидеть на кардиограмме. Виды инфаркта: мелкоочаговый – охватывает менее половины толщины стенки; крупноочаговый – больше ½; трансмуральный – поражение проходит сквозь все слои миокарда.
Признаки патологии на пленке
Электрокардиография на сегодня − наиболее важный и доступный метод диагностики инфаркта миокарда. Делают исследование с помощью электрокардиографа − аппарата, который трансформирует сигналы, полученные от работающего сердца, и превращает их в кривую линию на пленке. Запись расшифровывает врач, сформировав предварительное заключение.
К общим диагностическим критериям ЭКГ при инфаркте миокарда относят:
- Отсутствие зубца R в тех отведениях, где расположилась область инфаркта.

- Появление патологического зубца Q. Таковым он считается, когда его высота больше одной четвертой амплитуды R, а ширина свыше 0,03 секунды.

- Подъем сегмента ST над зоной повреждения сердечной мышцы.
- Смещение ST ниже изолинии в отведениях, противоположных патологическому участку (дискордантные изменения). Рисунок к пунктам 3 и 4:

- Отрицательный зубец T над областью инфаркта.

Может ли ЭКГ не показать инфаркт
Есть ситуации, когда признаки ИМ на ЭКГ не очень убедительны или вовсе отсутствуют. Причем случается это не только в первые часы, а даже на протяжении суток с момента заболевания. Причина подобного явления − зоны миокарда (левый желудочек сзади и его высокие отделы спереди), которые не отображаются на рутинной ЭКГ в 12 отведениях. Поэтому картину, характерную для ИМ, получают только при снятии электрокардиограммы в дополнительных вариантах: по Небу, по Слапаку, по Клетену. Также для диагностики используют кардиовизор – прибор, определяющий скрытые патологические изменения в миокарде.
Определение стадии
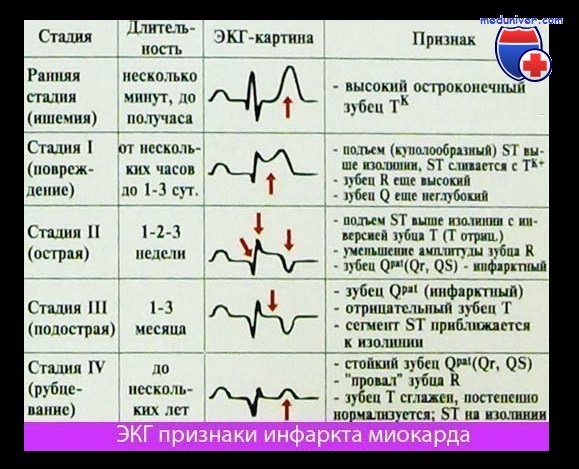
Раньше выделяли четыре стадии ИМ:
- острейшая;
- острая;
- подострая;
- рубцевания.
В последних классификациях первая стадия носит название острого коронарного синдрома (ОКС).
| Стадия и ее длительность | ЭКГ-признаки |
|---|---|
| ОКС (2-4 часа) |
|
| Острая (1-2 недели, максимум 3) |
|
| Подострая (от 2 недель до 1,5-2 месяцев) |
|
| Рубцевания |
|
К свойствам первых трех стадий относятся реципрокные изменения – при сравнении, в отведениях, противоположных патологическому процессу, наблюдают обратные ему отклонения (элевация вместо депрессии, положительный Т взамен отрицательного).
Фото с расшифровкой

Рис. 2. Острый коронарный синдром-2.

Рис 3. Острый инфаркт миокарда.

Рис. 4. Подострый инфаркт миокарда.

Рис. 5. Стадия рубцевания.
Как определить очаг инфаркта по ЭКГ
Каждое отведение отображает изменения от определенного участка сердечной мышцы. Для лучшего понимания, какая же локализация инфаркта миокарда по ЭКГ, рассмотрим соответствие области сердца и отведения:
- І – левый желудочек (ЛЖ) спереди и сбоку;
- ІІ – подтверждает І или ІІІ-отведение;
- ІІІ – диафрагмальная поверхность, сзади;
- aVL – боковая стенка ЛЖ;
- aVF – та же, что и ІІІ;
- V1, V2 – межжелудочковая перегородка;
- V3 – передняя стенка;
- V4 – верхушка;
- V5, V6 – ЛЖ сбоку;
- V7, V8, V9 – ЛЖ сзади.
Отведение по Небу:
- A – передняя стенка ЛЖ;
- I – нижнебоковая стенка;
- D – сбоку и сзади;
- V3R, V4R – правый желудочек (ПЖ).
| Локализация | Инфаркт на ЭКГ |
|---|---|
| Межжелудочковая перегородка (МЖП) спереди (перегородочный) | У V1 – V3:
|
| Верхушка сердца | У V4 и А по Небу:
|
| ЛЖ, передняя стенка |
|
| Переднебоковой |
|
| Высокие отделы переднебоковой стенки |
|
| Боковая стенка ЛЖ |
|
| Высоко расположенный ИМ боковой стенки слева |
|
| Нижняя стенка ЛЖ – заднедиафрагмальный (абдоминальный тип ИМ) |
|
| Заднебоковой (нижнебоковой) |
|
| ПЖ |
|
| Предсердия |
|
Часто встречается обширный инфаркт, при котором повреждение охватывает большие площади сердца. В таком случае проявления на ЭКГ несут в себе совокупность отклонений из определенных областей одновременно.
Стоит быть внимательным при обнаружении полной блокады левой ножки пучка Гиса, поскольку она скрывает патологические формы инфаркта.

Рис. 6. Переднеперегородочный ИМ.

Рис. 7. ИМ с переходом на верхушку сердца.

Рис. 8. ИМ передней стенки ЛЖ.

Рис. 9. Переднебоковой ИМ.

Рис. 10. Заднедиафрагмальный ИМ.

Рис. 11. Инфаркт ПЖ.
Выводы
Описанная болезнь − крайне серьезная и жизнеугрожающая патология. От ее своевременной диагностики и лечения зависит жизнь человека. Поэтому людям следует быть очень внимательными к своему здоровью и при появлении симптомов инфаркта миокарда обращаться за неотложной помощью. Обследование такого больного обязательно начинается с ЭКГ. При подозрении на скрытые формы снимают кардиограмму в дополнительных отведениях. Если у пациента, который ранее уже перенес инфаркт, клинические признаки такой патологии, то предполагают повторный эпизод болезни. Но часто на ЭКГ из-за рубца от ранее перенесенных атеротромбозов новых изменений можно и не увидеть. В подобных ситуациях применяют дополнительные методы исследования с определением маркеров ИМ в крови.
Источник
Изменения ЭКГ при инфаркте миокарда. ЭКГ при острой фазе инфаркта миокардаБольные инфарктом миокарда поступают под наблюдение врача в разные сроки, а следовательно, в различные периоды развития болезненного процесса. В соответствии с этим морфологические функциональные нарушения в поврежденном миокарде будут разнообразны, что отражается на ЭКГ. В зависимости от того, в каком периоде снимается ЭКГ, изменения будут претерпевать или комплекс QRS, или зубец Т, или сегмент S—Т. Для инфаркта миокарда в ранних стадиях развития характерна довольно быстрая и очень резкая динамика ЭКГ. В более поздних стадиях его изменения на ЭКГ происходят медленнее. При сопоставлении изменений на ЭКГ, снятых в различные сроки болезни, с патоло-гоанатомическими данными выделено четыре основные стадии электрокардиографических изменений. Первая стадия изменений на ЭКГ ишемическая. Часть острой стадии по Г. Я. Дехтярю (1966), стадия повреждения, по М. И. Кечкеру и Р. Л. Аврук (1966), связана с образованием очага повреждения в стенке желудочка. Эти изменения появляются уже в течение первого часа прекращения кровоснабжения данного участка миокарда, отмечаются иногда на протяжении 1—2 ч или 1—3 дня. Изменения на ЭКГ в течение этой стадии в отведениях над очагом поражения следующие: сначала увеличивается с заострением амплитуда зубца Т. Обычно сегмент S—Т в этот период совершает быструю эволюцию — вначале слегка опускается, а затем резко приподнимается над изолинией. Изменения формы и высоты зубца Т и смещение сегмента S—Т на фоне болевого приступа в течение 1—2 ч позволяют дифференцировать «гигантский» коронарный зубец Т, от стойко высокого зубца Т как варианта нормы или признака некоронарной патологии. Следующим этапом эволюции ЭКГ в стадии повреждения являются:
Вторая (острая) стадия инфаркта связана с образованием зоны некроза в центре очага повреждения и значительной величины зоны ишемии на периферии очага. В некоторых случаях вторая стадия начинается рано, через 2—3 ч после начала приступа, а иногда через 1—3 дня. Продолжается она в течение 2—3 нед. На ЭКГ в отведениях над инфарктом образуется глубокий и широкий зубец Q, а зубец R уменьшается (QRS формы QS, Qr, QrS), или глубоко расщепляется зубец R на восходящем колене. Так как образование зубца Q связано с зоной некроза, то чем оно глубже и шире распространяется в стенке желудочка, тем шире и глубже будет зубец Q. Если вместо высокого зубца Р в отведении регистрируется зубец QRS, то принято считать, что имеет место трансмуральный инфаркт миокарда, то есть некроз развился на всю толщину стенки желудочка в данной области. Принято считать установление сегмента S—Т на уровне изолинии признаком окончания острой стадии. На протяжении острой стадии наблюдается сложная динамика направления, амплитуды и формы зубца Т. В отведении с положительным электродом над областью инфаркта зубец Т в начале острой стадии отрицательный, симметричный, не очень глубокий. Этот отрицательный коронарный зубец Т связан с зоной ишемии по периферии очага инфаркта. Через 3—5 дней глубина зубца Т уменьшается, он часто сглаживается или становится положительным. По всей вероятности, данные изменения обусловлены уменьшением ишемии. На 10—15-й день от начала инфаркта зубец Т вновь становится отрицательным. В течение всего оставшегося периода острой стадии он довольно быстро углубляется, достигая наибольшей глубины к концу ее или к началу подострой. Повторное углубление зубца Т во второй половине острой стадии связано, вероятно, с перифокальной воспалительной реакцией миокарда, окружающего очаг инфаркта, вследствие аутоаллергии при рассасывании некротизированной ткани (М. И. Кечкер, Т. А. Наддачина, 1970). В отведениях с противоположной от инфаркта стороны сердца можно зарегистрировать высокий зубец R, высокий остроконечный зубец Т и смещенный вниз от изолчнии сегмент S—Т. II в этих отведениях наблюдается динамика зубца Т и сегмента S—Т в те же сроки, но в противоположном направлении. Описанная псевдоположительная динамика зубца Т на 3—5-й день и псевдотрицательная его динамика на 7—10-й день после инфаркта не связаны с новым изменением коронарного кровообращения, а обусловлены закономерной динамикой самого инфаркта в острой стадии.
Учебное видео ЭКГ при инфаркте миокардаСкачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь. – Также рекомендуем “Подострая стадия инфаркта миокарда. Остаточные явления инфаркта миокарда на ЭКГ” Оглавление темы “ЭКГ при инфаркте миокарда”: |
Источник