Лечение сердечной недостаточности бета блокаторы

Бета-адреноблокаторы при хронической сердечной недостаточности (ХСН)
Применение бета-адреноблокаторов в терапии сердечной недостаточности находит все больше сторонников. Ранее считавшиеся абсолютно противопоказанными, теперь они рассматриваются как хорошие средства прерывания неблагоприятной хронической эндогенной адренергической стимуляции. Во многих исследованиях показано положительное действие бета-блокады на процесс ремоделирования левого желудочка, оцениваемое по увеличению фракции выброса в среднем на 5-10 %.
Пациенты, принимавшие бета-блокаторы, реже госпитализировались и у них отмечалось улучшение гемодинамических показателей в покое и при физической нагрузке. Эффекты бета-блокирующих средств на способность переносить максимальную физическую нагрузку, NYHA-функциональный класс застойной сердечной недостаточности и качество жизни неоднозначны. Лучший эффект наблюдался при лечении бета-селективными блокаторами, нежели при использовании неселективных препаратов.
Карведилол — неселективное средство, обладающее вазодилататорными и антиоксидантным свойствами, одобрен для применения у пациентов, страдающих ишемической и неишемической кардиомиопатией. Однако о влиянии этого препарата на показатель смертности пока нет окончательного заключения. Важно отметить, что недавно прекращено испытание бисопролола по программе CIBIII, так как уже промежуточные результаты продемонстрировали снижение смертности пациентов на 25 %.
В целом эти препараты хорошо переносятся при условии, что начальные дозы очень низкие (1/10-1/20 стандартной дозы), а титрование — постепенное, с увеличением не чаще чем через две недели. Для многих бета-блокаторов оптимальные лечебные дозы точно не установлены; однако, как правило, положительные эффекты являются дозозависимыми, поэтому целесообразно доводить дозу до максимально переносимой или рекомендованной.
При сердечной недостаточности часто встречаются нарушения ритма. Дилатация предсердий может вызвать трепетание или мерцание предсердий, а возникшая в результате этого тахикардия желудочков может спровоцировать ишемию и нарушение их заполнения. Желудочковые экстрасистолы и устойчивая или неустойчивая желудочковая тахикардия могут перейти в фибрилляцию желудочков. Внезапная смерть от нарушений ритма имеет место у 25 % (или более) пациентов с сердечной недостаточностью.
Прежде всего необходимо проводить интенсивное лечение сердечной недостаточности. Антиаритмические препараты следует использовать осторожно у пациентов со сниженной функцией желудочков. У таких больных особенно велик риск возникновения проаритмогенных побочных эффектов и низка эффективность данных препаратов. Их назначение должно ограничиваться жизнеугрожающими нарушениями ритма и сопровождаться соответствующим контролем. В настоящее время формируются группы пациентов для участия в экспериментальных исследованиях, включающих оценку использования антиаритмических препаратов III класса (например, амиодарона) и автоматических вживляемых дефибрилляторов, с целью найти лучший метод предотвращения смерти от нарушений ритма у больных с застойной сердечной недостаточносотью.
– Также рекомендуем “Имплантируемые сердечные дефибрилляторы (ИСД) и трансплантация сердца при сердечной недостаточности”
Оглавление темы “Аритмии сердца”:
- Бета-адреноблокаторы при хронической сердечной недостаточности (ХСН)
- Имплантируемые сердечные дефибрилляторы (ИСД) и трансплантация сердца при сердечной недостаточности
- Принципы анализа ритма сердца – диагностика аритмий
- Что такое синусовый ритм и синусовая тахикардия на ЭКГ? Диагностика
- Лечение предсердных экстрасистол. Критерии диагностики
- Лечение пароксизмальных наджелудочковых тахикардий (ПНЖТ) с механизмом re-entry. Критерии диагностики
- Лечение пароксизмальной наджелудочковой тахикардии (ПНЖТ) при синдроме Вольфа-Паркинсона-Уайта. Критерии диагностики
- Лечение предсердных тахикардий. Критерии диагностики
- Лечение трепетаний предсердий. Критерии диагностики
- Лечение фибрилляции предсердий. Выбор лекарства
Источник
А. Н. КАЛЯГИН, доцент кафедры пропедевтики внутренних болезней Иркутского государственного медицинского университета, заместитель главного врача по терапии МУЗ «Клиническая больница №1 г. Иркутска», кандидат медицинских наук

На протяжении долгого промежутка времени перспективность применения бета-адреноблокаторов (БАБ) в лечении больных хронической сердечной недостаточностью (ХСН) ставилась под сомнение в связи с наличием отрицательного инотропного эффекта. Однако с 1997 г. был достигнут консенсус в вопросах использования этой группы лекарств, основой чего явилась целая серия исследований, выполненных на основании принципов доказательной медицины (COMET, BEST, CIBIS, MERITHF, COPERNICUS, SENIORS), и продемонстрированная двуфазность их действия. В настоящее время они обозначены как основной препарат для этой категории больных в Европейских (2005) и Национальных (2007) рекомендациях. Фактически, по меткому выражению Г.И. Сторожакова и А.В. Мелихова (2008), «назначение БАБ — это финальный штрих в создании индивидуальной для каждого пациента программы лечения сердечной недостаточности».
Теоретическими предпосылками для применения БАБ при ХСН послужили неблагоприятные изменения, возникающие при активации симпатоадреналовой системы:
- Гемодинамические — уменьшение фракции выброса, вазоконстрикция и уменьшение перфузии жизненно важных органов (сердце, почки и др.).
- Метаболические — повышение частоты сердечных сокращений увеличивает потребность миокарда в кислороде, а констрикция коронарных сосудов уменьшает доставку кислорода.
- Морфологические — развитие гипертрофии миокарда левого желудочка, дилатация полостей сердца.
- Проаритмические — вследствие высокой концентрации катехоламинов в крови, гипокалиемии, увеличения полостей сердца.
- Повышение риска внезапной смерти — за счет предрасположенности к аритмиям (в особенности желудочковым).
Установлено, что степень активации симпатоадреналовой системы (в частности, определяемая по уровню норадреналина) тесно коррелирует с тяжестью ХСН. В соответствии с Национальными рекомендациями Всероссийского научного общества кардиологов и Общества специалистов по сердечной недостаточности (2007) к ключевым благоприятным эффектам БАБ при ХСН относят:
- уменьшение дисфункции и смерти кардиомиоцитов путем некроза и апоптоза;
- уменьшение числа гибернирующих («спящих») кардиомиоцитов;
- улучшение показателей гемодинамики при длительном использовании за счет увеличения площади сокращающейся зоны;
- повышение плотности и афинности бета-рецепторов, которая резко снижена у больных ХСН;
- уменьшение гипертрофии миокарда;
- снижение частоты сердечных сокращений;
- уменьшение степени ишемии миокарда в покое и особенно при физической нагрузке;
- некоторое снижение частоты желудочковых аритмий;
- антифибрилляторное действие и уменьшение вероятности внезапной смерти.
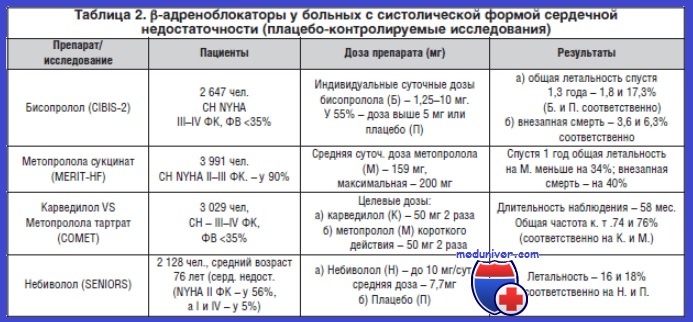
Изучение клинической эффективности БАБ осуществлялось в целой серии исследований (табл. 1). Было установлено, что препаратами выбора в ведении больных ХСН являются неселективный препарат карведилол и селективные — бисопролол, метопролола сукцинат и для больных старше 70 лет — небиволол (рис.).

БАБ показаны всем больным со стабильной ХСН любой степени тяжести (обычно II—IV функционального класса (ФК)) и генеза, а также больным, которые имеют снижение фракции выброса левого желудочка. Обязателен долгосрочный прием БАБ в сочетании с ингибиторами ангиотензин-превращающего фермента (АПФ) у больных со сниженной систолической функцией левого желудочка после инфаркта миокарда с целью улучшения выживаемости. Эффективность применения БАБ во многом определяется клиническими предикторами (табл. 2), которые выявляются у больного.
Назначение БАБ для больных ХСН возможно только в стабильном состоянии больного на фоне применения адекватной дозы диуретиков и ингибиторов АПФ или антагонистов АТ1 рецепторов ангиотензина. В первые 10—15 дней приема БАБ возможно развитие отрицательного инотропного действия и вазоконстрикции, потому подбор их дозы целесообразно начинать в условиях стационара для больных с III—IV ФК или в амбулаторных условиях (дневном стационаре) для больных с II—III ФК ХСН. В круглосуточном или дневном стационаре возможен мониторинг клинического состояния, частоты сердечных сокращений, АД, данных электрокардиограммы. Осторожная тактика ведения больных в условиях стационара позволит отследить частоту сердечных сокращений (целевой уровень 55—60 уд./мин), а также лицами, которые имели отмену БАБ и уровень АД (целевой уровень 100/60—135/85 мм рт. ст.) в связи с побочными реакциями или ухудшением симптоматики ХСН.

Дозы препаратов медленно титруют, начиная со стартовых, которые составляют 1/8 от терапевтических (табл. 3). Дозы увеличивают вдвое в условиях стационара каждые 7—10 дней, амбулаторно — каждые 15—30 дней. Медленное титрование дозы позволяет достичь терапевтического уровня, а быстрое зачастую вызывает побочные эффекты (брадикардию, гипотонию и т.д.). В ряде случаев с целью профилактики снижения фракции выброса и обострения ХСН в первое время к лечению присоединяют небольшие дозы сердечных гликозидов, немного увеличивают дозы диуретиков и ингибиторов АПФ. При возникновении на более высокой дозе побочных эффектов БАБ (бронхообструкция, брадикардия или сердечная блокада) их дозу уменьшают (возвращаются к предыдущей дозе) или отменяют. При развитии признаков задержки жидкости первоначально увеличивают дозу ингибиторов АПФ и/или диуретиков, а уж потом, при неэффективности этих мероприятий, присоединяют левосимендан, снижают дозу или отменяют БАБ. После ликвидации побочных эффектов необходимо вновь повторить попытку назначения БАБ, но использовать меньшую дозу и более медленный режим титрования.
БАБ при ХСН абсолютно противопоказаны в следующих ситуациях:
- Бронхообструктивные заболевания (бронхиальная астма, хроническая обструктивная болезнь легких) в тяжелой стадии.
- Симптомная брадикардия (менее 48 уд./мин.).
- Симптомная гипотония (систолическое АД менее 85/60—65 мм рт. ст.).
- Синоатриальная блокада и атриовентрикулярная блокада 2-й и более степеней.
- Серьезные нарушения периферического кровообращения (тяжелый облитерирующий тромбангиит).
Необходимо помнить, что при хронической обструктивной болезни легких возможно использование высококардиоселективных средств, в частности бисопролола. При сахарном диабете типа 2 целесообразно выбрать среди БАБ карведилол, который повышает чувствительность периферических тканей к инсулину. При этом целесообразно больным с хронической обструктивной болезнью легких осуществлять регулярную пикфлоуметрию с оценкой пиковой скорости выдоха при каждом общении с врачом, а больным сахарным диабетом типа 2 внимательно следить за показателями гликемии и серьезнее относиться к диетическим правилам.
Особенно внимательно при использовании БАБ нужно наблюдать за больными с тяжелой ХСН (III—IV ФК), ХСН неизвестной этиологии, при наличии относительных противопоказаний (брадикардия, гипотония, плохая переносимость даже малых доз БАБ, сопутствующая хроническая обструктивная болезнь легких).

К сожалению, реальная частота назначения БАБ ХСН остается недостаточной, в частности, в наших работах по изучению ХСН у больных с ревматическими пороками сердца выявлено, что назначение БАБ составляет 62% от реальной потребности, причем в 54% случаев больные получают препараты, которые не показали своей эффективности в отношении больных ХСН (атенолол, метопролола тартрат и т.д.). В этой связи актуальным является перевод больных с неэффективных препаратов на более эффективные (табл. 4).
Таким образом, применение БАБ в ведении больных с ХСН является насущной необходимостью. Значимость этой группы препаратов показана в многоцентровых плацебоконтролируемых исследованиях, реальной клинической практике и имеет теоретическое обоснование.
К сожалению, следует отметить, что необходимость в применении БАБ и реальная частота его назначения существенно разнятся. По данным исследования ЭПОХА-ХСН (2001), частота использования этой группы лекарств составляет 8,2%. В нашем исследовании, выполненном на популяции больных с клапанными пороками сердца, было установлено, что БАБ в 2001 г. применялись в 7,4% случаев, а в 2005 г. их применение возросло до 42,9%. Эти данные внушают оптимизм и позволяют предполагать, что российские врачи будут лучше использовать средства медикаментозной терапии ХСН в своей повседневной практической деятельности.
Источник
Рациональным обоснованием к применению блокаторов β-адренергических рецепторов в лечении ХСН является блокада симпатико–адреналовой системы (САС), которая находится в состоянии хронической гиперактивации у больных с декомпенсацией и определяет плохой прогноз (высокую смертность) этих пациентов. Активность САС прогрессивно нарастает параллельно увеличению тяжести ХСН, причем начиная со II стадии болезни или со II ФК начинает преобладать негативные дезадативные свойства катехоламинов. В связи с этим применение БАБ становится наиболее целесообразным и эффективным у пациентов с клинически выраженной тяжелой ХСН II–IV ФК. Доказано, что гиперактивация САС способствует достоверному увеличению как риска внезапной смерти, так и смерти от прогрессирования декомпенсации. Поэтому основная идея применения БАБ в лечении больных ХСН – это улучшение прогноза и снижение смертности.
В настоящее время доказано, что БАБ оказывают блокирующее действие и на некоторые другие нейрогормональные системы, ответственные за прогрессирование ХСН – РААС, эндотелиновую, систему цитокинов. Таким образом, нельзя однобоко представлять роль БАБ в лечении ХСН – это не только средства, блокирующие влияние катехоламинов на β-адренергические рецепторы (хотя это очень важно), но комплексные нейрогормональные модуляторы, оптимально дополняющие эффекты иАПФ.
Негативные последствия гиперактивации САС максимально проявляются в результате чрезмерной стимуляции β1–рецепторов, поэтому применение β1–селективных (часто применяется термин кардиоселективных) БАБ в лечении больных ХСН вполне обосновано и эффективно. Хотя имеются предположения, что использование БАБ с дополнительными свойствами, например β1-β2-α1–блокатора карведилола может быть более эффективным за счет вазодилатирующих свойств (степень доказанности С).
К положительным свойствам БАБ при ХСН относится способность:
- уменьшать дисфункцию и смерть кардиомиоцитов как путем некроза, так и апоптоза;
- уменьшать число гибернирующих (находящихся в “спячке”) кардиомиоцитов;
- при длительном применении за счет увеличения зон сокращающегося миокарда улучшать показатели гемодинамики;
- повышать плотности и афинность β–адренорецепторов, которая резко снижена у больных с ХСН;
- уменьшать гипертрофию миокарда;
- снижать ЧСС, что является зеркалом успешного применения β-АБ у больных с ХСН. Уменьшение ЧСС минимум на 15 % от исходной величины характеризует правильное лечение БАБ больных с ХСН;
- уменьшать степень ишемии миокарда в покое и особенно при физической активности;
- несколько уменьшать частоту желудочковых аритмий;
- оказывать антифибрилляторное действие, что снижает риск внезапной смерти.
Таким образом, наряду с улучшением прогноза БАБ уменьшают степень ремоделирования сердца, т. е. оказывают кардиопротекторное действие, позволяющее замедлять прогрессирование декомпенсации и число госпитализаций.
Главным же негативным свойством, в течение многих лет препятствующим включению БАБ в число основных препаратов для лечения ХСН, считался их отрицательный инотропный эффект, который, по мнению многих кардиологов и терапевтов, был способен стимулировать усугубление проявлений ХСН. В настоящее время доказана некая двухфазность влияния БАБ на центральную гемодинамику у больных с ХСН:
- действительно, в первые две недели лечения этими препаратами сердечный выброс может снижаться (как за счет уменьшения собственно сократимости, так и в результате снижения ЧСС), а клинические проявления ХСН даже несколько нарастать;
- но затем в результате уменьшения тахикардии и потребления миокардом кислорода гибернированные кардиомиоциты восстанавливают свою сократимость и сердечный выброс начинает расти. Причем некоторые БАБ (карведилол) при длительном применении позволяют добиваться роста ФВ большего, чем номинальные положительные инотропные агенты (в частности, сердечные гликозиды).
К настоящему времени завершено более 30 плацебо–контролируемых исследований, включивших больше 20000 больных ХСН, которые показали способность БАБ снижать смертность больных с декомпенсацией на 29 % (что даже больше, чем при применении иАПФ). Хотя, справедливости ради, нужно отметить, что в большинстве случаев БАБ применялись дополнительно к иАПФ.
Учитывая многочисленные вопросы и комментарии по поводу применения БАБ при лечении ХСН, ниже приводятся результаты основополагающих исследований, сформировавших концепцию использования этой группы препаратов для лечения ХСН:
- MDC с β1–селективным БАБ метопрололом тартратом (около 400 больных с ХСН на почве дилатационной кардиомиопатии), не показавшее снижения смертности, хотя снижалась частота комбинированной конечной точки в виде числа смертей плюс пересадок сердца;
- CIBIS–II с β1–селективным БАБ бисопрололом (более 2600 больных с ХСН III–IV ФК), показавшее снижение риска смерти на 34 %;
- MERIT–HF с β1-селективным БАБ метопрололом сукцинатом замедленного высвобождения (почти 4000 больных с ХСН II–IV ФК), продемонстрировавшее снижение риска смерти также на 34 %;
- COPERNICUS с неселективным β1- и β2–, а также α1–блокатором карведилолом (более 2200 больных с ХСН с исходной ФВ <25 %), позволившее снизить риск смерти на 35 %;
- Австралийско–Новозеландское исследование по применению карведилола у более чем 400 пациентов с ХСН II–III ФК ишемической этиологии, позволившее снизить риск смерти на 28 %;
- исследование COMET (более 3000 больных ХСН), напрямую сравнившее эффективность применения неселективного β- и α-блокатора карведилола и β1-селективного короткодействующего БАБ метопролола тартрата и продемонстрировавшее достоверное преимущество карведилола по снижению риска смерти на 17 %;
- исследование SENIORS с β1–селективным БАБ небивололом (более чем 2100 больных ХСН старше 70 лет), не показавшее достоверного снижения риска смерти, но продемонстрировавшее небольшое достоверное снижение суммы госпитализаций и смертей на 14 %;
- исследование CIBIS–III у 1050 больных с ХСН II–III ФК, доказавшее, что по эффективности и безопасности начало лечения с β1–селективного БАБ бисопролола (в течение 6 месяцев) с последующим переводом на его комбинацию с эналаприлом не уступает общепринятому режиму – началу лечения с иАПФ эналаприла с последующим переводом на комбинацию иАПФ плюс БАБ.
Как видим, в трех наиболее успешных протоколах (CIBIS–II, MERIT–HF и COPERNICUS) три разных БАБ показали практически одинаковое снижение риска смерти больных с ХСН. Кроме того, и бисопролол, и метопролол–сукцинат замедленного выведения, и карведилол достоверно уменьшали как риск внезапной смерти, так и смерти от прогрессирования ХСН и снижали частоту госпитализаций.
После этих исследований и были сформулированы основные положения по лечению ХСН β-АБ.
По крайней мере, два типа β–адреноблокаторов – β1–селективные (кардиоселективные): бисопролол и метопролол сукцинат с замедленным высвобождением препарата, а также некардиоселективный β1- и β2–блокатор с дополнительными свойствами α1–блокатора, антиоксиданта и антипролиферативного средства – карведилол доказали эффективность и безопасность, способность улучшать прогноз больных с ХСН и уменьшать число госпитализаций (степень доказанности А).
Другие β-АБ, включая атенолол, метопролол тартрат и небиволол, не показали способности улучшать прогноз больных ХСН. Применение атенолола и метопролола тартрата для лечения больных ХСН противопоказано (степень доказанности А).
Кроме трех рекомендованных β-АБ, в лечении пожилых больных с ХСН (старше 70 лет) может применяться небиволол, который достоверно не снижает смертность, но уменьшает заболеваемость пациентов и число повторных госпитализаций (степень доказанности В). Хотя ретроспективный анализ показывает, что другие β-АБ, рекомендованные для лечения ХСН – бисопролол, и метопролол сукцинат замедленного выведения – не только снижают риск госпитализаций, но и улучшают прогноз и снижают риск смерти больных ХСН старше 65 лет (степень доказанности С).
По способности снижать риск заболеваемости и смерти декомпенсированных больных БАБ даже превосходят иАПФ.
Сегодня β-АБ наряду с иАПФ являются главными средствами лечения ХСН. Их способность замедлять прогрессирование болезни, число госпитализаций и улучшать прогноз декомпенсированных больных не вызывает сомнений (уровень доказанности А). Иными словами, применение этого класса лекарств позволяет достигать, по крайней мере, трех из шести основных целей при лечении ХСН.
β-АБ должны применяться у всех больных с ХСН, не имеющих противопоказаний (обычных для этой группы лекарств). Это очень важное положение, ставшее постулатом лишь в последние годы. Тяжесть декомпенсации, пол, возраст, уровень исходного давления (естественно, если САД исходно больше 85 мм рт. ст.) и исходная ЧСС не играют самостоятельной роли в определении противопоказаний к назначению БАБ. Хотя эффект от лечения более выражен у больных с исходной тахикардией (более 80 уд / мин) и достаточно высоком АД (систолическое более 100 мм рт. ст.) (степень доказанности В).
Тем не менее, при обычных клинических ситуациях β-АБ должны применяться только “сверху” (т. е. дополнительно к иАПФ) и у больных, у которых достигнута стабилизация состояния. Важно помнить, что β-АБ не относятся к числу средств “скорой помощи” и не могут выводить больных из состояния декомпенсации и гипергидратации.
В редких клинических ситуациях (преобладание выраженной тахикардии при невысоком АД, когда сочетание иАПФ и β-АБ затруднено) можно начать терапию с β1–селективного β-АБ бисопролола с последующим присоединением иАПФ (степень доказанности В). Наиболее оправдан такой порядок лечения при низкой исходно ФВ<28 % (степень доказанности В). Конечная цель в любом случае – максимально быстрый перевод больных ХСН на комбинацию иАПФ плюс β-АБ.
β-АБ оказывают у женщин столь же выраженный эффект по снижению смертности, как и у мужчин (мета–анализ исследований CIBIS–II, MERIT–HF, BEST, COPERNICUS, US Carvedilol HF, а также данные исследования CIBIS–III, SENIORS).
В таблице 1 представлены оптимальные дозы β-АБ, применяющиеся в лечении ХСН.
Таблица 1
Дозы БАБ для лечения больных ХСН
| Препарат | Стартовая доза | Терапевтическая доза | Максимальная доза |
| Бисопролол Метопролол сукцинат Карведилол Небиволол * | 1,25 мг х 1 12,5 мг х 1 3,125 мг х 1 1,25 мг х 1 | 10 мг х 1 100 мг х 1 25 мг х 1 10 мг х 1 | 10 мг х 1 200 мг х 1 25 мг х 2 10 мг х 1 |
* – у больных старше 70 лет.
Лечение БАБ при ХСН должно начинаться осторожно, начиная с 1/8 терапевтической дозы, которая показана в таблице 1 как стартовая. Дозы увеличиваются медленно (не чаще раза в две недели, а при сомнительной переносимости и чрезмерном снижении АД – раз в месяц) до достижения оптимальной, указанной как терапевтическая. Как и в случае с иАПФ, необходимо помнить, что у каждого больного – своя оптимальная дозировка БАБ.
Пример титрования дозы БАБ приведем для бисопролола:
1,25 мг – 2 недели; затем 2,5 мг до четвертой недели; 3,75 мг до 6 недели, 5 мг до 8 недели, 7,5 мг до 10 недели и затем, наконец – 10 мг к 12 неделе лечения. При сомнительной переносимости периоды титрования составят промежутки по 4 недели и оптимальная доза будет достигнута лишь к 24 неделе, то есть через полгода после начала терапии. Спешка при титровании дозы БАБ больным с ХСН не нужна.
Для метопролола сукцината (ЗОК) шаги титрования составят: 12,5 мг – 25 мг – 50 мг – 75 мг – 100 мг – 200 мг.
Для карведилола: 3,125 мг x 2 раза, затем 6,25 мг x 2 раза, затем 12,5 мг x 2 раза, затем 18,75 мг x 2 раза и, наконец, 25 мг x 2 раза.
В октябре 2006 г. в США была зарегистрирована новая форма карведилола фосфат для однократного применения.
Для небиволола (у больных старше 70 лет): 1,25 мг, затем 2,5 мг, затем 5 мг, потом 7,5 мг и 10 мг.
Часть пациентов с ХСН в реальной практике уже может находиться на лечении не рекомендованными БАБ (чаще всего атенололом или метопрололом тартратом короткого действия). Перевод на рекомендованные препараты следует осуществлять в соответствии с данными, представленными в таблице 1.
Если больные получают очень малые дозы атенолола (<25 мг / сут) или метопролола тартрата (<25 мг / сут), то титрование доз рекомендованных БАБ необходимо начать с общепринятых стартовых доз. При условии, если пациенты принимали средние дозировки атенолола (25–75 мг / сут) или метопролола тартрата (25–75 мг / сут), то титрование рекомендованных БАБ можно начать сразу со второй ступени. Наконец, если пациенты успешно принимали высокие дозы атенолола (>75 мг / сут) или метопролола тартрата (>75 мг / сут), то титрование бисопролола, карведилола или метопролола сукцината можно начать с третьей ступени. Между последним приемом атенолола или метопролола сукцината и первым приемом рекомендованного БАБ, на который переводится больной, должно пройти 12 часов. В дальнейшем титрование доз рекомендованных БАБ проходит по обычным принципам – увеличение доз каждые 2 недели, а при гипотонии и нестабильном состоянии 1 раз в 4 недели.
В первые две недели лечения БАБ возможно снижение сердечного выброса и обострение симптомов ХСН, что требует тщательного контроля. В этих случаях рекомендуется:
- некоторое увеличение дозы диуретиков,
- увеличение (если возможно) дозы иАПФ,
- применение положительных инотропных препаратов (малых доз сердечных гликозидов или сенситизаторов кальция – левосимендана),
- более медленное титрование дозы БАБ.
В случаях обострения ХСН на фоне длительного приема БАБ, следует попытаться оптимизировать другую терапию (диуретики, иАПФ, сердечные гликозиды), снизить дозу БАБ, избегая его полной отмены. Отмена БАБ может приводить к ухудшению течения ХСН, поэтому должна производиться лишь при невозможности продолжить лечение, по принципам указанным выше. После стабилизации состояния, лечение БАБ должно быть возобновлено, начиная с меньших доз.
Противопоказания к назначению β-блокаторов при СН:
- Бронхиальная астма и тяжелая патология бронхов
- Симптомная брадикардия (<50 уд / мин)
- Симптомная гипотония (<85 мм рт. ст.)
- Блокады II и более степени
- Тяжелый облитерирующий эндартериит.
Наличие хронического бронхита, осложняющего течение ХСН, не является абсолютным противопоказанием к назначению БАБ. Во всех случаях необходимо сделать попытку к их назначению, начиная с малых доз и придерживаясь медленного титрования. Лишь при обострении симптомов бронхообструкции на фоне лечения БАБ от их применения придется отказаться. Средством выбора в такой ситуации является использование высокоселективного β1–блокатора бисопролола (степень доказанности С).
При сочетании ХСН и СД 2 типа назначение БАБ абсолютно показано. Все положительные свойства препаратов этого класса полностью сохраняются. Препаратом выбора в таких ситуациях является карведилол, который в отличие от всех других БАБ даже улучшает чувствительность периферических тканей к инсулину (степень доказанности А).
В настоящее время при непереносимости БАБ у больных ИБС рекомендуется применение препаратов, изолированно снижающих ЧСС, или блокаторов If каналов (ивабрадин). Концепция изолированного снижения ЧСС для лечения ХСН представляется крайне перспективной и ивабрадин изучается в качестве препарата потенциально способного улучшить прогноз больных с дисфункцией ЛЖ и ХСН.
Как и в случае с иАПФ, приводим подробные правила безопасного лечения БАБ больных ХСН, что позволяет максимально уменьшить риск осложнений:
1. Пациенты должны находиться на терапии иАПФ (при отсутствии противопоказаний) или на лечении АРА (первый выбор – кандесартан).
2. Пациенты должны находиться в относительно стабильном состоянии без внутривенной инотропной поддержки, без признаков выраженных застойных явлений на подобранных дозах диуретиков.
3. Лечение следует начинать с небольших доз (табл. 1) с последующим медленным повышением до целевых терапевтических дозировок, применявшихся в крупномасштабных исследованиях. При условии хорошей переносимости терапии β-блокатором доза препарата удваивается не чаще, чем один раз в 2 недели. Большинство пациентов, получающих БАБ, могут начинать лечение и наблюдаться в амбулаторных условиях.
4. В начале терапии и в процессе титрования могут развиться преходящие нарушения: гипотония, брадикардия и / или ухудшение СН, что требует своевременного их выявления и устранения. С этой целью целесообразно придерживаться следующей тактики:
- контроль за симптомами СН, признаками застоя жидкости, уровнем АД, ЧСС;
- при нарастании симптомов СН в первую очередь следует увеличивать дозу диуретиков и иАПФ; при неэффективности этой меры – временное снижение дозы β-адреноблокатора. После стабилизации состояния терапия БАБ возобновляется, вновь начиная со стартовой дозы;
- при возникновении брадикардии следует уменьшить дозу или прекратить прием препаратов, урежающих ЧСС; при необходимости возможно временное снижение дозы БАБ либо их полная отмена в случае крайней необходимости;
- по достижении стабильного состояния всегда старайтесь возобновить лечение и / или продолжить титрование дозы β–блокаторов.
5. Если при декомпенсации СН пациент нуждается в инотропной поддержке, то средством выбора следует считать сенситизаторы кальция (левосимендан), поскольку их гемодинамические эффекты не зависят от степени блокады β-адренорецепторов.
Следующие категории больных с ХСН при лечении БАБ нуждаются в особом наблюдении специалиста–кардиолога:
- Тяжелая ХСН (III–IV ФК)
- СН неизвестной этиологии
- Наличие относительных противопоказаний: брадикардия, низкое АД, плохая переносимость низких доз β–блокаторов, сопутствующий обструктивный бронхит
- Сведения об отмене β-блокаторов в прошлом из–за побочных реакций или обострения симптоматики ХСН.
Хроническая сердечная недостаточность
Рекомендации ВНОК
Опубликовал Константин Моканов
Источник
