Крупноочаговый инфаркт миокарда заднебазальный

Крупноочаговый инфаркт миокарда является одной из форм ишемической болезни. Для него характерны некротические изменения тканей сердечной мышцы вследствие закупорки коронарных сосудов. Проявляется патологический процесс ярко выраженной клинической картиной из-за масштаба поражения. Если не оказать больному помощь в ближайшие часы с момента начала приступа, то высока вероятность летального исхода.
Особенности крупноочагового инфаркта
Левый желудочек является основным местом расположения крупных очагов некроза характерных инфаркту (из-за получаемой нагрузки). Они могут касаться любой из стенок (передней, нижней, боковой, задней) в зависимости от закупоренного сосуда.
 Отличается крупноочаговая форма болезни от мелкоочаговой размером пораженного участка и выраженностью клинической картины. Если очаг некроза незначительный, то симптоматика фактически отсутствует. Больной может «перенести на ногах» такой приступ, то есть не заметить. При крупноочаговом инфаркте задевается обширный участок мышечной стенки сердца, что ведет к развитию опасных осложнений.
Отличается крупноочаговая форма болезни от мелкоочаговой размером пораженного участка и выраженностью клинической картины. Если очаг некроза незначительный, то симптоматика фактически отсутствует. Больной может «перенести на ногах» такой приступ, то есть не заметить. При крупноочаговом инфаркте задевается обширный участок мышечной стенки сердца, что ведет к развитию опасных осложнений.
Смертность из-за некротических изменений больших участков миокарда составляет примерно 40%. Подобная разновидность болезни является следствием серьезной закупорки сосудов или формируется из более мелких очагов. Характерна она мужчинам старше 40 лет. У женщин ишемия провоцирует инфаркт лишь после 55-65 лет, когда угасает гормональная активность.
Причины
Ишемия сердца, переходящая в форму инфаркта миокарда, проявляется по таким причинам:
-
 запущенный атеросклероз;
запущенный атеросклероз; - закупорка сосудов тромбами;
- высокий уровень вязкости крови;
- частые сосудистые спазмы;
- гипертоническая болезнь;
- ревматизм;
- новообразования в сердце;
- серьезные травмы в области груди.
Факторы риска
Специалисты составили список факторов, способных повысить вероятность развития инфаркта:
- курение;
- употребление спиртного;
- рост концентрации холестерина низкой плотности;
- гиподинамия (пониженная подвижность);
- уменьшение уровня холестерина высокой плотности и триглицеридов;
- плохая экологическая обстановка;
- возрастные изменения;
- постоянное пребывание в стрессовых ситуациях;
-
 лишний вес;
лишний вес; - ранее пережитые инфаркты;
- инфекционные заболевания;
- патологии сердечно-сосудистой и иммунной системы;
- дисфункции желез внутренней секреции.
При наличии нескольких факторов шанс развития ишемии и последующего инфаркта миокарда возрастает. Больному желательно исключить их и пройти полное обследование.
Последствия крупноочагового инфаркта
Из-за крупного очага некротических изменений высока вероятность летального исхода в первые часы после начала приступа. Иногда поражается не только слой миокарда, но и рядом находящиеся ткани. Осложнения, провоцируемые инфарктом, делятся на 2 группы:
| Ранние | Поздние |
|---|---|
| • острая форма сердечной недостаточности; • аритмии; • разрыв стенки сердца; • кардиогенный шок. | • хроническая разновидность сердечной недостаточности; • закупорка сосудов тромбами; • аневризма сердечной мышцы (выпячивание определенного участка миокарда). |
Симптомы и периоды
Симптоматика у крупноочагового инфаркта довольно выражена. Многие больные выделяют острую и сдавливающую боль. Проявляется приступ в большинстве своем после или во время физической нагрузки или стрессовой ситуации. Разделить его можно на определенные периоды по времени и клинической картине.

Острейший
Острейшая форма болезни проявляется в первые часы:
- боль в сердце иррадиирущая в шею, ухо, лопатки, челюсть и руку;
- общая слабость;
- нарастающая одышка;
- паническая атака;
- артериальная гипертензия;
- побледнение кожных покровов;
- чрезмерное потоотделение;
- сбои в сердцебиении.
Острый
 С момента окончания острейшей фазы инфаркта наступает острый период. Он длится примерно 10 дней и проявляется выраженной симптоматикой:
С момента окончания острейшей фазы инфаркта наступает острый период. Он длится примерно 10 дней и проявляется выраженной симптоматикой:
- артериальной гипотонией;
- повышением температуры тела;
- признаками сердечной недостаточности.
Подострый
Подострая стадия начинается через 10 дней с момента приступа и держится около 1 месяца. У больного стабилизируется температура и полностью устраняется боль в груди. Постепенно налаживается общее самочувствие.
Послеинфарктный
Постинфарктный период начинается после подострой фазы и длится полгода. При соблюдении все рекомендаций ощущение дискомфорта не проявляется. Рубец на месте некротических изменений должен окончательно сформироваться.
Диагностика
Заподозрить инфаркт миокарда можно по сильным и длительным болям в области груди, аритмии и признакам острой сердечной недостаточности. В условиях стационара врачи проведут несколько инструментальных обследований, чтобы точно поставить диагноз, узнать причинный фактор и оценить масштаб поражения:
- Электрокардиография (ЭКГ) позволит оценить работу сердца:

- На остром этапе развития смещается сегмент RS — Т. Зубец Т становится глубже и обостряется. Формируется патологический зубец Q или комплекс QS.
- В Подостром этапе ЭКГ выявит признаки некротических изменений и ишемии. Амплитуда зубца Т становится меньше, а сегмент RS — Т находится на изолинии.
- На рубцовой стадии фиксируется положительный и сглаженный зубец Т.
- Эхокардиография (Эхо-КГ) при инфаркте визуализирует определенные нюансы:
- ухудшение сократительной функции миокарда;
- степень сбоя в гемодинамике;
- состояние клапанов и коронарных сосудов;
- наличие тромбов, аневризмы, перикардита и гипертрофии тканей.
- Коронарография поможет увидеть непроходимость коронарных сосудов и степень снижения сократительной функции желудочка. Процедуру в обязательном порядке проводят перед операцией, чтобы оценить возможные риски.
Дополнительно потребуется сдать кровь на биохимический анализ:
- В первые 5-6 часов возрастает уровень миоглобина. Он является белком, транспортирующим кислород.
- Спустя 9-10 часов с момента проявления первых признаков инфаркта возрастает активность креатинфосфокиназы, которая должна обеспечивать энергией мышечные волокна. Возвращается в норму она на 2-3 сутки. Проверяют уровень фермента в крови каждые 6 часов. Если будет 3 отрицательных результата подряд, то инфаркт исключается из списка возможных диагнозов.
- На поздних сроках изучают активность лактатдегидрогеназы. Она является маркером повреждений тканей и органов. Повышается показатель после роста креатинфосфокиназы, а возвращается в норму через 10-14 дней.
В крови также наблюдается рост уровня лейкоцитов и тропина, повышение скорости оседания эритроцитов и увеличение концентрации печеночных ферментов. Ориентируясь на результаты обследования, врач сможет определиться с тактикой лечения.
Курс терапии
Курс лечения проходит в условиях клиники, так как высока вероятность летального исхода. После выявления признаков инфаркта необходимо вызвать скорую помощь. Ожидая ее приезда, следует дать больному легкое седативное средство («Валокардин», «Настойку боярышника») и таблетку «Аспирина». Применение «Нитроглицерина» допустимо при наличии одышки и нормального либо повышенного давления. Приехавшая бригада врачей госпитализирует больного. В больнице на него будет заведена история болезни. Первое время лечение проводится в условиях реанимации, а затем пациента переводят в обычную палату кардиологического отделения.
После пройденного курса терапии больного ожидает длительный этап восстановления. Проходить его предстоит уже в домашних условиях, но периодически придется обследоваться и посещать кардиолога для контроля ситуации и выявления осложнений.
Суть лечения инфаркта сводится к устранению причинного фактора и достижению определенных целей:
- восстановление полноценного питания сердечной мышцы;
- ограничение площади некротических изменений в миокарде;
- купирование болевого синдрома;

- предотвращение развития осложнений.
Лечебные меры можно поделить на 2 группы. Первую представляют медикаменты, рекомендованные к применению в острейшей и острой фазе инфаркта. Их используют после госпитализации с целью купирования симптоматики, восстановления проходимости сосудов и остановки распространения некроза. Вторая группа методов назначается уже в подострый период для минимизации риска осложнений.
Медикаментозное лечение
В острой стадии больному назначаются такие медикаменты:
- Обезболивающие средства могут использовать врачи на пути в больницу, входящие в бригаду скорой помощи, или доктора реанимационного отделения. Снять болевой синдром удается лишь вводом наркотических анальгетиков, представляющих группу опиоидов («Морфин», «Фентанил»).
- Транквилизаторы («Диазепам», «Феназепам») назначают исключительно в острой стадии. Они служат лишь для снятия нервной возбудимости, возникшей на фоне приступа.
- Тромболитическая терапия проводится сразу после поступления больного в клинику. Ее целью является растворение тромбов в коронарных сосудах для расширения их просвета. Помогают достичь желаемого результата тромболитики («Тенектеплаза», «Альтеплаза»). Погибшие кардиомиоциты (клетки сердца) не восстанавливаются, но замедляется продвижение некротических изменений. Противопоказана тромболитическая терапия при наличии опухолей и болезней кроветворной системы, а также после пережитых недавно операций, инсультов и кровотечений в желудочно-кишечном тракте.

- Антиагреганты («Аспирин», «Кардиомагнил») оказывают воздействие на тромбоциты. Они перестают слипаться и присоединяться к стенкам сосудов, что значительно уменьшает риск образования тромбов. Подобные препараты также применяются для улучшения питания миокарда за счет их способности влиять на мембраны эритроцитов. Благодаря оказанному воздействию кровь быстрее проходит даже по суженным участкам, а некроз тканей замедляется.
- Антикоагулянты («Гепарин», «Кибернин») повышают эффективность тромболитического лечения и значительно снижают риск образования тромбов. Используются они в острой и подострой стадии. Минусом подобных средств является повышение вероятности побочных реакций от приема тромболитиков.
- Бета-адреноблокаторы («Конкор», «Атенолол») назначаются для уменьшения нагрузки на сердечную мышцу и потребности миокарда в кислороде. Достигается результат благодаря снижению частоты и интенсивности сокращений. Сердце меньше нагружается, а некротические изменения не продвигаются дальше. Применяются бета-адреноблокаторы на всех стадиях инфаркта, но лишь при отсутствии противопоказаний.
- Ингибиторы АПФ («Каптоприл», «Идоприл») в обязательном порядке входят в схему терапии при развитии сердечной недостаточности на фоне инфаркта. Они оказывают гипотензивное и сосудорасширяющее воздействие путем замедления выработки ангиотензина II. Противопоказаны при гипотонии, болезнях почек и беременности. Начинают курс приема с таблеток короткого действия, чтобы оценить реакцию организма. Затем переходят на препараты с пролонгированным эффектом.
Оперативное вмешательство
В тяжелых случаях, а также при отсутствии возможности достичь желаемого результата медикаментами, рекомендовано хирургическое вмешательство. Его суть заключается в устранении причинного фактора и возникших осложнений:
- Иссечение аневризмы.
- Шунтирование сосудов (создание дополнительного отведения крови в обход поврежденного участка).
- Монтирование искусственного водителя ритма (дефибриллятора, кардиостимулятора).
- Стентирование (расширение) суженных сосудов.

Примерно каждый 5 человек, у которого проявился инфаркт миокарда, умирает, не дождавшись врачебной помощи.
В 15% случаев летальный исход наступает на 2-3 день после госпитализации. Значительно улучшается прогноз при оказании помощи в первые два часа с момента приступа.
Вероятность развития опасных осложнений сохраняется на протяжении 10 лет после пережитого крупноочагового инфаркта. Предотвратить их удается при соблюдении всех рекомендаций врача и коррекции образа жизни.
Жизнь после инфаркта миокарда
После выписки из больницы начинается период восстановления. Он составляется в индивидуальном порядке, но при любом раскладе длится не менее 2-3 месяцев. Нагрузки необходимо снизить до минимума и лишь постепенно начинать их увеличивать. Наблюдаться у кардиолога нужно не менее 1 года. Периодически предстоит проходить различные тесты и обследования, чтобы держать работу сердца под контролем и предотвращать развитие осложнений.
Для снижения вероятности развития осложнений, ускорения реабилитации и предотвращения рецидивов необходимо соблюдать правила профилактики:
- отказаться от вредных привычек;
- правильно составить рацион питания;
- контролировать вес, давление, пульс, уровень холестерина и сахара;
- чаще гулять на свежем воздухе;
- заниматься лечебной физкультурой;
- полноценно высыпаться;
- соблюдать схему лечения, составленную врачом;
- ежегодно полностью обследоваться.
Крупноочаговая форма инфаркта миокарда представляет собой обширное поражение стенки сердечной мышцы вследствие закупорки коронарных сосудов. На ее появление воздействуют многие внешние и внутренние факторы. Клиническая картина патологического процесса поделена на стадии и для каждой из них характерны свои симптомы и методы лечения. После выписки из клиники человека ожидает длительный период реабилитации.
Источник
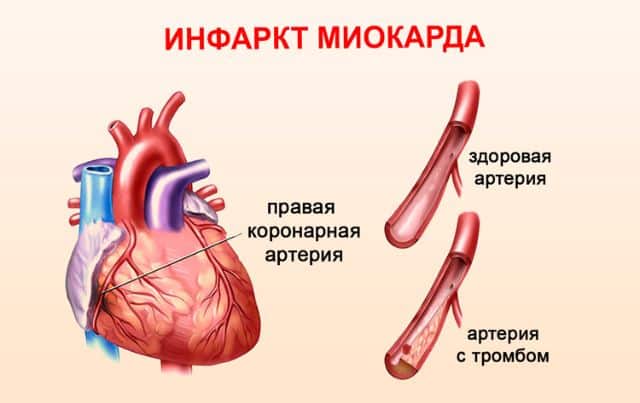
Крупноочаговый инфаркт миокарда является наиболее опасной формой инфарктного состояния. При нем нарушается коронарное кровообращение. Может произойти его замедление или полное прекращение. Патология сопровождается гибелью клеток и отмиранием тканей.
Как развивается
Крупноочаговый инфаркт отличается от мелкоочагового размерами поражений коронарной артерии. Небольшие повреждения могут возникнуть незаметно. Из-за отсутствия неприятных симптомов выявить их смогут даже через несколько лет.
При больших очагах инфаркта происходит частичное или полное отмирание мышечной ткани сердца. Сквозное поражение миокарда называют трансмуральным инфарктом. Некроз тканей приводит к тому, что орган начинает неправильно сокращаться. Почти половина случаев крупноочагового поражения заканчивается смертью на первые сутки от начала приступа, даже если помощь была оказана своевременно.
 Этот вид инфаркта возникает самостоятельно или формируется из небольших очагов некроза. Болезнь часто поражает мужчин, страдающих атеросклерозом. У женщин подобные приступы могут возникать в возрасте после 50 лет и часто заканчиваются внезапной смертью.
Этот вид инфаркта возникает самостоятельно или формируется из небольших очагов некроза. Болезнь часто поражает мужчин, страдающих атеросклерозом. У женщин подобные приступы могут возникать в возрасте после 50 лет и часто заканчиваются внезапной смертью.
Трансмуральное поражение приводит к различным осложнениям. Патологический процесс развивается при наличии атеросклеротических бляшек в начальных отделах венечных артерий, их просвет при этом сужается, и возникают ишемические нарушения, которые проявляются в условии стресса или физической нагрузки.
Сердцу в эти моменты требуется больше кислорода, из-за чего увеличивается частота его сокращений. Невозможность расширить коронарные сосуды на фоне повышенной активности миокарда сопровождается нарастанием скорости тока крови.
Данные процессы активизируют гемостаз и начинают образовываться тромбы. Отложения тромбоцитов еще больше сужают сосуд, что вызывает серьезную ишемию. Если тромб расположится в широких отделах коронарной артерии, то возникнет тяжелая обструкция, сопровождающаяся ишемическим поражением больших участков миокарда.
В более короткой форме развитие инфаркта можно описать так:
- в коронарной артерии справа или слева имеются атеросклеротические бляшки;
- работа сердца усиливается под влиянием физических или эмоциональных нагрузок;
- скорость тока крови повышается, и развиваются завихрения струи;
- повреждается эндотелий и сосуд закупоривается тромбом;
- происходит сужение просвета сосуда и ишемические повреждения больших участков сердечной мышцы;
- развивается приступ инфаркта со всеми сопутствующими ему признаками.
Основные причины
Все инфарктные состояния являются осложнением ИБС, ее острой формой. Основные причины:
- Ишемические нарушения в сердце.
- Атеросклероз сосудов.
- Тромбоз.
- Повышенная вязкость крови. Это может быть вызвано ишемией или развивается по другим причинам.
- Спазмы артерий.
- Гипертоническая болезнь.
- Стенокардия.
- Постоянные эмоциональные нагрузки, истощение нервной системы.
У одного человека могут сочетаться сразу несколько причин, что значительно повышает опасность приступа инфаркта.
Существуют также факторы риска, которые вызывают подобные нарушения. Патологический процесс может развиваться под влиянием:
- Вредных привычек в виде злоупотребления спиртными напитками и курения.
- Гипертензии.
- Ревматизма сердечных оболочек.
- Стрептококковых и стафилококковых инфекций.
- Повышенного уровня холестерина в крови.
- Низкого уровня триглецидов.
- Недостаточной физической активности.
- Возрастных изменений в организме.
- Загрязненной окружающей среды.
- Пола. У мужчин приступы инфаркта наблюдаются чаще, чем у женщин.
- Избыточной массы тела.
- Сахарного диабета.
- Патологий иммунной системы.
Если человек раннее перенес инфаркт, то существует вероятность повторного приступа.
Периоды и характерные симптомы
Крупноочаговый инфаркт миокарда передней стенки желудочка самый опасный. Некротические очаги могут располагаться также и в других участках сердечной мышцы. Приступ обычно начинается внезапно или развивается медленно. Иногда больные сначала ощущают признаки стенокардии, которая появляется под влиянием эмоциональных или физических нагрузок.
Патологические процессы развивается в такие периоды:
- острейший. Он наблюдается на протяжении первых двух часов от начала приступа. Человек ощущает сильную боль в области сердца, которая может отдавать в другие части тела. Обычно это челюсть, левая рука, ухо, лопатка. Нестерпимые боли вызывают сильную тревогу, паническое состояние. Кожный покров бледнеет, появляется одышка, мышечная слабость. Повышается давление в артериях, усиливается потоотделение. Пострадавший ощущает сильное биение сердца и признаки нарушения ритма;
- острый. Он длится на протяжении десяти дней. Боль в этот момент уже отсутствует, давление в артериях стабилизировалось, появляются признаки сердечной недостаточности;
- подострый период продолжается в первый месяц. У больного значительно улучшается самочувствие;
- послеинфарктный. Его длительность составляет около 6 месяцев. Симптомы заболевания полностью отсутствуют, на поврежденном участке сформировался рубец.
Диагностика
Для постановки диагноза в первую очередь проводят электрокардиографию. Признаки крупноочагового инфаркта миокарда на ЭКГ четко заметны. С помощью исследования можно определить зону ишемического повреждения и некроза, наблюдать за изменениями в миокарде в зависимости от периода инфаркта.
 Также проводят УЗИ сердца или ЭхоКГ. Процедура необходима для исключения осложнений инфаркта и выявления сопутствующих патологий.
Также проводят УЗИ сердца или ЭхоКГ. Процедура необходима для исключения осложнений инфаркта и выявления сопутствующих патологий.
Не обойтись и без коронарографии. Это рентгенологическое исследование с применением контраста. С его помощью можно точно определить в каком месте и насколько сузилась коронарная артерия. Это золотой стандарт диагностики ишемической болезни сердца. Процедуру проводят для выбора тактики лечения.
В ходе исследования с помощью ангиографического катетера в правую или левую коронарные артерии вводится контраст. Это вещество заполняет весь просвет сосуда, и врач получает всю информацию о его внутреннем рельефе. Во время процедуры больной находится под влиянием ионизирующего излучения.
Диагностика заболевания включает также анализ крови. Это необходимо для:
- определения уровня лейкоцитов;
- скорости оседания эритроцитов;
- ферментативной активности крови.
Электрокардиограмма совместно с исследованиями крови поможет определить вид инфаркта и длительность некроза.
Методы лечения
Независимо от того, возник крупноочаговый инфаркт миокарда задней стенки левого желудочка или другого участка, для устранения проблемы и облегчения состояния больного применяют медикаментозные и хирургические методики.
Приступ является показанием для госпитализации в кардиологическую реанимацию. Пациенту показан постельный режим, диета, эмоциональное спокойствие. При инфаркте в первую очередь купируют болевой синдром.
Для этого используют сочетания наркотических анальгетиков с нейролептиками. Также внутривенно вводят Нитроглицерин. Дальнейшая терапия проходит с целью устранить нарушение сердечного ритма, сердечную недостаточность и кардиогенный шок. Лечение проводят с применением:
- антиаритмических средств вроде Лидокаина;
- бета-адреноблокаторов;
- тромболитиков. Препараты группы гепаринов;
- антагонистов кальция;
- спазмолитиков;
- магнезии;
- нитратов.
При отсутствии эффекта от медикаментозной терапии кровообращение нормализуют с помощью хирургических методов. Расширения сосудов добиваются баллонной ангиопластикой или аортокоронарным шунтированием. Эти оперативные вмешательства дают шанс на выживание.
Прогноз и реабилитация
Крупноочаговый инфаркт миокарда нижней стенки левого желудочка или других участков сердечной мышцы чаще сопровождается неприятными последствиями, чем мелкоочаговый. Поэтому в реабилитационном периоде больной должен соблюдать все рекомендации врача. Это поможет улучшить прогноз и снизить риск рецидива.
В первую очередь больной должен отказаться от вредных привычек, избегать нагрузок как физических, так и эмоциональных. Важную роль в выздоровлении играет диета. В питании больной должен придерживаться следующих принципов:
- снизить калорийность пищи;
- избегать развития метеоризма;
- предотвратить возбуждение сердечно-сосудистой и нервной системы;
- избежать повышения уровня глюкозы в крови.
Чтобы этого достичь, следует полностью отказаться от:
- Свежей выпечки и хлеба.
- Молока.
- Бобовых.
- Газированных напитков.
- Пряностей, специй.
- Чая, кофе.
Питание должно быть дробным. Необходимо употреблять небольшие порции теплой пищи. На протяжении первых нескольких дней после приступа больному дают протертую еду. Блюда готовят на пару или варят. Важно ограничить количество употребляемой жидкости и соли.
Крупноочаговый инфаркт относится к тяжелым патологиям с опасными осложнениями. Часть больных гибнут на первые сутки после приступа. Если повреждена половина тканей сердечной мышцы, то сердце не может выполнять свои функции. Даже менее обширные повреждения сопровождаются нарушением работы органа и развитием сердечной недостаточности. Если удалось пережить острый период, то прогноз улучшается. Неблагоприятного исхода можно ожидать при осложненном течении инфаркта.
Какие могут быть последствия
После крупноочаговых поражений миокарда возникают ранние и поздние осложнения. Сразу после приступа высока вероятность развития:
- острой сердечной недостаточности;
- кардиогенного шока;
- нарушений сердечного ритма;
- ухудшения сердечной проводимости;
- разрыва сердечной мышцы.
Позже может возникать:
- аневризма;
- тромбоэмболия;
- хроническая форма сердечной недостаточности;
- кардиосклероз.
Если после приступа беспокоят боли в области сердца, необходимо обратиться к врачу. Он может вовремя заметить развитие повторного инфаркта.
При одышке, сопровождающей физические нагрузки, подозревают острую сердечную недостаточность. Она возникает в результате нарушений сердечного ритма по причине рубцевания тканей.
При этом также пациент страдает от слабости, сухого кашля, легких болей в сердце, учащенного мочеиспускания, резких перепадов настроения.
В постинфарктном периоде пациент должен следить за состоянием своего здоровья. Если появились дополнительные симптомы, о них нужно сообщать лечащему врачу. Он проведет обследование и определит их причину.
Чтобы избежать опасных последствий, следует соблюдать все предписания и не заниматься самолечением.
( 1 оценка, среднее 3 из 5 )
Источник
