Коронарография больным с острым инфарктом миокарда

При инфаркте миокарда обязательно показана коронарография – в течение первых 12 часов. Самые задаваемые вопросы об этой процедуре собрала новый автор cardio.today врач анестезиолог-реаниматолог Наталья Ребко. Не поленитесь прочитать. Это лучше узнать еще когда бежишь от слова «инфаркт», как черт от ладана, – чтобы потом не корчиться от страха.
Практически любой анестезиолог-реаниматолог ежедневно сталкивается с диагнозом «острый коронарный синдром». Диагноз выставляется пациентам с подозрением на инфаркт миокарда либо на нестабильную стенокардию. Минимальный комплекс дообследований включает в себя:
- ЭКГ, ЭхоКГ,
- анализы: общий и биохимический, а также тропониновый тест – наиболее чувствительный и «скоростной» анализ, указывающий на некроз, гибель сердечной мышцы.
Практика показывает: большая половина людей, которым необходимо подписать информированное согласие на коронарографию (здесь слово «информированное» необходимо подчеркнуть), не имеют представления о том, что им предстоит.
Однако гораздо легче ложиться на стол, когда понимаешь, что к чему, и представляешь, что с тобой будут делать.
И, как правило, перед коронарографией все пациенты задают примерно одни и те же вопросы, разве что формулировка разная.
Коронарография – это операция?
Коронарография – это исследование коронарных артерий, сосудов, которые кровоснабжают сердечную мышцу. Представляет собой малоинвазивное хирургическое вмешательство: благодаря использованию специального инструментария кожные покровы повреждаются минимально. Проводится под рентгенологическим контролем в специально оборудованной операционной.
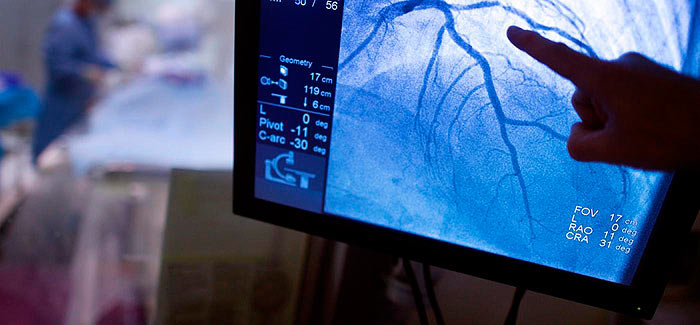 Фото с сайта bel-cardio.by
Фото с сайта bel-cardio.by
Это наиболее точный метод, который позволяет визуализировать особенности анатомии сосудов, а также локализацию сужения (если оно имеется) и его степень.
Результат исследование определяет дальнейшую тактику лечения заболевания: ангиопластика (пластика сосудов) или стентирование, шунтирующая операция или что другое. В некоторых случаях коронарография проводится с целью уточнения диагноза.
То есть коронарография – словно плацдарм для изучения коронарных сосудов и выбора тактики дальнейшего лечения.
Меня резать будут?
Нет. Коронарография проводится через лучевую, бедренную или плечевую артерии (при ангиографии, когда нужен артериальный доступ) либо через вену (при венографии, когда нужен венозный доступ).
Выбор точки доступа определяется как навыками ангиохирурга, так и особенностями анатомии сосудов пациента. Например, «через руку» исследование будет проводиться в том случае, если доступ «через бедро» невозможен из-за извитости сосудов либо наличия в них атеросклеротических бляшек.
Можно ли сделать коронарографию «попозже»?
В случае подтверждения диагноза острого инфаркта миокарда пациенту необходимо выполнять процедуру в максимально ранние сроки. В идеале с момента начала болевого приступа нужно уложиться в 12 часов. Чем раньше будет выполнено вмешательство, тем больше шансов на скорейшее выздоровление.
Если же этот временной интервал упущен, то назначается консервативная терапия (лекарственными препаратами) с последующей коронарографией – в плановом порядке в течение 2 недель.
Как готовиться к коронарографии?
- Сбрить кожу в области паха, в месте прокола (естественно, вы сделаете это не сами).
- Не принимать твердую пищу как минимум 6 часов.
- Пройти обследования:
- группа крови, резус-фактор,
- общий и биохимический анализ крови,
- анализ на свертываемость,
- ЭКГ, ЭхоКГ,
- рентгенография органов грудной клетки.
Если процедура плановая и может «подождать» (в зависимости от состояния пациента), могут назначаться дополнительные исследования. Например, если человек перенес язву двенадцатиперстной кишки или желудка, назначается ФГДС (фиброгастродуоденоскопия).
Будет ли больно?
Как правило, место прокола, куда вводится проводник, обезболивается лидокаином либо новокаином. В большинстве случаев исследование проводится под внутривенной анестезией, при которой пациенту в вену вводятся седативные (успокоительные) препараты, а также анальгетики – по необходимости, в случае наличия у пациента неприятных ощущений. В некоторых случаях пациенты могут при введении контрастного вещества ощущать чувство жара.
Что происходит на столе?
После выполнения прокола в аорту или в вену доктор вводит специальный катетер, который доставляет к пораженным коронарным сосудам рентгенконтрастное йодсодержащее вещество. Оно заполняет просвет сосуда и позволяет с помощью ангиографа (специального рентгеновского аппарата) увидеть анатомию сосуда. Иногда контраст может вводиться несколько раз с целью рассмотреть сосуд в разных проекциях.
При выполнении коронарографии обязательно регистрируются ЭКГ, давление, а также сатурация (степень насыщения крови кислородом) пациента.
Если в коронарной артерии имеется зона сужения, прямо на столе проводится ангиопластика с последующим стентированием. То есть сначала в затромбированной артерии специальным катетером раздавливается бляшка, а затем устанавливается стент (упругая конструкция), который сохраняет просвет артерии открытым.
 Фото с сайта uflebologa.ru
Фото с сайта uflebologa.ru
Может ли катетер повредить стенку сосуда?
Катетер достаточно эластичный, состоит из трех слоев, не содержит металлических компонентов. Поэтому травмировать сосуд практически невозможно.
Какой стент устанавливается, чтобы восстановить нормальную работу сердца?
Стенты используются и металлические (из специальных сплавов), и полимерные, с нанесением лекарственных покрытий. Выбор зависит от строения коронарной артерии, размера бляшки, протяженности поражения. Если зона поражения обширная, то в одну артерию устанавливают не один стент.
При остром инфаркте чаще всего устанавливают металлические стенты. Но, если зона сужения сосуда большая, то желательно использовать стент с покрытием – для снижения риска повторного тромбоза (закупорки сосуда) и, как следствие, инфаркта.
 Стент. Фото с сайта clipartsuggest.com
Стент. Фото с сайта clipartsuggest.com
Что нужно сообщить лечащему врачу перед коронарографией
Как правило, даже перед приемом таблетки врач взвешивает все «за» и «против», не говоря об инструментальных методах исследования.
Поэтому перед транспортировкой в ангиографический кабинет вы должны сообщить своему лечащему доктору о том, имеется ли у вас лекарственная аллергия и какими заболеваниями страдаете.
Обратите внимание на следующие моменты.
1. Рентгеноконтрастное вещество, которое вводится в сосуд, содержит йод. Поэтому аллергия на йод – прямое противопоказание к проведению коронарографии. Однако выход есть: контраст заменяют препаратом, в состав которого входит химический элемент «гадолиний».
2. Обязательно сообщите врачу, если у вас имеются хронические заболевания эндокринной либо мочевыделительной системы. Введение контраста может вызвать дисбаланс в этих системах и обострение болезни.
Если вы страдаете сахарным диабетом, то перед коронарографией необходимо измерить концентрацию глюкозы в крови.
3. Если вы постоянно принимаете какие-либо лекарственные препараты, то также не молчите об этом. Особенно если речь о антиагрегантах или антикоагулянтах, препаратах, разжижающих кровь.
Причина: наиболее часто встречающиеся осложнения связаны с пункцией сосуда, через который заводится проводник, – это кровотечения либо, наоборот, тромбозы.
Когда мне установят стент, можно уже больше не пить таблетки?
После стентирования пациенту придется пожизненно принимать, помимо «базовых» препаратов, назначаемых кардиологом (препараты, снижающие уровень холестерина, артериальное давление), еще и антикоагулянтную и антиагрегантную терапию. Ее цель – профилактика тромбоза и, как следствие, повторного инфаркта.
Поясним. Артерия состоит из трех слоев. Основное отличие артерии от вены – ее способность перекачивать кровь, насыщенную кислородом, благодаря дополнительному (среднему) мышечному слою.
Стент же представляет собой синтетическую конструкцию в виде сетки, которая не способна сокращаться подобным образом. Поэтому в месте установки стента движение крови становится турбулентным (кровь течет не только вдоль сосуда, но и поперек, и даже в обратном направлении), а тромбоциты словно «налипают» друг на друга. Риск возникновения тромбоза (и, как следствие, инфаркта) очень высок.
Поэтому стентированные пациенты должны принимать препараты, разжижающие кровь – в строго назначенной дозировке, желательно в одно и то же время, и ни в коем случае не отменять их прием.
Сколько еще после коронарографии я буду находиться в больнице?
Всё зависит от того, что обнаружили во время исследования, был ли установлен стент, от общего состояния пациента.
Немаловажную роль играет и выбор доступа, через который вводился катетер. Допустим, если речь о бедренной артерии, то минимум на сутки в область паха устанавливается давящая повязка с целью предотвратить кровотечение. В этом случае придется соблюдать постельный режим и не сгибать ногу в тазобедренном суставе. Повязка снимается после получения нормальных показателей в коагулограмме (это анализ свертываемости крови).
Если во время коронарографии диагноз инфаркта подтвержден, а пациента застентировали, то в отделении реанимации ему придется находиться в течение как минимум суток. Перевод в отделение кардиологии осуществляется только после стабилизации состояния. Это означает: нормальные показатели анализов крови, положительная динамика на ЭКГ, отсутствие повторного болевого приступа.
Есть ли у меня выбор – соглашаться на коронарографию или нет
Сегодня поставить правильный диагноз в абсолютном большинстве случаев не представляет сложности. Совместная работа кардиологической и кардиохирургической служб четко налажена. И только благодаря коронарографии можно увидеть артерии, что называется, изнутри.
Знайте, что возраст – это не противопоказание для коронарографии. И не стесняйтесь лишний раз задать своему доктору вопрос перед тем, как подписать согласие на вмешательство.
Главное фото статьи с сайта emtc.ru
Источник
Терапия инфаркта миокарда после первых суток. Коронарография и показания к ней
По истечении первых суток от поступления больного инфарктом миокарда в стационар продолжают лечение аспирином в дозе от 160 до 325 мг в сутки, а также бета-блокаторами. Ингибиторы АПФ рекомендуется назначать по крайней мере в течение 6 недель. Нитроглицерин целесообразно вводить больному внутривенно в течение 24—48 ч. Когда необходимо восполнить дефицит магния, вводят сульфат магния на протяжении 24 ч. Больным, которым вводилась альтеплаза, обычно назначают внутривенно гепарин в течение последующих 48 ч.
Направлению на коронарографию подлежат пациенты, у которых на протяжении от нескольких суток до недель после инфаркта миокарда возникала ишемия миокарда в состоянии покоя или при нагрузке (независимо от того, получали они тромболитическую терапию или нет). После чего решают вопрос об оптимальном методе реваскуляризации миокарда (ангиопластика или шунтирование). Частота проведения ангиографии у лиц с неосложнённым инфарктом миокарда заметно отличается в различных медицинских учреждениях США.
Так, некоторые врачи рутинно проводят коронарографию и ангиопластику практически всем больным в течение нескольких суток после инфаркта миокарда, несмотря на данные научных исследований, которые свидетельствуют о том, что подобная тактика уже не спасает миокард и не уменьшает частоту реинфарктов и смертность.

Во время пребывания в стационаре больной инфарктом миокарда должен находиться под постоянным медицинским наблюдением для своевременного распознавания и лечения осложнений. Больной, у которого сохраняются боли в грудной клетке, связанные с перикардитом, должен получать большие дозы аспирина (650 мг каждые 4—6 ч). Повторяющийся дискомфорт в грудной клетке ишемического характера требует внутривенного введения нитроглицерина, назначения аналгетиков и антикоагулянтов (аспирин, гепарин).
В таких случаях следует рассмотреть вопрос о необходимости проведения коронарографии с последующей реваскуляризацией миокарда. Больной с сердечной недостаточностью должен получать диуретик (обычно внутривенно фуросемид), а также препарат, снижающий постнагрузку. При лечении больного в состоянии кардиогенного шока показано применение внутриаортальной баллонной контрпульсации (ВБК) и проведение ургентной коронарографии с последующей ангиопластикой или коронарным шунтированием. Пациент с инфарктом правого желудочка и сопутствующими нарушениями гемодинамики должен получать физиологический раствор с целью увеличения объема циркулирующей крови (ОЦК), а также, если сохраняется гипотензия, — инотропные средства.
Развитие мерцательной аритмии у больного инфарктом миокарда нередко свидетельствует о выраженной дисфункции левого желудочка. Если это нарушение ритма приводит к гемодинамическим осложнениям или развитию ишемии, больному показано проведение электроимпульсной терапии. При отсутствии таких осложнений следует назначать (3-блокаторы или препараты дигиталиса для уменьшения частоты желудочковых сокращений.
Эпизоды фибрилляции желудочков должны быть немедленно купированы разрядом дефибриллятора, точно так же, как и эпизоды мономорфной желудочковой тахикардии, сочетающиеся со стенокардией, застоем в лёгких или гипотензиеи. Для купирования мономорфной желудочковой тахикардии, которая не сопровождается болью в грудной клетке, застоем в лёгких или гипотензиеи, следует применять внутривенно лидокаин, новокаинамид или амиодарон.
– Также рекомендуем “Брадикардия при инфаркте миокарда. Временная электрокардиостимуляция при инфаркте миокарда”
Оглавление темы “Лечение инфаркта миокарда”:
1. Кардиореанимация. История развития кардиореанимации
2. Кардиореанимация в США. Оснащенность кардиореанимации Америки
3. Условия труда в кардиореанимации США. Послеблок кардиореанимации
4. Стационарное лечение инфаркта миокарда. Первые сутки терапии инфаркта миокарда
5. Нитроглицерин при инфаркте миокарда. Бета-блокаторы, атропин, антагонисты кальциевых каналов при инфаркте миокарда
6. Терапия инфаркта миокарда после первых суток. Коронарография и показания к ней
7. Брадикардия при инфаркте миокарда. Временная электрокардиостимуляция при инфаркте миокарда
8. Питание в блоке кардиореанимации. Двигательный режим при инфаркте миокарда
9. Кардиологическая реабилитация в СССР. Психологические аспекты лечения инфаркта миокарда
10. Влияние депрессии на инфаркт миокарда. Влияние поведения врача на инфаркт миокарда
Источник
Коронароангиоргафия (КАГ)- метод исследования коронарных артерий сердца. Это диагностический метод, проводится пациентам с острым инфарктом миокарда в экстренном порядке. После получения результатов КАГ ,рентгенэндоваскулярные хирурги сразу приступают к устранению проблем в повреждённой артерии — удаление тромбов и установку стентов. Чем быстрее выполнена КАГ и восстановлен кровоток в артерии, тем лучше прогноз после инфаркта.
Короароангиграфия также проводится пациентам с ишемической болезнью сердца для уточнения диагноза и определения дальнейшей тактики лечения. Например, проведение лекарственной терапии, выполнение стентирования или открытой операции на сердце — аортокоронарного шунтирования(АКШ), в зависимости от полученных результатов.
Под местной анестезией хирург делает маленький надрез в области лучевой артерии на запястье или на тыльной стороне ладони, вводит тонкий проводник в лучевую артерию. Далее под контролем рентгена, проводник против тока крови доставляется к устьям коронарных артерий. После того как хирург убедился, что инструмент зафиксирован в устье артерии, вводит контраст непосредственно в коронарную артерию. На экране чётко видно внутренний просвет артерии, изгибы и сужения. Исследование записывается на электронный носитель, чтобы результат проанализировали другие врачи, получить второе и третье мнение в спорных случаях и для того чтобы отслеживать изменения артерий в динамике.
На протяжении процедуры пациент пребывает в полном сознании, наркоз не применяется, потому что в этом нет необходимости и пациент выполняет команды хирурга: делает вдох или задерживает дыхание , когда это нужно. По моим наблюдениям, пациентов больше беспокоят страхи перед процедурой. После окончания 95% процентов людей говорят, что боялись напрасно. Всё прошло очень комфортно. В 5% случаев встречаются впечатлительные и эмоциональные люди, которые переносят процедуру тяжело. Но к сожалению, наркоз даже в таких случаях не применяется, потому что пациент активно задействован в исследовании.
После окончания процедуры накладывается тугая повязка в месте прокола артерии на 2-4 часа. Как правило, сама процедура переносится удовлетворительно, иногда беспокоят неприятные ощущения в месте прокола артерии и боль в руке в момент продвижения проводника к сердцу. Редко происходит падение артериального давления, как реакция на боль и раздражение барорецепторов в сосудах. Эти реакции кратковременны. Избыточно чувствительных пациентов дополнительно обезболивают наркотическими анальгетиками.
В последние 20 лет коронароангиграфия стала рутинно процедурой. В руках опытного хирурга безопасная, с точки зрения возникновения нарушения ритма или остановки сердца, повреждения коронарных артерий. Такие осложнения встречались раньше, когда КАГ только начинало внедряться в обычную практику. На заре развития метода разрабатывались технологии и инструменты, врачи только набирали опыт. Тем не менее встречаются осложнения, которые не зависят от техники и опыта хирурга, например, аллергические реакции на контрастное вещество или развитие острой почечной недостаточности из-за введения контраста. Раньше исследование выполняли через бедренную артерию, поэтому процедура осложнялась сильными кровотечениями и пациент вынужден был несколько суток находится строго в лежачем положении и не сгибать ноги. Это доставляло сильный дискомфорт. На сегодняшний день такой проблемы нет. Через 4 часа после плановой процедуры пациента отпускают домой. Сильные кровотечения случаются крайне редко, только в первые часы после процедуры и легко останавливаются.
Экстренная коронароангиография во время острого инфаркта проводится по жизненным показаниям и как можно быстрее. Наилучшие результаты возможны если время от начала приступа до КАГ не превышает 120 минут. В этой ситуации противопоказаний нет никаких. К плановой КАГ необходимо подготовиться, чтобы процедура прошла с наименьшими проблемами. В первую очередь, лечащий доктор должен обосновать проведение КАГ. Во вторую очередь, исключить возможные противопоказания, например, тяжёлую почечную недостаточность, выраженную анемию, хронический или острый инфекционный процесс.
Метод относительно безопасный, но тем не менее инвазивный. Возможны аллергические реакции на контраст, повреждение почек, диссекция лучевой артерии, повреждение лучевого нерва, массивные гематомы в области пункции. В момент исследования происходит облучение организма. Процедура непростая, поэтому требует чёткого обоснования для проведения.
Пациент всесторонне обследуется перед проведением плановой КАГ: ЭКГ, ЭХОКГ, УЗИ почек, печени, брахиоцефальных артерий, ЭКГ под нагрузкой, общий анализ крови, биохимический анализ крови, показатели функции печени и почек, общий анализ мочи и коагулограмма. Иногда необходимо проведение гастроскопия перед КАГ. Это делают для того, чтобы в последующем при установке стентов знать риски желудочно-кишечных кровотечений на фоне двойной анттиромбоцитарной терапии, которая обязательна после стентирования на протяжении 12 месяцев.
Сообщайте доктору об аллергических реакциях на лекарства и местные анестетики ( например , реакции на обезболивание при лечении зубов). Если были аллергические реакции на йод и йодсодержащие продукты, а также на контрастные вещества, надо заранее сообщить об этом врачу. Возможно потребуется консультация аллерголога перед проведением КАГ для безопасности пациента.
За 2 суток отменяются противодиабетические лекарства, содержащие метформин. Это вещество неблагоприятно взаимодействует с контрастом и отрицательно влияет на почки, поэтому его отменяют заранее и возобновляют приём только на третьи сутки после процедуры. Поскольку сейчас прокол делают на руке и риск кровотечений низкий, то препараты, влияющие на свёртываемость крови: варфарин и новые антикоагулянт (эликвис, ксарелто и парадакса) отменять не нужно.
Утром перед процедурой нельзя ничего есть, а вот пить воду не только можно, но и нужно, причём в больших количествах. Не менее 1 литра до исследования и продолжить после окончания исследования как можно больше, чтобы ускорить выведение почками контраста из организма. Перед проведением КАГ нужна тщательная подготовка и всестороннее обследование. Чтобы чувствовать себя спокойно и уверенно во время коронароангиографии, помимо обследований, на мой взгляд, важно найти опытного хирурга, которому вы безоговорочно доверяете. Ведь второй шаг после КАГ это, вероятнее всего, эндоваскулярная операция на коронарных артериях (стентирование). Тут исход операции и ваше здоровье на 100% зависят от опыта и квалификации хирурга.
Подписаться на канал
Кардионевроз. Как отличить от сердечных заболеваний?
Заменители лекарств. Непростой выбор
Секреты активного долголетия
Причины гипертонии у молодых
Причины стенокардии
Как секс влияет на сердце
9 шагов к здоровому сердце
Средиземноморская диета
Страхи и депрессия после инфаркта
Обследования при обмороках
_______________________________________________________________________________________
Анна кореневич. Врач кардиолог. Кандидат медицинских наук. Эксперт в области лечения, профилактики и реабилитации после инфаркта миокарда. _______________________________________________________________________________________
Записаться на консультацию по ссылке: https://www.cardioanna.ru/
Или по номеру WhatsApp: 89653073520
Вконтакте: https://vk.com/annakorenevich
Instagram : https://www.instagram.com/annacardiodoc/
YouTube: https://www.youtube.com/channel/UCZoM3lAzSuBC5Md8mOL2isg
“Как жить после инфаркта” – мой авторский бесплатный вебинар. Регистрируйся прямо сейчас и получи бонус: бесплатный 7-дневный интенсив по лечению ишемической болезни сердца:
https://mnlp.cc/mini?domain=annacardiodoc&id=9
Если вы хотите помочь развитию канала, то можете внести любую сумму:
Источник
