Компенсаторный механизм сердечной недостаточности

Механизмы компенсации при сердечной недостаточности делятся на две группы:
1. Интракардиальные (миокардиальные):
Срочные интракардиальные механизмы:
1) в ответ на кратковременную перегрузку объемом — гетерометрический механизм компенсации (закон Франка-Старлинга);
2) в ответ на кратковременную перегрузку давлением — гомеометрический механизм компенсации (феномен Анрепа);
3) рефлекс Бейнбриджа;
4) в ответ на острое повреждение и гибель части кардиомиоцитов — заместительный склероз (замещается только дефект структуры, функция не компенсируется).
Долговременные интракардиальные механизмы — это прогрессирующий процесс ремоделирования миокарда, зависящий от пускового фактора и представленный в виде компенсаторной гиперфункции сердца, в основе которой лежит гипертрофия миокарда.
Экстракардиальные механизмы компенсации при сердечной недостаточности:
I. Компенсаторная гиперактивация нейрогуморалъных систем, направленная на повышение работы сердца:
1) симпатоадреналовой системы (САС);
2) миокардиальной ренин-ангиотензиновой системы (РАС);
3) системы ренин-ангиотензин-альдостерон-АДГ (РААС-АДГ).
II. Компенсаторная гиперактивация дублирующих кислородтранспортных систем — эритропоэза и внешнего дыхания.
Проявления этой группы механизмов: вторичный эритроцитоз с повышением вязкости крови и повышением нагрузки на сердце; одышка.
Гетерометрический механизм (закон Франка-Старлинга) — это такой механизм компенсации, возникающий при перегрузке объемом, в основе которого лежит увеличение напряжения и силы сердечных сокращений в от-
вет на увеличение растяжения миокарда под влиянием избыточного объема крови.
Гомеометрический механизм (феномен Анрепа) — это такой механизм компенсации, возникающий при повышении сопротивления оттоку крови, в основе которого лежит постепенное повышение силы сердечных сокращений без значительного изменения длины мышечных волокон. В этом случае длина мышечного волокна практически не увеличивается (поэтому и механизм называется гомеометрическим), но повышается давление и напряжение, возникающее при сокращении мышц в конце диастолы. Повышение силы сердечных сокращений происходит не сразу, а постепенно, пока не достигнет уровня, необходимого для сохранения минутного объема крови. Этот механизм развивается при стенозах клапанов сердца, артериальной гипертензии и др. Из двух описанных механизмов наиболее полезен гетерометрический механизм, так как меньше потребляется кислорода, меньше расходуется энергии.
Рефлекс Бейнбриджа — это развитие тахикардии (увеличение частоты сердечных сокращений) вследствие повышения давления крови в полных венах, правом предсердии и растяжения их.
Компенсаторные механизмы при сердечной недостаточности.
Недостаточность кровообращения
Недостаточность кровообращения – это такое состояние аппарата кровообращения, кот. не обеспечивает организм нужным количеством кислорода.
Формы Н.К. По механизмам развития и клиническим проявлениям бывает.
1. Сердечная, которая обусловлена ослаблением работы сердца как насоса.
2. Сосудистая, которая с нарушением тонуса сосудов и упруговязких свойств их стенки.
3. Смешанная.
По характеру и быстроте развития различают
Острую.
Хроническую.
Острая – возникает при экстремальных состояниях организма, характеризуется резким снижением артериального давления и ослаблением работы сердца (острый инфаркт миокарда).
Хроническая форма – развивается при прогрессирующих болезнях системы кровообращения (при гипертонической болезни, при пороках сердца).
1. Начальная или компенсированная, когда нарушения не проявляются в покое, только при возрастающей потребности в кислороде, а аппарат кровообращения не обеспечивает ее. Проявляется она при функциональных нагрузках.
2. Выраженная.Характеризуется нарушением гемодинамики в покое (ослабление работы самого сердца).
3. Конечная.Развиваются тяжелые нарушения гемодинамики, стойкие изменения обмена веществ, возникает срыв всех механизмов компенсации.
Основные клинические проявления Н.К
1. Цианоз –синюшное окрашивание кожи и слизистых оболочек. Появляется при уменьшении накопления в крови оксигемоглобина и накоплении восстановленного гемоглобина.
2. Тахикардия. Учащение работы сердца может быть постоянным или проявляться в виде приступов. Такие приступы называются пароксизмы. Ритм может быть правильным, а может нарушаться – аритмия. Механизм развития связан с преобладанием симпатических влияний на работу сердца. Тахикардия сначала носит приспособительный характер, т.к. способствует лучшему откачиванию крови из вен, но затем нарастает утомление сердечной мышцы, что приводит к усугублению сердечной недостаточности. В этом случае тахикардия носит патологический характер.
3. Одышка. Нарушение вентиляции легких с ощущением затруднения дыхания. Развивается из-за нарушения ударного и минутного объемов сердца, ухудшается кровоснабжение и доставка кислорода к тканям, накапливаются недоокисленные продукты в тканях. Это вызывает рефлекторное и гуморальное раздражение нейронов дыхательного центра. Сначала возникает гипервентиляция легких, затем одышка. В первую стадию Н.К. одышка проявляется только при функциональных нагрузках и проходит после их прекращения. В 3 стадию одышка наблюдается и в покое и способствует застою крови в легких. Иногда к основным клиническим признакам Н.К. присоединяется отечность. У животных это отеки конечностей, нижней стенки живота, подгрудка. Причина – застой в венах большого круга кровообращения, чаще это результат тяжелой сердечной недостаточности.
Сердечная недостаточность кровообращения.
Она развивается в результате ослабления сократительной способности миокарда по следующим причинам:
1. Переутомление миокарда, кот. может быть вызвана перегрузкой сердца увеличенным объемом крови или повышенным давлением. Это сопровождается гипертрофией различных отделов сердца.
2. Непосредственным повреждением миокарда.
3. Нарушением функций перикарда.
4. Нарушением коронарного кровообращения.
Компенсаторные механизмы при сердечной недостаточности.
Они направлены на предотвращения развития общей Н.К. К приспособительным реакциям возникающим в самом сердце относятся:
1. Расширение полостей сердца с увеличением объема – дилятация.
2. Учащение работы сердца
3. Гипертрофия миокарда.
Первые 2 развиваются быстро при сердечной недостаточности, 3 медленно.
Гипертрофия миокарда – это увеличение массы сердечной мышцы за счет увеличения объема каждого мышечного элемента. Может быть физиологической и патологической.
Физиологическая – при нарастании массы скелетной мускулатуры. Она возникает как приспособительная реакция на повышенную потребность в кислороде, при систематическом выполнении физической работы. Гипертрофия в одинаковой степени всех отделов сердца.
Патологическая не зависит от развития скелетной мускулатуры. Может увеличиваться в размере в 2 и 3 раза от нормы. Гипертрофии подвергается не все сердце, а только те отделы которые испытывают перегрузку. Даже при физиологической гипертрофии резервы гипертрофированного сердца снижаются по причинам:
1. Процесс гипертрофии не распространяется на коронарные сосуды, поэтому в гипертрофированном сердце количество капилляров на единицу поверхности миокарда уменьшается, поэтому доставка питательных веществ и кислорода ухудшается.
2. Гипертрофии не подвергается нервный аппарат сердца, это приводит к ухудшению условий его нервной регуляции.
3. Не подвергается гипертрофии клапанный аппарат сердца, что приводит к развитию пороков сердца.
В конечном итоге гипертрофия утрачивает приспособительное значение и престает быть полезной для организма.
Пороки сердца.
1. Связанные с перегрузкой отделов сердца увеличенным объемом крови. Это пороки сердца, связанные с недостаточностью клапанов или врожденными дефектами сердечной перегородки. При этих пороках нарушается внутрисердечная гемодинамика, в результате которой увеличенный объем крови перегружает тот или иной отдел сердца. Эти пороки делятся на врожденные и приобретенные. Причем врожденные – пороки внутриутробного развития. Приобретенные – чаще всего возникают в результате ревматических инфекций, осложнения ангины, гриппа. Клапаны при этом изменяют свою форму и неплотно прикрывают соответствующее отверстие. В этой группе 4 порока:
1. Недостаточность полулунных клапанов аорты.
2. Недостаточность полулунных клапанов легочной артерии.
3. Недостаточность митрального клапана
4. Недостаточность трехстворчатого клапана.
2. Пороки сердца, связанные с перегрузкой его отделов увеличенным давлением крови. Связаны с сужением отверстий – стеноз.
1. Сужение отверстия аорты.
2. Сужение отверстия легочной артерии
3. Сужение правого атриовентрикулярного отверстия.
4. Сужение левого атриовентрикулярного отверстия.
Не нашли, что искали? Воспользуйтесь поиском:
Компенсаторные механизмы при сердечной недостаточности
Компенсаторные механизмы, активируемые во время ЗСН, проявляются в виде положительной инотропии. Повышение силы сокращения мышц ([+dP/dt]max) носит название положительной инотропии. Она возникает как следствие усиленной симпатической стимуляции сердца и активации (З1-адренорецепторов желудочков и ведет к повышению эффективности систолического выброса. Но благоприятный эффект этого компенсаторного механизма не может поддерживаться долго. Развивается недостаточность в результате перегрузки желудочков, возникающей вследствие повышения давления в желудочках при их наполнении, систолического стресса стенки и повышенной потребности миокарда в энергии.
Лечение застойной сердечной недостаточности. Существует две фазы ЗСН: острая и хроническая. Лекарственная терапия должна не только облегчить симптомы заболевания, но и снизить смертность. Эффект лекарственной терапии наиболее благоприятен в тех случаях, когда ЗСН возникла вследствие кардиомиопатии или артериальной гипертензии. Цель лечения состоит в том, чтобы:
• уменьшить застой (отеки);
• улучшить систолическую и диастолическую функции сердца. Для достижения этой цели используют различные лекарственные средства.
Сердечные гликозиды используют для лечения сердечной недостаточности более 200 лет. Дигоксин — прототипичный сердечный гликозид, экстрагируемый из листьев пурпурной и белой наперстянки (Digitalis purpurea и D. lanata соответственно). Дигоксин — наиболее распространенный препарат из группы сердечных гликозидов, применяемых в США.

Все сердечные гликозиды обладают сходной химической структурой. Дигоксин, дигиталис и оубаин содержат агликоновое стероидное ядро, имеющее значение для фармакологической активности, а также ненасыщенное, связанное с С17 лактоновое кольцо, обладающее кардиотоническим действием, и связанный с С3 углеводный компонент (сахар), влияющий на активность и фармакокинетические свойства гликозидов.
Сердечные гликозиды ингибируют мембраносвязанную Nа+/К+-АТФазу, улучшая симптоматику ЗСН. Эффекты сердечных гликозидов на молекулярном уровне обусловлены ингибированием мембраносвя-занной Nа+/К+-АТФазы. Этот фермент участвует в создании мембранного потенциала покоя большинства возбудимых клеток посредством выведения трех ионов Na+ из клетки в обмен на поступление двух ионов К+ в клетку против градиента концентрации, тем самым создавая высокую концентрацию К+ (140 мМ) и низкую концентрацию Na+ (25 мМ). Энергию для этого насосного эффекта дает гидролиз АТФ. Ингибирование насоса приводит к повышению внутриклеточной цитоплазматической концентрации Na+.
Повышение концентрации Na+ ведет к ингибированию мембраносвязанного Ка+/Са2+-обменника и как следствие — к повышению концентрации цито-плазматического Са2+. Обменник представляет собой АТФ-независимый антипортер, вызывающий в обычных условиях вытеснение Са2+ из клеток. Повышение концентрации Na+ в цитоплазме пассивно снижает обменную функцию, и из клетки вытесняется меньше Са2+. Затем Са2+ в повышенной концентрации активно нагнетается в саркоплазматический ретикулум (СР) и становится доступным для высвобождения в течение последующей клеточной деполяризации, тем самым усиливая связь возбуждение-сокращение. Результатом является более высокая сократимость, известная как положительная инотропия.
При сердечной недостаточности положительное инотропное действие сердечных гликозидов изменяет кривую Франка-Старлинга желудочковой функции.
Несмотря на широкое применение дигиталиса, отсутствуют убедительные доказательства того, что он благоприятно влияет на отдаленный прогноз при ЗСН. У многих пациентов дигиталис улучшает симптоматику, однако не снижает смертность от ЗСН.
Источники:
https://medic.studio/patologicheskaya-fiziologiya/mehanizmyi-kompensatsii-pri-serdechnoy-68092.html
https://vikidalka.ru/2-156407.html
https://meduniver.com/Medical/farmacologia/378.html
Источник
Сердечная
недостаточность
— одна из частных причин утраты
трудоспособности, инвалидизации и
смерти пациентов, страдающих заболеваниями
ССС.
Сердечная
недостаточность — не нозологическая
форма, не болезнь. Это синдром, развивающийся
при многих болезнях, в том числе —
поражающих органы и ткани, не относящиеся
к ССС.
Сердечная
недостаточность — типовая форма
патологии, при которой сердце не
обеспечивает потребности органов и
тканей в адекватном кровоснабжении.
Проявляется меньшей величиной сердечного
выброса, а также циркуляторной гипоксией.
Сущность
сердечной недостаточности заключается
в том, что сердце не может переместить
в артериальное русло всю кровь, притекающую
к нему по венам.
Причины (этиология)
сердечной недостаточности
Две
основных группы причин приводят к
развитию сердечной недостаточности:
оказывающие непосредственное повреждающее
действие на сердце и обусловливающие
функциональную перегрузку сердца,
1. Повреждение сердца.
Факторы, непосредственно повреждающие
сердце, могут иметь физическую, химическую
и биологическую природу.
• Физические
факторы: сдавление сердца (экссудатом,
кровью, эмфизематозными лёгкими,
опухолью), воздействие электрического
тока (при электротравме, проведении
дефибрилляции сердца), механическая
травма (при ушибах грудной клетки,
проникающих ранениях, хирургических
манипуляциях).
• Химические
факторы: нелекарственные химические
соединения (например, разобщители
окислительного фосфорилирования, соли
кальция и тяжёлых металлов, ингибиторы
ферментов, гидроперекиси липидов), ЛС
в неадекватной дозировке (например,
антагонисты кальция, сердечные гликозиды,
адреноблокаторы), дефицит кислорода,
недостаток химических соединений,
необходимых для обмена веществ (например,
соли различных металлов).
• Биологические
факторы:
† Высокие
уровни БАВ (например, катехоламинов,
T4).
† Дефицит
или отсутствие БАВ, необходимых для
метаболизма (например, ферментов,
витаминов и др.).
† Длительная
ишемия или инфаркт миокарда. Вызывает
прекращение сокращений миокарда в зоне
повреждения. Это сопровождается
функциональной перегрузкой миокарда
вне зоны ишемии или инфаркта.
† Кардиомиопатии
— поражения миокарда, преимущественно
невоспалительной природы. Характеризуются
существенными структурно‑функциональными
изменениями в сердце.
2. Перегрузка сердца
Причины
перегрузки сердца подразделяют на две
подгруппы: увеличивающие преднагрузку
или увеличивающие посленагрузку.
• Преднагрузка.
Увеличение преднагрузки (объём крови,
притекающей к сердцу и увеличивающей
давление наполнения желудочков)
наблюдается при гиперволемии, полицитемии,
гемоконцентрации, клапанных пороках
(сопровождаются увеличением остаточного
объёма крови в желудочках).
• Посленагрузка.
Увеличение постнагрузки (сопротивление
изгнанию крови из желудочков в аорту и
лёгочную артерию, основным фактором
постнагрузки является ОПСС) происходит
при артериальных гипертензиях любого
генеза, стенозах клапанных отверстий
сердца, сужении крупных артериальных
стволов (аорты, лёгочной артерии).
Видысердечнойнедостаточности
Классификация
видов сердечной недостаточности основана
на критериях происхождения (миокардиальная
и перегрузочная), скорости развития
(острая и хроническая), преимущественного
поражения отдела сердца (левожелудочковая
и правожелудочковая), преимущественной
недостаточности фазы сердечного цикла
(систолическая и диастолическая) и
первичности поражения (кардиогенная и
некардиогенная).
А) По
происхождению
• Миокардиальная
форма развивается преимущественно в
результате непосредственного повреждения
миокарда.
• Перегрузочная
форма сердечной недостаточности
возникает преимущественно в результате
перегрузки сердца (увеличения пред- или
постнагрузки).
• Смешанная
форма сердечной недостаточности —
результат сочетания прямого повреждения
миокарда и его перегрузки.
Б) По скорости
развития
• Острая
(развивается за минуты и часы). Является
результатом инфаркта миокарда, острой
недостаточности митрального и аортального
клапанов, разрыва стенок левого желудочка.
• Хроническая
(формируется постепенно, в течение
недель, месяцев, годами). Является
следствием артериальной гипертензии,
хронической дыхательной недостаточности,
длительной анемии, пороков сердца.
Течение хронической сердечной
недостаточности может осложнять острая
сердечная недостаточность.
В) По
первичности
механизма
развития
По
снижению сократительной функции миокарда
или уменьшению притока венозной крови
к сердцу выделены первичная (кардиогенная)
и вторичная (некардиогенная) формы
сердечной недостаточности.
• Первичная
(кардиогенная). Развивается в результате
преимущественного снижения сократительной
функции сердца при близкой к нормальной
величине притока венозной крови к нему.
Наиболее часто наблюдается при ИБС
(может сопровождаться инфарктом миокарда,
кардиосклерозом, дистрофией миокарда),
миокардитах (например, при воспалительных
поражениях мышцы сердца или выраженных
и длительных эндотоксинемиях),
кардиомиопатиях.
• Вторичная
(некардиогенная). Возникает вследствие
первичного преимущественного уменьшения
венозного притока к сердцу при близкой
к нормальной величине сократительной
функции миокарда. Наиболее часто
встречается при острой массивной
кровопотере, нарушении диастолического
расслабления сердца и заполнения его
камер кровью (например, при сдавлении
сердца жидкостью, накапливающейся в
полости перикарда — кровью, экссудатом),
эпизодах пароксизмальной тахикардии
(что приводит к снижению сердечного
выброса и возврату венозной крови к
сердцу), коллапсе (например, вазодилатационном
или гиповолемическом).
Г) По
преимущественно
поражённому
отделу
сердца
•
Левожелудочковая
сердечная недостаточность. Может быть
вызвана перегрузкой левого желудочка
(например, при стенозе устья аорты) или
снижением его сократительной функции
(например, при инфаркте миокарда), т.е.
состояниями, приводящими к уменьшению
выброса крови в большой круг кровообращения,
перерастяжению левого предсердия и
застою крови в малом круге кровообращения.
•
Правожелудочковая
сердечная недостаточность. Возникает
при механической перегрузке правого
желудочка (например, при сужении отверстия
клапана лёгочной артерии) или высоком
давлении в лёгочной артерии (при лёгочной
гипертензии), т.е. состояниях,
сопровождающихся уменьшением выброса
крови в малый круг кровообращения,
перерастяжением правого предсердия и
застоем крови в большом круге
кровообращения.
• Тотальная.
При этой форме выражена и левожелудочковая
и правожелудочковая сердечная
недостаточность.
Д) По
преимущественной
недостаточности
фазы
сердечного
цикла
В
зависимости от вида нарушения функций
миокарда левого желудочка (снижение
силы и скорости его сокращения или
нарушение скорости расслабления)
левожелудочковую сердечную недостаточность
подразделяют на систолическую и
диастолическую.
• Диастолическая
сердечная недостаточность — нарушение
расслабления и наполнения левого
желудочка. Обусловлена его гипертрофией,
фиброзом или инфильтрацией и приводит
к увеличению конечного диастолического
давления и развитию сердечной
недостаточности.
• Систолическая
сердечная недостаточность (хроническая)
осложняет течение ряда заболеваний.
При ней нарушается насосная (нагнетающая)
функция сердца, что приводит к уменьшению
сердечного выброса.
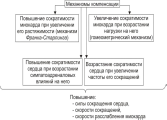
Компенсаторные
механизмы
Механизмы
экстренной компенсации сниженной
сократительной функции сердца приводит
к повышению силы и скорости сокращения
сердца, а также скорости расслабления
миокарда
Компенсаторная
гиперфункция сердца
Функционирование
названных выше механизмов обеспечивает
экстренную компенсацию сократительной
функции перегруженного или повреждённого
миокарда. Это сопровождается значительным
и более или менее длительным увеличением
интенсивности функционирования сердца
— его компенсаторной гиперфункцией.
Компенсаторная
гипертрофия сердца
Гиперфункция
миокарда обусловливает экспрессию
отдельных генов кардиомиоцитов. Она
проявляется увеличением интенсивности
синтеза нуклеиновых кислот и белков.
Ускорение синтеза нуклеиновых кислот
и белков миокарда приводит к нарастанию
его массы — гипертрофии. Биологическое
значение компенсаторной гипертрофии
сердца заключается в том, что увеличенная
функция органа выполняется его возросшей
массой.
Соседние файлы в предмете Патологическая физиология
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
