Эндокардиальная стимуляция желудочков у больных инфарктом миокарда показана
Гиповолемия
Предположить наличие гиповолемии можно у больного со стойкой артериальной гипотензией при сохранённой сократительной функции миокарда ЛЖ, при предшествующем введении мочегонных препаратов, обильном диурезе. Относительную гиповолемию часто отмечают при ИМ ПЖ. В случае мониторирования показателей центральной гемодинамики обнаруживают сниженные значения давления заклинивания ЛЖ (менее 18 мм рт.ст.) и сердечного индекса [менее 2,2 л/(мин х м²)].
- Восполнение объёма циркулирующей крови: внутривенно болюсно 100-200 мл плазмозамещающего раствора (полиглюкин), при отсутствии — обычный 0,9% раствор NaCl, затем 50 мл каждые 5 мин до повышения АД более 100 мм рт.ст.
- Добутамин (после внутривенного введения 0,9% раствора хлорида натрия в объеме до 2 л).
- Следует избегать назначения нитратов и диуретиков.
- Необходимо лечение причины, приведшей к гиповолемии (например, восстановление кровотока при инфаркте ПЖ).
Синдром ранней реполяризации желудочков сердца
По мере широкого внедрения реперфузионных методов лечения, использования β-адреноблокаторов частота фибрилляции желудочков за последние годы снизилась. Однако до настоящего времени фибрилляция желудочков — наиболее опасное нарушение ритма, и при отсутствии своевременной помощи она неминуемо оканчивается летальным исходом.
Первичная фибрилляция желудочков развивается в первые сутки, преимущественно в первые часы от начала ИМ, бывает связана в основном с электрической неоднородностью и нестабильностью миокарда, возникающими при ИМ, и не зависит от объема поражения. Первичную фибрилляцию желудочков в большинстве случаев при своевременном лечении купируют, и в последующем, при адекватной терапии, включающей восстановление коронарного кровотока, она рецидивирует редко. Отдаленный прогноз при первичной фибрилляции желудочков чаще благоприятный.
- Крупноочаговый ИМ.
- Снижение функции ЛЖ.
- Передняя локализация ИМ.
- Нарушения внутрижелудочковой проводимости.
- Постоянная (персистирующая) синусовая тахикардия.
- Трепетание, мерцание предсердий в раннем периоде ИМ.
- ИМ ПЖ с брадиаритмиями, при которых необходима эндокардиальная стимуляция желудочков.
Профилактика фибрилляции желудочков заключается в раннем начале терапии, восстановлении коронарного кровотока, использовании β-адреноблокаторов, контроле концентрации электролитов в крови, в раннем выявлении и эффективном лечении сердечной недостаточности. Введение лидокаина в целях первичной профилактики данного нарушения ритма не показано, однако для профилактики рецидива фибрилляции желудочков дополнительно вводят этот препарат внутривенно болюсно в дозе 1 мг/кг массы тела, затем по 0,5 мг/кг массы тела каждые 8-10 мин до суммарной дозы 4 мг/кг массы тела, а далее продолжают инфузию со скоростью 1-4 мг/мин в течении 12-24 часов.
При неэффективности лидокаина назначают амиодарон: болюсно внутривенно вводят в дозе 5 мг/кг массы тела, далее осуществляют инфузию по 10-20 мг/кг массы тела в сутки (максимальная доза — 1200 мг/сут). Инфузию антиаритмических лекарственных средств проводят не более 1 сут и в дальнейшем оценивают необходимость продолжения антиаритмической терапии.
Лечение фибрилляции желудочков представлено на рис. 1.
Рис. 1. Лечение фибрилляции желудочков
Шахнович Р.М.
Острый коронарный синдром
Синдром ранней реполяризации желудочков не относится по клинико-функциональной классификации кардиологов к каким-либо аритмиям. Электрокардиографический феномен имеет типичную картину, регистрируемую графической записью, однако не считается заболеванием. Иногда изменения вовсе не расценивают в качестве патологии. Они присущи здоровым людям и не требуют лечения.
Опасность заключается в непредсказуемости дальнейших физиологических отклонений в сердечной мышце, а также в сочетании синдрома ранней реполяризации желудочков с серьезной патологией сердца. Поэтому его выявление на ЭКГ требует внимательного обследования у кардиолога и наблюдения.
По статистике кардиологических исследований, распространенность типичных для синдрома изменений колеблется от 1 до 8,2%. Выявляется у молодых людей, детей и подростков. В пожилом возрасте встречается редко.
Установлена связь с гипертрофией миокарда у спортсменов и лиц, выполняющих физически тяжелую работу. Чаще выявляется у чернокожих людей и афроамериканцев.
Нормальная реполяризация вызывается процессом преобладающего выхода калия из клетки над поступлением ионов натрия внутрь. Благодаря чему снаружи появляется положительный заряд, внутри отрицательный. Этот механизм прекращения возбуждения одного волокна распространяется в виде импульса на соседние участки по типу цепной реакции, он соответствует фазе диастолы.
Реполяризация подготавливает миокард к следующей систоле, обеспечивает возбудимость мышечных волокон. От ее качества и продолжительности зависит фаза сокращения (деполяризации) сердца. Эти электрические изменения имеют свое направление. Они начинаются в перегородке между желудочками, затем распространяются на миокард сначала левого, затем правого желудочков.
Существующие гипотезы объясняют раннюю реполяризацию наличием клеток трех типов с разными электрофизиологическими потенциалами. Они названы по расположению в слоях сердечной стенки:
- эпикардиальными,
- эндокардиальными,
- М-клетками.
Получены экспериментальные данные о создании в этих структурах предпосылок для повторного возбуждения. Не исключается роль окончаний вегетативной нервной системы в досрочной реполяризации (волокон симпатического и блуждающего нерва). Показано активирующее воздействие симпатического нерва на реполяризацию зоны передней стенки и верхушки.
Типичных симптомов и жалоб пациентов при синдроме не выявлено. Однако признаки, выявленные на ЭКГ, нельзя спокойно отнести к проявлениям нормы. Синдром ранней реполяризации желудочков известен «симуляцией» картины инфаркта миокарда, затрудняет диагностику гипертрофии, дистрофических изменений.
Источник
- 1. очаговый нефрит;
- 2. диффузный нефрит;
- 3. амилоидоз;
- 4. инфаркт почек;
- 5. апостематозный нефрит.
- 1. инфекция;
- 2. паразитарные инвазии;
- 3. неинфекционные агенты (лекарственные вещества, вакцины, сыворотки, термические и радиохимические воздействия);
- 4. коллагенозы;
- 5. идиопатические факторы.
- 1. в первые дни, на высоте лихорадочного периода;
- 2. в фазе ранней реконвалесценции (конец первой недели или на второй неделе от начала заболевания);
- 3. в фазе поздней реконвалесценции (3 неделя и позже).
- 1. боли в области сердца, сердцебиения, одышку;
- 2. боли в области сердца, сердцебиения, обмороки;
- 3. боли в области сердца, одышку, асцит;
- 4. боли в области сердца, головокружения, одышку;
- 5. боли в области сердца, температуру, сухой кашель.
- 1. низкий вольтаж ЭКГ, ширина комплекса PQ=0, 22 с, QRS=0, 12 с;
- 2. смещение сегмента ST ниже изолинии и отрицательный Т;
- 3. конкордантный подъем сегмента ST;
- 4. дискордантный подъем сегмента ST.
- 1. кардиомегалия;
- 2. отсутствие дуг по контурам сердечной тени;
- 3. отсутствие застоя в легких;
- 4. преобладание поперечника сердца над длинником;
- 5. укорочение тени сосудистого пучка.
- 1. травма;
- 2. коллагеноз;
- 3. операция на сердце;
- 4. туберкулез;
- 5. уремия.
- 1. снижение сердечного выброса;
- 2. наличие парадоксального пульса;
- 3. нормальные размеры сердца;
- 4. кальциноз перикарда;
- 5. все перечисленное.
- 1. пункция перикарда;
- 2. измерение ЦВД;
- 3. рентгенография грудной клетки;
- 4. ФКГ;
- 5. ЭКГ.
- 1. посттравматический;
- 2. постинфарктный (синдром Дресслера);
- 3. посткомиссуральный;
- 4. постперикардитомный;
- 5. все перечисленное.
- 1. диафрагмальная грыжа;
- 2. острый панкреатит;
- 3. пептическая язва пищевода;
- 4. инфаркт миокарда;
- 5. миокардит.
- 1. кардиомегалия;
- 2. характерная поза с наклоном тела вперед или коленно-локтевое положение;
- 3. отсутствие шумов в сердце;
- 4. асцит, отеки.
- 1. сглаженность дуг;
- 2. снижение пульсации контуров;
- 3. преобладание поперечника над длинником;
- 4. укорочение сосудистого пучка;
- 5. все перечисленное.
- 1. тампонада сердца;
- 2. подозрение на гнойный процесс;
- 3. замедленное рассасывание экссудата;
- 4. диагностическая пункция;
- 5. все перечисленное.
- 1. пробное противоревматическое лечение;
- 2. лечение антибиотиками широкого спектра действия;
- 3. пробное лечение противотуберкулезными препаратами;
- 4. пробное лечение кортикостероидами.
- 1. сухого перикардита;
- 2. экссудативного перикардита;
- 3. констриктивного перикардита.
- 1. возраст и пол больного;
- 2. высокий уровень липидов в плазме;
- 3. эхокардиография;
- 4. коронарография.
- 1. усиление I тона на верхушке и диастолический шум;
- 2. ослабление I тона на верхушке, систолический шум по левому краю грудины и на верхушке;
- 3. ослабление I тона на верхушке и систолический шум над аортой;
- 4. нормальный I тон и отсутствие шумов над аортой;
- 5. «металлический» II тон над аортой и диастолический шум.
- 1. стенокардия напряжения;
- 2. развитие сердечной недостаточности;
- 3. полная блокада левой ножки пучка Гиса;
- 4. желудочковая аритмия.
- 1. хинидина;
- 2. новокаинамида;
- 3. изоптина;
- 4. индерала;
- 5. кордарона.
- 1. 40-80 мг;
- 2. 120-240 мг;
- 3. 320-480 мг.
- 1. ревматические пороки сердца;
- 2. ИБС;
- 3. артериальная гипертензия;
- 4. кардиомиопатия;
- 5. миокардиты и кардиомиодистрофии.
- 1. инфаркт миокарда;
- 2. гипертрофическая кардиомиопатия;
- 3. дилатационная кардиомиопатия.
- 1. перераспределение кровотока в пользу верхних долей и увеличение диаметра сосудов;
- 2. интерстициальный отек легких с образованием линий Керли;
- 3. альвеолярный отек в виде затемнения, распространяющегося от корней легких;
- 4. плевральный выпот, чаще справа.
- 1. обладает венодилатирующим свойством;
- 2. увеличивает диурез;
- 3. увеличивает хлорурез;
- 4. увеличивает натрийурез;
- 5. все ответы верные.
- 1. нетяжелая сердечная недостаточность типа ИБС;
- 2. больные с неизменным сердечным выбросом и нарушением диастолической функции сердца;
- 3. частая желудочковая экстрасистолия даже при тяжелой сердечной недостаточности;
- 4. частая наджелудочковая экстрасистолия даже при тяжелой сердечной недостаточности;
- 5. дигиталисная интоксикация.
- 1. ангионевротический отек, кожные реакции в виде эритемы;
- 2. кашель;
- 3. потеря вкусовых ощущений;
- 4. падение АД после первого приема.
- 1. новокаинамид;
- 2. лидокаин;
- 3. изоптин;
- 4. индерал;
- 5. хинидин.
- 1. миокардит;
- 2. пневмония;
- 3. инфекционный эндокардит;
- 4. цирроз печени;
- 5. ревмокардит.
- 1. увеличить дозу антибиотиков;
- 2. произвести плазмаферез;
- 3. увеличить дозу диуретиков;
- 4. направить на хирургическое лечение;
- 5. добавить ингибиторы АПФ.
- 1. ИБС;
- 2. ревматический миокардит;
- 3. инфекционно-аллергический миокардит;
- 4. дизентерийный миокардит;
- 5. иерсиниозный миокардит.
- 1. инфекционно-аллергический миокардит;
- 2. дифтерия, инфекционно-токсический миокардит;
- 3. ревматический миокардит;
- 4. дилатационная кардиомиопатия;
- 5. экссудативный перикардит.
- 1. дилатационная кардиомиопатия;
- 2. ИБС;
- 3. митральный стеноз;
- 4. гипертрофическая кардиомиопатия;
- 5. алкогольное поражение сердца.
- 1. ИБС, стенокардия напряжения;
- 2. нейроциркуляторная дистония;
- 3. миокардит;
- 4. гипертрофическая кардиомиопатия;
- 5. коарктация аорты.
- 1. систолический шум;
- 2. диастолический шум;
- 3. систолическое дрожание во втором межреберье справа;
- 4. ослабление II тона.
- 1. сужение левого атриовентрикулярного отверстия;
- 2. недостаточность митрального клапана;
- 3. недостаточность устья аорты;
- 4. стеноз устья аорты.
- 1. строфантин;
- 2. лидокаин;
- 3. обзидан;
- 4. финоптин;
- 5. дигоксин.
- 1. ввести строфантин;
- 2. произвести кардиоверсию;
- 3. ввести обзидан;
- 4. ввести кордарон.
- 1. назначить хинидин;
- 2. назначить новокаинамид;
- 3. провести имплантацию постоянного искусственного водителя ритма;
- 4. назначить дигоксин;
- 5. провести временную кардиостимуляцию.
- 1. неинфекционный гидроперикардит;
- 2. инфекционный выпотной перикардит (неспецифический или туберкулезный);
- 3. метастатическое поражение перикарда;
- 4. гемиперикард как осложнение терапии антикоагулянтами.
- 1. гидроперикард;
- 2. гемоперикард;
- 3. повторный инфаркт миокарда;
- 4. инфекционный экссудативный перикардит.
- 1. разрыв миокарда;
- 2. перфорация межжелудочковой перегородки;
- 3. отрыв сосочковых мышц митрального клапана;
- 4. эпистенокардитический перикардит;
- 5. синдром Дресслера.
- 1. полная атриовентрикулярная блокада;
- 2. желудочковая тахикардия;
- 3. узловая экстрасистолия;
- 4. суправентрикулярная тахикардия;
- 5. желудочковая экстрасистолия.
- 1. фибрилляция желудочков;
- 2. желудочковая экстрасистолия;
- 3. узловая тахикардия;
- 4. частичная атриовентрикулярная блокада;
- 5. желудочковая тахикардия.
- 1. введение норадреналина;
- 2. введение адреналина и хлористого кальция внутрисердечно;
- 3. электроимпульсная терапия;
- 4. эндокардиальная электростимуляция;
- 5. непрямой массаж сердца.
- 1. острый передний инфаркт миокарда, осложненный блокадой передней ветви левой ножки пучка Гиса;
- 2. рубцовые изменения миокарда в передней стенке левого желудочка, атриовентрикулярная блокада I степени;
- 3. постмиокардитический кардиосклероз, полная атриовентрикулярная блокада с периодами Морганьи-Эдамса-Стокса;
- 4. постинфарктный кардиосклероз без нарушения атриовентрикулярной проводимости;
- 5. острый переднеперегородочный инфаркт миокарда, осложненный атриовентрикулярной блокадой I степени.
- 1. временная кардиостимуляция;
- 2. постоянная кардиостимуляция;
- 3. изопропилнорадреналин;
- 4. ко-фактор синтеза нуклеиновых кислот.
- 1. атриовентрикулярная блокада II степени типа Мобитц II;
- 2. синдром Фредерика;
- 3. мерцательная аритмия, брадикардическая форма;
- 4. атриовентрикулярная блокада II степени, тип Мобитц I;
- 5. синоаурикулярная блокада III степени.
- 1. эпилепсия;
- 2. полная атриовентрикулярная блокада;
- 3. брадикардическая форма мерцания предсердий;
- 4. фибрилляция желудочков;
- 5. синусовая тахикардия.
- 1. острый соматогенный психоз;
- 2. транзиторная гипотензия;
- 3. кардиогенный шок, торпидная фаза;
- 4. начинающийся отек легких;
- 5. кардиогенный шок, эректильная фаза.
Источник
Оглавление темы “Аритмии при инфаркте миокарда.”:
- Классификация аритмий при инфаркте миокарда
- Фибрилляция желудочков (ФЖ) при инфаркте миокарда
- Желудочковая тахикардия (ЖТ) при инфаркте миокарда
- Фибрилляция предсердий (ФП) при инфаркте миокарда
- Брадикардия при инфаркте миокарда
- Атриовентрикулярная блокада при инфаркте миокарда
Желудочковая тахикардия (ЖТ) при инфаркте миокарда
Желудочковая тахикардия (ЖТ) может прекращаться самостоятельно или быть устойчивой. Желудочковая тахикардия (ЖТ) может инициироваться как желудочковой экстрасистолой типа «R на Т», так и более поздней желудочковой экстрасистолой. Желудочковая тахикардия (ЖТ) бывает мономорфной или полиморфной.
Иногда желудочковая тахикардия (ЖТ) приводит к развитию шока или остановке кровообращения. С другой стороны, желудочковая тахикардия (ЖТ) может сопровождаться лишь минимальными симптомами или протекать бессимптомно. У больного с ИМ тахикардия с правильным ритмом и широкими желудочковыми комплексами обычно является желудочковой даже при отсутствии нарушений гемодинамики.
Неустойчивая желудочковая тахикардия (ЖТ) в первые 24 часа ИМ встречается очень часто. Лечения требует только устойчивая ЖТ. При наличии картины остановки кровообращения или шока требуется немедленная синхронизированная кардиоверсия. В других случаях возможно внутривенное введение лидокаина. При его неэффективности препаратами второй линии являются соталол и амиодарон.
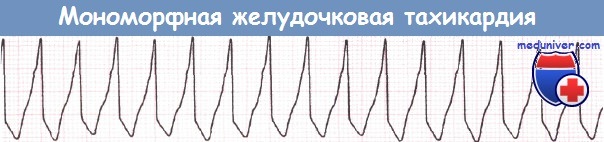
Если аритмию не удается купировать с помощью препаратов второй линии, то может потребоваться кардиоверсия. При рецидивирующей желудочковой тахикардии (ЖТ) эффективной может оказаться стимуляция желудочков с частотой, превышающей ритм тахикардии.
Реперфузионные аритмии. Реперфузия окклюзированной коронарной артерии, достигаемая с помощью тромболизиса или баллонной ангиопластики, может привести к возникновению реперфузионных аритмий: ФЖ, ускоренного идиовентрикулярного ритма или ЖТ.
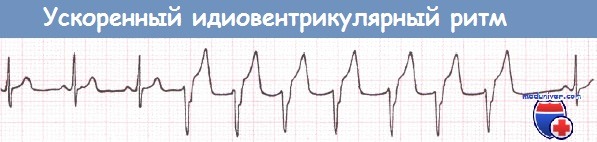
Ускоренный идиовентрикулярный ритм – форма нарушения ритма сердца обозначается также другим термином – «медленная ЖТ». ЧСС в этом случае составляет менее 100 уд./мин. Данный ритм является «доброкачественным» и специального лечения не требует.
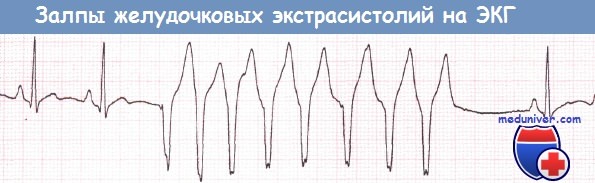
Залп желудочковых эктопических сокращений

Залп желудочковых эктопических сокращений
Значение желудочковых аритмий для отдаленного прогноза инфаркта миокарда
Вероятность рецидивирования фибрилляции желудочков (ФЖ) или желудочковой тахикардии (ЖТ), наблюдавшихся в первые 24 часа после начала ИМ, невелика. Результаты большинства исследований указывают на то, что желудочковые нарушения ритма, развившиеся в раннем периоде заболевания, не связаны со степенью повреждения миокарда и не значимы для отдаленного прогноза. Но по некоторым данным, ранняя первичная ФЖ все же ассоциирована с плохим прогнозом и может служить косвенным признаком обширности инфаркта.
В отличие от «ранних» аритмий, желудочковая тахикардия (ЖТ) или фибрилляция желудочков (ФЖ), возникающие после 24-48 ч от начала ИМ, могут повториться через несколько дней, недель или даже месяцев. В таких случаях должна быть назначена постоянная длительная терапия соталолом или амиодароном.
Исследование с проведением имплантации автоматических дефибрилляторов в течение 6 нед. после перенесенного ИМ, приведшего к уменьшению ФВ ЛЖ до уровня <35%, снижения смертности не обнаружило. Следовательно, вопрос об имплантации такого устройства следует рассматривать по прошествии этого периода.
У большинства пациентов с «поздними» аритмиями функция ЛЖ резко снижена, поэтому такие больные нуждаются в назначении ингибиторов ангиотензинпревращающего фермента и БАБ.
Чем больше повреждение миокарда, тем хуже прогноз. Частота возникновения «поздних» желудочковых аритмий связана с размерами инфаркта. Однако желудочковые аритмии являются также и независимым прогностическим признаком. Другими словами, пациент с обширным поражением миокарда и «поздними» желудочковыми аритмиями имеет более серьезный прогноз, чем другой пациент с таким же объемом поражения сердечной мышцы, но без нарушений ритма сердца.
Показано, что частая желудочковая экстрасистолия, наблюдающаяся на момент выписки больного из стационара, является косвенным признаком обширности перенесенного инфаркта и, следовательно, плохого прогноза, однако не служит маркером повышенного риска аритмической смерти.
Нет доказательств того, что подавление желудочковой экстрасистолии или неустойчивой желудочковой тахикардии (ЖТ) улучшает прогноз. В ряде исследований показано, что антиаритмические препараты I класса на самом деле ухудшают прогноз.
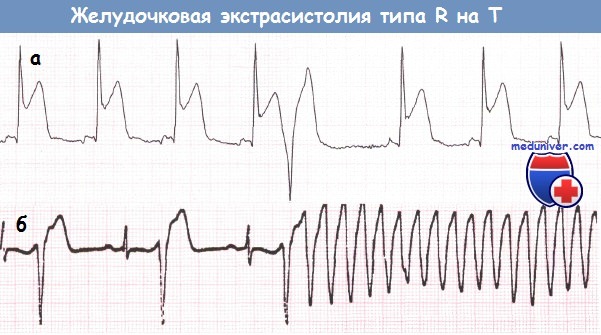
а – Желудочковая экстрасистола типа «R на Т».
б – Третья по счету желудочковая экстрасистола типа «R на Т» инициирует желудочковую тахикардию (ЖТ).
– Также рекомендуем “Фибрилляция предсердий (ФП) при инфаркте миокарда”
Источник
