История ишемический инсульт в бассейне левой средней мозговой артерии

В статье рассматриваются варианты речевых нарушений и варианты изменений вещества головного мозга при инсульте в бассейне левой средней мозговой артерии
Введение
Для клиники левополушарных инсультов характерны речевые нарушения, среди которых наиболее значимой является афазия. Афазия, проявившаяся остро, указывает на нарушение кровообращения в бассейне средней мозговой артерии (СМА) [1].
Речевые процессы, как правило, обнаруживают значительную степень латерализации и у большинства людей зависят от ведущего (доминантного) полушария [2]. Необходимо учитывать, что в определении доминантного полушария, ответственного за речь, подход, связывающий доминантность только с праворукостью или леворукостью, является упрощенным. Профиль распределения функций между полушариями обычно многообразен [2, 3], что отражается на степени речевых нарушений и возможностях восстановления речи [4]. Многие люди проявляют лишь частичную и неодинаковую доминантность полушария в отношении разных функций [2]. Наряду с тем, что функция речи у правшей (≥90%) и большинства левшей (>50%) связана преимущественно с левым полушарием [1,4], существуют три исключения из этого правила:
1. Менее чем у 50% левшей функция речи связана с правым полушарием.
2. Аномическая (амнестическая) афазия может возникать при метаболических расстройствах и объемных процессах в головном мозге.
3. Афазия может быть связана с поражением левого таламуса [1].
Так называемую перекрестную афазию (афазию, вызванную ипсилатеральным к доминирующей руке церебральным поражением) в настоящее время относят только к правшам [4].
Область коры, ответственная за функцию речи, расположена вокруг Сильвиевой и Ролландовой борозд (бассейн СМА). Продукцию речи определяют четыре зоны этой области, тесно связанные между собой и расположенные последовательно вдоль заднепередней оси: зона Вернике (задняя часть верхней височной извилины), угловая извилина, дугообразный пучок (ДП) и зона Брока (задняя часть нижней лобной извилины) (рис. 1, 2) [1].


ДП представляет собой подкорковые волокна белого вещества, соединяющие зону Брока и зону Вернике. Есть сведения, что в левом полушарии ДП встречается в 100% случаев, тогда как в правом – только в 55% [5]. Ряд исследователей считают, что имеется несколько проводящих путей, участвующих в обеспечении речевой функции [6, 7]. Другие авторы получили достоверное подтверждение только роли ДП [8].
Патогенез дизартрических расстройств речи обусловливается различными по локализации очаговыми поражениями мозга. Нередко наблюдаются сложные формы дизартрии [9].
Цель исследования: изучить соотношение объема поражения головного мозга при инсульте в бассейне левой СМА и степени нарушения речи.
Материал и методы
В приемный покой КГБУЗ «Городская больница № 5» за 4-месячный период с подозрением на ОНМК поступили 356 человек. Все пациенты обследованы неврологом в приемном покое больницы, проведена оценка неврологического дефицита, отражено наличие/отсутствие нарушений речи. В дальнейшем, если состояние пациентов позволяло, им проводилось логопедическое исследование, в большинстве случаев – на следующий день после поступления в стационар.
В 124 случаях (каждый третий пациент) поставлен предварительный диагноз: ОНМК в бассейне левой средней мозговой артерии (ЛСМА). Данная локализация наиболее актуальна при изучении афазии у больных с ОНМК.
Всем пациентам при поступлении и большинству пациентов в динамике проводилась КТ головного мозга (томограф Bright Speed 16) с целью подтверждения/исключения очагового поражения головного мозга и уточнения объема поражения и локализации патологического участка.
По результатам КТ головного мозга у 32 (25,8%) человек из 124 выявлены типичные ишемические изменения в бассейне ЛСМА, из них у 7 при исследовании в динамике, т. е. при поступлении изменения еще не были явными (начальная стадия инсульта). В 5 (4,0%) случаях выявлены кровоизлияния: левосторонние медиальные гематомы и 1 случай субарахноидального кровоизлияния (САК). В 5 (4,0%) случаях из 124 выявлены инфаркты другой локализации (не в бассейне ЛСМА) (табл. 1).

В 22 (17,7%) случаях по данным КТ головного мозга не выявлено инфаркта в зоне интереса, но пациенты были госпитализированы в первичное неврологическое отделение для больных с ОНМК, т. к. у них выявлена значимая неврологическая симптоматика: явления атрофии вещества головного мозга, сосудистые очаговые изменения, сосудистый лейкоареоз, постинфарктные кисты. К этой группе отнесены также пациенты, у которых клиника была обусловлена транзиторной ишемической атакой.
В 60 (48,4%) случаях пациенты не были госпитализированы. В большинстве случаев ОНМК не подтвердилось (нет соответствующих изменений по данным КТ и в неврологическом статусе). В число не госпитализированных в отделение ОНМК вошли также пациенты с различными вариантами атрофии вещества головного мозга в сочетании со значимой неврологической симптоматикой, которые отказались от предложенной госпитализации. Единичные пациенты переведены в другие стационары, т. к. у них были выявлены травматические изменения черепа, головногомозга, новообразования. Часть пациентов переведена в дежурное отделение неврологии другого стационара, например, с диагнозом «остеохондроз».
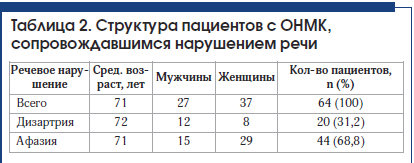
У 64 пациентов, госпитализированных в отделение ОНМК с инсультом, имелись нарушения речи (табл. 2). Детальный характер речевых нарушений определен логопедом. В 20 (31,2%) случаях у пациентов выявлены дизартрия и отсутствие афазии. В 2 случаях дизартрии сопутствовали дисфония и дисфагия. Выявлена афазия у 44 (68,8%) человек, из них в 7 случаях она регрессировала к моменту консультации логопедом на следующий день (в 2 случаях при регрессе афазии выявлены ишемические инфаркты). У 3 человек из группы с сенсомоторным вариантом афазии отмечалась выраженная дизартрия, у 9 человек – дисфагия. У 4 человек из группы с моторной афазией отмечались также явления дизартрии, в 1 случае – выраженная дизартрия.
Двум пациентам-левшам, у которых первоначально подозревался инсульт в бассейне левой СМА, с учетом результатов КТ головного мозга был поставлен диагноз: «Инсульт в бассейне правой СМА». В одном случае имелась афазия, которая регрессировала за 24 ч, в другом случае отмечена дизартрия.
У пациентов с дизартрией без афазии выявлено 4 вида дизартрии: экстрапирамидная (3 случая), афферентная корковая (1 случай), бульбарная (1 случай), псевдобульбарная (8 случаев), в остальных случаях четко определить вид дизартрии было затруднительно, проявления были слабовыраженными (табл. 3).
В группах пациентов с дизартрией и регрессом афазии в течение 24 ч отмечается небольшое преобладание мужчин.
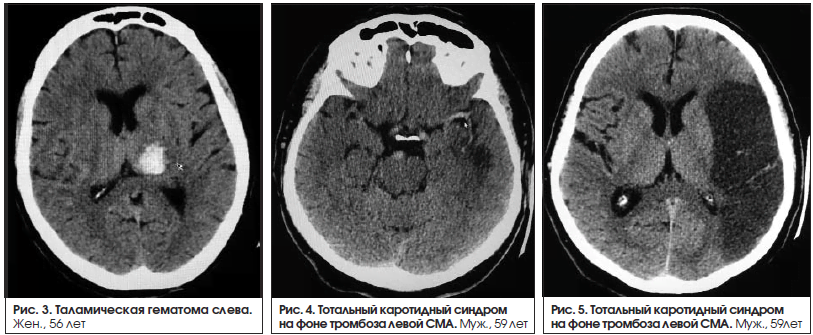
Афазии наблюдаются при поражениях коры головного мозга. В одном случае причиной афазии было поражение подкорковых структур левого полушария (медиальная внутримозговая гематома в таламусе (рис. 3). Нарушения речи в таких случаях не соответствуют ни одному из основных типов афазий. Поражение подкорковых структур можно заподозрить в тех случаях, когда амнестическая афазия сочетается с дизартрией или афазия – с гемипарезом. У данного пациента наблюдался правосторонний гемипарез 4 балла.
По классификации ишемических инсультов TOAST у госпитализированных пациентов с речевыми нарушениями выявлены следующие типы инсультов: в группе пациентов с сенсомоторной афазией наиболее частым был криптогенный вариант (47,6% случаев), на 2-м месте – кардиоэмболический (28,6%), на 3-м – атеротромботический (23,8%), отмечалась наибольшая частота повторных инсультов. В группе пациентов с моторной афазией также наиболее частым оказался криптогенный вариант, но в меньшем проценте случаев (41,7%), на 2-м месте – атеротромботический вариант (25,0%), на 3-м – кардиоэмболический (16,7%). В группе с дизартрией наиболее часто встречался лакунарный вариант (38,9% случаев), на 2-м месте – кардиоэмболический и криптогенный варианты (каждый по 22,2% случаев).
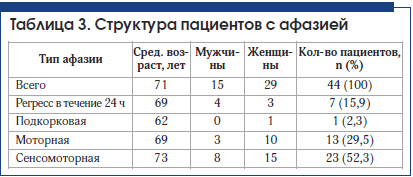
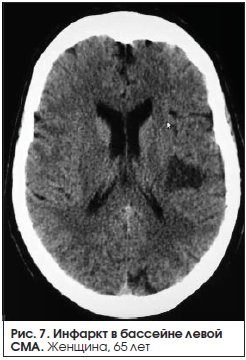
В группе больных с сенсомоторной афазией (23 человека) в 39,1% (9 человек) случаев у больных с сенсомоторной афазией был выявлен крупный инфаркт в бассейне ЛСМА доминантного полушария (рис. 4–6). В 47,8% (11 человек) случаев выявлен инфаркт малых размеров (рис. 7).

В 1 (4,3%) случае диагностировано САК вследствие разрыва аневризмы передней соединительной артерии, которое сочеталось с внутрижелудочковым кровоизлиянием. В 2 (8,7%) случаях КТ при поступлении и в динамике не выявила достоверного «свежего» участка инфаркта и постинфарктных изменений, у пациентов отмечены значительная атрофия вещества головного мозга, выраженный сосудистый лейкоареоз, клинический диагноз в обоих случаях: «Повторный ишемический инсульт в бассейне ЛСМА».
Основными группами сравнения стали 3 группы пациентов: с дизартрией (20 человек), моторной афазией (13 человек) и сенсомоторной афазией (23 человека). Критериями сравнения были объем и характер поражения, состояние сознания, сроки восстановления речи.
В таблице 4 в скобках указаны случаи соответствия локализации патологических изменений функционально-анатомическим зонам (при сенсомоторной афазии – обширной зоне вокруг Сильвиевой борозды; при моторной афазии – центру Брока; при дизартрии – локальным изменениям на уровне среднего мозга, подкорковых структур, коры).

Выявлены 3 медиальные гематомы слева, 2 из которых таламические (одна сопровождалась моторной афазией, другая – дизартрией), 1 – таламическая с распространением на внутреннюю капсулу (сопровождалась дизартрией). В одном случае в группе пациентов с дизартрией патологических изменений не выявлено, дизартрия регрессировала менее чем за 24 ч (табл. 5).

Случаев сопора и комы не было.
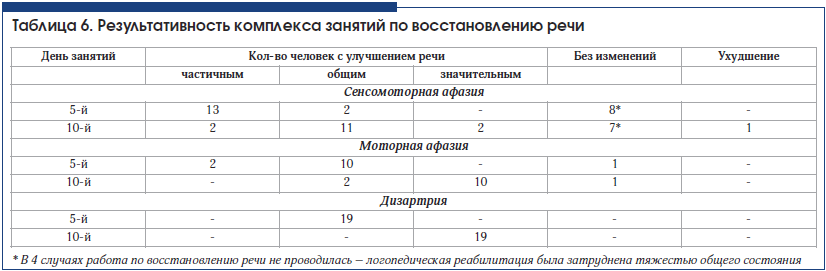
Достичь значительного улучшения речи у больных с сенсомоторной афазией в стационаре часто не удается (табл. 6). Поэтому логопед дает рекомендации каждому больному продолжать занятия в домашних условиях.
Результаты
Типичные «свежие» ишемические изменения, сопровождавшиеся афазией, по результатам КТ головного мозга выявлены у 30 человек. У половины из них диагностирована сенсомоторная афазия, и в свою очередь только у половины очаги поражения захватывали большую область вокруг Сильвиевой борозды. Не всегда локализация очагов поражения четко соответствовала локализации корковых речевых центров. Во всех 3 случаях медиальных гематом отмечены хорошая результативность восстановления речи (1 случай моторной афазии и 2 случая дизартрии), ее значительное улучшение.
Эти данные находят подтверждение в исследованиях афазического синдрома, проведенных во второй половине ХХ в., согласно которым у больных, переживших геморрагический инсульт, имеются возможности для восстановления речи, можно рассчитывать на благоприятный прогноз [10, 11]. В динамике степень нарушения речи, как правило, уменьшалась на фоне комплексного лечения, в т. ч. при сохранении гемодинамически значимого стеноза внутренней сонной артерии (по данным ультразвукового дуплексного сканирования), но при отсутствии рецидива инсульта или выраженной геморрагической трансформации.
Выводы
1. Сенсомоторная афазия при ишемическом инфаркте головного мозга может возникать как при поражении обширной области вокруг Сильвиевой борозды доминантного полушария, так и при локальном поражении в зоне одного из речевых корковых центров или зоне белого вещества между ними.
2. У больных с сенсомоторной афазией, вызванной инсультом, чаще, чем в других группах, отмечено оглушенное сознание, несмотря на то, что размер подтвержденного инфаркта более чем в половине случаев не был большим.
3. Фактические границы речевых центров индивидуально, по всей видимости, варьируют, поэтому не всегда обнаруживается совпадение точности предполагаемого анатомического поражения степени функциональных нарушений (афазии).
4. Полное соответствие объема выявленного инфаркта мозга объему речевых нарушений было отмечено в группе больных с сенсомоторной афазией, когда инфаркт был крупным.
5. Афазический синдром чаще встречается при криптогенном варианте ишемического инсульта, сенсомоторный вариант афазии часто возникает при повторных инсультах.
6. С учетом менее выраженной динамики восстановления речи в группе больных с сенсомоторной афазией этим больным следует продолжать логопедические занятия после выписки, чтобы достичь значительного/полного восстановления.
Источник
Скачать бесплатно историю болезни:
«Острое нарушение мозгового кровообращения по ишемическому типу в бассейне левой средней мозговой артерии (атеротромботический, гипертонический подтип). Правосторонний легкий гемипарез»
Паспортная часть
Ф.И.О.
Возраст – 44 года
Национальность – русский
Профессия – механизатор
Семейное положение – женат
Место жительства
Дата поступления в клинику – 20.01.2014 г.
Жалобы больного при поступлении
Жалобы на момент курации.
Жалобы на головокружение, онемение кончиков пальцев правой руки, на онемение правой ладони после непродолжительного бездействия (15 минут).
Анамнез болезни.
января утром ушел на работу, где почувствовал слабость, недомогание, головокружение, головную боль, тошноту, после чего ушел домой. Дома состояние не улучшилось – почувствовал слабость в правой половине тела более выраженную в правой руке. Самостоятельно лекарства не принимал. Вызвал скорую помощь. После осмотра врачом, было принято решение госпитализировать больного в больницу им. Пирогова.
Общий анамнез
Родился и проживает по настоящее время в с. Краснохолм. В семье был 3 ребенком. В развитии не отставал от сверстников. Успеваемость в школе была средняя. Имеет среднее специальное образование. В армии служил. Условия работы удовлетворительные, вредных производственных факторов нет. Курит с 18 лет, приблизительно по пачке в день. Травмы и операции отрицает.
Родословная:
Общее состояние больного.
Состояние больного удовлетворительное. Сознание ясное. Положение активное. Выражение лица спокойное. Передвигается самостоятельно. Телосложение нормостеническое. Рост – 174 см. Вес – 64 кг. Кожные покровы сухие, нормальной окраски. Пигментация, расчёсы, сыпь, кровоизлияния и другие дефекты кожных покровов отсутствуют. Волосяной покров развит умеренно. Отёки отсутствуют. Костно-мышечная система развита соответственно возрасту и нормостеническому типу телосложения. Деформация позвоночника, конечностей, суставов отсутствует. Мягкие ткани в области суставов не изменены. Температура тела – 36, 7С.
Система органов дыхания.
Грудная клетка цилиндрической формы, равномерно участвует в акте дыхания. Дыхание свободное, через нос. ЧДД – 18 в минуту. Ритм дыхания правильный. Дыхание глубокое. Одышка при физической нагрузке. Ригидность грудной клетки, голосовое дрожание в норме. Перкуторный звук ясный, лёгочный. Высота стояния верхушек лёгких – 3 см с обеих сторон. Ширина полей Кренига: справа 5 см, слева 6 см. Границы лёгких в норме.
Границы правого лёгкого Топографическая линия Границы левого лёгкого
VI межреберье Окологрудинная IV
VI Срединноключичная VI
VII Передняя подмышечная VII
VIII Средняя подмышечная VIII
IX Задняя подмышечная IX
X Лопаточная X
XI Околопозвоночная XI
При аускультации дыхание везикулярное, дыхательных шумов нет. Экскурсия лёгочного края составляет 4 см по средне-подмышечной линии и 5 см по лопаточной линии.
Сердечнососудистая система.
Области сердца и магистральных сосудов не изменены. Верхушечный толчок пальпируется в V межреберье слева на 1 см кнутри от срединно-ключичной линии.
Границы сердца Относительная тупость Абсолютная тупость
Правая IV межреберье по правому краю грудины IV межреберье по левому краю грудины
Верхняя III ребро слева IV ребро слева
Левая V межреберье на среднеключичной линии V межреберье на 1 см кнутри от границы относительной тупости
Ширина сосудистого пучка во втором межреберье – 6 см.
При аускультации тоны сердца приглушены. ЧСС – 75 ударов в минуту. Пульс ритмичный, не напряжён, хорошего наполнения, высокий, равномерный. Артерии эластичные, упругие. Артериальное давление 120/80 мм рт ст. Сердечных шумов нет. Пульсации периферических артерий не наблюдается. Варикозного расширения и пульсации поверхностных вен нет.
Система органов пищеварения.
Запаха изо рта нет. Губы бледно-розового цвета, сухие. Слизистая оболочка губ и внутренней поверхности щёк розовая, влажная, без налёта. Дёсна розового цвета, не кровоточат. Язык не увеличен, розового цвета с серым налётом. Зёв чистый, розовый. Нёбные миндалины не гиперемированы. Глотка розовая, влажная. Живот равномерно участвует в акте дыхания, симметричный, при пальпации безболезненный как при поверхностной, так и при глубокой пальпации. Симптом Щёткина-Блюмберга отрицательный. Слепая и сигмовидная кишка пальпируются в виде подвижного эластичного тяжа цилиндрической формы. Восходящий и нисходящий отделы ободочной кишки не пальпируются. Большая кривизна желудка пальпируется на 1,5 см выше пупка. Печень не пальпируется, при пальпации безболезенна. Размеры печени по Курлову – 10х9х6.5. Край печени по краю рёберной дуги. При перкуссии живота участки притупления не обнаруживаются. Аускультативно нижняя граница желудка определяется на 1 см выше пупка. Стул оформленный, 1 раз в 2 дня, регулярный.
Мочевыделительная система.
Вторичные половые признаки выражены соответственно возрасту. Симптом Пастернацкого отрицательный с обеих сторон. Почки пальпируются в положении лёжа, умеренных размеров. При пальпации безболезненны.
Мочеиспускание безболезненное, регулярное, 3-4 раза в сутки.
Кроветворная система.
Кровоизлияния, геморрагическая сыпь на коже отсутствуют. При постукивании по грудине и трубчатым костям болезненность не обнаруживается. Регионарные лимфатические узлы (подчелюстные, затылочные, шейные, надключичные, подключичные, подмышечные, локтевые, паховые, подколенные) не увеличены, при пальпации плотные, не спаянные друг с другом и окружающими тканями, безболезненны.
Селезёнка не пальпируется. При пальпации болезненности нет. Размеры по Курлову – 4х7 см.
Эндокринная система.
Волосяной покров развит нормально. Пигментации кожи и слизистых оболочек нет. Общее развитие соответствует возрасту. Форма лица овальная, цвет – бледный. Подкожная жировая клетчатка развита умеренно. Отёков нет. Щитовидная железа не увеличена. Тремора рук, ног и дрожи в теле нет.
Неврологический статус.
Психика.
Сознание – ясное, больной ориентирован в месте и времени, доступен вербальному контакту. Настроение угнетенное. Поведение при обследовании адекватное, отношение к своему заболеванию спокойное, память сохранена, состояние интеллекта без патологий.
Менингеальные симптомы: ригидность мышц затылка, симптом Кернига отсутствуют. Симптомы Брудзинского отрицательные.
Черепномозговые нервы:пара – обонятельный нерв. Обоняние сохранено. Извращения обоняния, обонятельных галлюцинаций нет.пара – зрительный нерв. visus OU = 0,5 c кор. sph convex 1 Д= 1,0 Д.
Цветоощущение: нормальный трихромат. Поля зрения не сужены. Состояние глазного дна – ангиосклероз сосудов сетчатки., IV, VI пара – глазодвигательный, блоковый, отводящий нервы. Ширина и равномерность глазных щелей D= S. Объем движений глазных яблок в полном объёме. Зрачки обычной формы, S=D. Реакция зрачков на свет (прямая, содружественная) сохранена. Реакция зрачков на аккомодацию выражена хорошо. Слабость конвергенции.пара – тройничный нерв. Болезненность при давлении на точки выхода ветвей тройничного нерва не выявляется. Боль и парестезии в области лица отсутствуют. Болевая, температурная, тактильная чувствительность кожи лица, слизистой рта, носа, языка сохранена. Жевательная мускулатура выражена. Движения нижней челюсти в норме. Роговичный (корнеальный), конъюнктивальный, носовой, нижнечелюстной рефлексы сохранены, равномерны.пара – лицевой нерв. Состояние лицевой мускулатуры – лобные складки выражены равномерно, носогубные складки ассиметричны (ниже левый угол рта). Слезотечение отсутствует.пара – слуховой нерв. Остроту слуха на оба уха на разговорную- 6 м и шепотную речь – 5 м. в пределах нормы, субъективный шум в ушах отсутствует, обострения слуха (гиперакузии) не выявлено. Отмечается легкое головокружение. Нистагма нет.
Нистагм (горизонтальный, вертикальный, ротаторный) отсутствует.X пары – языкоглоточный и блуждающий нервы. Глотание – нормальное. Звучность голоса, подвижность мягкого неба, вкус на задней трети языка без патологии. Саливация без особенностей. Небный, глоточный рефлексы равномерны, сохранены.пара – добавочный нерв. Внешний вид грудино-ключично-сосцевидных и трапециевидных мышц нормальный с обеих сторон. Объем активных движений при поворотах головы, при поднимании плеч, при сближении лопаток не ограничен.пара – подъязычный нерв. Внешний вид языка без особенностей. Язык не девиирует. Объем артикуляторных движений языка в стороны, вверх, вниз не ограничен. Четкость и ясность произношения в норме.
Осмотр мускулатуры конечностей и туловища
Атрофии и гипертрофии отсутствуют. Фибриллярные и фасцикулярные подергивания не определяются. Объем активных движений в суставах конечностей сохранен. Мышечная сила в левой конечности достаточная, снижение силы в правой ноге не наблюдается, в правой руке 4 бала. Проба Барре верхняя: быстрее опускает правую руку, левая – движения в полном объеме; нижняя: движения в полном объеме.
Пассивные движения возможны в полном объеме. Состояние мышечного тонуса: снижен в правой верхней конечности. Феномен «зубчатого колеса», синкинезии, механическая возбудимость мышц отсутствуют. Непроизвольные движения (гиперкинезы): дрожание, хорея, атетоз, хорео-атетоз, судороги, тики, торсионный спазм, миоклонии отсутствуют.
Координация движений: пальце-носовую и пяточно-коленную пробы выполняет неуверенно справа. В положении Ромберга устойчив. Проба сочетанного сгибания туловища и бедра (проба Бабинского) отрицательная. Походка нормальная.
Рефлекторная сфера
Глубокие (сухожильные и периостальные рефлексы) – лучезапястный, сухожилия бицепса, трицепса, коленные, ахилловы умеренно снижены, неравномерные (SS,
снижение суставных рефлексов
Двигательные расстройства в виде центрального (т. к. не поражены ядра ЧМН и передние рога спинного мозга) левостороннего гемипареза свидетельствуют о поражении пирамидного пути, который начинается в левом полушарии в нейронах прецентральной извилины, далее он идет во внутреннюю капсулу (передние две трети заднего бедра), далее он проходит в средней части ножек мозга, нисходит через основание моста и в нижней части продолговатого мозга переходит на противоположную сторону и подходит к передним рогам. Расстройства кожной чувствительности в виде анестезии 2, 3, 4 пальцев правой руки свидетельствуют о поражении постцентральной извилины (теменная доля мозга), в которой заканчиваются афферентные пути поверхностной и глубокой чувствительности.
Клинический диагноз
Учитывая анамнестические данные: Считает себя больным с 20.01.14, когда. появились жалобы на головокружение, головную боль, тошноту, слабость, онемение кончиков пальцев правой руки; течение заболевания – внезапное начало с прогрессированием симптомов в течение одного дня, локализацию процесса (левое полушарие головного мозга с вовлечением внутренней капсулы, данные параклинических исследований (заключение КТ), ставится предварительный диагноз: Острое нарушение мозгового кровообращения по ишемическому типу в бассейне левой средней мозговой артерии (атеротромботический, гипертонический подтип). Правосторонний легкий гемипарез.
Обоснование:
. Острое нарушение мозгового кровообращения ставится на основании: – данных КТ, по заключению которого – признаки нарушения мозгового кровообращения по ишемическому типу в левом полушарии головного мозга;
жалоб больного: на головокружение, онемение кончиков пальцев правой руки;
анамнестических данных: считает себя больным с 20.01.14, когда появились жалобы на головокружение, головную боль, тошноту, слабость в правой конечности.
. Ишемический тип ставится на основании КТ, по данным которого определяются признаки дисциркуляторной энцефалопатии;
. В бассейне левой средней мозговой артерии ставится на основании клинических проявлений: наличие правостороннего гемипареза, больше выраженного в руке.
Дифференциальный диагноз
Необходимо провести дифференциальную диагностику с ЧМТ и онкологическим процессом, локализованном в головном мозге ввиду сходной клинической картины.
Повторное нарушение мозгового кровообращения по ишемическому типу. ЧМТ. Опухоль головного мозга.
Жалобы. Головокружение, головная боль, тошнота, кратковременные расстройства сознания, потемнение в глазах, общая слабость, преходящие парастезии или парезы конечностей.
Психика. Наблюдаются расстройства сознания в виде оглушения, сопора, комы.
Менингеальные симптомы: ригидность мышц затылка, симптом Кернига, симптомы Брудзинского (верхний, средний и нижний). Возможно их наличие.
Координация движений. Возможно нарушение.
Этиология. Ишемия головного мозга в результате тромбоза, эмболии, сосудистой недостаточности. Механическое воздействие. Неизвестна.
Ликвор. Не изменен. Белково-клеточная диссоциация. Наличие крови.
КТ-признаки. Снижение плотности мозговой ткани. Выраженный масс-эффект. Наличие гематомы.
Уровень внутричерепного давления. В пределах нормы. Повышается по мере прогрессирования процесса. Повышается относительно быстро в результате развития отека головного мозга.
Глазное дно. Спазм сосудов сетчатки. Определяется застойный диск зрительного нерва, до атрофии. Бледность диска зрительного нерва, спазм сосудов.
а) основное заболевание: Острое нарушение мозгового кровообращения по ишемическому типу в бассейне левой средней мозговой артерии (атеротромботический, гипертонический подтип). Правосторонний легкий гемипарез.
б) сопутствующие заболевания: Артериальная гипертония III ст., III стадия, ОВР. Атеросклероз артерий головного мозга.
Обоснование окончательного диагноза
а) основное заболевание: Острое нарушение мозгового кровообращения по ишемическому типу в бассейне левой средней мозговой артерии (атеротромботический, гипертонический подтип). Правосторонний легкий гемипарез.
б) сопутствующие заболевания: Артериальная гипертония III ст., III стадия, ОВР. Атеросклероз артерий головного мозга.
Этиология и патогенез заболевания
В основе этиологии нарушения мозгового кровообращения как острого, так и повторного лежит наличие факторов риска:
•пожилой возраст,
•атеросклероз сосудов головного мозга,
•артериальная гипертония,
•стенокардия иди ОИМ,
•повышенная свертываемость крови,
•гиподинамия,
•дегидротация организма.
В основе патогенеза лежит возникновение полного или частичного прекращения поступления крови в головной мозг по какому-либо из его сосудов. В зависимости от механизма возникновения различают три основные разновидности ишемии:
•тромбоз,
•эмболия сосудов,
•сосудистая недостаточность головного мозга.
Тромбоз и эмболия вызывают закупорку сосуда, а сосудистая недостаточность (нетромботический инсульт) может быть обусловлена стенозом сосуда атеросклеротической бляшкой, аномалией его развития или слабостью сердечной деятельности.
Картина ишемического инсульта развивается постепенно, на протяжении нескольких часов или дней. Очаговая неврологическая симптоматика также нарастает постепенно. Характерной чертой ишемического инсульта является превалирование очаговой симптоматики над общемозговой и наличие тесной связи с определенными сосудами. При ишемическом инсульте в стволовой части мозга развиваются так называемые альтернирующие синдромы-ядерные поражения ЧМН на стороне очага и гемипарез на противоположной стороне. Поражаться могут передняя, средняя или задняя мозговые артерии. В зависимости от этого будут варьировать симптомы очагового поражения головного мозга.
Лечение
. Режим стационарный.
. Стол 10
. ЛФК.
. Массаж.
. Баротерапия.
. Консультации специалистов.
Принципы этиопатогенетической терапии заключаются в приеме следующих препаратов:
Rp: Sol. Magnii sulfatis 25%-10,0ml.. Natrii chloride 0,9%-200,0ml.
D.S: в/в капельно, 2 раза день.
При парентеральном введении оказывает седативное, диуретическое, артериодилатирующее, противосудорожное, антиаритмическое, гипотензивное, спазмолитическое действие. Регулирует обменные процессы, межнейронную передачу и мышечную возбудимость, препятствует поступлению кальция через пресинаптическую мембрану, снижает количество ацетилхолина в периферической нервной системе и центральной нервной системе (ЦНС). Расслабляет гладкую мускулатуру, снижает артериальное давление (АД) (преимущественно повышенное), усиливает диурез.
•Для снятия или уменьшения выраженности спазма мозговых сосудов необходимо внутривенное введение 10,0 мл. 2,4% раствора эуфиллина в 10,0 мл. 40% раствора глюкозы.
Rp: Sol. Glucosae 5%-200,0ml.. Magnii sulfatis 25%-10,0ml.. Kalii chloridi 7,5%-10,0ml.. Insulini – 4,5 ЕД.
D.S: в/в капельно 1 раз в день.
Для предотвращения тромбообразования, уменьшения его выраженности и распространения на другие сосуды целесообразно назначать антикоагулянты непрямого действия: дикумарин, неодикумарин, синкумар и др. или антикоагулянты прямого действия: гепарин, фраксипарин под контролем протромбинового времени. Возможно применение фибринолизина, стрептокиназы.
Rp: Sol Heparini sodium 25 000 ЕД – 5 ml
D.S. По 1 мл под кожу живота 4 раза в день.
Механизм действия гепарина основан прежде всего на связывании его с антитромбином III – ингибитором активированных факторов свертывания крови: тромбина, IXa, Xa, XIa, XIIa (особенно важной является способность ингибировать тромбин и активированный фактор X). Увеличивает почечный кровоток; повышает сопротивление сосудов мозга, уменьшает активность мозговой гиалуронидазы, активирует липопротеинлипазу и обладает гиполипидемическим действием.
Учитывая, что нередко нарушение мозгового кровообращения обусловлено агрегацией тромбоцитов и образованием эмболов, показано применение антиагрегантов: ацетилсалицилавая кислота, а так же ее защищенные формы: кардиомагнил, тромбоасс и др.
Rp: Tab Acidi acetilsalicilati 0,5mg. №20
D.S: внутрь по 1 таб. 3 раза в день.
Корректоры нарушений мозгового кровообращения
Винпоцетин – расслабляет гладкую мускулатуру сосудов головного мозга, усиливает кровоснабжение ишемизированных участков. Ингибирует Ca2+-кальмодулинзависимую цГМФ-фосфодиэстеразу, повышает содержание катехоламинов (дофамина и норадреналина), активность аденилатциклазы и содержание цГМФ и цАМФ в тканях мозга. Снижает функциональную активность клеточных трансмембранных натриевых и кальциевых каналов, рецепторов NMDA и AMPA. Облегчает транспорт кислорода и энергетических субстратов к тканям. Усиливает поглощение и обмен глюкозы, переключает метаболизм на аэробное направление, улучшает переносимость гипоксии клетками головного мозга. Оказывает антиоксидантное действие, увеличивает деформируемость эритроцитов и тормозит агрегацию тромбоцитов, следствием чего является уменьшение вязкости крови. Обладает нейропротекторной активностью. Незначительно понижает системное АД.: Tab Vinpocetini 0,005mg. – №30..S: внутрь по 1 таб. 3 раза в день.
Мексидол является ингибитором свободно-радикальных процессов, перекисного окисления липидов, он активирует супероксиддисмутазу, оказывает влияние на физико-химические свойства мембраны, повышает содержание полярных фракций липидов (фосфотидилсерина и фосфотидилинозита и др.) в мембране, уменьшает отношение холестерол/ фосфолипиды, уменьшает вязкость липидного слоя и увеличивает текучесть мембраны, активирует энергосинтезирующие функции митохондрий и улучшает энергетический обмен в клетке и, таким образом, защищает аппарат клеток и структуру их мембран.: Sol. Mexidoli-2,0ml..S: в/м 2 раза в день.
показана физиотерапия, массаж.
Прогноз благоприятный. Полное восстановление здоровья, трудоспособности при соблюдении врачебных назначений возможно.
Рекомендации
Рекомендовано:
наблюдение терапевта по месту жительства,
ограничение физических и эмоциональных нагрузок,
прием антиагрегантов: Тромбо – асс по 1 таб. 2 раз в день.
прием ноотропных препаратов: Винпоцетин форте-10,0 мг по 1 таблетке 1 раз в день.
Список литературы
1. Аносов М.В. Ишемический инсульт. М. Медиздат, 2000 г.
2. Скоромец А.В. Рецептурный справочник врача невролога. СПб, 2001 г.
3. Триумфов А.В. Топическая диагностика заболевания нервной системы. М. «МЕДпресс», 2000 г.
Источник
