Ишемический инсульт после операции на сонной артерии
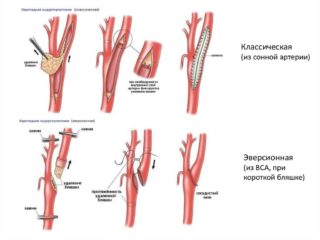
Оперативное вмешательство на сонной артерии – серьезное лечебное мероприятие, которое может стать причиной развития осложнений. Для их профилактики нужно довериться в данном вопросе опытному хирургу, который имеет соответствующий опыт.
Показания и противопоказания к операции
Основанием для проведения операции на сонной артерии является атеросклеротическая бляшка
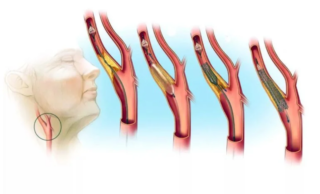
Основное показание к оперированию сонной артерии – присутствие в ее просвете атеросклеротических бляшек, которые вызывают стеноз (сужение полости) и замедление кровотока.
Атеросклероз – основополагающий фактор, способствующий развитию инсульта. Кроме того, существует риск развития ишемического некроза, инфаркта головного мозга, летального исхода. Поэтому начать лечить соответствующие изменения нужно как можно раньше.
Показания к назначению плановой операции:
- просвет сонной артерии сужен на 70% от общего объема, даже если отсутствуют выраженные симптомы;
- существует риск развития истинного инсульта, особенно если в анамнезе присутствует транзиторная атака;
- изменения со стороны функций головного мозга, вызванные быстрой прогрессией патологии;
- присутствует двусторонний атеросклероз;
- кроме сонной артерии атеросклеротическая бляшка имеется в другом крупном сосуде.
Риск появления осложнений повышен для пациентов, которые входят в группу риска. В первую очередь это пожилые люди, которые страдают другими патологиями, в том числе со стороны сосудов. Нужно учитывать возможные ограничения для операции, которые ухудшают дальнейший прогноз.
Хирургическое лечение нельзя проводить сразу после инсульта
Хирургическое лечение сонной артерии проводить не рекомендуется в следующих случаях:
- тяжелое заболевание, в том числе обострение патологий почек, печени, сердца, легких;
- недавний инсульт;
- тяжелое общее состояние и нарушение сознания пациента;
- ишемический некроз тканей в сочетании с выраженным кровотечением в головном мозге;
- обширная окклюзия артерий головного мозга, если присутствует неоперабельное состояние.
Перед хирургическим вмешательством пациент проходит комплексную диагностику: дуплексное артериальное сканирование, магнитно-резонансную томографию, ангиографию и другие исследования.
Виды вмешательств и техника их проведения
Стентирование сонной артерии — расширение ее для увеличения кровотока к мозгу
Существует несколько вариантов операций на сонной артерии, которые проводятся при наличии атеросклеротических новообразований и других наростов:
- стентирование;
- эверсионная эндартерэктомия;
- протезирование.
Какому способу хирургического лечения отдать предпочтение, врач определяет с учетом различных факторов: степени патологических изменений, стадии развития болезни, клинической картины, возраста пациента и др.
Наиболее травматичный метод хирургического лечения сонной артерии – эндартерэктомия (открытая операция с высоким риском негативных последствий). Наименее опасный способ – стентирование. Метод протезирования используют при обширном патологическом процессе в артерии.
Стентирование
Хирургическое вмешательство не требует разреза кожного покрова. В таком случае проводится пункция (прокол) кожи. Используется общий наркоз или местная анестезия.
В ходе операции хирург в полость сонной артерии вводит специальный баллон, который способствует расширению сузившегося просвета. Далее вводят стент, удерживающий диаметр просвета. Для предотвращения попадания бляшки в кровоток после отрыва устанавливают поперечные фильтры.
Эверсионная эндартерэктомия

Удаление тромба из сонной артерии
Хирургическое вмешательство проводится под общим наркозом, но возможен вариант местной анестезии с одновременным использованием седативных препаратов.
Разрез на кожном покрове делается за ухом (на расстоянии 2 см от него), протягивают его к нижней челюсти, параллельно ей, пересекают грудино-сосцевидную мышцу. Длина разреза в целом должна быть примерно 10 см. Далее отделяют подкожную клетчатку, находят непосредственно сонную артерию. Лицевую вену перетягивают, нервные стволы отводят в сторону.
Хирург минимально контактирует с сонной артерией. Это можно объяснить тем, что малейшее неправильное движение может стать причиной отрыва новообразования и его распространения по кровотоку.
После получения доступа к пораженному участку иссекают новообразование, установив предварительно силиконовый шунт, который исключает кровоизлияние. Далее артерию промывают с помощью физраствора, устанавливают искусственную заплатку или выполненную из собственных тканей.
Артериальное протезирование
Метод используют при множественном атеросклеротическом поражении артерии и патологической извитости сосуда, когда известно, что другие методы операции будут неэффективными.
В ходе хирургического вмешательства отсекают часть артерии, которая поражена атеросклеротическими бляшками. На место удаленной части ветви устанавливают искусственный протез – трубку, выполненную из максимально безопасного материала.
Период реабилитации

При склонности к атеросклерозу пациенту необходимо постоянно соблюдать диету
Во время восстановительного периода после операции нужно соблюдать правильный рацион. В него нужно включить в достаточном объеме фрукты. Важно придерживаться диеты, которая предусматривает минимальное употребление продуктов, содержащих холестерин.
Из рациона нужно исключить:
- жареное;
- жирное;
- копчености;
- фаст-фуд;
- соленья и консервацию.
Полезные продукты:
- кисломолочная продукция;
- злаки;
- овощи и зелень;
- нежирное мясо;
- рыба и морепродукты.
В реабилитационный период нужно придерживаться рациональных физических нагрузок, держать на контроле вес, а при его увеличении проводить соответствующие мероприятия, направленные на снижение показателей.
Важно исключить стрессовые ситуации, вредные привычки, вести подвижный образ жизни, чаще прогуливаться на свежем воздухе. Так организму будет легче восстановиться, время реабилитации займет меньше времени.
В реабилитационный период после операции назначают препараты, способствующие восстановлению липидного баланса и нормализации гемодинамических показателей.
Возможные осложнения и последствия
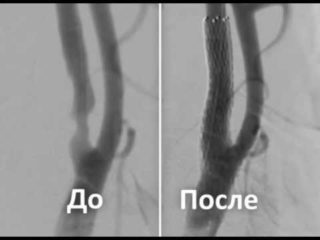
После успешной операции риск инсульта снижается в 5 — 6 раз
Наибольший риск осложнений присутствует после операций открытого типа. Однако статистика показывает, что даже в таких ситуациях он не превышает 0,5% на все случаи хирургического лечения.
Негативные последствия хирургического лечения сонной артерии:
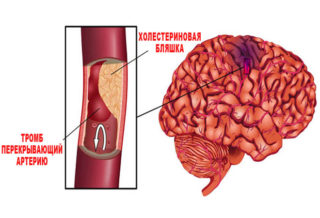
- Острое нарушение мозгового кровообращения или инсульт. Основные причины осложнения – тромбоз прооперированной артерии или отрыв фрагмента новообразования и достижение мозговых сосудов. При развитии неврологической симптоматики, характерной для инсульта, нужно сразу вызвать бригаду скорой помощи.
- Кровоизлияние во время хирургических манипуляций. При образовании большой сосудистой гематомы повышается риск сдавливания трахеи и удушья. Для профилактики осложнения устанавливают дренаж.
- Травмирование возвратного или подъязычного нерва. Негативное последствие обусловлено неправильной тактикой ведения операции и ошибками хирурга. Характерные симптомы – потеря голоса, отклонение языка, нарушение процесса приема пищи.
Если оперативное вмешательство прошло успешно, риск развития инсульта сводится к минимуму и уменьшается примерно в 5-7 раз. В восстановительный период назначают прием разжижающих кровь препаратов, средств, понижающих уровень холестерина в организме.
Операцию на сонной артерии должен проводить опытный хирург. Поэтому перед вмешательством нужно изучить отзывы о клинике и враче. Это позволит снизить риск осложнений и увеличит шансы на полное выздоровление.
Источник
Ишемический инсульт возникает из-за закупорки или сильного сужения просвета артерии головного мозга, в результате чего нервные клетки перестают получать нужное количество кислорода и погибают.

Наш эксперт в этой сфере:
Заведующий стационаром, врач-терапевт
Позвонить врачу
Некоторые цифры и факты:
- Ишемический инсульт встречается намного чаще, чем геморрагический – в 85-87% случаев.
- Обычно он протекает легче по сравнению с геморрагическим, но все же может приводить к гибели пациента, развитию серьезных неврологических расстройств, инвалидности.
- Наиболее распространенная причина этого состояния – закупорка мозгового сосуда кровяным сгустком.
- Около 30-40% ишемических инсультов являются криптогенными, то есть их точную причину установить не удается.
- Лечение инсульта, как правило, заключается в введении препаратов, которые растворяют тромбы и не дают образоваться новым.
Симптомы расстройства кровообращения в сосудах головного мозга иногда могут быть очень слабыми, практически незаметными. При малейшем подозрении лучше сразу вызвать или проконсультироваться у врача-невролога. Ведь, чем раньше начато лечение, тем выше шансы сохранить больше нервных клеток.
Возможные последствия ишемического инсульта головного мозга
Гибель нейронов в головном мозге приводит к нарушениям нервных функций, которые могут иметь разную степень тяжести. В одних случаях восстановление происходит быстро и практически полностью, а в других человек остается инвалидом.
Могут возникать расстройства движений (слабость мышц, параличи),чувствительности, памяти, мышления, зрения, слуха, речи, утрата контроля над тазовыми органами (недержание кала, мочи).
Последствия ишемического инсульта левого полушария головного мозга, которое контролирует правую половину тела, обычно более серьезные. Закупорка сосудов в левом полушарии встречается чаще, чем в правом. Такие пациенты чаще погибают. В левой половине коры головного мозга находятся нервные центры, которые отвечают за речь.
Лечение ишемического инсульта
При ишемическом инсульте применяют препараты, которые растворяют кровяные тромбы в сосудах и не допускают образования новых. Это помогает восстановить адекватный кровоток в головном мозге. Часто врачи назначают тканевой активатор плазминогена – этот препарат должен быть введен в первые часы после того, как в головном мозге произошла катастрофа.
Для устранения состояний, которые могут привести к ишемическому инсульту, иногда прибегают к некоторым хирургическим вмешательствам:
- Эндартерэктомия. Во время операции хирург удаляет пораженную атеросклеротическими бляшками внутреннюю оболочку сонной артерии, которая кровоснабжает головной мозг.
- Ангиопластика. Это эндоваскулярное вмешательство. Хирург вводит в просвет пораженного сосуда специальный баллончик и раздувает его, чтобы восстановить нормальную проходимость. После этого в сосуд устанавливают стент – это специальная трубочка с сетчатыми стенками, которая не позволяет сосуду снова сузиться.
Восстановление после ишемического инсульта может занимать длительное время. Для того чтобы оно произошло максимально быстро и полноценно, как можно раньше должно быть начато реабилитационное лечение. С пациентом занимаются врачи ЛФК, физиотерапевты, массажисты, логопеды, психологи и другие специалисты.
Эффективное восстановительное лечение имеет не менее важное значение, чем экстренная медицинская помощь. Оно помогает восстановить нарушенные функции, а если это не представляется возможным – сделать жизнь больного максимально полноценной, помочь ему адаптироваться. Посетите врача в нашем московском центре неврологии, чтобы получить консультацию и рекомендации по дальнейшему лечению. Запишитесь на прием по телефону +7 (495) 230-00-01
Первые признаки ишемического инсульта возникают «как гром среди ясного неба». Они приходят внезапно, как правило, еще минутой ранее ничто не предвещало возникновения этого состояния. Лечение должно быть начато как можно раньше, поэтому на людях, которые в это время находятся рядом с больным, лежит большая ответственность. Они должны быстро понять, что происходит, и сразу вызвать бригаду «Скорой помощи».
При остром ишемическом мозговом инсульте общие симптомы, такие, как головная боль, тошнота и рвота, потеря сознания, судороги, встречаются не так часто и выражены не так сильно, как при геморрагическом. На первый план выступают неврологические расстройства, обусловленные гибелью нервных клеток:
- Слабость или полная утрата движений в половине тела или отдельных группах мышц (ноги, руки, лица).
- Снижение или утрата чувствительности (к прикосновениям, уколам, вибрации, высокой и низкой температуре).
- Боль, «ползание мурашек», онемение и другие неприятные ощущения.
- Расстройства со стороны органов чувств: зрения, слуха, обоняния, вкуса.
- Расстройства мышления, памяти и других познавательных навыков.
- Недержание кала, мочи, у мужчин – ослабление эрекции.
Любые признаки, указывающие на ишемический инсульт головного мозга, должны стать поводом для немедленного звонка в «Скорую помощь». Дальнейший прогноз зависит от того, как быстро больного осмотрел врач-невролог, проведено обследование, начато лечение.
Как быстро выявить симптомы ишемического инсульта у женщин и мужчин?
В англоязычных странах врачи придумали удобную и простую аббревиатуру FAST. Если прочитать её слитно, получится слово, которое переводится на русский язык как «быстро». При этом каждая буква обозначает определенный симптом:
- Face drooping – опущение лица. Попросите человека улыбнуться. Угол рта на пораженной стороне останется опущенным.
- Arm weakness – слабость в руке. Попросите поднять обе руки. Они поднимутся на заметно разную высоту, либо одна так и останется опущенной.
- Speech difficulty – затруднение речи. Произнесите фразу и попросите человека, чтобы он повторил её. У него возникнут сложности, речь будет невнятной.
- Time to call 911 – время позвонить в «Скорую помощь». Вы заметили один из этих признаков ишемического инсульта у женщины или мужчины? Не теряйте времени! Даже если вы не до конца уверены – лучше перестраховаться!
Всегда ли эти симптомы свидетельствуют об ишемическом инсульте головного мозга?
Существует такое состояние, как транзиторная ишемическая атака. Оно возникает в результате временного нарушения тока крови в небольшом сосуде, кровоснабжающем ограниченную область в головном мозге. При этом возникают признаки, как при ишемическом инсульте головного мозга, но они слабее, продолжаются менее 24-х часов, а потом проходят.
Похожими признаками могут проявляться и некоторые другие заболевания, например, инфаркт, эпилепсия, травма черепа.
В любом случае, человек, не имеющий медицинского образования, не сможет самостоятельно разобраться, чем вызваны симптомы, насколько они опасны. Ни в коем случае не нужно ждать 24 часа, пока «пройдёт само». Самое правильное решение – сразу позвонить в «неотложку».
В нашем неврологическом центре в Москве “Медицина 24/7” вы можете получить консультацию у опытного невролога. Звоните нам в любое время: +7 (495) 230-00-01.
Ишемический инсульт происходит, когда внезапно сильно нарушается приток крови к определенным областям головного мозга, в результате погибают находящиеся в них нервные клетки. Это состояние может возникать в результате разных причин.
Основной причиной ишемического инсульта является закупорка сосуда кровяным тромбом. Главный фактор риска – высокое артериальное давление.
Разновидности инсульта головного мозга, в зависимости от причин
Эмболический
Изначально кровяной сгусток образуется в другой части тела, как правило, в одной из камер сердца. Затем его фрагмент отрывается и начинает перемещаться с током крови. Постепенно он достигает настолько мелкого сосуда в головном мозге, что застревает в нем и перекрывает его просвет.
Около 15% всех ишемических инсультов, причиной которых является эмболия, возникают у людей, страдающих мерцательной аритмией.
Тромботический
Изначально кровяной тромб формируется в одном из сосудов головного мозга. Постепенно он увеличивается в размерах и нарушает ток крови. Существуют две формы этого состояния:
- Тромбоз крупного мозгового сосуда. Возникает, когда на стенке сосуда растет холестериновая бляшка, образуется тромб. Эта форма тромботического инсульта является наиболее распространенной.
- Тромбоз мелкого мозгового сосуда. Причины этого состояния изучены плохо. Известно, что оно, как правило, возникает при повышенном артериальном давлении.
Криптогенный
У 30-40% больных причину развития ишемического инсульта обнаружить так и не удается. Такую форму заболевания принято называть криптогенной.
Какие факторы повышают риски?
Причины возникновения ишемического инсульта головного мозга начинают действовать не сиюминутно и появляются не просто так. У некоторых людей имеется предрасположенность – риски выше, если у близких родственников уже возникало это состояние. Риск атеросклероза и образования кровяных тромбов повышается с возрастом. Если говорить о половых различиях, то в группе повышенного риска – мужчины.
Далеко не последнюю роль играют и привычки, образ жизни. Это факторы, о которых врачи-неврологи говорят постоянно: лишний вес, неправильное питание, низкая физическая активность, неумеренное употребление алкоголя, курение.
Риски повышены у людей, страдающих атеросклерозом, сахарным диабетом, артериальной гипертонией, аритмией. Важно держать эти заболевания под контролем. Не забывайте вовремя посещать врача, проходить обследования, принимать все лекарства, которые вам прописали.
Лучший способ узнать о своих рисках и понять, как их можно снизить – посетить невролога и пройти скрининговое обследование в неврологическом центре “Медицина 24/7” в Москве. Посетите врача в ближайшее время. Запишитесь на прием в удобное для вас время, позвонив по телефону: +7 (495) 230-00-01.
Если у человека возникли симптомы, напоминающие инсульт, важно не только быстро диагностировать это состояние, но и разобраться, чем оно обусловлено: перекрытием просвета артерии или кровоизлиянием. От этого зависит лечение.
Осмотр врача включает следующие мероприятия:
- Доктор задает родственникам больного некоторые вопросы: Какие симптомы были замечены? Когда и как они возникли? Страдает ли пациент хроническими заболеваниями? Переносил ли прежде инсульт или инфаркт? Была ли травма головы? Какие препараты принимал в последнее время?
- Затем врач измеряет артериальное давление пациента, выслушивает его грудную клетку при помощи фонендоскопа.
- Во время неврологического осмотра (проверка движений и мышечного тонуса, чувствительности, рефлексов) можно оценить локализацию и тяжесть повреждений головного мозга.
Не занимайтесь самодиагностикой. Правильно оценить симптомы и понять, что произошло с человеком, может только врач. Вы можете получить консультацию невролога в нашей клинике.
Современные методы диагностики ишемического инсульта
Врач может назначить анализы, чтобы оценить свертываемость крови, уровень сахара, холестерина. Это поможет разобраться в причинах, которые привели к катастрофе в мозговых сосудах.
Для уточнения диагноза ишемического инсульта применяют следующие инструментальные методы диагностики:
- КТ и МРТ. Эти исследования помогают обнаружить патологические процессы, которые происходят в сосудах головного мозга, отличить ишемический инсульт от геморрагического. Для того чтобы получить дополнительную информацию, перед исследованием врач может ввести в мозговые сосуды специальное контрастное вещество.
- УЗИ сонных артерий. Ультразвуковое исследование помогает выявить атеросклеротические бляшки, которые могли стать причиной ишемии головного мозга.
- ЭКГ. Во время электрокардиографии можно обнаружить аритмию, косвенно судить об образовании тромбов в полостях сердца.
- ЭХО-кардиография. Ультразвуковое исследование сердца, во время которого врач может осмотреть полости предсердий и желудочков, обнаружить тромбы.
Профилактика ишемического инсульта
К сожалению, существуют факторы, на которые вы не можете повлиять. Риск ишемического инсульта увеличивается у всех людей с возрастом, после 50-60 лет. Если у вас есть родственники, которые перенесли это состояние, ваши риски также повышены. У мужчин «мозговые удары» случаются чаще.
Но есть и другие факторы, связанные с образом жизни и общим здоровьем. Повлияв на них, можно было бы предотвратить до 80% всех случаев инсульта. Многое в ваших руках.
Соблюдайте эти меры профилактики:
- Следите за своим весом. Если у вас есть лишние килограммы – от них нужно избавиться.
- Ешьте здоровую пищу. Меньше животных жиров, больше фруктов, овощей, злаков, диетического мяса.
- Постарайтесь отказаться от курения и алкоголя.
- Вам нужны физические нагрузки. Особенно если на работе вам приходится постоянно сидеть.
- Если вы страдаете сахарным диабетом, атеросклерозом, артериальной гипертонией – вовремя посещайте врача, соблюдайте все рекомендации, не пропускайте приемы лекарств.
Для людей старшего возраста и имеющих хронические заболевания важно регулярно проходить скрининг. Это профилактическое обследование, которое помогает диагностировать разные «болячки» на ранних стадиях, оценить риск инсульта и вовремя принять меры. Пройдите обследование и получите рекомендации врача-специалиста в нашей клинике неврологии в Москве. Запишитесь на консультацию по телефону: +7 (495) 230-00-01.
Материал подготовлен врачом-терапевтом, заведующим стационаром клиники «Медицина 24/7» Тафинцевой Екатериной Анатольевной.
Источник
