Ишемический инфаркт почки причины

Инфаркт почки – это редкое нефрологическое заболевание, обусловленное эмболией артериальных сосудов органа с последующим некрозом его тканей и нарушением функциональной активности. Симптомы зависят от объема поражения, варьируются от полного отсутствия проявлений до резких болей в пояснице, гематурии, почечной недостаточности, увеличения уровня артериального давления. Диагностика производится на основании данных анамнеза, результатов анализов крови и мочи, УЗДГ сосудов почки, почечной ангиографии. Лечение преимущественно симптоматическое, также включает в себя применение антиагрегантных и антикоагулянтных средств, иногда показано хирургическое вмешательство.
Общие сведения
Инфаркт почки встречается намного реже других ишемических расстройств органов мочевыделительной системы. Данное состояние практически никогда не является изолированным нарушением, а выступает в качестве осложнений других, преимущественно сердечно-сосудистых патологий. Точные статистические данные относительно встречаемости болезни отсутствуют, поскольку определенная доля больных не обращается к специалистам из-за слабой выраженности симптомов.
Заболевание следует дифференцировать с мочекислым инфарктом почек у детей, являющимся одним из этапов адаптации мочевыделительной системы к внеутробному существованию. Из-за особенностей эпидемиологии болезней, способных осложняться инфарктом почки, патология чаще возникает у лиц старшего возраста, страдающих ожирением и обменными нарушениями.
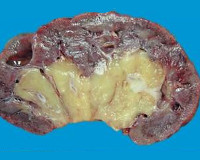
Инфаркт почки
Причины
В подавляющем большинстве случаев состояние имеет ишемический характер и вызывается эмболией магистральных почечных сосудов. Чаще всего эмбол представлен тромботическим сгустком, реже в таком качестве могут выступать фрагменты атеросклеротических бляшек, жировые массы. Картину, схожую с эмболией ветвей почечной артерии, иногда провоцируют артериовенозные фистулы или кровотечения. Таким образом, основной причиной заболевания является наличие в артериальной части большого круга кровообращения эмболов, которые могут образовываться при следующих патологиях:
- Эндокардит. Воспаление внутренней оболочки левого желудочка или предсердия часто осложняется формированием пристеночного тромба. Его фрагменты периодически попадают в большой круг кровообращения и могут закупоривать просвет артерий почек.
- Аритмии и пороки сердца. Различные нарушения сердечного ритма сопровождаются нарушениями гемодинамики внутри полостей сердца, что иногда приводит к тромбообразованию. Схожий механизм возникновения тромбов отмечается при недостаточности митрального клапана или пролапсе его створок.
- Атеросклеротическое поражение. Выраженный атеросклероз аорты или венечных артерий являются одной из наиболее частых причин инфаркта почки. Закупорка сосуда может быть обусловлена как фрагментом собственно атеросклеротической бляшки, так и тромбом, который образовался на ее поверхности. Атеросклероз почечных сосудов может приводить к расслоению их стенок, что также провоцирует закупорку просвета и острую ишемию.
- Узелковый периартериит. Данное состояние неясной этиологии в случае вовлечения в патологический процесс сосудистой сети почек может становиться причиной инфарктов.
- Медицинские манипуляции. Различные диагностические и лечебные манипуляции на органах мочевыделительной системы могут осложняться стенозом сосудов с развитием острой ишемии почечной ткани.
Косвенной причиной патологии иногда является наркотическая зависимость, связанная с частыми внутривенными вливаниями (опиоидная или эфедриновая наркомания). В случае использования нестерильного инструментария развивается специфический эндокардит с образованием многочисленных тромбов. Различные формы инфаркта почки обнаруживаются у 20-30% инъекционных наркоманов. Множественные очаги инфарктов в почечной ткани возникают и при диссеминированном внутрисосудистом свертывании крови (ДВС-синдроме).
Патогенез
Основополагающим звеном патогенеза более чем в 90% случаев инфаркта почки считается образование эмболов, которые вызывают закупорку сосудов органа. В результате нарушается снабжение участка почечной ткани кислородом и питательными веществами. По своей кислородной потребности почки уступают только нервной ткани и миокарду, из-за чего в результате ишемии довольно быстро возникают дистрофические изменения в клетках нефронов. Размер поражения зависит от калибра артериального сосуда, перекрытого эмболом – чем он больше, тем распространеннее зона инфаркта. Характерная форма зоны ишемии – клиновидная или треугольная с вершиной у ворот почки и обращенным к корковому веществу основанием. Это обусловлено особенностями распределения кровеносных сосудов в органе.
После прекращения поступления артериальной крови дистрофия клеток нефронов постепенно нарастает, сменяясь их гибелью и формированием участков некроза. Одновременно возникает раздражение юкстагломерулярного аппарата с образованием больших количеств гормона ангиотензина 2, что приводит к развитию вазоренальной гипертензии и каскаду связанных с этим нарушений (повышается риск инфаркта миокарда или инсульта). Продукты распада некротизированных тканей всасываются в системный кровоток и становятся причиной интоксикации организма, проявляющейся повышением температуры, головными болями, тошнотой. Исходом некроза становится разрастание фиброзной ткани и формирование рубца.
Симптомы инфаркта почки
Клиническая картина заболевания характеризуется различной выраженностью симптомов, которая, прежде всего, зависит от объема ишемизированной и некротизированной ткани почек. При незначительных инфарктах субъективные жалобы отсутствуют, патология выявляется случайно по измененным данным диагностических исследований. В случае более обширных поражений симптоматика становится выраженной, однако большинство проявлений неспецифичны – боль в пояснице, гематурия, уменьшение объема выделяемой мочи.
Болезненные ощущения, возникающие сначала с двух сторон, постепенно смещаются в сторону пораженной почки – двухсторонние инфаркты встречаются крайне редко. Интенсивность болевого синдрома иногда сопоставима с почечной коликой, боль устраняется только приемом сильных наркотических анальгетиков. Степень выраженности гематурии при инфаркте почки также может сильно варьироваться – от микроскопических количеств эритроцитов в моче до ее ярко алой окраски и профузного почечного кровотечения.
Иногда наблюдается реальная почечная колика, обусловленная прохождением кровяного сгустка или кусочка некротизированной ткани по мочевыводящим путям. Проявления почечной недостаточности обычно выражены слабо, особенно при сохраненной функциональной активности второй почки. При тотальном инфаркте возможно токсическое поражение парного органа, что проявляется развитием ОПН – анурией, запахом аммиака изо рта и от кожных покровов больного.
Общие симптомы заболевания сводятся к повышению температуры тела до 38 градусов, явлениям интоксикации (тошноте, рвоте, разбитому состоянию), ознобу. В некоторых случаях из-за нарушенного кровоснабжения почки возникает стимуляция юкстагломерулярного аппарата, провоцирующая рост артериального давления. Вышеперечисленные проявления обычно сочетаются с симптомами основной патологии, которая спровоцировала ишемию и инфаркт почечной ткани. Таковыми могут быть боли в области сердца, нарушения сердечного ритма, признаки циркуляторных расстройств при пороках клапанов (цианоз, повышение давления крови в малом круге кровообращения).
Осложнения
Ранним и наиболее тяжелым осложнением инфаркта почки является развитие острой почечной недостаточности. ОПН наблюдается достаточно редко, поскольку для этого необходимо наличие ряда условий – двухсторонний характер инфаркта либо наличие у больного только одной почки. При тотальной ишемии недостаточность может возникать из-за чрезмерной нагрузки на второй орган или по причине его токсического поражения. В отдаленной перспективе из-за формирования рубцов в пораженной почке снижается ее функциональная активность, что создает предпосылки для возникновения ХПН в будущем. У ряда больных после разрешения инфаркта сохраняется стойкое увеличение артериального давления, обусловленное нарушениями кровообращения в почках.
Диагностика
Определение инфаркта почки осложняется неспецифичностью симптомов, поскольку боли в пояснице, ухудшение общего состояния, гематурия характерны и для иных нефрологических заболеваний. Во многих случаях врачу-нефрологу или урологу требуется кооперация с другими медицинскими специалистами (например, с кардиологом) для уточнения диагноза. Особую важность имеет скорость определения болезни, так как от своевременности лечебных мер зависит ее исход, а при неправильном лечении повышается риск развития осложнений. В числе диагностических мероприятий выделяют следующие группы методов:
- Опрос и общий осмотр. При опросе акцентируют внимание на субъективных симптомах и жалобах больного. Имеет значение выраженность и локализация болезненных ощущений, наличие или отсутствие расстройств мочеиспускания. В анамнезе определяют наличие сердечно-сосудистых, гематологических или иных заболеваний, способных спровоцировать ишемию тканей почки.
- Лабораторные исследования. В общем анализе мочи практически всегда определяется наличие эритроцитов – от выраженной макрогематурии до микроскопических примесей крови, часто возникает протеинурия. При биохимическом исследовании мочи специфическим признаком инфаркта является увеличение уровня лактатдегидрогеназы (ЛДГ), аналогичное повышение наблюдается и в сыворотке крови. У большинства пациентов также обнаруживается незначительный лейкоцитоз, изменяются показатели коагулограммы – последняя выполняется для оценки необходимости использования антикоагулянтов.
- Инструментальные исследования. Обычно при подозрении на инфаркт почки производят ультразвуковую допплерографию (УЗДГ почечных артерий), позволяющую оценить показатели кровотока в основных сосудах органа. Еще больше информации дает селективная контрастная почечная ангиография, по результатам которой выявляется участок ишемизированной ткани, не накапливающей контраст. Как альтернативу последнему исследованию могут назначать МСКТ или МРТ с контрастом и последующим 3Д-моделированием почечной сосудистой сети.
- Эндоскопические исследования. Цистография при данном заболевании производится с целью дифференциальной диагностики. С помощью этого метода исключается вероятность кровотечения из мочевого пузыря (наблюдаемого при опухолях, травмах), уточняется односторонний характер поражения.
Дифференциальную диагностику инфаркта почки проводят с опухолевыми поражениями мочевыводящих путей (чашечно-лоханочной системы, мочеточников, мочевого пузыря и уретры) и кровотечениями из них. Иногда проявления заболевания создают ложную клиническую картину гломерулонефрита – он исключается при подтверждении одностороннего характера процесса и наличии ишемизированного участка тканей. При помощи дополнительных исследований инфаркт почки дифференцируют с почечной коликой при мочекаменной болезни и расслоением стенки брюшной аорты.
Лечение инфаркта почки
Основные цели терапии данного заболевания изменяются в зависимости от этапа патологического процесса. На начальных этапах первоочередной задачей является восстановление адекватного кровотока в органах выделения, что позволяет минимизировать негативные последствия ишемии. В дальнейшем на первый план выступает устранение кровотечения (макрогематурии), явлений общей интоксикации и сохранение функциональности оставшейся части органа. Зачастую для этих целей используют препараты с противоположным действием (например, антикоагулянты и гемостатики), поэтому от специалиста требуется особая осторожность при их назначении. Консервативная терапия инфаркта сводится к использованию следующих лекарственных средств:
- Обезболивающие препараты. Боли могут быть очень интенсивными, в ряде случаев болевой синдром устраняется только мощными наркотическими анальгетиками – морфином, фентанилом и другими.
- Тромболитические средства. К ним относят стрептокиназу и другие препараты данной группы, цель их применения – устранение тромба в сосуде, восстановления адекватного кровотока. Медикаменты используются только на первых этапах заболевания, до развития выраженной гематурии. После начала выделения крови с мочой назначение этих средств строго запрещено.
- Гемостатические препараты. Применяются при выраженной гематурии и профузном почечном кровотечении. Основным лекарственным средством данной группы является этамзилат натрия, введение которого позволяет минимизировать кровопотерю и улучшить прогноз заболевания.
- Антикоагулянты. На любом этапе патологии рекомендуется принимать меры по нормализации работы свертывающей системы крови, с этой целью назначаются антикоагулянты прямого действия (например, гепарин). Схема, дозировки и длительность применения строго индивидуальны, определяются после изучения коагулограммы больного.
- Антиагрегантные средства. Антиагреганты (например, ацетилсалициловая кислота) редко используются в остром периоде заболевания. Их назначают через 1-2 недели после исчезновения гематурии для снижения риска рецидива и отдаленных осложнений. Дозировка и длительность курса лечения определяется с учетом функциональной активности выделительной системы.
В тяжелых случаях (например, тотальный инфаркт почки) проводят хирургическое лечение, которое на начальных стадиях болезни сводится к восстановлению проходимости магистральных артерий и почечного кровотока. При поздней диагностике и развитии некротических изменений в почке по показаниям осуществляют оперативное удаление зоны инфаркта вплоть до нефрэктомии (при наличии у больного второго здорового органа). В числе вспомогательных лечебных мероприятий используют гемодиализ (при почечной недостаточности), назначают диуретические, гипотензивные и другие средства по показаниям.
Прогноз и профилактика
Прогноз инфаркта почки определяется объемом пораженных тканей – обычно страдает относительно небольшой фрагмент органа, после рубцевания это слабо отражается на работе выделительной системы. При ишемии значительной области органа возможно развитие острой или хронической почечной недостаточности, кровотечения и прочих жизнеугрожающих состояний. Существует риск рецидива, особенно при сохранении провоцирующего фактора (эндокардитов, пороков сердца, атеросклероза магистральных сосудов).
Поскольку заболевание часто является осложнением болезней сердечно-сосудистой системы, его профилактика заключается в правильном лечении основной патологии – использовании антиагрегантных средств, антибиотиков при эндокардитах, антихолестеринемических средств в случае атеросклероза.
Источник
Содержание статьи:

Лечение инфаркта почки подразумевает госпитализацию
Инфаркт почки развивается на фоне эмболии (закупорки) ренальных сосудов, что инициирует некротизацию тканей и утрату функциональных способностей органа. Резкое прерывание почечного кровотока и отсутствие адекватного коллатерального кровоснабжения – основные причины патологии. Клинические проявления вариативны и коррелируют со степенью выраженности процесса: от полного отсутствия жалоб до острых болей в животе и поясничной области на стороне поражения, тошноты и рвоты, макрогематурии, повышения кровяного давления и прогрессирования почечной недостаточности. Диагноз устанавливают на основании данных, полученных с помощью оценки анамнеза, анализов крови и мочи, биохимии, ультразвукового исследования почек с допплерографией (УЗДГ), ренальной ангиографии, МРТ, КТ. Лечение включает антиагрегатные и антикоагулянтные препараты, иногда выполняют оперативные вмешательства, направленные на нормализацию кровообращения и купирование явлений ишемии.
Инфаркт почки – нефрологическая патология, регистрируется редко и в большинстве наблюдений является осложнением какого-либо сердечно-сосудистого заболевания. Статистические данные противоречивы, поскольку в 25% из-за отсутствия выраженных проявлений пациенты не обращаются за медицинской помощью, а имеющиеся симптомы напоминают таковые при остром пиелонефрите, нефролитиазе, опухоли и пр. Результаты аутопсий показывают, что заболеваемость составляет от 0,5 до 1,5%. Почечный инфаркт может охватывать всю почку или небольшие участки коркового или мозгового слоя. Некротизации почечной ткани в результате острой ишемии более подвержены возрастные больные, страдающие обменными нарушениями, сердечно-сосудистыми заболеваниями, имеющие вредные привычки (курение) и лишний вес.
Причины инфаркта почки
Инфаркт почки в большинстве наблюдений является осложнением какого-либо сердечно-сосудистого заболевания
Основными причинами, приводящими к инфаркту почки, рассматривают эмболию магистральных почечных сосудов и тромбоз. К патологиям, которые сопровождаются эмболообразованием, относят:
• Эндокардит. Воспалительный процесс во внутренней оболочке левого желудочка либо предсердия сопровождается синтезированием тромботической массы, фрагменты ее могут попадать в большой круг кровообращения с закупоркой просвета ренальных артерий.
• Нарушения сердечного ритма и пороки сердца. Мерцательная аритмия вызывает нарушение гемодинамики, что осложняется тромбообразованием. Аналогичные сосудистые изменения встречаются также и при недостаточности митрального клапана, пролапсе створок.
• Атеросклеротическую болезнь. Массивный атеросклероз крупного сосуда – аорты или венечных артерий рассматривают в качестве наиболее распространенной причины ренального инфаркта. Атеросклеротическое поражение сосудов почки при прогрессировании заболевания осложняется расслоением стенок, что изменяет диаметр просвета и приводит к острой ишемии.
• Узелковый периартериит. Этиология данного патологического процесса изучена недостаточно, но известно, что нарушения в сосудистой сети почки могут стать причиной инфаркта.
• Врачебные манипуляции. Во время диагностических процедур или операций на органах системы мочевыделения иногда происходит травматизация с последующим стенозированием сосудов, что инициирует ишемию почечной ткани. Подобные изменения регистрируют у лиц, употребляющих инъекционные формы наркотических препаратов (опиоиды, эфедрин). При несоблюдении правил асептики и антисептики и использовании нестерильного инструментария может развиться эндокардит, для которого типично многочисленное тромбообразование.
• ДВС-синдром (диссеминированное внутрисосудистое свертывание крови) затрагивает и почечные артерии. При выраженном процессе выявляют множественные очаги некроза в почечной паренхиме.
Тромбоз почечной артерии может произойти на фоне:
• Атеросклероза и фибромышечной дисплазии. При атеросклерозе поражаются артерии на фоне нарушения липидного и белкового обмена, типично отложение холестерина и фракций липопротеидов в просвете сосудистой стенки. Фибромышечная дисплазия характеризуется неатеросклеротическими невоспалительными изменениями артерий с формированием стеноза, окклюзии или аневризмы.
• Травмы. Посттравматические повреждения почечных артерий составляют от 1% до 4% всех непроникающих травм живота. Классически травма почки является следствием падения с большой высоты при вертикальной посадке при ударе. Это приводит к растяжению почечных артерий, поскольку почки продолжают опускаться после остановки остальной части тела. Последующее растяжение и откат почечных артерий могут привести к острому тромбозу, который чаще двусторонний. Прямая тупая травма поясницы или боковых областей, связанная с автомобильными авариями, уличными драками и спортивными травмами, также может привести к тромбозу почечной артерии.
• Установки эндоваскулярных стентов, пересадки почки.
• Гиперкоагуляционных расстройств. Нарушения свертывания крови – дефицит белка C или S, антитромбина III, повышение уровня фактора VIII и лейденские мутации фактора V могут предрасполагать к тромбозу почечных артерий и инфаркту в дополнение к их ассоциации с тромбозом почечной вены. Гиповолемия, полицитемия и использование оральных контрацептивов увеличивают риск тромбообразования при наличии этих основных расстройств.
• Антифосфолипидного синдрома. Синдром антифосфолипидных антител связан как с артериальными, так и с венозными тромботическими явлениями и может включать почечное кровообращение на любом уровне. У пациентов моложе 50 лет АФС является причиной 15-20% всех глубоких венозных тромбозов и 30% от инсультов.
• Злокачественного новообразования почки. По данным исследований, инвазию рака почки в просвет почечной вены регистрируют в 25-30% случаев. Тромбоз почечной вены также выявляют при нефротическом синдроме.
Патогенез
Основное звено патогенеза – закупорка сосудов, питающих почку (чаще – артерии с развитием ишемического инфаркта). Недостаток кислорода и питательных веществ вызывают дистрофические изменения. Нефроны – структурные единицы органа мочевыделения – отмирают, что приводит к зонам некроза. Чем больше калибр пораженного сосуда, тем серьезнее последствия. Ангиотензин 2 начинает вырабатываться в усиленном режиме, что вызывает стойкую нефрогенную гипертензию. Следствием повышения артериального давления могут развиться инфаркт миокарда или инсульт. Продукты распада из зон некротизации поступают в системный кровоток и вызывают интоксикацию. При относительно сохраненном кровообращении почки формируется рубец, но если коллатеральные сосуды не взяли на себя функции питания, а катастрофа произошла в почечной артерии или вене, может наступить гибель всего органа.
Симптомы инфаркта почки

Внезапная боль в поясничной области у пациента с предрасполагающими патологиями к инфаркту почки – повод для обращения за медицинской помощью
Наиболее распространенные клинические проявления включают боль в пояснице, боку или животе, сопровождаемые тошнотой и рвотой. Иногда в моче невооруженным взглядом различима кровь, реже встречается профузное почечное кровотечение, более характерное для геморрагического инфаркта. При закупорке сгустком или некротизированной массой мочеточника развивается классическая почечная колика: болевой синдром возможно купировать приемом наркотических анальгетиков.
Повышение температуры отмечают у 30% пациентов. До четверти случаев инфаркта почки протекают бессимптомно и выявляются при проведении исследований. Артериальная гипертензия может возникать вследствие внезапного выброса ренина из пораженного сегмента. Когда происходит двусторонняя окклюзия обеих почечных артерий или инфаркт единственной функционирующей почки, у пациента появляется олигурия или анурия, что является признаком острой почечной недостаточности.
Вышеописанные жалобы сочетаются с симптомами основного заболевания, например, перебоями в работе сердца, загрудинной болью, цианозом.
Диагностика инфаркта почки

Во время беседы с пациентом врач выясняет заболевания, способные вызвать ишемию почки
Диагностика основана на оценке анамнеза, лабораторных данных и результатов визуализационных способов обследования.
Лабораторные данные
В общем анализе крови обнаруживают лейкоцитоз, в моче – большое количество эритроцитов и белка. Повреждение тканей приводит к повышению уровня сывороточных ферментов, чаще всего лактатдегидрогеназы, но трансаминазы, креатинкиназа и щелочная фосфатаза также могут превышать норму. О почечной недостаточности свидетельствует азотемия.
Исследования визуализации
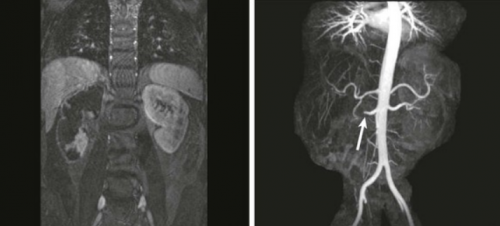
Визуализация участка ишемизированной ткани – признак инфаркта почки. МРТ с контрастированием гадолинием и магнитно-резонансная ангиография демонстрируют почти тотальный инфаркт правой почки с сохранением части нижнего полюса. Стрелка указывает на отсечение правой почечной артерии за счет тромбоза или эмболии
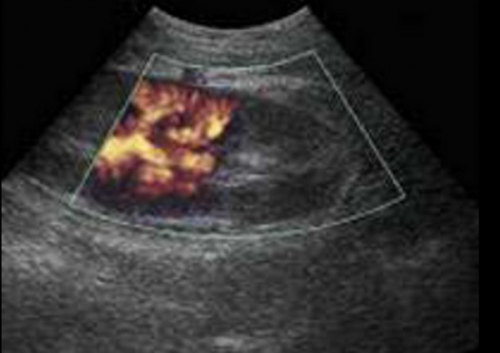
УЗДГ: отсутствие кровотока в левом полюсе органа
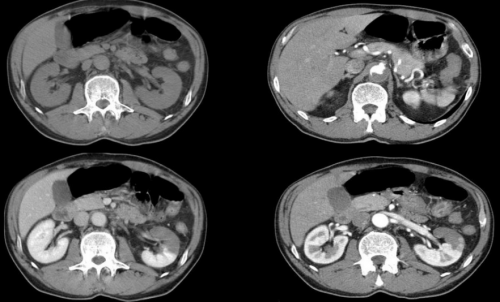
КТ6 инфаркт левой почки
Поскольку симптомы инфаркта почки являются общими для ряда патологических состояний, для постановки диагноза требуется расширенное обследование. Оценка пациента подразумевает исключение/подтверждение явного инфаркта почки и определение жизнеспособности паренхимы. Это может быть достигнуто с помощью:
• артериографии;
• компьютерной ангиографии (CTA);
• компьютерной томографии с контрастным усилением (CT);
• магнитно-резонансной ангиографии (MRA) с введением гадолиния;
• радиоизотопной сцинтиграфии.
Диагностический подход сложен в условиях снижения почечной функции из-за нефротоксичности радиоконтрастного красителя. Использование гадолиния при магнитно-резонансной томографии противопоказано, если скорость клубочковой фильтрации (СКФ) ниже 30 мл / мин из-за риска нефрогенного системного фиброза.
УЗИ почек с допплерографией показывает зону повышенной эхогенности с отсутствием кровотока и является первоначальным способом обследования.
Дифференциальный диагноз проводят с:
• нефролитиазом;
• расслоением стенки брюшной аорты;
• новообразованиями органов мочевыделения (рак ЧЛС, мочеточника, мочевого пузыря, уретры);
• гломерулонефритом.
Лечение
Терапию пациента с инфарктом почки проводят одновременно нефролог, кардиолог, сосудистый хирург
Тактика ведения включает оценку рисков в сравнении с потенциальными выгодами от реваскуляризации: обязательно смотрят состояние контрлатеральной почки и общую остаточную функцию органов мочевыделения. Размер и базовая функция поврежденной почки перед тромбоэмболическим осложнением влияют на пользу от восстановления проходимости сосуда. Если ишемия существовала длительно, успешность операции под вопросом. Необходимо учитывать риск нарушения сердечной деятельности от анестезии и хирургической тромбэктомии или шунтирования. Операцию откладывают до тех пор, пока состояние пациента не восстановится после инсульта, острого повреждения почек, декомпенсированной застойной сердечной недостаточности, инфаркта миокарда и неконтролируемой гипертензии. Реваскуляризация почечной артерии может быть достигнута эндоваскулярным тромболизисом, ангиопластикой и стентированием или хирургическим подходом. Вмешательства успешны в восстановлении почечной функции даже у пациентов с диализ-зависимой почечной недостаточностью, вызванной окклюзионным реноваскулярным заболеванием. Чрескожная тромболитическая терапия и ангиопластика почечной артерии восстанавливают перфузию и функциональную способность органа.
В случае ренального инфаркта следует искать генез нарушения кровообращения, чтобы определить, является ли он эмболическим или тромботическим. Лечение самого инфаркта чаще консервативное, в зависимости от клинической ситуации включает назначение:
• обезболиваюших препаратов;
• гипотензивных средств;
• тромболитиков (при условии отсутствия гематурии);
• гемостатиков;
• антикоагулянтов и антиагрегантов.
Цели лечения связаны с этапом патологии. Первоначальная задача – попытка восстановления кровотока, в последующем – купирование гематурии, борьба с интоксикацией и сохранение функциональных возможностей почки. Некоторые лекарства обладают противоположными свойствами (например – антикоагулянты и гемостатические средства), поэтому необходима определенная осторожность в назначении и постоянный контроль коагулограммы.
Если окклюзия почечной артерии вызвана тромбозом, связанным с гиперкоагуляционным состоянием, или эмболией из центрального источника, показана системная антикоагуляционная терапия. Когда эмболия приводит к инфаркту почки или окклюзии почечной артерии, поиск первопричины включает оценку мерцательной аритмии, болезней сердца, предсердий и поражения клапанов. За исключением случаев септической эмболии, антикоагуляция показана для предотвращения рецидивов.
Травматическая окклюзия почечных сосудов приводит к инфаркту почек в течение 3-6 часов. Попытки восстановления адекватного кровоснабжения в этих обстоятельствах часто оказываются безуспешными, если только диагноз не ставится сразу после поступления пациента, и клинически возможна неотложная операция по реваскуляризации почки.
Тромбоз атеросклеротических ренальных артерий в большинстве наблюдений приводит к выраженной ишемии, но не к инфаркту почки, что делает возможным выполнение хирургической и – иногда чрескожной эндоваскулярной реваскуляризации для восстановления функциональной способности.
Тотальный инфаркт почки, профузное кровотечение, не поддающееся медикаментозной терапии, – показания к нефрэктомии.
Автор
Виктория Мишина
Дата публикации
09.03.2020
Источник
