Инфарктом скорая помощь на дому
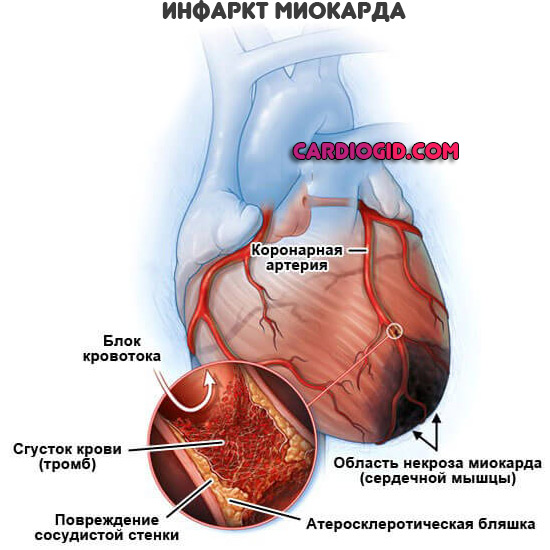
Острое нарушение питания сердечной мышцы — распространенный патологический процесс.
Согласно статистическим данным, именно некроз считается основной причиной смерти пациентов. Контингент больных — лица за 50, мужского пола. Независимо от характера профессиональной деятельности. Также лица с хроническими заболеваниями сердца, сосудов любого возраста.
Инфаркт миокарда приводит к смерти в 40-50% случаев, бывает больше. Дынные различны. Примерно 30% больных погибает еще до приезда скорой помощи.
Причин тому несколько:
- Во-первых, сам по себе процесс протекает стремительно. В течение считанных минут возможно развитие массивного отмирания клеток. Сократительная способность падает, все органы и системы испытывают голодание.
- Во-вторых. Мало кто имеет достаточные знания о методах неотложной помощи. Низкая медицинская культура присуща в основном постсоветскому пространству, хотя это и не исключительная проблема одного региона.
Качественное восстановление возможно под контролем специалиста. На догоспитальном этапе человек должен приложить усилия для оказания первой помощи, сохранения жизни себе или другому. Что нужно делать при ИМ?
Как отличить инфаркт от стенокардии
Проблема актуальна даже для докторов-кардиологов. Самостоятельно провести дифференциальную диагностику невозможно. Определяются оба процесса только примерно.
Специфические признаки некроза кардиальных структур:
- Острая боль. Дискомфорт крайне интенсивный. Отдает в лопатку, спину вообще, шею, челюсть, предплечье, двигается вплоть до кисти. Сила столь велика, что пациент может потерять сознание.
Есть и более коварный вариант. Когда дискомфорт средний или слабый, но навязчивый, продолжается свыше получаса. Нужно запомнить: при стенокардии боли всегда выраженные, но не невыносимые, длятся до 30 минут максимум.
В любом случае первым действием при обнаружении стойкой сердечной боли должен стать вызов скорой помощи. Своими силами отграничить состояния не получится.
- Действие Нитроглицерина есть. Но на фоне инфаркта миокарда оно неполное, частичное. Дискомфорт стихает, но не проходит. Приступ коронарной недостаточности лучше реагирует на препараты, потому возможна стабильная коррекция состояния пациента. Нужно внимательно прислушаться к самочувствию.
- Выраженная аритмия. Встречается чаще при некрозе сердечной мышцы. Сопровождается типичными нарушениями: замирание в грудной клетке, переворачивание, завязывание узлом, пропускание ударов. Это неспецифические моменты, потому сказать точно, что стало причиной невозможно.
- Обморочные состояния. На фоне инфаркта встречаются также чаще.
- Выраженная одышка. Невозможность набрать воздуха, проблемы с естественным процессом. Нарастает паника, чувство страха.
- Повышенная потливость. Почти не встречается при приступе. На фоне некроза много чаще. Говорит о резком падении артериального давления и ослаблении сердечной деятельности.
- Скорость прогрессирования. Инфаркт протекает агрессивнее, быстрее приводит к нарушениям самочувствия. У представительниц слабого пола развивается постепенно, чем отличается от приступа коронарной недостаточности. У пациенток выявление патологии проходит проще.
В целом же отграничить инфаркт от стенокардии без специальных методов нельзя. Да и большого значения на догоспитальном этапе подобная дифференциация не имеет.
Примерно в 15% случаев неотложное состояние вообще не дает каких-либо симптомов. В группе повышенного риска становления «немого» инфаркта — лица старше 50 лет, больные сахарным диабетом и артериальной гипертензией.

Первая помощь самому себе
Алгоритм действий при подозрениях на некроз кардиальных структур:
- Вызов скорой. Собственное состояние описать четко, кратко и по существу. Приукрашивать не нужно, скрывать что-либо тем более.
Бригады и России и странах СНГ загружены под завязку, врачей и даже фельдшеров не хватает, потому диспетчеры вынужденно ранжируют ситуации по приоритетности. Первыми как раз идут сердечники и дети.
Если не дать понять всю серьезность положения, есть риск, что придется ждать «скорую помощь» в течение нескольких часов. Инфаркт не терпит таких промедлений.
- Открыть форточку или окно. Острый некроз кардиальных структур приводит к невозможности адекватного газообмена.
Легочная артерия и сосуды малого круга стенозируются (сужаются), возникает гипоксия всех тканей организма из-за падения сократительной способности миокарда.
Если в атмосферном воздухе недостаточно кислорода, ситуация будет усугубляться. Ишемия мозга и дальнейшее прогрессирование инфаркта, наиболее вероятные моменты.
- Принять таблетку Нитроглицерина,но только с санкции врача. Препарат и его аналоги частично помогает облегчению болевого синдрома.
Принимать Валидол, Корвалол и фармацевтические средства на основе фенобарбитала не рекомендуется в качестве основных. Они не дадут выраженного эффекта. Не всегда и органические нитраты действуют нужным образом.
Обширный инфаркт — противопоказание к приему Нитроглицирина. Возможно стремительное развитие аритмических нарушений. Если указаний врача нет, то лучшим решением станет не принимать ничего до приезда специалистов.
- Занять удобное положение. Горизонтальная ориентация сопряжена с нарушением нормального дыхания. Может возникнуть асфиксия и прочие проблемы. При потере сознания — рвота. Потому лучше найти устойчивое положение сидя. Всегда учитывается возможность обморока.
- Снять давящую, тугую одежду. Особенно рубашку с воротником, футболку и т.д. Компрессия каротидного синуса, локализованного в области шеи, приведет к рефлекторному падению частоты сердечных сокращений. На фоне текущего инфаркта это почти гарантированная смерть.
- Успокоиться. Неотложное состояние сопряжено с развитием выраженной тревоги, страха. Это так называемая паническая атака. В такие моменты возникают навязчивые мысли, психическое, моторное возбуждение.
Вызывать скорую помощь нужно при любых подозрениях. Признаки инфаркта у женщин описаны здесь, а у мужчин — тут. Ложная скромность стоит жизни. В домашних условиях ни инфаркт, ни стенокардия не лечатся.
Помощь другому человеку
Намного сложнее обстоит дело с первичными мероприятиями для стороннего пациента. Если пострадавший жалуется на сильные боли в груди, нужно немедленно вызывать скорую медицинскую помощь. Рассказать о состоянии, предположить развитие некроза сердечной мышцы.
Далее:
- Помочь усадить человека. Укладывать не рекомендуется по уже названным причинам. Асфиксия на фоне отека легких и/или рвота. Возможен летальный исход до приезда специалистов. Причем вне кардиальных причин.
- Дать Нитроглицерин при незначительной по интенсивности боли. Вообще же от применения средств лучше воздержаться, если не было четкого указания лечащего специалиста по кардиологии. Допустимая дозировка при назначении доктора — 1 таблетка. Возможно дополнительное применение аспирина, опять же по показаниям.
- Открыть форточку, окно. Если пациент находится дома или в помещении. Переместить больного в тепло, когда состояние развилось в зимнее время года. Летом необходимости нет. Но под человека подложить ткань или одежду, чтобы не было прямого контакта с холодной землей, асфальтом.
- Успокоить человека. Не давать интенсивно двигаться. Физические действия сказываются на частоте сердечных сокращений. Избыточная стимуляция кардиальных структур приводит к большему усугублению ишемического процесса.
- При наличии возможности — измерить частоту сердечных сокращений.
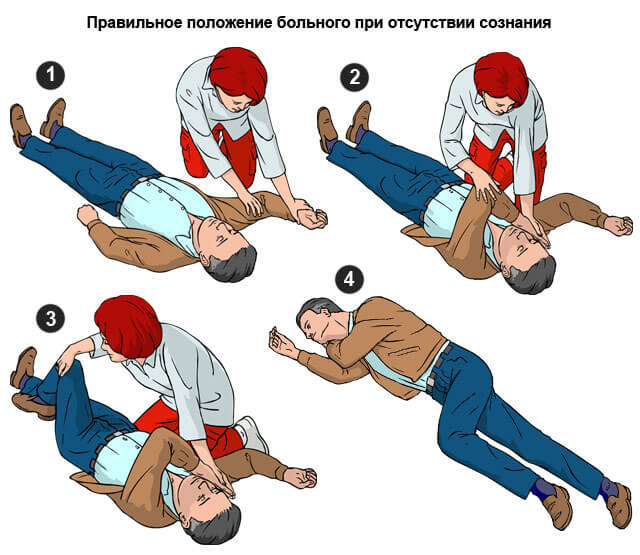
Если пациент без сознания
Алгоритм несколько иной:
- Перенести человека в безопасное место. Например, когда больной находится близко к дороге, трассе.
- Окликнуть, осторожно потрясти за плечо. Попытаться таким образом вывести из синкопального состояния.
- Проверить пульс. На фоне текущего инфаркта колебания сосудов в области запястий, шеи будут минимальны.
- Оценить характер дыхания, его наличие. Нужно наклониться и послушать.
- Освободить язык. В обморочном состоянии он может запасть в горло и перекрыть дыхательные пути.
- Голову осторожно поворачивают на бок. На случай начала рвоты, чтобы пищевые массы и желудочное содержимое не спровоцировало аспирацию и смерть от асфиксии.
При остановке сердца
Рекомендуется провести прямой массаж.
Раскрытые ладони складывают, помещают друг на друга. Руки кладут на грудную клетку, по центру, в области впадины. Ритмично давить со скоростью 100-120 движений в минуту.
Сила должна быть достаточной для смещения грудной клетки на 5 см вглубь.
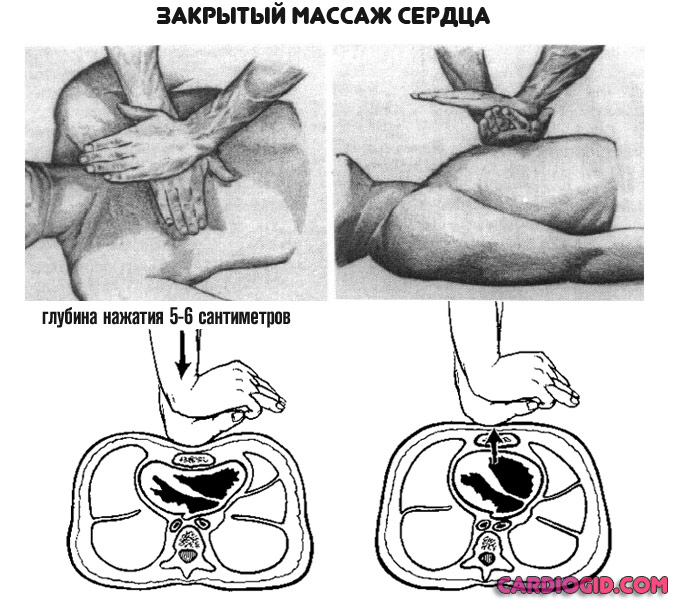
Клинические рекомендации оказания первой помощи говорят о том, что перелом ребер — не основание для прекращения массажа.
Искусственное дыхание лучше не делать. Без отработанного навыка толку от метода не будет, ценное время же потеряется.
Сам по себе массаж физически изнурительный процесс. Каждые 2-3 минуты рекомендуется меняться с окружающими. Получить полезный опыт можно после прохождения соответствующих курсов.
По прибытии бригады реанимационные мероприятия прекращаются. Нужно сообщать медицинскому персоналу данные о состоянии, также, если проводились изменений артериального давления, ЧСС — жизненно важные показатели.
На первичные диагностические мероприятия — оценку сердечной деятельности, дыхания, должно уйти не более 2-3 минут.
Больше не рекомендуется, риски слишком высоки, время уходит. При необходимости возможно сопровождение человека в приемное отделение. Особенно, если это пожилой родственник или психический больной. Вопрос решается в индивидуальном порядке.
Чего делать категорически нельзя
Запрещены следующие действия:
- Заниматься физической активностью. В некоторых случаях инфаркт миокарда проявляет себя брадикардией. Частота сердечной деятельности уменьшается.
Особо инициативные люди начинают приседать, отжиматься. Этого делать категорически нельзя. ЧСС возрастет за счет рефлекторной стимуляции кардиальной активности, но какой ценой?
Сократительная способность миокарда падает, кровоток ослабевает. От повышенной частоты сокращений ситуация станет только хуже. Риск смерти резко возрастет.
- Принимать препараты. Вопрос вероятного экстренного состояния и методов самопомощи обсуждается с кардиологом. Если он разрешает принимать Нитроглицерин — пить его допустимо. В остальных случаях состояние может ухудшиться. То же касается Аспирина и прочих медикаментов.
- Умываться холодной водой. Низкотемпературное воздействие на ткани лица приведет к рефлекторному сужению сосудов. В том числе коронарных. Это естественный ответ организма на интенсивный раздражитель. Питание кардиальных структур ослабнет. Стоит ли говорить, как среагирует сердца на такой процесс? Умываться нельзя и горячей, и даже теплой водой.
- Паниковать, нервничать. Негативный эмоциональный фон приведет к выбросу большого количества кортизола, адреналина и прочих гормонов стресса. В том числе ангиотензина, ренина. Они приведут к стенозу (сужению) сосудов, коронарных артерий. Питание сердца и тканей тела ослабнет. Это повысит вероятность смерти или, как минимум, ускорит прогрессирования инфаркта миокарда.
- Принимать пищу. Есть нельзя потому как вероятно развитие рвоты. При потере сознания возникает рефлекторный процесс. Подобный ответ тела — результат ишемии головного мозга. Возможна аспирация желудочным содержимым и смерть от асфиксии.
- Пытаться справиться самостоятельно. Скорую вызывать необходимо. Это аксиома. При условии, что пациент еще планирует жить. Потому как без госпитализации шансы стремятся к нулю.
- Если пострадал кто-то другой — не стоит трясти человека. Пытаться привести его в чувства, бить по щекам. Такие методы хороши для кинематографа, но строго противопоказаны в реальной жизни. Возможны травмы шейного отдела позвоночника, развитие рвоты, прочие опасные ситуации.
При наличии машины больного перевозят в стационар своими силами. Это целесообразно только, если учреждение находится недалеко или же есть шансы на быструю транспортировку.
Что делают медики в первый момент
Неотложная помощь при инфаркте миокарда — не способ лечения, но путь к поддержанию минимально возможной жизнедеятельности, затормаживания процесса.
Первое, что делают фельдшеры или врачи — оценивают объективное состояние человека. Порой доходит до абсурда, и они пытаются выяснить самочувствие у лиц без сознания, но это скорее исключение из правил.
Измеряется артериальное давление, частота сердечных сокращений. Аускультация предоставляет информацию о шумах в грудной клетке.
Задача номер один для докторов — частично стабилизировать состояние пациента и довезти его до стационара. Затем человека помещают в реанимацию.
Меры по воздействию консервативные. Применяют следующие препараты:
- Эпинефрин, Адреналин. Они искусственно стимулируют сердечную деятельность. Особенно актуальны при критическом падении артериального давления и существенно брадикардии менее 50 ударов в минуту. В остальных случаях применение категорически противопоказано. Возможно усугубление течения патологического процесса.
- Спазмолитики. Снимают избыточную скованность мышц, частично восстанавливают кровоток, устраняют болевые ощущения.
- Бета-блокаторы. Для выравнивания сердечного ритма. Конкретные наименования определяются специалистами. Если больного сопровождает родственник, стоит сообщить о наличии заболеваний кардиального, сосудистого профиля и рассказать о схеме назначенной терапии. Это поможет сориентироваться.
- Антагонисты кальция. Для обеспечения нормальной сократимости миокарда.
- Ненаркотические и наркотические, опиоидные обезболивающие. Анальгетики применяются, если пациент находится в сознании для облегчения состояния. Поскольку оно крайне мучительно переносится человеком.
- Нитроглицерин. Только при отсутствии противопоказаний. Обычно назначается на догоспитальном этапе самими специалистами бригады скорой помощи.
Внимание:
Запрещено применять сердечные гликозиды, антиаритмические медикаменты. Они спровоцируют остановку сердца и смерть. Вероятность осложнений высока, потому требуются приличный опыт и квалификация.
Первая помощь при инфаркте миокарда обеспечивает хороший прогноз течения и исхода патологического процесса. В отсутствии возможности грамотной поддержки шансы на выживание резко падают.
Прохождение специализированных курсов — хорошая инвестиция в будущее. В том числе на случай развития неотложного состояния у самого человека или его близких.
Источник
Уважаемые клиенты!
В клиниках ЕМС введен усиленный режим дезинфекции для вашей безопасности.
Тесты на COVID-19 и антитела в клинике и на дому. Сертификат об отсутствии COVID-19.
Компьютерная томография легких
Эффективная программа реабилитации для переболевших COVID-19.
Обратите внимание: приостановлены посещения пациентов в стационаре.
Во многих случаях от того, насколько оперативно и профессионально оказывается пациенту скорая медицинская помощь, зависит жизнь и здоровье человека. В экстренных ситуациях, когда нет времени искать клинику и врача для оказания помощи, когда жизни человека угрожает опасность, Скорая медицинская помощь — единственное верное решение. Вам только нужно набрать номер. В неотложных случаях, когда вашей жизни ничего не угрожает, вы всегда можете обратиться к нам,и мы сделаем все возможное, чтобы семейный врач приехал в самые короткие сроки и оказал полный комплекс лечебно-диагностических мероприятий и обеспечил выздоровление пациента.
Круглосуточная Скорая помощь EMC Ambulance — это профессиональный подход и отлаженные механизмы взаимодействия между всеми участниками процесса. Все специалисты, выезжающие на вызов к пациенту в Москву или Московскую область, имеют соответствующую квалификацию и многолетний опыт работы в экстренной медицине. Мы прекрасно осознаем, что на нас лежит ответственность за здоровье, а иногда и жизнь наших пациентов.
Врачи Скорой помощи обладают всеми необходимыми знаниями и навыками для решения самых сложных проблем со здоровьем. Команда специалистов оперативно принимает решение о необходимом объеме медицинской помощи и оказывает ее на месте с применением необходимого диагностического оборудования и медикаментов.
Наши врачи скорой помощи при необходимости проведут:
экспресс-диагностику,
анализ крови на сахар (глюкометрия),
анализ мочи (экспресс-исследование),
сделают электрокардиограмму (ЭКГ),
исследуют кровь на маркеры острого инфаркта миокарда,
при необходимости проведут экстренную медикаментозную терапию.
В рамках оказания скорой медицинской помощи возможна транспортировка пациента на реанимобиле, самолетами и вертолетами санитарной авиации, организация госпитализации в стационар EMC, а также неотложная помощь детям, в том числе новорожденным.
В каких случаях вызывать скорую помощь
вы подозреваете, что жизни человека что-то угрожает;
вы нашли человека без сознания;
у пациента внезапно появились какие-либо нарушения дыхания;
человек упал в обморок, почувствовал резкую слабость и не может двигаться;
появились психические расстройства, сопровождающиеся действиями пациента, представляющими непосредственную опасность для него или других лиц;
присутствует выраженный болевой синдром;
вы отмечаете внезапные нарушения функции какого-либо органа или системы органов;
была получена любая травма;
возникло внезапное кровотечение;
у женщины начинаются роды.
Все автомобили Скорой помощи EMC оборудованы всем необходимым для качественной и комфортной перевозки пациентов, включая больных в очень тяжелом состоянии. В штате EMC Ambulance бригады реанимации, врачи-педиатры и опытнейшие врачи скорой медицинской помощи, которые оказывают высококвалифицированную помощь в экстренных ситуациях.
Источник
Оглавление
- Преимущества платной скорой помощи
- Особенности работы платной скорой медицинской помощи
- Детская платная скорая помощь (оказание скорой помощи новорожденным малышам, скорая помощь ребенку старше 1 месяца)
- Типы бригад скорой помощи
- Преимущества проведения процедуры в МЕДСИ
Скорая помощь – доступная медицинская поддержка в экстренных случаях:
- Потеря сознания
- Угрожающие жизни травмы, ожоги
- ДТП, производственный травматизм
- Отравления
- Острые боли в области сердца, живота
- Острое нарушение дыхания
- Судороги
- Кровотечения
- Преждевременные роды
- Ухудшение состояния при имеющихся заболеваниях
- Тяжелое течение заболевания у ребенка
В этих случаях от скорости оказания помощи, технического оснащения и профессионализма бригады зависит жизнь больного.
Преимущества платной скорой помощи
- Выезд бригады в любое время суток в любое место в максимально короткий срок, отправка в область
- Команда частной скорой помощи состоит не только из фельдшера и медсестры – на вызов приезжает профильный врач (терапевт, педиатр, кардиолог, гинеколог и т. д.)
- Наличие реанимационных и других профильных бригад
- Набор портативных устройств, позволяющих провести экспресс-диагностику на дому, снять ЭКГ, выполнить УЗИ
- Широкий спектр препаратов, лечебных манипуляций (инъекционная, инфузионная терапия, катетеризация, зондирование и т. д.)
- Комплектация машин позволяет транспортировать больных в любом состоянии: пациент начинает получать лечение по дороге в больницу
- Возможность госпитализации в стационар по выбору пациента
- Наблюдение за больным дома в течение неограниченного времени
- Экстренная помощь детям, в том числе новорожденным
Особенности работы платной скорой медицинской помощи
- Более широкий спектр услуг, в том числе: транспортировка в аэропорт и из аэропорта, дежурство на мероприятиях с высоким риском травматизма, выезд специалиста для «второго мнения» в стационар к больному, перемещение между стационарами в реанимационном автомобиле
- Цены скорой помощи определены прейскурантом, каждая услуга имеет отдельную стоимость, так что оплата вызова может существенно отличаться в зависимости от набора выполненных манипуляций
- Дежурства и наблюдение за больным на дому оплачиваются по часам
- Стоимость выезда платной скорой помощи в Москве, в том числе, на безрезультативные вызовы, зависит от удаленности пункта назначения от МКАД
- Возможность консультации врача на дому, когда нет возможности вызвать специалиста поликлиники (выходной день, нерабочее время)
Детская платная скорая помощь (оказание скорой помощи новорожденным малышам, скорая помощь ребенку старше 1 месяца)
- Дети болеют специфическими «детскими» болезнями
- Чем меньше ребенок, тем больше осложнений
- Младенцы до года не в состоянии описывать тревожащие их симптомы
- Риск отравлений и травматизма у детей значительно выше
Таким образом, дети чаще других категорий становятся пациентами скорой. Ребенку необходима неотложная помощь, если:
- Известно или вы подозреваете, что ребенок проглотил инородный предмет, потенциально опасное вещество
- После падения у ребенка открылась рвота, есть признаки нарушения сознания, головокружение
- После введения нового прикорма или приема лекарства у ребенка появилась сыпь, локальный отек, бледность, резкая слабость, возбуждение
- Температура не снижается после приема жаропонижающих или сохраняется длительно
- Наблюдается резкое ухудшения состояния на фоне болезни: сонливость, апатия, вялость, отказ от еды
- Появилась сыпь
- Изменилось дыхание – стало затрудненным, хриплым, частым, поверхностным, ребенок закашливается
Неотложную медпомощь детям оказывают педиатрические реанимационные и неонатальные бригады. К новорожденным (до 28 дней от рождения) приезжает врач-неонатолог. Машина такой скорой помощи оснащена кювезом – специальной люлькой, позволяющей поддерживать постоянную температуру и осуществлять неотложные манипуляции (инфузии, ИВЛ и т. д.).
Типы бригад скорой помощи
Выделяют бригады общего профиля и специализированные (куда входит профильный врач).
- Общего профиля (линейная) – бригада, которую возглавляет терапевт (в муниципальной скорой помощи – фельдшер). Выезжает на легкие случаи к взрослым пациентам
- Реанимационная – возглавляет врач анестезиолог-реаниматолог. Машины оснащены дефибрилляторами, аппаратами ИВЛ, наборами для трахеотомии и т. д., диагностической аппаратурой. В набор медикаментов входят препараты списка А (наркотические анальгетики)
- Педиатрические (неонатальные) – оснащение машины и инструментарий маленьких (детских) размеров. Все медики в команде – педиатрического профиля
- Психиатрические – состоят из врача-психиатра, фельдшера и 2-х санитаров, оснащены для транспортировки больных с острыми психозами, обострениями шизофрении
- Кардиологические – специализируются на острых сердечных патологиях, возглавляет врач-кардиолог
Также существуют наркологические, травматологические и акушерские (гинекологические) бригады. Последние оказывают платную скорую помощь для беременных с преждевременными родами, рожающим или родившим вне стационара.
Преимущества проведения процедуры в МЕДСИ
- Платная медицинская скорая помощь в Москве и за МКАД, МО
- Квалифицированные практикующие специалисты в составе бригад
- Комплектация бригады обеспечивает постоянное наблюдение за пациентом при транспортировке
- Современная аппаратура и лекарственное оснащение позволяют начать лечение уже по дороге в стационар
- Комфортная транспортировка (гидравлические кушетки, мягкие ремни, сиденья для сопровождающих)
- Новый автопарк
- Опытные водители (высокая скорость доставки бригады скорой помощи к месту назначения)
Для записи на прием звоните по телефону 8 (495) 7-800-500 (работает круглосуточно).
Назад
Источник
