Инфаркт в пограничной зоне
Водоразделы или пограничные зоны являются областями, которые лежат на стыке двух различных неанастомозирующих сосудистых бассейнов.
Эпидемиология
Инфаркты пограничной зоны составляют до 10% всех церебральных инфарктов. Как правило, встречаются у пожилых людей.
Классификация
Эти территории могут быть разделены на две категории – наружные (кортикальные) и внутренние (субкортикальные) пограничные зоны.
- наружные (кортикальные)
- фронтальная кора, на стыке бассейнов передней и средней мозговых артерий;
- затылочная кора, на стыке бассейнов средней и задней мозговых артерий;
- парамедианное белое вещество, на стыке бассейнов передней и средней мозговых артерий;
- внутренние (субкортикальные)
- на стыке бассейнов лентикулостриарных и передней мозговой артерий;
- на стыке бассейнов лентикулостриарных и средней мозговой артерий;
- на стыке бассейнов возвратной артерии Хюбнера (Heubner) и передней мозговой артерии;
- на стыке бассейнов передней хориоидальной и средней мозговой артерий;
- на стыке бассейнов передней хориоидальной и задней мозговой артерий;
Наиболее часто встречаются инфаркты пограничной зоны лентикулостриарных-средней мозговой артерий.
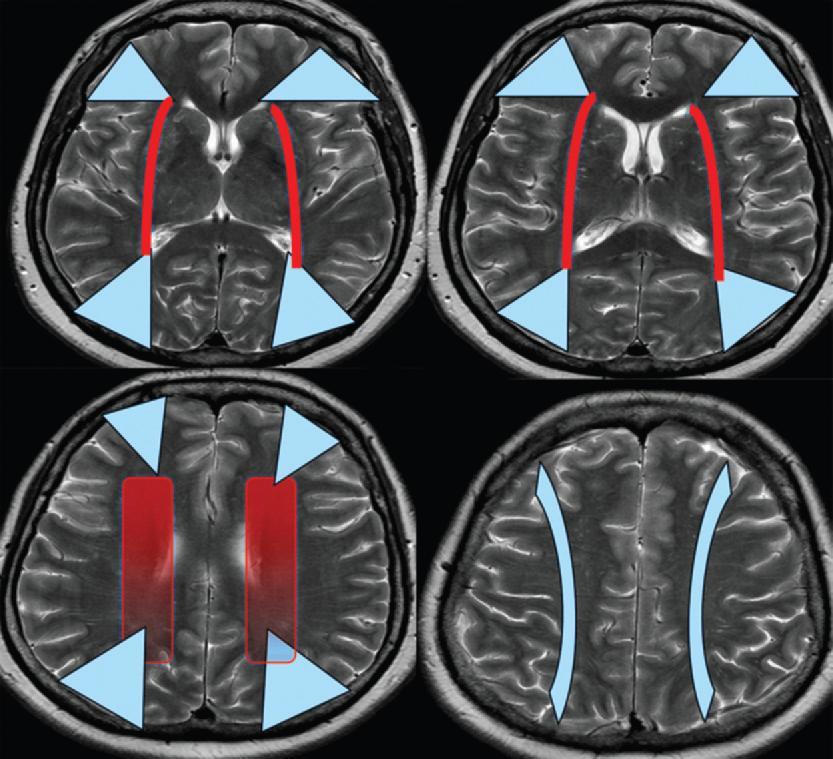
локализации инфарктов наружной (синий) и внутренней (красный) пограничных зон
Патофизиология
Традиционная теория подразумевает гемодинамический компромисс, вследствие повторных эпизодов гипотензии в присутствии выраженного артериального стеноза или окклюзии.
Некоторые патологические исследования подчеркивают связь между инфарктом пограничной зоны и микроэмболией; на серии аутопсий эмболический материал был найден в районах пограничных инфарктов. Преимущественное распространение эмболов в пограничных зонах также было обнаружено в экспериментальных исследованиях.
Инфаркты пограничной зоны могут быть обусловлены комбинацией двух часто взаимосвязанных процессов: гипоперфузии и эмболизации. Пограничные зоны имеют более низкую перфузию, и таким образом, ограниченную возможность вымывания эмболов. Тяжелое окклюзионное поражение внутренней сонной артерии вызывает как эмболизацию, так и снижение перфузии. Кроме того, болезни сердца часто ассоциированы с микроэмболизацией из сердца и аорты с периодами пониженной системной и мозговой перфузии. Эта теория, хотя и представляется разумной, остается недоказанной, и поставлена рядом авторов под сомнение.
Инфаркты наружной пограничной зоны
Как правило, инфаркты наружной пограничной зоны имеют клиновидную или овоидную форму.
Анатомия корковых пограничных зон может быть сложной, с выраженной изменчивостью из – за индивидуальных различий в территориях, кровоснабжаемых основными артериями головного мозга. Кроме того, расположение кортикальных пограничных зон может отличаться из – за развития лептоменингиальных коллатералей.
Изолированные инфаркты кортикальной пограничной зоны могут быть эмболическими по природе, реже ассоциированы с гемодинамическими нарушениями.
У многих пациентов с инфарктами наружной пограничной зоны имеются сопутствующие более мелкие кортикальные инфаркты.
Инфарткы передней наружной пограничной зоны являются более распространенными, из-за высокой частоты поражений внутренней сонной артерии.
Поражение вертебробазиларной системы в совокупности с фетальным типом строения задней мозговой артерии может привести к инфаркту задней наружной пограничной зоны. Односторонние инфаркты задней наружной пограничной зоны связаны с церебральной эмболией (либо сердечного происхождения, либо из общей сонной артерии), в то время как двусторонние инфаркты, более вероятно, будут вызваны сопутствующими гемодинамическими нарушениями (стеноз).
Пациенты с инфарктами наружной пограничной зоны имеют более доброкачественное клиническое течение и лучший прогноз, нежели пациенты с инфарктом внутренней пограничной зоны. Наружная пограничная зона находится ближе к поверхности коры, где берут начало пенетрирующие артерии, и, таким образом, имеет больше шансов на развитие коллатерального кровоснабжения через лептоменингиальные или дуральные анастомозы.
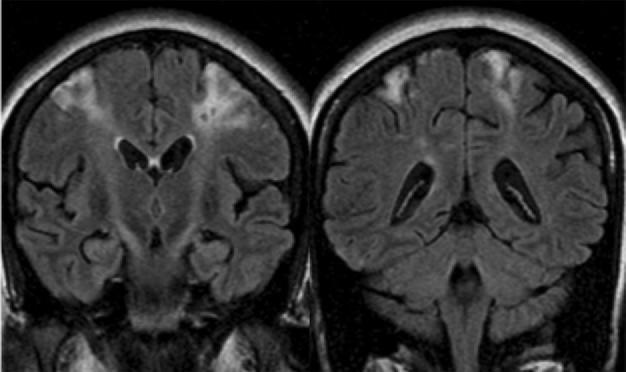
инфаркты наружной пограничной зоны на стыке бассейнов передней и средней мозговых артерий
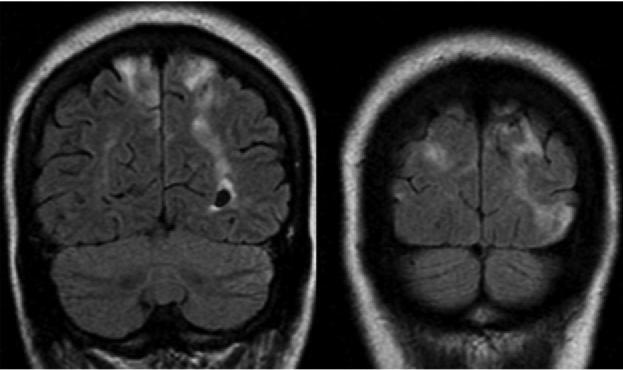
инфаркты наружной пограничной зоны на стыке бассейнов средней и задней мозговых артерий
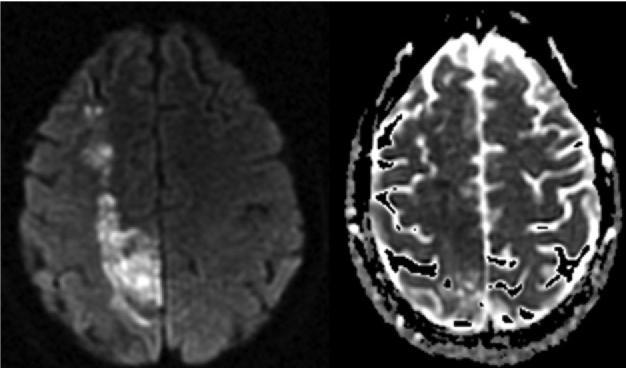
инфаркты наружной пограничной зоны на стыке бассейнов передней и средней мозговых артерий
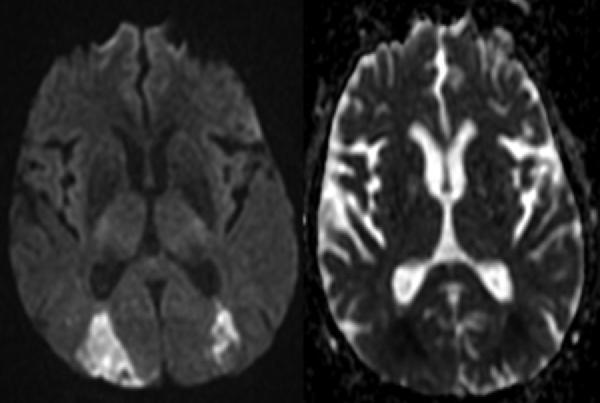
инфаркты наружных пограничных зон на стыке бассейнов средних и задних мозговых артерий
Инфаркты внутренней пограничной зоны
Множественные, в форме четок (rosarylike pattern).
В одном из докладов, этот паттерн был описан как последовательность из трех или более поражений, каждое диаметром 3 мм или более, расположенных в линейном порядке, параллельно боковому желудочку, в полуовальном центре или лучистом венце.
Инфаркты внутренней пограничной зоны обусловлены главным образом артериальным стенозом / окклюзией, или гемодинамическим комромиссом.
Данные пациенты имеют худший прогноз, нежели пациенты с инфарктом наружной пограничной зоны.
Как правило, небольшие инфаркты внутренней пограничной зоны представляют собой “верхушку айсберга” сниженного перфузионного резерва и могут быть предикторами надвигающегося инсульта.
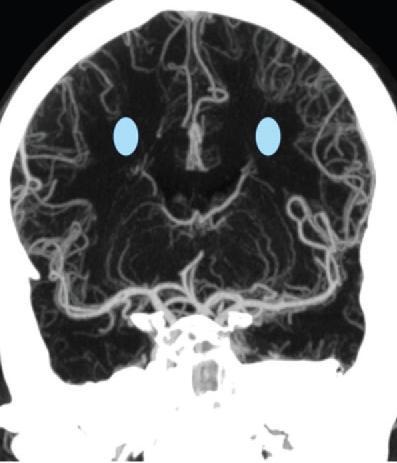
вероятное расположение внутренних пограничных зон

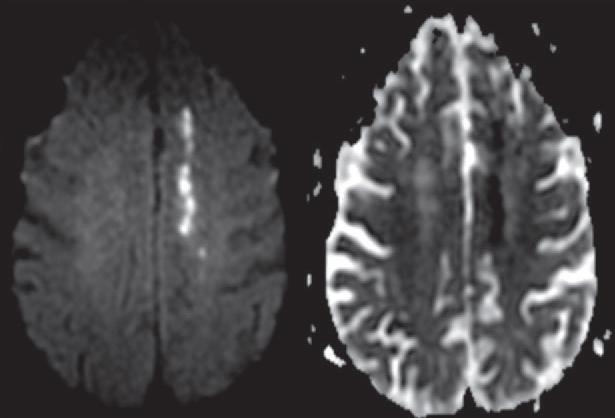
множественные инфаркты внутренней пограничной зоны вдоль левого полуовального центра (rosarylike pattern)
Источник
Профессионал лучевой диагностики Владимир Симанов опубликовал интересный мвтериал.
Водоразделы или пограничные зоны являются областями, которые лежат на стыке двух различных неанастомозирующих сосудистых бассейнов.
Эпидемиология
Инфаркты пограничной зоны составляют до 10% всех церебральных инфарктов. Как правило, встречаются у пожилых людей.
Классификация
Эти территории могут быть разделены на две категории – наружные (кортикальные) и внутренние (субкортикальные) пограничные зоны.
- наружные (кортикальные)
- фронтальная кора, на стыке бассейнов передней и средней мозговых артерий;
- затылочная кора, на стыке бассейнов средней и задней мозговых артерий;
- парамедианное белое вещество, на стыке бассейнов передней и средней мозговых артерий;
- внутренние (субкортикальные)
- на стыке бассейнов лентикулостриарных и передней мозговой артерий;
- на стыке бассейнов лентикулостриарных и средней мозговой артерий;
- на стыке бассейнов возвратной артерии Хюбнера (Heubner) и передней мозговой артерии;
- на стыке бассейнов передней хориоидальной и средней мозговой артерий;
- на стыке бассейнов передней хориоидальной и задней мозговой артерий;
Наиболее часто встречаются инфаркты пограничной зоны лентикулостриарных-средней мозговой артерий.
локализации инфарктов наружной (синий) и внутренней (красный) пограничных зон
Патофизиология
Традиционная теория подразумевает гемодинамический компромисс, вследствие повторных эпизодов гипотензии в присутствии выраженного артериального стеноза или окклюзии.
Некоторые патологические исследования подчеркивают связь между инфарктом пограничной зоны и микроэмболией; на серии аутопсий эмболический материал был найден в районах пограничных инфарктов. Преимущественное распространение эмболов в пограничных зонах также было обнаружено в экспериментальных исследованиях.
Инфаркты пограничной зоны могут быть обусловлены комбинацией двух часто взаимосвязанных процессов: гипоперфузии и эмболизации. Пограничные зоны имеют более низкую перфузию, и таким образом, ограниченную возможность вымывания эмболов. Тяжелое окклюзионное поражение внутренней сонной артерии вызывает как эмболизацию, так и снижение перфузии. Кроме того, болезни сердца часто ассоциированы с микроэмболизацией из сердца и аорты с периодами пониженной системной и мозговой перфузии. Эта теория, хотя и представляется разумной, остается недоказанной, и поставлена рядом авторов под сомнение.
Инфаркты наружной пограничной зоны
Как правило, инфаркты наружной пограничной зоны имеют клиновидную или овоидную форму.
Анатомия корковых пограничных зон может быть сложной, с выраженной изменчивостью из – за индивидуальных различий в территориях, кровоснабжаемых основными артериями головного мозга. Кроме того, расположение кортикальных пограничных зон может отличаться из – за развития лептоменингиальных коллатералей.
Изолированные инфаркты кортикальной пограничной зоны могут быть эмболическими по природе, реже ассоциированы с гемодинамическими нарушениями.
У многих пациентов с инфарктами наружной пограничной зоны имеются сопутствующие более мелкие кортикальные инфаркты.
Инфарткы передней наружной пограничной зоны являются более распространенными, из-за высокой частоты поражений внутренней сонной артерии.
Поражение вертебробазиларной системы в совокупности с фетальным типом строения задней мозговой артерии может привести к инфаркту задней наружной пограничной зоны. Односторонние инфаркты задней наружной пограничной зоны связаны с церебральной эмболией (либо сердечного происхождения, либо из общей сонной артерии), в то время как двусторонние инфаркты, более вероятно, будут вызваны сопутствующими гемодинамическими нарушениями (стеноз).
Пациенты с инфарктами наружной пограничной зоны имеют более доброкачественное клиническое течение и лучший прогноз, нежели пациенты с инфарктом внутренней пограничной зоны. Наружная пограничная зона находится ближе к поверхности коры, где берут начало пенетрирующие артерии, и, таким образом, имеет больше шансов на развитие коллатерального кровоснабжения через лептоменингиальные или дуральные анастомозы.
инфаркты наружной пограничной зоны на стыке бассейнов передней и средней мозговых артерий
инфаркты наружной пограничной зоны на стыке бассейнов средней и задней мозговых артерий
инфаркты наружной пограничной зоны на стыке бассейнов передней и средней мозговых артерий
инфаркты наружных пограничных зон на стыке бассейнов средних и задних мозговых артерий
Инфаркты внутренней пограничной зоны
Множественные, в форме четок (rosarylike pattern).
В одном из докладов, этот паттерн был описан как последовательность из трех или более поражений, каждое диаметром 3 мм или более, расположенных в линейном порядке, параллельно боковому желудочку, в полуовальном центре или лучистом венце.
Инфаркты внутренней пограничной зоны обусловлены главным образом артериальным стенозом / окклюзией, или гемодинамическим комромиссом.
Данные пациенты имеют худший прогноз, нежели пациенты с инфарктом наружной пограничной зоны.
Как правило, небольшие инфаркты внутренней пограничной зоны представляют собой “верхушку айсберга” сниженного перфузионного резерва и могут быть предикторами надвигающегося инсульта.
вероятное расположение внутренних пограничных зон
множественные инфаркты внутренней пограничной зоны вдоль левого полуовального центра (rosarylike pattern)
Источник
Характеристика типов ишемических инсультов
По патогенезу (механизму развития) различают типы ишемического инфаркта:
- атеротромботический ишемический инфаркт;
- кардиоэмболический ишемический инфаркт;
- гемодинамический ишемический инфаркт;
- лакунарный ишемический инфаркт;
- гемореалогический ишемический инфаркт.
На основе морфологической оценки при визуализации в большинстве случаев удаётся заподозрить механизм развития церебральной ишемии с возможным установлением его причины. Разделяя поражения по бассейнам необходимо учитывать, что передняя мозговая артерия (ПМА) и средняя мозговая артерия (СМА) относятся к каротидному бассейну, а задняя мозговая артерия (ЗМА), позвоночные артерии (ПА) и основная артерия (ОА) к вертебробазилярному бассейну (ВББ).
При этом инсульты по атеротромботической и кардиоэмболическому типам объединяются в термин территориальных инсультов, так как поражения при них почти всегда соответствуют бассейну кровоснабжения конкретной артерии.
Атеротромботический инсульт
Атеротромботический ишемический инсульт возникает при тромбозе артерии, чаще всего вызванной развитием атеросклероза, сужением сосуда, что клинически проявляется на фоне полного покоя, чаще всего в утренние часы. В анализах повышен холестерин, высокий атерогенный индекc. У таких больных отмечается повышенная масса тела и гиподинамия. Морфологически на МРТ такой инсульт строго соответствует сосудистому бассейну.
Область поражения в бассейне передней мозговой артерии расположена в медиальном парасагиттальном участке лобной доли, затрагивая поясную извилину и медиальную часть теменной доли.
- Бассейн передней мозговой артерии

Рис.1 Гиподенсный участок в медиальном отделе левой лобной-теменной области на КТ (стрелки) – область ишемического инсульта в передней мозговой артерии. На МРТ так же отмечается участок повышенного МР-синала в медиальном отделе левой лобной доли (стрелки).

Рис.2 В медиальном отделе левой лобной и теменной доли имеется диффузная область поражения, без чётких границ, распространяющаяся на кору и белое вещество, имеющее повышенный МР-сигнал по Т2 и Flair, а так же пониженным МР-сигналом на Т1 – ишемический инсульт в бассейне левой передней мозговой артерии (стрелки).

Рис.3 Участок кистозно-глиозных изменений в медиальном отделе левой лобной доли и частично теменной доли – отдаленные последствия ишемического инсульта в бассейне левой передней мозговой артерии (белые стрелки) и расширение прилегающей области левого бокового желудочка ex-vacuo (чёрная стрелка).
Область поражения в бассейне средней мозговой артерии (статистически наиболее частая область поражения) расположена в передне-латеральном участке правой лобной доли, передне-медиально-участке правой височной доли и правой теменной доле. При этом бассейн СМА так же включает область базальных ядер и островковую долю («островок»). Может быть обширное поражение с перечнем всех указанных участков или изолированное поражение мозговых структур в одной из ветвей СМА (ветвь третьего порядка М3) . Не редко встречается инфаркт с поражением хвостатого ядра и чечевицеобразного ядра, обусловленный тромбозом таламо-перфорирующих артерий из системы СМА.
- Бассейн средней мозговой артерии

Рис.4 Имеется обширный ишемический инсульт в бассейне правой средней мозговой артерии в виде гиподенсной зоны, распространяющейся на лобную, височную доли, затылочную долю и область островка справа (1). На КТ в левой лобно-височно-теменно-затылочной области слева имеется обширный участок ишемического поражения, обладающий масс-эффектом, вероятно возникший на фоне тромбоза левой внутренней сонной артерии (2). Область ишемии в правой лобно-височной области, затрагивающий зона базальных ганглиев – гиподенсный участок, повторяющий контуры хвостатого и чечевицеобразного ядра справа (3).

Рис.5 В правой лобной и островковой доле имеется участок гиподенсной структуры, приводящий к отсутствию дифференцировки серого и белого вещества, сглаженности борозд и извилин, обладающий не резко выраженным масс-эффектом.

Рис.6 В левой лобно-височно-теменной и частично затылочной области слева определяется обширная зона поражения, распространяющаяся преимущественно в коре и прилегающем субкортикальном белом веществе, а так же в базальных ядрах слева – участок повышенного МР-сигнала по Т2 и Flair, пониженного по Т1.

Рис.7 Изолированный ишемический инсульт в базальных ядрах слева, приводящий к повышению МР-сигнала по Т2 и Flair в головке хвостатого ядра и чечевицеобразном ядре – результат тромбоза в таламо-перфорирующих артериях с поражением исключительно нервных клеток, кровоснабжающихся из этих артерий, при этом щадящий структуры внутренней и наружной капсулы, которые не имеют кровоснабжения в данной области.

Рис.8 В правой лобной доле имеется участок поражения, расположенный преимущественно в коре и субкортикальном белом веществе, повышенного МР-сигнала по Т2, Flair, пониженного по Т1.

Рис.9 На сагиттальном Flair отмечается область поражения в коре и субкортикальном белом веществе правой лобной доли. Так же отмечается повышенный МР-сигнал по Т2 и пониженный по T1 от указанной области поражения.
Терминальные ветви средней мозговой артерии часто поражаются при разных типах ишемии, но чаще на при атеротромбозе или гемодинамическом типе развития инфаркта, что обусловлено широким диаметром СМА, позволяющим проходить мелким тромбам или в силу длительного спазма при артериальной гипертонии.

Рис.10 В прецентральной извилине правой лобной доли имеется область поражения сосредоточенная преимущественно в коре, имеющая повышенный МР-сигнал по Flair, Т2 и DWI.
Область поражения в бассейне задней мозговой артерии находится в медиальном и базальном участке височной доли и в затылочной доле.
- Бассейн задней мозговой артерии

Рис.11 В левой височно-затылочной области имеется участок ишемического инфаркта, имеющий повышенный МР-сигнал по Т2 и Flair, пониженный по Т1 – в бассейне левой задней мозговой артерии.
Область поражения при инфаркте в ветвях позвоночных артерий сосредоточена в нижней полусфере мозжечка и продолговатом мозге, при инфаркте в ветвях основной артерии – в продолговатом мозге, мосте и верхней части гемисфер мозжечка, при полном тромбозе основной артерии возникает обширный инфаркт в мозжечке, стволе мозга и затылочных долях, всегда заканчивающийся летально в острую фазу.
- Вертебробазилярный бассейн

Рис.12 В правой половине моста мозга имеется область треугольной формы, повышенного МР-сигнала по Т2, Flair и слабо пониженного по Т1, не пересекающая среднюю линию (стрелки).
- Тромбоз основной артерии

Рис.13 Имеется двустороннее поражение в затылочных долях с обеих сторон в виде гиподенсных участков в правой и левой затылочной долях, а так же в стволе мозга (стрелки). Отмечается отсутствие кровотока по позвоночным и основной артериям – выпадение МР-сигнала от проекции данных сосудов на МР-ангиографии (пунктирная стрелка).
- Ветви основной артерии (инфаркт в мосте)

Рис.14 Участок ишемического инсульта в правой половине моста мозга, повышенного МР-сигнала по Flair и Т2, а так же повышенного МР-сигнала по DWI (стрелки).

Рис.15 В сверхострую фазу ишемического инсульта имеется слабо различимый участок поражения в правой средней мозжечковой ножке (Sharpest phase), расширяющийся на мост мозга и приобретающий повышенную интенсивность МР-сиганала в острую фазу на Т2 и Flair (acute phase).
- Бассейн верхней мозжечковой артерии

Рис.16 Повышенный МР-сигнал по Т2 и Flair (стрелки) – зона ишемического инсульта в правой половине верхней части гемисферы мозжечка (в четырёхугольной дольке).
- Бассейн задней нижней мозжечковой артерии

Рис.17 Участок сниженной плотности на КТ сглаженности борозд и извилин – зона ишемического инсульта в правой половине нижней части гемисферы мозжечка (в полулунной дольке).

Рис.18 Повышенный МР-сигнал по Т2 и Flair, пониженного по Т1 – зона ишемического инсульта в правой половине левой половине нижней части гемисферы мозжечка (в полулунной дольке).
- Бассейн передней нижней мозжечковой артерии

Рис.19 Повышенный МР-сигнал по DWI, Т2 и Flair, пониженного по Т1 – зона ишемического инсульта в правой половине левой половине нижней части гемисферы мозжечка(в полулунной дольке) и частично миндалине мозжечка. После внутривенного контрастного усиления в подострой фазе отмечается накопление контрастного препарата в бороздах и белом веществе пораженного участка (Gd-enchanc).

Рис.20 Инсульт в продолговатом мозге – очаг треугольной формы в правой половине, повышенного МР-сигнала по DWI, Т2 и Flair, односторонне поражение. На КТ слабо дифференцируемая область гиподенсного участка – зона ишемического инсульта (белая стрелка) и гиперденсная тромбированная левая позвоночная артерия (чёрная стрелка).
- Бассейн передней и задней нижних мозжечковых артерий

Рис.21 Отмечается обширная зона ишемического поражения в бассейне задней нижней мозжечковой артерии с вовлечением всей полулунной дольки мозжечка, имеющий повышенный МР-сигнал по Т2, а так же на DWI с индексом диффузии b=0 (Т2-подобная серия), и ярко повышенный МР-сигнал по DWI с индексом b=1000 – демонстрирует истинное ограничение диффузии.

Рис.22 Ишемический инсульт в мозжечке с обширным поражением может приводить в подострой фазе к разбуханию ишемизированного участка мозга из-за фазогенного отёка и перекрывать полость IV желудочка (cytotoxic edema), вызывая окклюзию ликворотока (occlusio). На КТ может быть визуализирован гиперденсный тромб в основной артерии (белая стрелка).
Варианты при которых затрагиваются несколько сосудистых бассейнов обусловлены особенностями строения артериального виллизиева круга. При передней и задней трифуркации внутренней сонной артерии могут быть области поражения, распространяющиеся на территорию двух и трёх сосудистых бассейнов.
Кардиоэмболический инсульт
Кардиоэмболический ишемический инсульт возникает при окклюзии артерии эмболом, который чаще всего возникает на клапанах сердца при развитии воспаления, инфекции или повышенном свёртываемости крови. Может так же быть эмболия частицами атеросклеротической бляшки из сонной артерии и совсем редко воздушная или жировая эмболия. Морфологически различить инфаркт вызванный атеротромбозом или эмболией затруднительно. При кардиоэмболическом механизме гораздо чаще возникает геморрагический инфаркт, обусловленный лизисом тромба и относительно «быстрым» восстановлением кровотока в уже погибшей от ишемии нервной ткани. Клинически такой инсульт проявляется резким ухудшением и развитием очаговой неврологической симптоматики на фоне полного благополучия во время активной деятельности.
Гемодинамический инсульт
Гемодинамический ишемический инсульт – ишемический инсульт обусловленный изменением давления в сосудах и длительным сосудистым спазмом, что возникает при артериальной гипертонии, общей продолжительной гипотонии, гиповолемии (возможно, на фоне кровопотери) и наблюдается в областях с обедненным сосудистым компонентом, расположенных в участках смешанного кровоснабжения: в лобной доле, в височно-теменной области и полуовальном центре.

Скачать/посмотреть это исследование в DICOM

Скачать протокол описания этого исследования
- Инфаркт в субкортикальной пограничной зоне

Рис.23 Имеется область поражения в паравентрикулярном белом веществе и полуовальном центре справа, имеющая повышенный МР-сигнал по Т2 и Flair (стрелки) – ишемический инсульт.

Рис.24 В полуовальном центре справа и субкортикально определяется область облаковидной структуры, расположенная в полуовальном центре и субкортикально, имеющая повышенный МР-сигнал по Т2, Flair и DWI – зона ишемического инфаркта.
- Инфаркт в передней пограничной зоне

Рис.25 Имеется ишемический участок поражения в белом веществе и паравентрикулярно в лобной доле слева, имеющий повышеннвй МР-сигнал по Т2, Flair и пониженный по Т1 (стрелки).
- Инфаркт в задней пограничной зоне

Рис.26 В паравентрикулярном белом вещества и субкортикально в левой теменной доле имеется небольшой участок ишемического инсульта, имеющий повышенный МР-сигнал по Т2, Flair и DWI.

Рис.27 На КТ отмечаются участки отдаленных последствий ишемического инсульта в виде зон кистозно-глиозных изменений (стрелки), расположенные в субкортикальном белом веществе и ранее имевшейся коре в лобных долях и теменных долях – на границах смешанного кровообращения (пересечение бассейнов правой СМА и ЗМА).
Лакунарный инсульт
Лакунарный ишемический инсульт возникает почти в любом участке мозга, однако наиболее типичными местами являются: базальные ганглии, полуовальный центр и ствол мозга. Лакунарный инфаркт это очаг ишемии, размерами 1-1,5см в диаметре, возникающий чаще на фоне стресса или артериальной гипертензии.
- В перивентрикулярной области и полуовальном центре

Рис.28 В паравентрикулярном белом веществе слева имеется очаг ишемического инсульта, имеющий повышенный МР-сигнал по Т2 и Flair (лакунарный ишемический инсульт).
- В области базальных ганглиев

Рис.29 В базальных ядрах справа имеется мелкий очаг ишемического инсульта, имеющий повышенный МР-сигнал по DWI, Т2 и Flair (лакунарный ишемический инсульт).
- В мосте

Рис.30 В левой половине моста мозга имеется мелкий очаг ишемического инсульта, имеющий повышенный МР-сигнал по Т2 и Flair (лакунарный инсульт в стволе).
- В миндалине мозжечка

Рис.31 В левой мозжечковой миндалине имеется мелкий очаг ишемического инсульта, имеющий повышенный МР-сигнал по DWI, Т2 и Flair.
Последствие лакунарных инсультов (лакунарные кисты) – мелкие полости в мозговом веществе, возникающие после рассасывания погибшей нервной ткани из-за лакунарного ишемического инсульта, так же часто расположенные в зонах возникновения данного типа ишемии.

Рис.32 В паравентрикулярном белом веществе определяются лакунарные кисты, расположенные так же в базальных ядрах и полуовальном центре, имеющие вид локальных округлых пустот, окруженных ободком глиоза на фоне проявлений сосудистой энцефалопатии (множественных очагов и диффузных зон глиоза – повышенный МР-сигнал по Т2 и гиподенсной структуры на КТ).
Гемореалогический инсульт
Гемореалогический механизм развития ишемического инсульта обусловлен нарушениями в системе регуляции агрегатного состояния крови, чаще всего вызванными генетическими нарушениями и проявляющимися в детском возрасте.
Отраженный ишемический инсульт
Данный тип ишемического инсульта дискутабелен и не представлен в большинстве классификации, так как механизмы его развития по существу представляют осложнения ишемического инсульта, но тем не менее мы выделяем данный тип инсульта исходя из его упоминания в медицинской литературе и для создания представления о возможных осложнениях церебральной ишемии, которая приводит к опосредованным некротическим изменениям мозгового вещества отдаленно, без первичного повреждающего причинного фактора.

Рис.33 Осложнение ишемического инсульта (жёлтые стрелки на рис.3) в виде атрофии аксонов, входящих в состав лучистости мозолистого тела и развития глиоза по ходу данного пути в виде повышения МР-сигнала по Т2 и Flair (белые стрелки на рис.3), что может привести к участку атрофии в симметричной области противоположного полушария (белые стрелки на рис.3), что трактуется как отраженный ишемический инсульт.
Автор: врач-рентгенолог, к.м.н. Власов Евгений Александрович
Полная или частичная перепечатка данной статьи, разрешается при установке активной гиперссылки на первоисточник
Похожие статьи
Артериальная аневризма Аневризмы артерий головного мозга, структура, расположение, МР-признаки, диагностика, наблюдение, признаки разрыва и оценка эффективности лечения. | |
Артериовенозная мальформация Артериовенозная мальформация (АВМ) – врожденный патологический сосудистый клубок большого количества мелких артерий и одной или двух расширенных дренажных вен, связанных напрямую, без капиллярного русла. | |
Геморрагический инсульт Геморрагический инсульт – острое нарушение мозгового кровообращения с разрывом артерий, вен, сосудистой мальформации, фистулы или аневризмы, образованием кровоизлияния в мозг, верифицированное на визуализации | |
Ишемический инфаркт Ишемический инфаркт (инсульт) – органическое поражение ЦНС, вызванное острым нарушением мозгового кровообращения с развитием ишемии нервной ткани и появлением инфаркта, сопровождающееся характерными морфологическими проявлениями на визуализации (МРТ и КТ) | |
Контрастное усиление при ишемическом инсульте Контрастирование при ишемическом инсульте возникает в подострой фазе и может наблюдаться еще некоторое время в хронической фазе | |
Дифференциальная диагностика Дифференциальная диагностика ишемического инсульта с другой органической патологией ЦНС | |
Последствия и исход ишемического инсульта Последствия инсульта, перенесенного во взрослом возрасте сохраняются на всю жизнь в виде глиозных и атрофических изменений без тенденции к уменьшению или увеличению области поражения (исключение составляют лишь повторные и вновь возникшие инсульты, рядом со следами перенесенного ранее) | |
Геморрагический инфаркт Геморрагический инфаркт (ишемический инфаркт с геморрагической трансформацией) – инфаркт в основе которого лежит ишемизация нервной ткани с последующим достаточно быстрым развитием реканализации пораженного сосуда и формированием кровяного пропитывания на участке ишемического инсульта. Часто такой инфаркт возникает при кардиоэмболическом типе развития ишемии. | |
Венозный инфаркт Венозный инфаркт возникает при тромбозе мозговой вены или дурального синуса, при котором сохраняется артериальный приток, но отсутствует венозный отток. | |
Сосудистые заболевания Амилоидная ангиопатия, болезнь Бинсвангера, Кавернозная ангиома, Варианты Виллизиева круга, трифуркация внутренней сонной артерии, гипоплазия мозговой артерии, осложнения в виде кровоизлияния, ишемии. Венозная ангиома, венозная дисплазия. |
Источник
