Инфаркт при слабых сосудах сердца

Охарактеризованы основные факторы, провоцирующие инфаркт миокарда при отсутствии атеросклеротического поражения коронарных артерий.
Инфаркт миокарда считается важнейшей причиной смерти людей на планете. Этот острый патологический процесс обычно возникает внезапно, сопровождается сильнейшим болевым синдромом и приводит к глубоким нарушениям кровообращения, вплоть до сердечной недостаточности. Нередко инфаркт сопровождается кардиогенным шоком, имеющим фатальные последствия.
Более 50 лет назад было открыто, что скелетные мышцы организма получают энергию за счёт гликолиза (безкислородного расщепления глюкозы) и могут, в случае необходимости, длительно сохранять жизнеспособность при прекращении их кровоснабжения (например, при наложении жгута на  конечность). В отличие от них, непрерывно работающий миокард обеспечивается энергией преимущественно за счёт окисления жирных кислот. Этот процесс значительно выгоднее гликолиза, но требует постоянного поступления кислорода. Именно поэтому сердечная мышца крайне чувствительна к гипоксии (кислородному голоданию), которая развивается при ограничении коронарного кровотока (ишемии).
конечность). В отличие от них, непрерывно работающий миокард обеспечивается энергией преимущественно за счёт окисления жирных кислот. Этот процесс значительно выгоднее гликолиза, но требует постоянного поступления кислорода. Именно поэтому сердечная мышца крайне чувствительна к гипоксии (кислородному голоданию), которая развивается при ограничении коронарного кровотока (ишемии).
В медицине давно устоялось мнение о том, что главной причиной инфаркта миокарда является атеросклеротическое поражение сосудов сердца . Эта патология характеризуется накоплением холестериновых масс в стенках снабжающих сердечную мышцу кислородом и питательными веществами коронарных артерий, отчего их внутренний диаметр значительно уменьшается. Из-за этого кровь в миокард поступает в ограниченном количестве, что отрицательно сказывается на образовании энергии в его клетках.
Если в пораженных склерозом коронарных артериях возникнет спазм (например, в результате стресса), то кровоток в них резко затормаживается. При этом даже кратковременное прекращение поступления крови в какую-либо ветвь сосудов сердца настолько сильно нарушает обмен веществ в миокарде, что у человека сразу же начинается острый приступ стенокардии с нестерпимой давящей болью за грудиной. Такое состояние требует немедленного купирования, в противном случае велика вероятность формирования инфаркта миокарда, при котором в определённом участке сердечной мышцы появится зона омертвения ткани.
Может ли возникнуть инфаркт миокарда без атеросклеротического поражения коронарных артерий? Безусловно, может. Это происходит не часто, но такие случаи периодически описываются в медицинской литературе, причём наблюдается столь грозное явление практически в любом возрасте – от подросткового периода до людей с “приличным жизненным стажем”.
Группой учёных из был проведен анализ причин и частоты инфаркта миокарда при неизменённых сосудах сердца. Для этого тщательно изучались все случаи смерти от острой сердечной патологии с гистологическим подтверждением состояния коронарных артерий. Патологоанатомическое исследование проводилось с 1996 года в течение последующих 15 лет, и охватывало как мужчин, так и женщин разного возраста.
В результате проведенного исследования было выявлено 19 случаев смерти от острого инфаркта миокарда на фоне не поражённых атеросклеротическим процессом коронарных артерий. Возрастной диапазон составлял 14-58 лет (в среднем 33±12 лет). Патологический процесс поражал практически поровну как мужчин, так и женщин. Локализация инфаркта была разной, однако превалирует область левой передней нисходящей коронарной артерии (47%). У 14 больных удалось точно установить причины острого инфаркта миокарда. В частности, у 7 пациентов (36,8%) решающим было злоупотребление алкоголем и/или сильнодействующими лекарственными препаратами списка “А”, включая кокаин; у 3 больных (15,8%) в роли ключевого патогенного фактора выступила гиперкоагуляция (значительное увеличение активности системы свёртывания крови). В 2-х случаях (10,5%) инфаркту предшествовало развитие воспалительного процесса (миокардит, вирусная и хламидийная инфекция); ещё у 2-х больных интенсивные физические нагрузки спровоцировали острую ишемию миокарда, осложнённую инфарктом. У 5 пациентов (26,3%) не удалось установить точную причину развития инфаркта, поэтому было сделано предположение, что виновником нужно считать чрезмерный спазм коронарных артерий (его невозможно определить при патологоанатомическом исследовании).
Таким образом, доказано, что при нормальном состоянии коронарных артерий возможно формирование острого инфаркта миокарда у людей разного возраста и пола, если на их организм действует ряд неблагоприятных факторов, таких как алкоголь, сильнодействующие медикаментозные средства, микробные агенты, воспалительные процессы, чрезмерные физические нагрузки, стресс и т.д. Это обязательно следует учитывать кардиологам, а также разъяснять пациентам с целью профилактики острой сердечной патологии.
 ЭКГ – скрининг кардиоанализатор КАРДИОВИЗОР – ранняя диагностика нарушений работы сердца
ЭКГ – скрининг кардиоанализатор КАРДИОВИЗОР – ранняя диагностика нарушений работы сердца
Источник
Реактивность сосудов при инфаркте миокарда была изучена в 21 случае на сердце человека. Возраст больных этой группы был от 43 до 83 лет.
В клинической практике течение инфаркта миокарда условно разделяют на несколько стадий, что связано со сменой одних симптомокомплексов другими, а также с эволюцией некротического очага в сердечной мышце. Различают несколько периодов течения инфаркта миокарда. Первый из них — период предвестников (продромальный период) — обусловлен нарастающей ишемией миокарда, предшествующей некрозу. Клинически он проявляется во все возрастающем числе ангинозных приступов, более сильных и продолжительных, чем обычные. Этот период перед возникновением инфаркта может продолжаться от 24 часов до 45 дней.
За ним следует острый период (в большинстве случаев он равняется 8—10 дням), в течение которого некроз и миомаляция сердечной мышцы достигают наивысшего развития. За острым периодом следует подостри и, в течение которого развиваются процессы заживления и рубцевания миокарда; он начинается с 8—10-го дня и заканчивается через 1,5—2 месяца от начала заболевания.
Как выяснилось при исследовании, в 9 случаях из 21 возникновению инфаркта предшествовал период учащения и усиления приступов стенокардии — период предвестников; после возникновения инфаркта в 13 случаях больные умерли в первые часы и дни заболевания — острый период и в 8 случаях смерть наступила через 10—60 дней после возникновения инфаркта — подострыи период.
Возникновению инфаркта миокарда в 14 случаях предшествовал длительный стенокардический анамнез с частыми приступами загрудинных болей; в некоторых из них приступы возникали во время физической нагрузки — в результате стенокардии напряжения. В 13 случаях инфаркт миокарда возник на фоне гипертонической болезни.
Наступление инфаркта миокарда сопровождалось яркой клинической картиной. Одним из первых ее проявлений являлся длительный болевой приступ — status anginosus, обычно не устраняемый нитроглицерином. Он, как правило, длился несколько часов, иногда с явлениями шока, и в большинстве случаев заканчивался смертью.
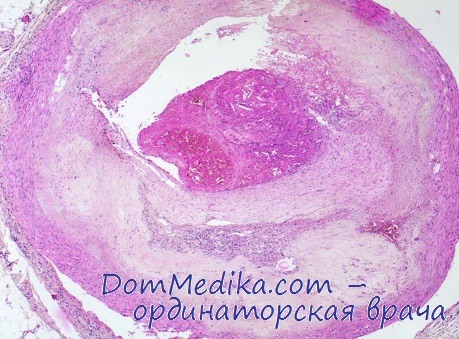
У всех больных, умерших в первые часы и дни после возникновения инфаркта, клинически наблюдались нарушения со стороны сердечно-сосудистой системы: расширение границы сердца влево, глухие сердечные тоны, частый нитевидный пульс, падение артериального давления и др. В ряде случаев имелась тяжелая картина острого отека легких.
Больные, переживите острый период заболевания, умерли в различные сроки после возникновения инфаркта. При жизни у них наблюдались симптомокомплексы, связанные с возникновением и эволюцией некротического очага в миокарде (повышение температуры тела, лейкоцитоз, ускоренная РОЭ), а также явлениями недостаточности сердечно-сосудистой системы.
Смерть больных как в острых, так и в подострых стадиях развития инфаркта часто наступала при явлениях недостаточности сердечно-сосудистой системы.
В некоторых случаях в течение заболевания наблюдалась эмболия сосудов мозга, легких и нижних конечностей, что вызывало стойкие нарушения функции этих органов. Возникшие осложнения были вызваны заносом в сосудистую систему указанных органов кусочков пристеночного тромба, обнаруживаемого нами у ряда больных в полости аневризмы левого желудочка сердца.
Лечение больных начиналось уже в приемном отделении Института имени Склифосовского и выражалось в срочных мероприятиях, направленных на устранение острой сердечнососудистой недостаточности и нарастающего отека легких. С этой целью давали нитроглицерин, проводили внутривенные инъекции строфантина в 40% растворе глюкозы и подкожные инъекции камфары, кофеина, атропина, лобелина, вдыхание кислорода. В более поздние периоды, кроме нитроглицерина и строфантина, применяли также эуфиллин, диуретин, папаверин, адонис и антикоагулянты — дикумарин и др. Ни в одном случае не были употреблены препараты наперстянки.
Проведенными макро- и микроскопическими обследованиями установлено, что в 7 случаях инфаркт был первичным, а в 15 случаях, кроме инфаркта, приведшего больного к смерти, в сердечной мышце были обнаружены старые рубцовые изменения, указывающие на ранее перенесенный инфаркт миокарда. Наиболее частым местом поражения была передняя стенка левого желудочка; кроме того, имелись случаи одновременного поражения двух, трех и даже четырех его стенок.
Выраженная гипертрофия сердечной мышцы обнаружена в 13 случаях.
Максимальный вес сердца в этой группе больных равнялся 620 г, минимальный — 350 г.
Во всех случаях инфаркта миокарда был отмечен атеросклероз венечных артерий. Степень атеросклеротического процесса в наших наблюдениях была различной: слабо выраженный атеросклероз — в 2 случаях; умеренный — в 4, резко выраженный— в 15. Атеросклоротические бляшки обычно носили многоэтажный характер, в отдельных случаях в них можно было обнаружить свежие и старые кровоизлияния. Мышечный слой сосудистой стенки в расположении крупных бляшек атрофировался. Коропароатеросклсроз, как правило, посил тотальный характер: наблюдалось поражение всех крупных стволов коронарных артерий.
При изолированном поражении изменения чаще обнаруживались к нисходящей ветви левой венечной артерии. Тромбоз венечных артерий был найден в 7 случаях, в 4 — тромб был свежим и в 3 — в состоянии организации, в одном случае просвет сосуда закрывали известковые массы, в другом — разбухшая от кровоизлияния бляшка. Микроскопически в атеросклеротических бляшках обнаружены явления стаза, периваскулярного отека, свежие и старые кровоизлияния в атерому. Отмеченные изменения указывали на функциональное расстройство венечного кровообращения при жизни.
– Вернуться в раздел “Кардиология”
Оглавление темы “Миокард и коронарные сосуды при гипоксии”:
- Микроэлементы при инфаркте миокарда. Роль катехоламинов при инфаркте миокарда
- Гормоны надпочечников при инфаркте миокарда. Белково-жировой обмен при инфаркте миокарда
- Содержание тиамина при инфаркте миокарда. Факторы приводящие к быстрому некрозу миокарда
- Влияние гипоксии на реактивность сердца и сосудов. Гипоксия миокарда
- Последовательность гипоксических изменений миокарда. Метаболизм миокарда при гипоксии
- Миозин под действием гипоксии. Реактивность сосудов сердца на фоне стенокардии
- Примеры ишемии миокарда. Макроскопия и микроскопия сердца при острой ишемии
- Влияние нитроглицерина на стенокардитическое сердце. Влияние эуфиллина на сердце при стенокардии
- Влияние строфантина на стенокардитическое сердце. Влияние адонизида, дигиталиса на сердце при стенокардии
- Сосуды сердца при инфаркте миокарда. Реактивность коронарных сосудов после инфаркта
Источник

Дата публикации: 06.05.2018
Дата проверки статьи: 28.11.2019
Инфаркт – заболевание сердечно-сосудистой системы, характеризующееся некрозом тканей сердечной мышцы на фоне недостаточного кровоснабжения. У мужчин патология встречается чаще, чем у женщин. Лечением инфаркта занимается врач-кардиолог.
Инфаркт сопровождается такими симптомами:
- острый болевой синдром в левой части груди;
- одышка;
- общее недомогание;
- головокружение;
- панические атаки;
- чувство страха;
- холодный и липкий пот;
- тахикардия;
- тошнота и рвота;
- резкое снижение артериального давление;
- побледнение кожи на лице;
- кашель;
- изменение пульса;
- нарушения зрения, речи и координации движений.
Боль при инфаркте бывает жгучей или сжимающей. Она отличается высокой интенсивностью, поэтому купируют ее только сильными анальгетиками и нитроглицерином. Болевые ощущения могут беспокоить пациента длительное время, может то появляться, то исчезать. Иногда боль иррадиирует в плечо и живот.
На интенсивность клинической картины инфаркта оказывают влияние сопутствующие патологии. Больной может спутать симптомы инфаркта с признаками простуды или усталости.
Инфаркт возникает на фоне следующих причин:
- ишемическая болезнь сердца;
- спазм коронарных сосудов;
- тромбоз коронарных артерий;
- атеросклероз коронарных артерий;
- наличие избыточного веса;
- курение;
- гипертония;
- повышенный уровень холестерина;
- сахарный диабет;
- частые стрессы и эмоциональное напряжение;
- пожилой возраст;
- гиподинамия.
В группу риска входят люди старше 40 лет, лица с генетической предрасположенностью к сердечно-сосудистым патологиям и пациенты с высоким артериальным давлением.
Врачи выделяют 7 разновидностей заболевания:
- Абдоминальный — клиническая картина схожа с симптомами расстройств органов пищеварения: метеоризм, боль в животе, тошнота и рвота, переполненность желудка.
- Аритмический — происходит нарушение сердечного ритма, пациент может потерять сознание;
- Астматический — сопровождается нехваткой воздуха и одышкой, сердечной астмой или отеком легких. Такой тип нередко диагностируется у пожилых людей и пациентов с вторичным инфарктом миокарда;
- Безболевой — самый редкий тип инфаркта, возникающий у людей с сахарным диабетом;
- Коллаптоидный — у пациента резко снижается кровяное давление, возникает головокружение, потемнение в глазах, он теряет сознание.
- Отечный — больной жалуется на одышку, общую слабость и отеки ног.
- Церебральный — характеризуется головной болью и головокружениями, нарушением речи и обмороком. В некоторых случаях отмечаются парезы конечностей и параличи.
По развитию осложнений инфаркт миокарда бывает осложненным и неосложненным.
По кратности появления выделяют первичный, рецидивирующий и повторный инфаркт миокарда. Рецидивирующий инфаркт возникает спустя 2 месяца после первичного, а повторный проявляется через 2 месяца после предыдущего.
Диагностика
Для выявления инфаркта кардиолог проводит осмотр пациента и сбор клинической картины, включая семейный анамнез. Затем он направляет больного на сдачу общего и биохимического анализа крови, общего анализа мочи и коагулограммы. Также может потребоваться рентгенологическое исследование органов грудной клетки, ЭКГ, эхокардиография, компьютерная томография и коронарография.
Для диагностики инфаркта в сети клиник ЦМРТ применяют ряд методов:
К какому врачу обратиться
Обратитесь к кардиологу — он специализируется на сердечно-сосудистых патологиях. Врач сам назначит лечение или отправит к соответствующему узкому специалисту — например, к пульмонологу при инфаркте лёгких.
Лечение инфаркта
При появлении у человека резкой боли в груди, приступа стенокардии, слабости и рвоты, следует немедленно вызвать врача. Для предотвращения серьезных осложнений медики направляют пациента в реанимационное отделение. Тем ему вводят специальные препараты, которые восстанавливают кровоток в коронарной артерии и устраняют тромб. Затем в курс лечения включают препараты, замедляющие свертывание крови. Одним из самых надежных средств считается ацетилсалициловая кислота. Купировать боль помогут наркотические анальгетики в сочетании с нейролептиками.
Чтобы спасти клетки сердечной мышцы от гибели и уменьшить размеры некроза, применяют бета-блокаторы. Для устранения аритмии, кардиогенного шока или сердечной недостаточности кардиолог назначает антиаритмические препараты, тромболитики, антагонисты, магнезию и нитраты.
Современным методом лечения инфаркта считается коронарная баллонная ангиопластика. Она показана при отсутствии положительной динамики от консервативного лечения. В некоторых случаях кардиохирург может назначить аортокоронарное шунтирование.
После лечения в больнице у пациента наступает продолжительный реабилитационный период. В среднем он длится до 6 месяцев. В этот период ему следует постепенно увеличивать физическую активность, но только под контролем врача. Больной должен понимать, что после перенесенного инфаркта миокарда ему придется принимать лекарственные препараты всю оставшуюся жизнь. Также ему необходимо отказаться от вредных привычек и постоянно контролировать с помощью тонометра артериальное давление.
При реабилитации после болезни пациенту полезно выполнять лечебную гимнастику и ходить на классический массаж. К эффективным физиопроцедурам относятся лазеротерапия, магнитотерапия, йодо-бромные ванны, гипербарическая оксигенотерапия и фитотерапия.
Для лечения инфаркта в сети клиник ЦМРТ используют разные методы:
К осложнениям инфаркта миокарда относятся:
- острая и хроническая сердечная недостаточность;
- нарушение сердечного ритма;
- разрыв миокарда;
- кардиогенный шок;
- перикардит;
- аневризма сердца.
Для предотвращения инфаркта миокарда врачи рекомендуют соблюдать такие правила:
- своевременно лечить сердечно-сосудистые заболевания;
- поддерживать массу тела в пределах нормы;
- снизить стрессы;
- спать по 8 часов в сутки;
- контролировать уровень сахара в крови;
- ежегодно проходить профилактический осмотр у кардиолога;
- нормализовать липидный спектр крови;
- избегать подъема тяжестей;
- регулярно выполнять умеренные физические нагрузки;
- сбалансированно питаться, исключив из рациона жирную пищу.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
При поступлении малого количества кислорода к сердечной мышце (миокарду) может возникнуть ишемическая болезнь сердца (ишемия). Одним из самых серьезных видов ишемии является инфаркт.
Клетки миокарда гибнут при сужении или закупоривании одной из артерий, доставляющей к сердцу кислород и питательные вещества. Если повреждение артерий незначительное, то в этом случае возникает стенокардия. А повреждение большого участка миокарда неизбежно влечет за собой инфаркт — заболевание, требующее срочную госпитализацию больного даже при ощущении незначительных болей в области сердца.
После того, как лечение успешно завершится, поврежденный участок сердечной мышцы зарастает соединительной тканью, которая похожа на ту, что появляется на поверхности кожи при образовании шрама.
Каковы причины возникновения этого заболевания?
В большинстве случаев инфаркт миокарда возникает из-за образования на стенке кровеносного сосуда атеросклеротических бляшек. Со временем она становится всё больше и больше, создавая тем самым препятствия для полноценного кровообращения.
При ограничении или прекращении кровотока к миокарду начинают гибнуть клетки, лишённые питания.
На сегодняшний день жертвами инфаркта миокарда зачастую становятся мужчины в очень молодом возрасте. Это объясняется тем, что женские половые гормоны, а особенно эстроген, надёжно защищают женщин от закупорки сердечных сосудов. Однако с приближением климакса вероятность развития инфаркта у представителей обоих полов становится одинаковой.
Какие бывают виды заболевания?
Классификация инфаркта миокарда зависит от его расположения и глубины. При поражении стенки сердца на всю глубину возникает инфаркт, который может называться по-разному – проникающий, Q-позитивный или инфаркт с элевацией (подъёмом) ST.
Если инфаркт не поражает стенки сердца на всю глубину, то он может называться непроникающим, Q-отрицательным или без элевации ST. В диагнозе обычно указывают ту область сердца, которая поражена инфарктом. Помимо этого, указывают также поврежденную стенку сердца.
Также существует обширный инфаркт миокарда, который охватывает основную часть сердечной мышцы. В отличии от обширного, мелкоочаговый инфаркт поражает только небольшую часть.
Кроме этого, иногда возникает рецидивирующий инфаркт, который проявляет себя в течение четырех недель после предыдущего, и повторный инфаркт миокарда, появляющийся более чем через 28 дней.
Каковы симптомы инфаркта?
Инфаркт миокарда обычно развивается в течение четырех периодов, для каждого из которых характерны определённые симптомы.
- Острейший период, начинающийся, как правило, внезапно и в зависимости от симптомов подразделяющийся на несколько типов:
- Болевой тип. Согласно статистике, развитие 90% инфарктов происходит именно по этому типу. Основным симптомом является боль в груди, отдающая в ключицу, руку, плечо, лопатку, нижнюю челюсть. Сильная боль может продолжаться до нескольких дней.
- Астматический тип. В данном случае признаками начала заболевания являются одышка, учащённое сердцебиение, затрудненное дыхание, синеватый оттенок кожи. Астматический тип инфаркта встречается в основном у пожилых людей. Подобные симптомы также могут быть характерны и для вторичного инфаркта.
- Абдоминальный (брюшной) тип. Симптомами данного типа являются острые боли в животе, тошнота, время от времени имеют место рвота и вздутие живота.
- Аритмический тип. Проявляется сильным и частым сердцебиением, а также нарушениями сердечного ритма. В ряде случаев сердцебиение, наоборот, становится крайне редким.
- Церебральный (мозговой) тип. Для такого типа характерны сильнейшие головные боли, головокружение, проблемы со зрением.
- Острый период, продолжающийся около 10 дней. За этот период окончательно сформировывается участок погибших клеток миокарда. Если раньше погибшие и работоспособные клетки сердечной мышцы могли располагаться хаотично, то теперь они разделены. Происходит постепенная замена омертвевших мышечных клеток клетками соединительной ткани. За это время температура тела может повыситься за счет поступления продуктов распада клеток в кровь больного человека.
- Подострый период, который может длиться 2-4 месяца. В течение этого времени на месте погибшей ткани миокарда окончательно сформировывается рубец. Следует иметь в виду, что в случае обширного инфаркта в центре очага ещё довольно долгое время сохраняется утончённая ткань, которая может растягиваться при напряжении. В результате образуется аневризма. Иногда есть вероятность возникновения достаточно редкого осложнения – разрыва сердца, почти всегда приводящего к летальному исходу. Поэтому даже если нет жалоб на боли или одышку, больной должен строго соблюдать все рекомендации доктора.
- Постинфарктный период, длящийся до 6 месяцев. Больной постепенно идет на поправку, но в это время есть большая вероятность возникновения вторичного инфаркта миокарда, развития стенокардии и сердечной недостаточности.
Какие осложнения могут появиться при заболевании?
Существует целый ряд различных осложнений, возникающих при инфаркте миокарда:
- кардиогенный шок, заключающийся во внезапном снижении сердечной активности. В результате кардиогенного шока происходит резкое падение артериального давления. Это очень опасное осложнение, которое развивается быстро, а в ряде случаев — практически мгновенно. Кардиогенный шок часто заканчивается летальным исходом;
- тромбообразование в сердечной полости. При выходе из сердца тромбы могут стать причиной закупорки артерий, тем самым перекрывая приток крови к другим органам. Это может послужить причиной возникновения инсульта, а также инфаркта в других внутренних органах;
- сбои сердечного ритма, представляющие угрозу для жизни;
- психические нарушения, возникающие чаще всего у пожилых людей.
Но это далеко не всё., так как возникновение инфаркта миокарда грозит массой осложнений, и предсказать их появление невозможно. Поэтому при лечении инфаркта миокарда нужно строго соблюдать все рекомендации доктора. При инфаркте нельзя торопиться с выпиской из лечебного учреждения или выходом на работу. Если даже больной будет считать, что он уже выздоровел, чрезмерная активность во время выздоровления чревата внезапными и зачастую тяжелыми осложнениями.
Как осуществляется диагностика заболевания?
 Первым признаком инфаркта миокарда является боль в районе грудной клетки, продолжающаяся в течение длительного промежутка времени (более получаса).
Первым признаком инфаркта миокарда является боль в районе грудной клетки, продолжающаяся в течение длительного промежутка времени (более получаса).
Вторым признаком служит ряд особенностей электрокардиограммы – например, высокие зубцы Т. Поэтому в случае подозрения у больного инфарктного состояния ЭКГ проводят повторно каждые 20 – 30 минут. При этом нужно внимательно следить за малейшими изменениями в электрокардиограмме.
Третий признак инфаркта миокарда – это обнаружение в крови больного веществ, появляющихся после гибели клеток сердца.
Если после проведения ЭКГ не будет обнаружено характерных изменений, то назначают коронарную ангиографию и эхокардиографические исследования, направленные на изучение состояния и сокращения сердечных стенок.
Что предлагает для лечения традиционная медицина?
Лечебные мероприятия при инфаркте миокарда заключаются в устранении боли, восстановлении кровотока, уменьшении потребности сердечной мышцы в кислороде, лечении инфарктных осложнений, минимизации пораженной инфарктом области миокарда.
Боли устраняют при помощи наркотических анальгетиков. Главная задача – не допустить болевой синдром, так как боль существенно повышает нагрузку на сердце из-за воздействия симпатоадреналовой системы. Болевой сигнал подается нервной системой, надпочечники увеличивают выброс адреналина, и как следствие — нагрузка на сердце. В процессе снятия боли уменьшается частота сердечного ритма, снижается потребление сердечной мышцей кислорода. Также для этого используют бета–адреноблокаторы, блокирующие адренорецепторы и не позволяющие адреналину оказывать воздействие на сердечный ритм.
Всем больным, пострадавшим от инфаркта миокарда, обязательно делают ингаляции кислорода с помощью носовых трубок или дыхательных масок.
Больным также прописывают курс лечения тромболитиками — веществами, растворяющими тромбы и восстанавливающими кровообращение в сосудах. Лечения тромболитиками имеет массу противопоказаний – большие кровопотери, повышенное артериальное давление, тяжелые болезни печени. Однако несмотря на это тромболитиками часто пользуются врачи скорой помощи, потому что своевременное применение этих лекарств уменьшает область миокарда, пострадавшего от инфаркта.
Если к тромболитической терапии имеются противопоказания, то применяют ангиопластику, которая помогает восстановить кровообращение. Больному под местным наркозом с помощью катетера вводят баллон. В баллон вводится жидкость, в результате чего он расширяется, тем самым увеличивая просвет в поврежденной артерии. Затем катетер и баллон удаляют.
При инфаркте миокарда совместно проводятся антиагрегатная и антикоагулянтная терапия. Это позволяет предотвратить возникновение тромбов.
Антиагрегантными являются препараты ацетилсалициловой кислоты. Антикоагулянты предназначены для того, чтобы уменьшить свертываемость крови и исключить образование новых тромбов.
Иногда невозможно применить тромболитическую терапию и бета-блокираторы. В этих случаях применяют ингибиторы ангиотензин-превращающего фермента (АПФ). Эти препараты препятствуют возникновению осложнений инфаркта миокарда, а также служат для предотвращения развития сердечной недостаточности. Но ингибиторы АПФ и сами могут спровоцировать инфарктные осложнения. Они оказывают влияние на ферментативные процессы, которые происходят в организме, и препятствуют преобразованию неактивных ферментов в активные. Они, в свою очередь, сужают кровеносные сосуды и повышают давление.
Применение ингибиторов АПФ в комплексе с диуретиками (мочегонными препаратами) позволяет повысить их эффективность и свести к минимуму негативные воздействия каждого из них. Диуретики применяют при различных заболеваниях, при которых возникает отечность.
При инфаркте миокарда нельзя затягивать с оказанием медицинской помощи, иначе это может существенно увеличить область поражения сердца. Поэтому при малейших подозрениях на инфаркт миокарда нужно срочно вызывать скорую помощь.
При давящей боли в области сердца, продолжающейся более 15 минут, необходимо срочно обратиться к врачу. То же самое следует сделать, если боли в области сердца длятся более 5 минут в сопровождении рвоты, общей слабости организма, затруднения дыхания, и не прекращаются после приёма нитроглицерина. До прибытия бригады скорой помощи нужно принять вторую таблетку нитроглицерина через 5 минут после принятия первой.
Какие методы лечения рекомендует народная медицина?
Народные методы лечения противопоказаны в острые периоды болезни. В этом случае инфаркт миокарда требует срочного медицинского вмешательства.
Народная медицина рекомендует применять в период реабилитации различные лечебные продукты и настои, способствующие укреплению стенок кровеносных сосудов и улучшению работы сердца. В состав настоев могут входить календула, цветы боярышника, семена укропа, корни валерьяны, ягоды калины, плоды фенхеля, мята. Также рекомендуется употребление в пищу овощей и фруктов, таких, как:
- репа;
- свекла;
- свежая морковь;
- редька;
- виноград;
- яблоки.
На работу сердца благоприятное воздействие оказывают:
- мед;
- грецкие орехи;
- миндаль;
- сухофрукты;
- пророщенные зерна пшеницы.
Какова профилактика заболевания?
Профилактику инфаркта миокарда подразделяется на первичную и вторичную.
К первичной профилактике относится здоровый образ жизни — в частности, правильное питание, умеренное употребление алкоголя, отказ от курения и физическая активность. Следование всем этим правилам существенно снизит риск развития инфаркта миокарда.
Вторичная профилактика включает в себя приём антикоагулянтов, бета-блокаторов, ингибиторов АПФ.
Одним из показателей риска развития инфаркта миокарда является высокий уровень холестерина, поэтому для предотвращения возникновения повторного инфаркта назначают статины – лекарственные средства, предназначенные для понижения уровня холестерина.
Антагонисты кальция – это специальные препараты, препятствующие поступлению ионов кальция в сердечную мышцу. Благодаря этому происходит расширение коронарных артерий. В тех случаях, когда приём бета-блокираторов противопоказан, используют антагонисты кальция длительного действия.
Применение таких препаратов противопоказано во время острого периода инфаркта, а также при появлении признаков сердечной недостаточности и во время нарушения функций левого желудочка. При этих заболеваниях происходит нарушение насосной функции сердца, а приём антагонистов кальция усугубляет этот процесс.
Иногда для лечения инфаркта миокарда назначают полиненасыщенные жирные кислоты, сочетая их со всеми вышеперечисленными препаратами. Это позволяет улучшить обмен веществ.
Как должна происходить профилактика осложнений заболевания?
В острый период инфаркта одной из основных задач лечения является профилактика различного рода осложнений – аритмии, тромбоза, сердечной недостаточности, разрывов сердца. Значительное снижение риска возникновения осложнений вызывают такие лечебные мероприятия, как ингаляции кислородом, своевременное применение лекарств, восстановление кровообращения, купирование болевого синдрома, аккуратная транспортировка пациента.
При инфаркте миокарда первое время нужно соблюдать постельный режим, обеспечивать физический и эмоциональный покой, регулярно следить за показаниями артериального давления и электрокардиограммы больного.
Через несколько недель после начала инфаркта могут возникнуть поздние осложнения. Самым распространенным считается такое отдаленное осложнение, как сердечная недостаточность. Для профилактики этого недуга с самого начала лечения инфаркта следует принимать такие лекарственные препараты, как нитроглицерин, ингибиторы АПФ, диуретики, бета-блокаторы.
Как на ранних, так и на поздних стадиях инфаркта миокарда у больного могут возникнуть психические расстройства, из-за которых пациент откажется проходить лечение. Здесь поможет только помощь опытного психотерапевта.
Источник
