Инфаркт миокарда без зубцов передней стенки левого желудочка

Заболевания сердечно-сосудистой системы в XXI веке занимают лидирующую позицию среди причин смерти населения. Инфаркт передней стенки левого желудочка — самый встречаемый вариант локализации повреждения. Он ежегодно инвалидизирует миллионы людей и при отсутствии своевременного лечения может закончиться летальным исходом. Но нужно ли паниковать? Обсудим этот вопрос ниже.
Причины, факторы риска и механизм развития
Для начала постараюсь вкратце изложить суть проблемы. Острый инфаркт миокарда – один из вариантов ишемической болезни сердца (ИБС). Основой патологии остается критическое несоответствие потребности сердечной мышцы в кислороде и питательных веществах. Проще говоря, отдельные участки миокарда попросту не снабжаются кровью, что ведет к гибели сначала изолированных клеток (кардиомиоцитов), а потом уже целых зон мышечной ткани.
Мои пациенты часто спрашивают меня о том, что же может такого произойти, чтоб сосуд, который питает сердце кровью, закрылся. В 70-80% случаев основой проблемы является атеросклероз. Болезнь сопровождается отложением жиров на поверхности сосудистой стенки и воспалением клеток ее внутреннего слоя. С течением времени эти элементы образуют бугорок, после чего происходит сужение просвета артерии. Результатом может стать их разрыв бляшки с образованием тромба и полной закупоркой сосуда. Острый инфаркт миокарда передней стенки левого желудочка встречается в моей практике чаще остальных форм. Это обусловлено анатомическими особенностями кровоснабжения сердца.
Согласно современным взглядам кардиологов на причины развития инфаркта миокарда, стоит выделить следующие ключевые факторы, способствующие прогрессированию патологии:
- Неправильное питание. Я имею в виду чрезмерное употребление продуктов, богатых быстрыми углеводами и жирами (фаст-фуд, различные сладости, энергетические напитки, алкоголь).
- Ожирение. Избыточная масса тела свидетельствует об активном процессе отложения жиров в стенке сосудов. Определить свой индекс массы тела можно перейдя по ссылке.
- Курение. Никотин способствует дополнительному спазму коронарных артерий.
- Гиподинамия. Чем меньше вы двигаетесь, тем выше шанс развития ожирения с дальнейшим прогрессированием атеросклероза.
- Повышенное артериальное давление (АД). Шанс развития переднего, бокового или нижнего инфаркта миокарда у гипертоников выше, чем у пациентов с нормальным АД.
- Стресс. Эмоциональное перенапряжение ведет к спазму сосудов, что на фоне наличия бляшек повышает риск их разрыва с развитием острого тромбоза и закупорки артерии.
- Возраст, пол. Мужчины после 50 занимают лидирующее место среди пациентов с инфарктами разной локализации.
Генетическая предрасположенность также играет определенную роль в развитии болезни. При наличии близких родственников, перенесших или умерших от инфаркта, стоит более внимательно относиться к факторам риска и чаще посещать врача.

Симптомы
Инфаркт передней стенки сердца (также, как и другой локализации) сопровождается возникновением характерных клинических признаков, которые позволяют сразу же заподозрить болезнь.
Типичные признаки
При беседе с пациентами, страдающими от гипертензии или других сердечных болезней, я всегда обращаю внимание на признаки, которые могут свидетельствовать о начале развития острого инфаркта передней стенки левого желудочка:
- Жгучая, давящая боль в области сердца. Многие мои пациенты описывали симптом, как «сжатие в тисках» или «слон наступил на грудь». Особенностью инфаркта является иррадиация (распространение) боли на левую руку, шею, челюсть или под лопатку.
- Длительность приступа может превышать 30 минут.
- Неэффективность применяемых таблеток. Мои пациенты всегда хранят дома антигипертензивные лекарства, «Нитроглицерин» и «Валидол». При инфаркте указанные препараты не принесут облегчения.
В большинстве мои больные четко могут указать момент возникновения боли. Приступ часто оказывается связанным со стрессовой ситуацией или чрезмерной физической нагрузкой. Однако в моей практике неоднократно были и такие пациенты, у которых инфаркт развился при отсутствии каких-либо провоцирующих факторов.
Атипичные проявления
Описанная выше клиническая картина остается классической. Она характерна преимущественно для переднего инфаркта. Тем не менее, разрыв бляшки с тромбозом может возникать и в артериях, которые снабжают кровью другие отделы сердца.
При инфаркте миокарда нижней стенки левого желудочка на первый план выходят следующие атипичные признаки:
- Тошнота, рвота. Мне один больной рассказывал, как он плотно поел и у него резко начал нарастать дискомфорт в животе. До момента обращения за помощью он выпил 4 таблетки препаратов для улучшения пищеварения. Бригада «скорой помощи» диагностировала нижний инфаркт.
- Изолированная одышка с тенденцией к нарастанию интенсивности симптома. В данном случае речь идет об астматической «маске» болезни.
- Слабость с эпизодами головокружения. Сознание пациенты теряют крайне редко.
- Безболевая форма ишемии. Относительно редкий вариант развития болезни. Пациент может отмечать исключительно слабость и желание отдохнуть.
Я всегда говорю своим больным, что при возникновении хотя бы одного из описанных выше симптомов стоит обратиться к специалисту. Пропустить инфаркт, который развивается в нижней стенке левого желудочка, довольно просто. Однако лечить его после потери драгоценного времени нелегко.
Диагностика
Нижний, задний или передний инфаркт миокарда диагностируется одинаково. Сначала я всегда собираю анамнез болезни и оцениваю жалобы пациента. Чаще всего одной боли в груди достаточно для возникновения соответствующих подозрений.
Для подтверждения догадки я пользуюсь вспомогательными инструментальными и лабораторными обследованиями.
Инструментальные методы
Основа диагностики любого инфаркта миокарда – это ЭКГ. Переоценить значение электрокардиограммы при ИБС невозможно. Методика позволяет на бумаге или экране увидеть малейшие отклонения в электрической функции сердца, которые всегда возникают при нарушении снабжения отдельных участков миокарда кровью.
Возможные изменения на пленке:
- элевация (подъем) или депрессия (проседание) сегмента ST относительно изолинии;
- инверсия (смена полярности на противоположную) зубца T;
- формирование глубокого и широкого (патологического) зубца Q.
Существуют косвенные признаки на ЭКГ, которые могут указывать на передний инфаркт или поражения другой стенки левого желудочка.
Для уточнения локализации и степени повреждения сердечной мышцы я всегда дополнительно назначаю следующие исследования:
- Ангиография коронарных сосудов. После введения в венечные артерии контраста я на экране монитора вижу место закупорки, что позволяет быстро провести восстановление проходимости сосуда методом стентирования.
- Эхокардиография (Эхо-КГ). Ультразвуковое исследование сердца позволяет увидеть снижение или полное отсутствие сокращений пораженного участка миокарда (гипо- или акинезия).
В 98% случаев описанных выше инструментальных методик хватает для постановки окончательного диагноза.
Лабораторные методы
Лабораторные тесты являются отличными помощниками на раннем этапе верификации заболевания. Наиболее достоверным остается анализ крови на тропонин I. Последний являет собой белок, содержащийся в кардиомиоцитах. При гибели клеток миокарда тропонин попадет в кровь, где его можно зафиксировать. Подробнее о том, как его делают, читайте в статье по ссылке.
Дополнительные лабораторные тесты:
- Общий анализ крови. При инфаркте может возрастать количество лейкоцитов, увеличиваться скорость осаждения эритроцитов (СОЭ).
- Биохимический анализ крови. Может возрастать количество C-реактивного пептида, АсАТ, АлАТ.
- Коагулограмма. Анализ демонстрирует функцию свертываемости крови. У инфарктных больных она часто выражена слишком сильно.
Среди лабораторных тестов я, как и превалирующее большинство кардиологов, в первую очередь делаю анализ на тропонин. Другие тесты носят второстепенный характер.
Последствия и возможные осложнения
Прогноз для больного с инфарктом всегда зависит от своевременного обращения к врачу. При оказании квалифицированной помощи пациенту в течение первых 2 часов после начала приступа вполне вероятно предотвращение развитие некроза сердечной мышцы. Подобный прогноз доступен благодаря проведению быстрого тромболизиса и стентирования. Однако люди нередко терпят боль, надеются, что «само пройдет», тем самым теряя драгоценные минуты и увеличивая площадь поражения.
Наиболее частые осложнения болезни, с которыми я часто встречаюсь:
- Ухудшение сократительной функции сердца с развитием недостаточности.
- Различного рода нарушения ритма и проводимости.
- Хроническая аневризма сердца. Из-за истончения пораженного миокарда в стенке формируется выпячивание, в котором могут образовываться тромбы.
Наиболее тяжелым последствием инфаркта остается летальный исход. Однако при условии адекватной терапии и удачного стечения обстоятельств больные могут прекрасно жить десятилетиями даже после перенесенного сердечного удара. О том, какие медикаменты и как долго нужно принимать после выписки с больницы, можно прочесть тут.
Совет специалиста
Мои советы больным достаточно просты:
- бросить курить;
- меньше нервничать по пустякам;
- рационализировать питание: отказываться от любимых блюд не нужно, главное – умеренность;
- регулярно проходить профилактические медицинские осмотры;
- больше двигаться и заниматься посильной физкультурой.
Полностью обезопасить себя от инфаркта практически невозможно. Однако благодаря базовым моментам, указанным выше, можно не только улучшить самочувствие, но и предотвратить прогрессирование более двух десятков внутренних болезней.
Клинический случай
К нам в клинику поступил мужчина 49 лет с выраженной давящей болью за грудиной, которая отдавала в левую руку. Пациент связывает симптомы со стрессом из-за ссоры с женой. От момента появления признака до обращения за помощью прошло 2 часа. На кардиограмме элевация сегмента ST в V1-V4 и формирование патологического зубца Q в I, aVL, V1-V4. При проведении прикроватного Эхо-КГ зон гипокинезии не выявлено. Анализ на тропонин положительный. АД – 130/90 мм рт. ст.
Больной направлен на ургентную коронарную ангиографию. Была обнаружена тотальная окклюзия передней нисходящей ветви левой коронарной артерии. Проведено стентирование с постановкой металлического стента. В итоге установлен диагноз: передне-перегородочный инфаркт миокарда. На третьи сутки после стентирования и приема соответствующей медикаментозной терапии пациент отмечает практически полную нормализацию состояния.
Источник
ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ. ИНФАРКТ МИОКАРДА
По характерным изменениям на ЭКГ выделяют острый коронарный синдром с подъемом сегмента ST и без подъема сегмента ST.
Электрокардиографических классификаций инфаркта миокарда (ИМ) существует несколько. В основу одной из важнейших классификаций положено наличие или отсутствие на ЭКГ патологического зубца Q. Так, выделяют инфаркт миокарда с зубцом Q и инфаркт миокарда без зубца Q.
Существуют 4 периода инфаркта миокарда с зубцом Q.
· Развивающийся ИМ. Длится первые 6 ч от момента окклюзии коронарной артерии и начала болевого приступа. Характеризуется элевацией сегмента ST более 1 мм как минимум в 2 соседних отведениях.
· Для острого периода инфаркта миокарда с зубцом Q диагностически значимым признаком является появление зубцов Q в сочетании с типичными для острого инфарктного поражения изменениями сегмента ST: элевацией ST в отведениях, отражающих зону поражения (депрессия ST в отведениях V1−V2 свидетельствует в пользу задней локализации ИМ), положительной волной Т. Острый период продолжается от 6 ч с момента появления клинической картины инфаркта до седьмых суток.
· Заживающий, или рубцующийся, инфаркт миокарда (7−28-е сутки) характеризуется уменьшением элевации сегмента ST и возвращением его на изолинию в сочетании с инверсией волны Т в “инфарктных” отведениях (высокая положительная волна Т свидетельствует в пользу диагноза ИМ задней локализации).
· О зажившем инфаркте миокарда (после 29-х суток от начала клинической картины) и рубцовых изменениях миокарда (перенесенном инфаркте миокарда с зубцом Q) можно говорить в тех случаях, когда на ЭКГ имеются диагностически значимые (патологические) зубцы Q без сопутствующих изменений сегмента ST и волны Т, свидетельствующих об острой или подострой стадии поражения миокарда. Зубцы Q или (QS) считаются патологическими в том случае, когда их ширина составляет 0,04 с или более, а по глубине они равны или превышают 25% глубины зубца R в том же отведении.
Нередко без сопоставления с клинической картиной заболевания или без записи ЭКГ в динамике трудно точно установить давность ИМ.
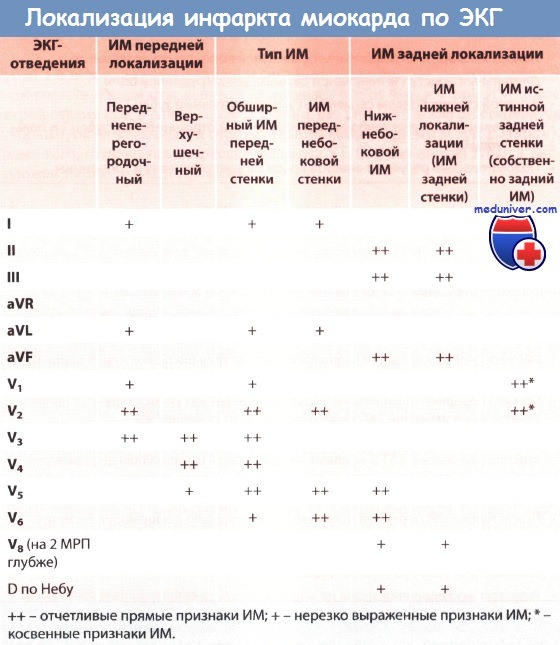
Передне-септальный ИМ: типичные изменения в отведениях V1−V3.
Боковой ИМ: типичные изменения в отведениях I, aVL, V5−V6.
Обширный передний ИМ: типичные изменения в отведениях I, aVL, V1−V5 (V6).
ИМ высоких отделов боковой стенки левого желудочка: типичные изменения в отведениях I, aVL.
ИМ нижней локализации: типичные изменения в отведениях II, III, aVF.
ИМ задней или нижне-базальной локализации: высокие зубцы R шириной 0,04 с и более, причем амплитуда зубца R больше амплитуды зубца S в отведениях V1−V2.
Подозрение на аневризму желудочка: элевация ST в тех отведениях, где имеются зубцы Q, сохраняющиеся 2 нед и более после ИМ.
ЭКГ 22. Острый коронарный синдром с подъемом сегмента ST
10 мм/мВ 50 мм/с
Ритм синусовый. Вольтаж удовлетворительный. Нормальное положение электрической оси сердца. Инфаркт миокарда с зубцом Q переднеперегородочной области, верхушки левого желудочка, боковой стенки, острый период.
ЭКГ 23. Острый коронарный синдром без подъема сегмента ST
10 мм/мВ 50 мм/с
ЧСС = 62 в мин. Эл. ось 42°- нормальная. P−Q = 0,196 с. P = 0,147 с. QRS = 0,087 с. Q−T = 0,422 с. Синусовый ритм. Вольтаж удовлетворительный. Нормальное положение электрической оси сердца. Ишемия миокарда передне-боковой стенки левого желудочка. Признаки гипертрофии левого желудочка (индекс Соколова равен 38,6 мм).
ЭКГ 24. Инфаркт миокарда
10 мм/мВ 50 мм/с
ЧСС = 53 в мин. Эл. ось −21°- откл. Влево. P−Q = 0,136 с. P = 0,070 с. QRS = 0,074 с. Q−T = 0,353 с. Синусовый ритм, брадикардия. Вольтаж удовлетворительный. Отклонение электрической оси сердца влево. Заживший инфаркт миокарда переднеперегородочной области, верхушки ЛЖ, нижней стенки.
ЭКГ 25. Инфаркт миокарда
10 мм/мВ 50 мм/с
ЧСС = 57 в мин. Эл. ось 15°- горизонтальная. P−Q = 0,140 с. P = 0,098 с. QRS = 0,073 с. Q−T = 0,367 с. Синусовый ритм, брадикардия. Вольтаж удовлетворительный. Горизонтальное положение электрической оси сердца. Рубцовые изменения миокарда (заживший инфаркт миокарда) нижней, боковой стенок ЛЖ.
ЭКГ 26. Инфаркт миокарда
10 мм/мВ 50 мм/с
ЧСС = 90 в мин. Эл. ось -45°- резко влево. P−Q = 0,128 с. P = 0,090 с. QRS = 0,064 с. Q−T = 0,378 с. Синусовый ритм, тахикардия. Вольтаж снижен в отведениях от конечностей. Резкое отклонение ЭОС влево. Блокада передней ветви левой ножки пучка Гиса. Желудочковая экстрасистолия, бигеминия. Заживающий инфаркт миокарда с зубцом Q нижней стенки ЛЖ.
ЭКГ 27. Инфаркт миокарда
10 мм/мВ 50 мм/с
ЧСС = 79 в мин. Эл. ось -65°- резко влево. P−Q = 0,140 с. P = 0,091 с. QRS = 0,086 с. Q−T = 0,369 с. Синусовый ритм. Вольтаж удовлетворительный. Резкое отклонение ЭОС влево. Блокада передней ветви левой ножки пучка Гиса. Заживающий ифаркт миокарда с зубцом Q переднеперегородочной области, верхушки, боковой стенки. Гипертрофия левого желудочка.
ЭКГ 28. Инфаркт миокарда
10 мм/мВ 50 мм/с
ЧСС = 109 в мин. Эл. ось SI-SII-SIII. P−Q = 0,148 с. P = 0,103 с. QRS = 0,082 с. Q−T = 0,303 с. Синусовый ритм, тахикардия. Вольтаж удовлетворительный. Инфаркт миокарда с зубцом Q нижней стенки ЛЖ, острый период.
ЭКГ 29. Инфаркт миокарда
10 мм/мВ 50 мм/с
ЧСС = 133 в мин. Эл. ось 75°- вертикальная. P−Q = 0,148 с. P = 0,112 с. QRS = 0,090 с. Q−T = 0,263 с. Синусовый ритм, тахикардия. Вольтаж удовлетворительный. Вертикальное положение ЭОС. Инфаркт миокарда с зубцом Q передне-перегородочной области, верхушки, боковой стенки ЛЖ, острый период.
ЭКГ 30. Инфаркт миокарда
10 мм/мВ 50 мм/с
ЧСС = 64 в мин. Эл. ось 64°- нормальная. P−Q = 0,156 с. P = 0,092 с. QRS = 0,081 с. Q−T = 0,370 с. Синусовый ритм. Вольтаж удовлетворительный. Нормальное положение ЭОС. Инфаркт миокарда с зубцом Q переднеперегородочной области ЛЖ, острый период.
ЭКГ 31. Инфаркт миокарда
10 мм/мВ 50 мм/с
ЧСС = 92 в мин. Эл. ось -32°- резко влево. P−Q = 0,124 с. P = 0,112 с. QRS = 0,083 с. Q−T = 0,343 с. Синусовый ритм, тахикардия. Вольтаж удовлетворительный. Резкое отклонение ЭОС влево. Заживающий инфаркт миокарда с зубцом Q нижней стенки ЛЖ. Поворот сердца левым желудочком вперед.
ЭКГ 32. Инфаркт миокарда
10 мм/мВ 50 мм/с
ЧСС = 75 в мин. Эл. ось 71°- вертикальная. P−Q = 0,168 с. P = 0,072 с. QRS = 0,089 с. Q−T = 0,352 с. Синусовый ритм. Вольтаж удовлетворительный. Вертикальное положение ЭОС. Рубцовые изменения (заживший инфаркт миокарда) верхушки, боковой стенки ЛЖ. Гипертрофия ЛЖ.
ЭКГ 33. Инфаркт миокарда без зубца Q
10 мм/мВ 50 мм/с
ЧСС = 65 в мин. Эл. ось 41°- нормальная. P−Q = 0,144 с. P = 0,070 с. QRS = 0,078 с. Q−T = 0,460 с. Синусовый ритм. Вольтаж удовлетворительный. Нормальной положение электрической оси сердца. Инфаркт миокарда без зубца Q переднеперегородочной области, верхушки левого желудочка.
Источник
Признаки инфаркта миокарда передней стенки на ЭКГ
Инфаркт миокарда с подъемом сегмента ST (ИМпST) в зависимости от локализации можно отнести к одному из двух типов: ИМ передней локализации и ИМ задней локализации.
• ИМ передней локализации развивается вследствие окклюзии левой коронарной артерии и/или ее ветвей
• При ИМ передней локализации в грудных отведениях регистрируются более отчетливые изменения ЭКГ, чем в отведениях от конечностей
• При остром, или «свежем» инфаркте миокарда (ИМ) передней локализации регистрируется отчетливый подъем сегмента ST и положительный зубец Т (монофазная деформация), особенно отчетливые в грудных отведениях V1-V6 в зависимости от размеров зоны инфаркта. Зубец Q может быть большим.
• При «старом» инфаркте миокарда (ИМ) передней локализации монофазная деформация сегмента ST уже отсутствует. Регистрируются большой зубец Q, депрессия сегмента ST и отрицательный зубец Т во всех или некоторых грудных отведениях V1-V6 в зависимости от размера зоны инфаркта.
• Результат исследования крови на маркеры некроза миокарда положительный.
При инфаркте миокарда (ИМ) передней локализации зона некроза располагается в передней стенке ЛЖ. Инфаркт ПЖ встречается крайне редко. Причиной ИМ передней локализации бывает окклюзия левой коронарной артерии или ее ветвей.
ЭКГ-признаки инфаркта миокарда (ИМ) передней стенки в грудных отведениях и отведениях от конечностей разные. Прежде всего, необходимо оценить изменения ЭКГ в отведениях от конечностей. В отведениях I, II, III, aVR, aVL и aVF признаки ИМ выражены не столь отчетливо. В острой фазе ИМ возможен только небольшой подъем сегмента ST в I, а иногда во II и aVL отведениях; зубец Т в этих отведениях положительный. Итак, в указанных отведениях может регистрироваться монофазная деформация сегмента ST, но выраженная в меньшей степени, чем в грудных отведениях.
Отчетливые изменения ЭКГ при инфаркте миокарда (ИМ) передней локализации регистрируются в грудных отведениях. В отведениях V1-V4 или V4-V6, а при обширном ИМ передней локализации в отведениях V1-V6 регистрируются отчетливые признаки ИМ. В зависимости от размера зоны ИМ эти изменения могут быть над всей передней стенкой, т.е. чем больше зона инфаркта, тем больше отведений, в которых имеются характерные изменения.
В грудных отведениях V1-V6 при обширном инфаркте миокарда (ИМ) передней локализации регистрируются значительный подъем сегмента ST и положительный зубец Т (монофазная деформация). Такая монофазная деформация в грудных отведениях является важнейшим диагностическим признаком острого ИМ передней стенки. Поскольку эти отведения располагаются непосредственно над пораженным миокардом, подъем сегмента ST во многих случаях ИМ передней стенки по сравнению с ИМ задней стенки выражен более отчетливо и не может быть пропущен.

При этом исходят из того, что чем меньше времени прошло после развития инфаркта, тем больше подъем сегмента ST и положительный зубец Т. Таким образом, зубец Т положительный и может быть очень высоким. Иногда может регистрироваться асфиксический зубец Т.
Большой зубец Q необязателен, хотя может появиться уже в острой стадии заболевания. Большой зубец Q характеризуется тем, что он очень глубокий или уширен либо сочетает в себе оба этих признака. Зубец R в большинстве случаев маленький или едва различим.
По прошествии острой фазы или при «старом» инфаркте миокарда (ИМ) передней стенки подъем сегмента ST не определяется, но в отведениях I и aVL регистрируется глубокий зубец Q. В этих отведениях зубец Т часто бывает отрицательным. Однако в отведениях от конечностей описанные изменения, как и в случае острой стадии ИМ, бывают выражены не столь отчетливо.
В грудных отведениях характерные признаки «старого» инфаркта миокарда (ИМ), как и «свежего» инфаркта миокарда (ИМ), выражены более отчетливо. Так, в отведениях V1-V4, а при обширном ИМ в отведениях V1-V6 регистрируется уширенный и глубокий зубец Q (признак некроза). Эти изменения зубца Q при инфаркте передней локализации более отчетливые, чем при ИМ нижней локализации.
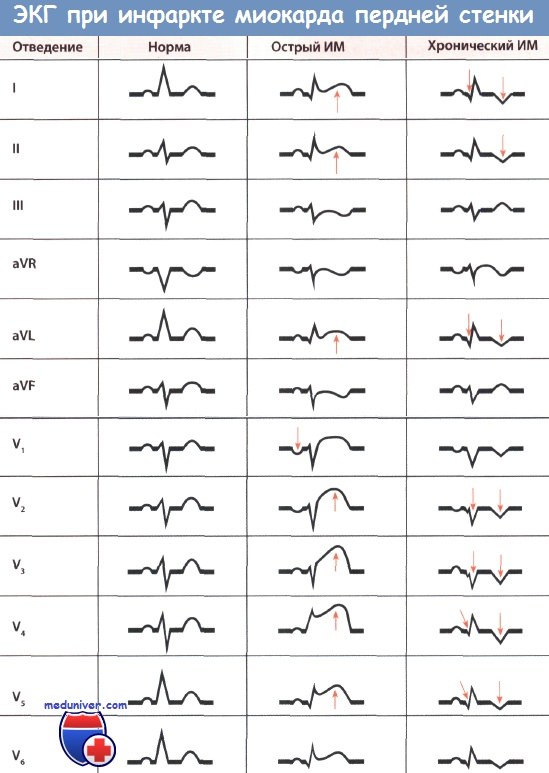
Особенно характерным для инфаркта миокарда (ИМ) передней локализации является уменьшение амплитуды зубца R, т.е. небольшие зубцы R, которые в норме имеются в отведениях V1-V3, исчезают и появляется комплекс QS. Это важный признак ИМ, бросающийся в глаза. Если зубец Q очень большой, после него иногда может следовать очень маленький зубец R, который, однако, может и полностью отсутствовать. Позднее зубец R может вновь появиться, постепенно увеличиваясь по амплитуде.
Наряду с большим зубцом Q в диагностике «старого» инфаркта миокарда (ИМ) важную роль играет также изменение интервала ST. Так в типичных случаях появляется глубокий остроконечный отрицательный зубец Т (коронарный зубец Т) в отведениях V1-V6. Кроме того, отмечается также депрессия сегмента ST. Чем больше времени прошло после начала ИМ передней локализации, тем меньше глубина отрицательного зубца Т и меньше депрессия сегмента ST в грудных отведениях.
При инфаркте миокарда (ИМ) как передней, так и задней локализации в тяжелых случаях в острой стадии может появиться левопредсердный зубец Р.
Возможны также нарушения ритма сердца в виде синусовой тахикардии, желудочковой экстрасистолии и желудочковой тахикардии.
Особенности ЭКГ при инфаркте миокарда передней стенки:
• Окклюзия левой коронарной артерии или ее ветвей
• Некроз миокарда передней стенки
• В острой стадии: подъем сегмента ST и положительный зубец Т (во всех отведениях V1-V6 или в некоторых из них в зависимости от размеров зоны некроза)
• В хронической стадии: глубокий отрицательный зубец Т и большой зубец Q
• Положительный результат анализа крови на креатинкиназу и тропонины
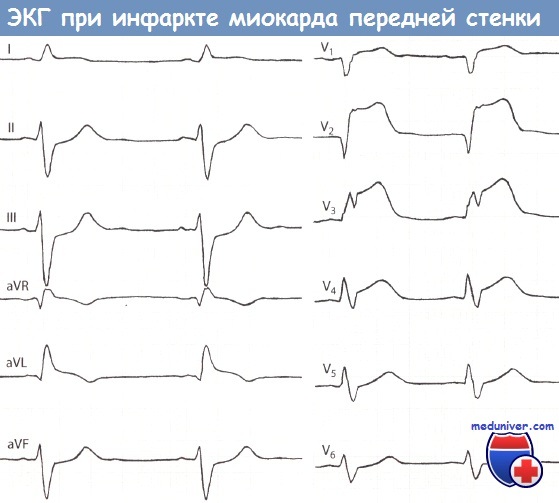
Инфаркт миокарда (ИМ) передней стенки с подъемом сегмента ST (I стадия) (острый ИМ передней стенки).
Значительный подъем сегмента ST и положительный зубец Т, регистрируемые, прежде всего, в отведениях V1-V4, говорят об острой стадии ИМ передней стенки.
Дополнительные данные: поворот электрической оси сердца влево (S > R во II отведении, левый тип ЭКГ), короткий интервал PQ (0,11 -0,12 с), например, во II отведении.
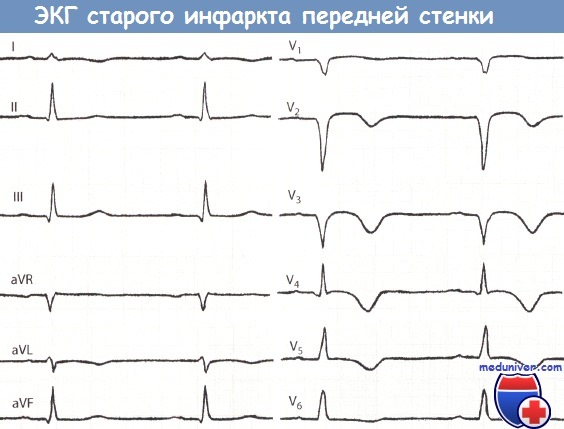
«Старый» инфаркт миокарда (ИМ) передней стенки. Большой зубец Q в отведениях V1-V3.
Зубец Т в отведениях I, aVL, а также V2-V6 отрицательный.
Отсутствие отчетливого подъема сегмента ST позволяет в данном случае диагностировать «старый» инфаркт миокарда (ИМ) передней локализации.
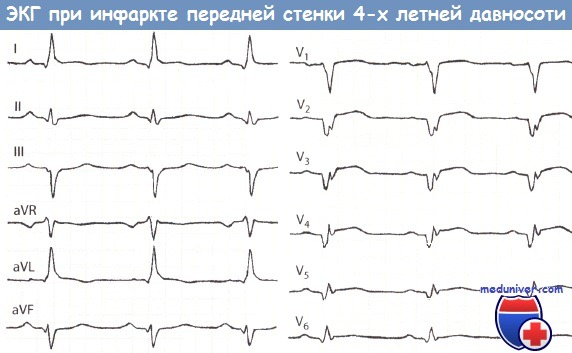
ЭКГ и коронароангиограмма больного через 4 года после инфаркта миокарда (ИМ).
«Старый» обширный ИМ передней стенки, осложнившийся образованием аневризмы.
Маленький зубец Q, небольшой подъем сегмента ST и наметившийся отрицательный зубец Т в отведениях I и aVL.
Большой зубец Q, длительный подъем сегмента ST и положительный зубецТ в отведениях V2-V5 (признаки аневризмы ЛЖ).
Учебное видео ЭКГ при инфаркте миокарда
Скачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь.
– Также рекомендуем “Признаки инфаркта миокарда задней и нижней стенки на ЭКГ”
Оглавление темы “ЭКГ (электрокардиограммы)”:
- Признаки нестабильной стенокардии напряжения на ЭКГ
- Признаки инфаркта миокарда без подъема сегмента ST на ЭКГ
- Признаки инфаркта миокарда с подъемом сегмента ST на ЭКГ
- Признаки инфаркта миокарда передней стенки на ЭКГ
- Признаки инфаркта миокарда задней и нижней стенки на ЭКГ
- Показания и противопоказания для ЭКГ с физической нагрузкой
- Методика проведения ЭКГ с физической нагрузкой
- Расшифровка ЭКГ после пробы с физической нагрузкой – велоэргометрии
- Изменение артериального давления (АД) при физической нагрузке
- Показания для холтеровского мониторинга электрокардиограммы (ЭКГ)
Источник
