Инфаркт кишечника мкб 10
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Инфаркт кишечника.

Нарушение кровообращения – причина инфаркта кишечника
Описание
Инфаркт кишечника. Некроз кишечной стенки, связанный с острым прекращением кровотока по мезентериальным сосудам вследствие их эмболии или тромбоза. Характерным признаком инфаркта кишечника является интенсивная боль в животе при полном отсутствии каких-либо объективных данных во время обследования пациента (живот мягкий, малоболезненный). Для уточнения диагноза проводится УЗИ и обзорная рентгенография ОБП, дуплексное сканирование и ангиография мезентериальных сосудов, лапароскопия. Консервативное лечение неокклюзионных форм инфаркта кишечника возможно только в первые часы заболевания, поздние стадии и остальные формы требуют хирургического лечения.
Дополнительные факты
Инфаркт кишечника – острое нарушение мезентериального кровообращения с последующим некрозом кишки и развитием перитонита. Данная патология является одной из главных проблем хирургической гастроэнтерологии последних лет. Чаще всего эмболия, тромбоз, атеросклероз и неокклюзионная ишемия сосудов кишечника возникают на фоне тяжелой патологии сердца. В связи с увеличением процента пожилого населения и омоложением сердечно-сосудистой патологии инфаркт кишечника встречается все чаще (0,63% сравнительно с единичными случаями в конце прошлого века). Средний возраст пациентов с инфарктом кишечника – 70 лет, преобладают женщины (более 60%). Учитывая солидный возраст пациентов и массу фоновых заболеваний, решить вопрос о хирургической тактике лечения бывает достаточно сложно.
Еще одной проблемой является то, что поставить диагноз инфаркта кишечника достаточно сложно, а подтвердить его без проведения ангиографии до операции практически невозможно. Вследствие ошибочной диагностики затягивается предоперационная подготовка; за это время происходят необратимые изменения в кишке, приводящие к смерти пациента. Ситуация усугубляется тем, что в последние годы инфаркт кишечника значительно омолодился (каждый десятый пациент моложе 30 лет), а радикальная резекция кишечника в поздней стадии заболевания приводит стойкой инвалидизации. Несмотря на усовершенствование диагностических и лечебных мероприятий при инфаркте кишечника, смертность при различных его формах достигает 50-100%.
Причины
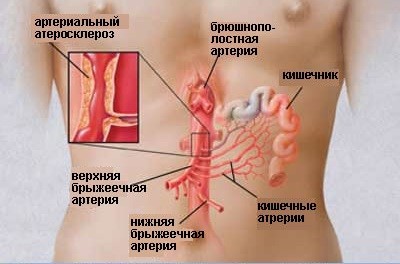
Все причинные факторы, приводящие к инфаркту кишечника, можно разделить на три группы: тромботические, эмболические и неокклюзионные. Тромботический вариант инфаркта кишечника характеризуется тромбозом мезентериальных артерий (реже вен) в их проксимальных отделах. Чаще всего тромб локализуется в устье верхней брыжеечной артерии. К тромбозу висцеральных ветвей аорты может приводить повышенная свертываемость крови, полицитемия, сердечная недостаточность, панкреатит, травмы, опухоли, прием гормональных контрацептивов.
Эмболический вариант инфаркта кишечника развивается при закупорке брыжеечных сосудов тромбоэмболами, мигрировавшими из проксимальных отделов сосудистого русла. Причиной этого чаще всего служат мерцательная аритмия, формирование пристеночных тромбов на фоне инфаркта миокарда, аневризмы аорты, выраженные нарушения коагуляции. После обтурации сосуда эмбол может смещаться в дистальные отделы и ветви сосуда, вызывая прерывистую, мигрирующую ишемию.
Неокклюзионный вид инфаркта кишечника связан не с обтурацией висцеральных сосудов, а со снижением притока крови по ним. Причинами ограничения висцерального кровотока могут быть мезентериальный тромбоз, снижение фракции сердечного выброса, выраженная аритмия, спазм сосудов брыжейки, гиповолемия при шоке, сепсисе, обезвоживании.
Факторы из перечисленных трех групп нередко комбинируются. Заболевание может протекать с компенсацией, субкомпенсацией и декомпенсацией кровотока. Кроме того, выделяют три последовательные стадии инфаркта кишечника: ишемии, инфаркта и перитонита. В первой стадии изменения в кишечнике еще обратимы, а клинические проявления в основном связаны с рефлекторными реакциями организма. В инфарктной стадии происходит некроз кишечника, деструктивные изменения продолжаются даже после восстановления кровотока. Защитные свойства кишечной стенки постепенно ослабевают, бактерии начинают проникать сквозь все ее слои в брюшную полость. В стадии перитонита происходит распад тканей кишечной стенки, геморрагическое пропотевание с развитием тяжелейшего воспаления брюшины.
Симптомы
Первая стадия инфаркта кишечника – ишемическая – обычно длится не более шести часов. В этот период пациента беспокоят сильные боли в животе, вначале схваткообразные, затем постоянные. Локализация боли зависит от того, какой отдел кишечника поражен: при ишемии тонкой кишки беспокоит боль в околопупочной области, восходящей и слепой кишки – в правой половине живота, поперечно-ободочной и нисходящей – в левой половине. Боль очень сильная, однако не соответствует полученным при осмотре пациента объективным данным. При пальпации живот мягкий, малоболезненный. Для инфаркта кишечника характерно острое появление болевого синдрома, однако возможно и постепенное, иногда двухэтапное начало заболевания. Кроме болей в животе, больной может жаловаться на тошноту, рвоту, диарею. Аускультация живота в начальной стадии выявляет повышенную перистальтику, которая постепенно ослабевает в течение нескольких часов.
В стадиях инфаркта и перитонита состояние больного прогрессивно ухудшается. Кожные покровы бледные, сухие. Боль постепенно ослабевает, а при полном некрозе стенки кишечника полностью исчезает, что является плохим прогностическим признаком. Язык сухой, с налетом. Живот вздутый, но поскольку для инфаркта кишечника характерно позднее появление симптомов раздражения брюшины, живот долгое время остается мягким. Патогномоничен симптом Кадьяна-Мондора: при пальпации в брюшной полости определяется цилиндрическое плотно-эластичное образование, малосмещаемое и болезненное – отекший участок кишки и брыжейки. При аускультации брюшной полости участки тимпанита (звонкого звука над перераздутыми петлями кишечника) чередуются с участками притупления звука (над некротизированными петлями). Выпот в брюшной полости (асцит) может формироваться уже через несколько часов от начала заболевания.
Диагностика
Низкая информированность врачей догоспитального этапа об инфаркте кишечника значительно затрудняет своевременную диагностику этого заболевания. Также позднему выявлению данной патологии способствует недостаточная оснащенность стационаров диагностическим оборудованием (ангиограф, компьютерный томограф). Однако заподозрить инфаркт кишечника можно и с помощью другим методов исследования. На УЗИ органов брюшной полости при этом заболевании выявляется утолщенная стенка кишечника, наличие свободной жидкости в брюшной полости. Дуплексное цветное ультразвуковое сканирование является единственным достоверным УЗ-методом диагностики тромбоза мезентериальных сосудов.
Обзорная рентгенография органов брюшной полости информативна на более поздних стадиях, когда становятся видны чаши Клойбера, кишечные арки. Проведение контрастного рентгенологического исследования не рекомендуется, так как оно не предоставляет каких-либо ценных для постановки диагноза данных, но значительно затягивает этап диагностики. Мультисрезовая спиральная компьютерная томография органов брюшной полости позволяет провести более точное исследование петель кишечника (дает возможность обнаружить газ в брыжейке и стенке кишки), а МРТ мезентериальных сосудов – оценить состояние сосудистого русла, обнаружить тромбы и эмболы.
Наиболее точным методом исследования является ангиография мезентериальных сосудов. Данное исследование рекомендуют проводить в двух проекциях – прямой и боковой. Такая методика позволяет вычислить точную локализацию патологического процесса, выявить пораженные ветви висцеральных сосудов, определить тактику и объем оперативного вмешательства. Помогает в диагностике и определении лечебной тактики и консультация врача-эндоскописта. Диагностическая лапароскопия дает возможность визуально оценить состояние петель кишечника, выявить некоторые патогномоничные для инфаркта кишечника признаки. К ним относят изменение цвета кишечной стенки, отсутствие пульсации краевых сосудов, изменение сосудистого рисунка (продольный вместо поперечного). Выявление данных признаков позволяет выставить показания к ургентной операции даже при невозможности проведения ангиографии. Противопоказаниями к лапароскопии являются: выраженное вздутие кишечника, наличие обширных лапаротомий в анамнезе, крайне тяжелое состояние пациента.
Специфических лабораторных признаков инфаркта кишечника, особенно в начальных стадиях заболевания, не существует. В общем анализе крови по мере развития заболевания нарастает лейкоцитоз, сдвиг лейкоформулы влево. Анализ кала на скрытую кровь также становится положительным на стадии некроза кишечника. Некоторые авторы указывают на повышение уровня лактата в крови как на специфичный признак инфаркта кишечника.
Лечение
Цель лечения инфаркта кишечника – устранение всех патогенетических звеньев этого заболевания. Один из основополагающих принципов терапии тромбоза мезентериальных сосудов – раннее начало фибринолиза. Однако начало патогенетического лечения на догоспитальном этапе возможно только теоретически, потому что этот диагноз практически никогда не ставится до госпитализации пациента. Сразу после госпитализации начинают коррекцию патологии, которая привела к развитию инфаркта кишечника, одновременно с инфузионной терапией. Инфузия кристаллоидных и коллоидных растворов призвана возместить недостающий объем циркулирующей крови, восстановить перфузию ишемизированных участков кишки. Начиная кардиотропную терапию, следует отказаться от использования вазопрессоров, так как они вызывают спазм сосудов брыжейки и усугубляют ишемию. При неокклюзионной ишемии показано введение спазмолитиков для улучшения висцерального кровотока.
Консервативная терапия оправдана только при отсутствии у пациента признаков перитонита. Наибольшая эффективность достигается при терапии, начатой в первые два-три часа от появления симптоматики. Чем дольше будет длиться этап консервативного лечения, тем меньше шансов на благоприятный исход, поэтому этап нехирургической терапии должен быть максимально кратким. При отсутствии быстрого эффекта проводится ургентная операция. То же касается и предоперационной подготовки – чем она короче, тем выше шансы на выздоровление.
При инфаркте кишечника радикальными считаются лишь оперативные вмешательства на сосудистом русле (при наличии показаний – в сочетании с резекцией кишечника). Изолированная резекция некротизированной кишечной петли без удаления тромба из сосуда не устраняет основной патогенетический механизм возникновения инфаркта кишечника, а значит – не приводит к улучшению состояния пациента. Если оперативное вмешательство произведено в сроки более 24 часов от начала заболевания, лапаротомия в 95% случаев лишь констатирует необратимые изменения в большей части кишечника. Радикальная резекция пораженной кишки в такой ситуации не предотвращает смерти больного.
Если была произведена обширная резекция кишечника, в послеоперационном периоде пациенту может потребоваться консультация гастроэнтеролога для определения тактики энтерального и парентерального питания. Иногда такие пациенты требуют пожизненного частичного или полного парентерального питания с помощью внутривенного введения углеводов, белковых и жировых фракций.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Рубрика МКБ-10: K55.0
МКБ-10 / K00-K93 КЛАСС XI Болезни органов пищеварения / K55-K63 Другие болезни кишечника / K55 Сосудистые болезни кишечника
Определение и общие сведения[править]
Ишемия кишечника
Синонимы: инфаркт кишечника, мезентериальный тромбоз, острая мезентериальная ишемия, острое нарушение брыжеечного кровообращения, острые сосудистые болезни кишечника.
Это группа сходных по течению и прогнозу патологических состояний, обусловленных нарушениями кровотока в артериальном, венозном или микроциркуляторном русле брыжеечных сосудов. Данная патология относится к разряду тяжелейших заболеваний, с которыми приходится сталкиваться хирургу в своей практической деятельности, и сопровождается в настоящее время крайне высокой летальностью (67-92%). Неудовлетворительные результаты лечения обусловлены, в первую очередь, поздней диагностикой и неадекватной хирургической тактикой.
Эпидемиология
Острые нарушения мезентериального кровообращения чаще встречаются у пациентов пожилого и старческого возраста. Хотя средний возраст больных составляет около 70 лет, это не исключает возможность развития заболевания и у молодых людей. Доля умерших от инфаркта кишечника в возрасте до 40 лет составляет около 10%, причём половина умерших моложе 30 лет. Среди больных заметно преобладают женщины. В последние годы острые нарушения мезентериального кровообращения стали встречаться чаще, что связано как с увеличением продолжительности жизни людей, так и с распространением врождённых и приобретённых тромбофилических состояний.
Этиология и патогенез[править]
Среди практических хирургов до настоящего времени бытует два мифа относительно острых нарушений мезентериального кровообращения. Первый: «Такое заболевание существует, но встречается оно крайне редко». Второй: «Если у больного развился мезентериальный тромбоз, то шансов на выздоровление практически нет». Обе точки зрения, безусловно, имеют определённые основания, однако далеко не всегда соответствуют действительности.
Число умерших от инфаркта кишечника превышает число летальных исходов от такого распространённого заболевания, как острый аппендицит. К этим цифрам необходимо приплюсовать благоприятные исходы лечения и случаи наступившей спонтанно или под действием консервативной терапии компенсации или субкомпенсации мезентериального кровотока и тогда становится ясно, что эта патология вовсе не относится к разряду казуистических.
Возникновение инфаркта кишечника связано с окклюзией магистральных брыжеечных артерий и вен, а также нарушениями на уровне микроциркуляторного русла при проходимых мезентериальных сосудах в результате резкого снижения перфузии кишечной стенки вследствие различных причин. Среди больных с развившемся инфарктом кишечника доля больных с окклюзионными нарушениями мезентериального кровообращения составляет около 90%. Наиболее часто наблюдают эмболии, артериальный тромбоз, реже – тромбоз брыжеечных вен. Необходимо учитывать, что истинная частота неокклюзионных нарушений значительно выше 10%, однако у данной категории больных на фоне интенсивной терапии по поводу различных иных тяжёлых заболеваний часто наступает компенсация мезентериального кровотока без нарушений жизнеспособности кишечника, в связи с чем верификация истинной распространённости данного вида патологии затруднена.
Окклюзионные нарушения мезентериального кровообращения
а) Эмболия мезентериальных артерий встречается наиболее часто. Основные заболевания, при которых происходит формирование тромбоэмболов в левых отделах сердца и аорте – врождённые и приобретённые пороки сердца, инфаркт миокарда, нарушения сердечного ритма, аневризмы сердца и аорты, атеросклеротические поражения сердца и сосудов. Эмболии мезентериальных артерий нередко сопровождаются эмболиями других артерий большого круга кровообращения, что значительно ухудшает прогноз лечения.
Инфаркт кишечника чаще всего развивается при эмболии устья или ствола верхней брыжеечной артерии. Большая частота эмболии верхней брыжеечной артерии по сравнению с нижней (в 20-40 раз) объясняется более высоким расположением сосуда, острым углом отхождения от аорты, большим диаметром просвета. Безусловно, эмболия нижней брыжеечной артерии встречается чаще, чем диагностируется, но проходит незамеченной вследствие компенсации кровотока через хорошие коллатеральные связи с системами верхней брыжеечной и внутренних подвздошных артерий.
б) Тромбоз мезентериальных артерий по частоте занимает второе место после эмболий. Тромбоз может локализоваться на одном или нескольких уровнях артериальной системы брыжейки. Сосудистая операция выполнима лишь при поражении на уровне ствола верхней брыжеечной артерии.
в) Сдавление (прорастание) мезентериальных артерий и вен злокачественными опухолями с последующим тромбозом наблюдают при метастазах рака желудка или поджелудочной железы в корень брыжейки.
г) Сочетанная окклюзия артерий и вен кишечника наблюдается при травме с их отрывом или при прошивании обоих сосудов, а также при относительно больших сроках заболевания, когда к окклюзии артерии или вены присоединяется вторичный тромбоз другого сосуда.
Неокклюзионные нарушения мезентериального кровообращения
При неокклюзионных нарушениях мезентериального кровотока расстройства микроциркуляции в кишечнике возникают первично и бывают связаны с целым рядом патогенетических факторов. Первостепенное значение при этом имеют падение перфузионного давления и ангиоспазм. Давление в мезентериальных артериях резко снижается в результате малого сердечного выброса и выраженной артериальной гипотензии, особенно при стенозе устья верхней брыжеечной артерии.
Комбинация факторов, приводящих к неокклюзионному инфаркту кишечника, может быть самой разнообразной.
Клинические проявления[править]
Клинические признаки в первую очередь зависят от вида нарушения мезентериального кровообращения, распространённости поражения и стадии заболевания. Наиболее яркую и характерную клиническую картину наблюдают при острых нарушениях артериального мезентериального кровообращения, особенно при эмболии, которую и считают самой частой причиной заболевания.
Начало заболевания характеризуется внезапным, неожиданным для больного появлением сильных, нестерпимых болей в животе. Эти боли возникают без каких-либо продромальных проявлений, на фоне вполне удовлетворительного самочувствия. В анамнезе у таких пациентов обычно имеется эмбологенное заболевание сердца. Наиболее жестокие боли характерны для начала заболевания в стадии ишемии, которая длится около 6 ч.
Боли в животе – основной и наиболее яркий симптом заболевания. Обращают внимание крайне беспокойное поведение больного, стоны, крики, мольбы о помощи. Больного сложно даже просто осмотреть, он мечется, подтягивает ноги к животу, принимает коленно-локтевое положение. Кожные покровы становятся бледными, выступает холодный пот, на лице – гримаса ужаса. Для заболевания характерна выраженная тахикардия. При аритмиях дефицит пульса достигает 50-60 в минуту. АД повышается на 30-40 мм рт.ст. (симптом Блинова). Подобная реакция особенно характерна для эмболии ствола верхней брыжеечной артерии. У больных с острым инфарктом миокарда заболевание, напротив, может начинаться с коллапса.
Интенсивность болей сравнима с болевым синдромом при странгуляционной кишечной непроходимости. Характерной особенностью болей в этот период служит отсутствие обезболивающего эффекта даже от морфина. Тяжесть состояния в этот период определяется в основном болевым шоком и гемодинамическими нарушениями. Для стадии ишемии характерна локализация болей в эпигастральной области, что связано с раздражением солнечного и верхнебрыжеечного сплетений. В последующем боли перемещаются в район месторасположения поражённой кишки. Несоответствие между выраженным болевым синдромом и отсутствием перитониальной симптоматики очень часто выступает на этой стадии предпосылкой для диагностических ошибок.
При ограниченных поражениях кишечника острота болевого синдрома может быть выражена в меньшей степени, поведение больных более спокойное.
Другой характерный симптом – ишемическое опорожнение кишечника. В самом начале заболевания рефлекторно возникают одно-двукратная рвота желудочным содержимым и жидкий стул за счёт спастического сокращения кишечной трубки в ответ на острую ишемию. У ряда больных в стадии ишемии отмечают длительный понос, что приводит к диагностическим ошибкам. В каловых массах через несколько часов от начала заболевания появляется кровянистая слизь, напоминающая малиновое желе. Симптом наиболее выражен в стадии инфаркта.
В стадии инфаркта (обычно она начинается спустя 6-12 ч от начала заболевания и продолжается в течение 12-24 ч) боли несколько уменьшаются вследствие некротических изменений в стенке кишки и гибели болевых рецепторов. Поведение больных становится более спокойным, проходит чувство страха. Появляется лёгкая эйфория, обусловленная развивающейся интоксикацией. В рвотных массах и стуле наблюдают примесь крови. АД нормализуется, пульс, наоборот, учащается. Число лейкоцитов повышается до 20-40×109/л.
В стадии перитонита начинают преобладать боли по всему животу. Они усиливаются при перемене положения тела, кашле, пальпации, что связано с развитием воспалительных изменений в брюшной полости. В отличие от стадии ишемии и инфаркта болевые ощущения уменьшаются при назначении наркотиков. Общее состояние больных резко ухудшается в связи с резко выраженным эндотоксикозом, обезвоживанием, нарушениями водно-электролитного баланса, развитием метаболического ацидоза. Больные адинамичны, у некоторых появляется бред. Рвотные массы приобретают неприятный гнилостный запах. Наступает задержка стула и газов.
Острые сосудистые болезни кишечника: Диагностика[править]
Объективные симптомы при исследовании живота
В первые часы заболевания живот не вздут, конфигурация его не изменена, брюшная стенка участвует в акте дыхания. Симметричное вздутие живота возникает в поздней стадии заболевания – при развитии перитонита.
Для стадии ишемии, особенно в первые часы заболевания, характерно отсутствие болезненности при глубокой пальпации живота. В стадии инфаркта выраженная пальпаторная болезненность наблюдается у всех больных. Обращает внимание несоответствие зоны болезненности локализации спонтанных болей в животе. В стадии перитонита преобладают боли по всему животу, болезненность определяется уже при поверхностной пальпации.
Особенностью клинического проявления перитонита при острых нарушениях мезентериального кровообращения считают более позднее, по сравнению с другими формами вторичного перитонита, возникновение симптома Щёткина- Блюмберга. Именно поэтому диагностику нельзя строить только на наличии этого признака. Мышечное напряжение локализуется вначале соответственно месту поражения кишечника или внизу живота. Следует помнить, что перитонит у таких больных обычно имеет распространённый характер, так как поражаются большие участки кишечника, а процесс деструкции протекает быстро. Поэтому локальные проявления перитонита не отражают в должной мере его распространённость.
В стадии инфаркта диагностируют патогномоничный для заболевания симптом Мондора, который заключается в пальпации умеренно болезненного инфильтрата мягкоэластической консистенции без чётких границ. Симптом обусловлен резким отёком поражённой инфарктом кишки и брыжейки. Определение симптома Мондора в правой подвздошной области может явиться причиной ошибочного диагноза аппендикулярного инфильтрата.
В начале заболевания может определяться обычная или даже усиленная перистальтика, что свидетельствует о жизнеспособности кишечника. Однако в дальнейшем она очень скоро ослабевает. На стадии гангрены кишечника характерный признак – полное отсутствие кишечных шумов, при этом над брюшной полостью выслушиваются сердечные тоны.
В стадии инфаркта начинает определяться притупление в отлогих местах живота, где скапливается выпот.
Большое значение имеет пальцевое ректальное исследование, при котором можно обнаружить кровянистые выделения.
Ангиографическое исследование – специфический и наиболее объективный метод диагностики данного заболевания. Необходимую информацию получают с помощью аортографии в двух проекциях (прямой и боковой) с последующей селективной мезентерикографией. Наличие дефектов контрастирования и отсутствие заполнения ствола и ветвей мезентериальных артерий подтверждают диагноз вне зависимости от стадии заболевания. Окклюзия сосуда может быть выявлена ещё до развития инфаркта кишечника. Выделяют артериальную, капиллярную и венозную фазы прохождения контрастного вещества через сосудистое русло брыжейки и кишечной стенки. Каждая из них даёт определённую информацию и важна в диагностике различных видов нарушений мезентериального кровообращения. Существует возможность сделать заключение о жизнеспособности стенки кишки. Метод высокоинформативен, но, к сожалению, использование его в экстренных ситуациях возможно только в специализированных лечебных учреждениях.
Лапароскопия может быть проведена практически в каждом хирургическом стационаре, но из этого не следует, что она всегда необходима при подозрении на данное заболевание. Нет никакой необходимости прибегать к эндоскопии, когда диагноз перитонита не вызывает сомнений. В такой ситуации его причина должна быть уточнена во время экстренного хирургического вмешательства. Применение лапароскопии оправдано, если у хирурга имеются сомнения в необходимости неотложной лапаротомии.
Другие современные методы исследования, такие как УЗИ, КТ, МРТ, а также обзорная рентгенография органов брюшной полости, несмотря на возможность выявления отдельных диагностически значимых признаков, в основном могут быть использованы для исключения иной ургентной абдоминальной патологии.
При невозможности использовать специальные методы диагностики и обоснованном подозрении на острое нарушение мезентериального кровообращения показана диагностическая лапаротомия.
Дифференциальный диагноз[править]
Острые сосудистые болезни кишечника: Лечение[править]
Лечение острых нарушений мезентериального кровообращения в подавляющем большинстве случаев предполагает проведение экстренного хирургического вмешательства, которое должно быть предпринято, как только установлен диагноз или возникло обоснованное подозрение на это заболевание. Только активная хирургическая тактика даёт реальные шансы на спасение жизни больных. Консервативные методы лечения должны использоваться в сочетании с оперативными, дополняя, но ни в коем случае не заменяя их. Терапевтические и реанимационные мероприятия, проводимые в ситуациях, когда возможно развитие неокклюзионных нарушений мезентериального кровотока, эффективны лишь до появления клинической симптоматики со стороны органов брюшной полости и могут рассматриваться только в качестве профилактических мероприятий.
Оперативное вмешательство должно решать следующие задачи:
1) восстановление мезентериального кровотока;
2) удаление нежизнеспособных участков кишечника;
3) борьбу с перитонитом.
Характер и объём хирургического вмешательства в каждом конкретном случае определяются рядом факторов: механизмом нарушения мезентериального кровообращения, стадией заболевания, локализацией и протяжённостью поражённых участков кишечника, общим состоянием больного, хирургическим оснащением и опытом хирурга. Все виды операций сводятся к трём подходам:
– сосудистые вмешательства;
– резекции кишечника;
– комбинации этих способов.
Очевидно, что сосудистые операции наиболее целесообразны. Речь, как правило, идёт о вмешательстве на верхней брыжеечной артерии. Восстановление кровотока по мезентериальным артериям в течение первых 6 ч с момента окклюзии обычно приводит к предотвращению гангрены кишечника и восстановлению его функций. Однако и при поступлении больного в более поздние сроки, когда наступают необратимые изменения более или менее протяжённого участка кишечника, помимо его удаления может понадобиться операция на мезентериальных сосудах для восстановления кровотока в пока ещё жизнеспособных его отделах. Вот почему в большинстве случаев приходится сочетать сосудистые операции и резекционные вмешательства.
Профилактика[править]
Предотвратить возникновение тромбоэмболий артериального русла кишечника можно путём своевременного хирургического лечения аортальных и митральных пороков сердца, адекватной антиаритмической терапии и длительным применением непрямых антикоагулянтов у пациентов с постоянной формой мерцательной аритмии. Профилактика атеротромбоза заключается в постоянном приёме дезагрегантных средств. Для предупреждения венозного мезентериального тромбоза необходимо выявлять и коррегировать тромбофилические состояния.
Прочее[править]
Прогноз
Острые нарушения мезентериального кровообращения, протекающие с декомпенсацией кровотока, без оперативного лечения заканчиваются смертью больных. До 75% больных погибают на 1-4-е сут с момента начала заболевания. В основном это больные с эмболиями, артериальным тромбозом и неокклюзионными видами нарушения мезентериального кровообращения, в более поздние сроки – больные с венозным тромбозом.
Результаты оперативного лечения всё ещё далеки от удовлетворительных. Даже в крупных клиниках летальность составляет 67% и выше. Лучшие результаты получены после сосудистых операций в первые часы заболевания – до 75% выздоровевших. Оптимизм внушает факт постоянного улучшения с течением времени непосредственных результатов лечения.
В отдалённом послеоперационном периоде снижение массы тела отмечают около трети пациентов, синдром короткой кишки – около 20%. У остальных на фоне диеты и поддерживающей ферментной терапии наступает компенсация пищеварения. Выживаемость через 2 года составляет около 70%, через 5 лет – 50%. Причина летальных исходов в этом периоде – в основном сердечно-сосудистые заболевания. Длительный приём непрямых антикоагулянтов (варфарин и др.) в профилактических дозах улучшает отдалённые результаты.
Источники (ссылки)[править]
“Клиническая хирургия. В 3 т. Том 2 [Электронный ресурс] / Под ред. В.С. Савельева, А.И. Кириенко – М. : ГЭОТАР-Медиа, 2013. – (Серия “Национальные руководства”).” – https://www.rosmedlib.ru/book/ISBN9785970425725.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
