Группа риска это инфаркт

Инфаркт миокарда – отягчающее проявление этой ишемической болезни сердца. Именно от него в 2017-19 г умерло более 50% жителей России. При ИМ наблюдаются характерные признаки. О том, как их распознать, методах лечения и профилактике рассказывается в статье.
Что это за патология
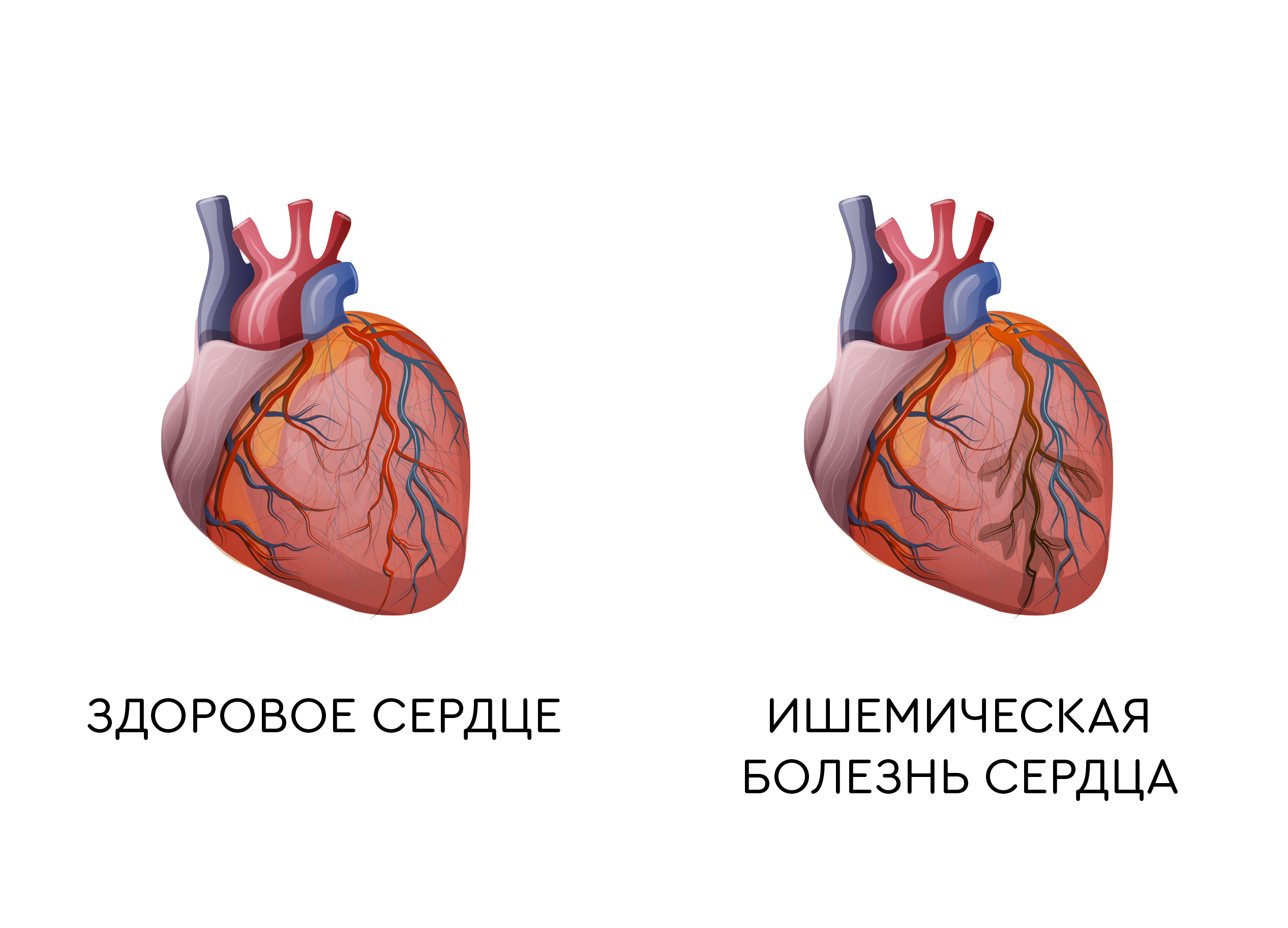
Заболевание – ишемический очаговый некроз сердечной мышцы. Наблюдается чаще у мужчин после 45 лет. Летальность составляет до 35%, причем на долю внезапных смертей приходится 15%.
При нарушении наблюдается расстройство сердечной деятельности. Мышечные клетки гибнут, замещаются волокнами соединительной ткани. Нарушается кровоснабжение, быстро могут начаться необратимые изменения.
При обширном инфаркте поражению подлежит большая площадь сердечной мышцы. При данном виде выживаемость — практически нулевая.
Виды и классификация
Врачи полагаются на следующих признаках заболевания для установления разновидности:
- стадия;
- размер, глубина очагового поражения;
- место локализации;
- имеющиеся осложнения;
- видоизменения на кардиограмме;
- степень боли.
Различают 4 стадии.
- Повреждение.
- Острая.
- Подострая.
- Рубцевание.
Виды разделяют по:
- размеру очагового поражения мышцы – мелкоочаговый, крупноочаговый;
- глубине некроза – интрамуральный, трансмуральный, субэпикардиальный, субэндокардиальный;
- месту локализации – правожелудочковый, левожелудочковый, межжелудочковой перегородки;
- периодичности – первичный, вторичный, рецидивирующий;
- степени осложнения;
- болевому синдрому – типичный, атипичный, безболевой, периферический, комбинированный;
- нарушениям на электрокардиограмме – с формированием патологического зубца Q либо отрицательного зубца Т.
Другие виды заболевания с характерными проявлениями.
- Астматический – одышка, удушье, кашель по типу приступа бронхиальной астмы.
- Абдоминальный – колики живота, напряжение мышцы брюшины, расстройство стула, тошнота.
- Цереброваскулярный – апатия, психозы, панические атаки, обморок, тошнота, рвота, головокружение. Возникает при нарушенном мозговом кровообращении и сбоях со стороны нервной системы.
- Аритмический – боль в сердце, снижение артериального давления.
- Ангинозный – боль за грудиной с отдачей в нижнюю челюсть, левую лопатку, руку.
Может развиваться стертый ИМ, при котором какие-либо симптомы отсутствуют. Заболевание констатируется только в случае проведения ЭКГ.
Причины возникновения
В основе патогенеза лежит нарушенный жировой обмен, поэтому основная причина — атеросклероз сосудов или формирование атеросклеротических характерных бляшек в их просвете. Сердечная мышца требует постоянного оснащения кислородом и кровью, иначе она повреждается и атрофируется.
Нарушению кровообращение в коронарных артериях и образованию атеросклероза предшествует:
- спазм, сужение просвета сосудов;
- отрыв бляшки с образованием тромбоза артерии.
Атеросклероз — опасное состояние при инфаркте. Сердечный ритм при отсутствии притока крови к органу становится нерегулярным, требует немедленной коррекции врачами-кардиологами.
К провоцирующим факторам возникновения ИМ стоит отнести:
- наследственную предрасположенность через ДНК (если близкие родственники страдали сердечно-сосудистыми заболеваниями);
- ожирение;
- возраст после 45 лет-гипертония;
- вредные привычки (алкоголь, курение), спазмирующие сосуды;
- пассивный образ жизни;
- эндокринные нарушения, сахарный диабет;
- неправильное питание;
- стойкую гипертензию при скачках давления;
- стрессы, излишнюю эмоциональность нервное перенапряжение.
Механизм развития и локализация
При патологии закупоривается одна или сразу несколько ветвей коронарной артерии. Образуется устойчивый спазм или тромбоз на фоне внезапного прекращения кровотока.
Это проявляется, когда на стенке сосуда образуется атеросклеротическая бляшка. Быстро увеличивается в размерах и перекрывает просвет коронарной артерии. Ишемия на определенном участке миокарда прогрессирует, провоцирует создание условий для тромбоэмболии, тромбоза, некроза.
Возникает тромбоз и спазм коронарной артерии в случае трещины или разрыва атеросклеротической бляшки, обнажения коллагеновых волокон.
- Активируются плазменные факторы коагуляции.
- Начинает происходить агрегация тромбоцитов на пораженном участке.
- Развивается окклюзия артерии.
- Подлежат раздражению интерорецепторы миокарда при накоплении неокисленных продуктов обмена.
- Развивается резкий ангинозный приступ. Отмечается жгучий, давящий, распирающий, кинжальный, сжимающая боль за грудной клеткой с отдачей в левую верхнюю часть тела (плечо, шея, ключица, ухо, зубы, межлопаточная зона).
Причиной инфаркта миокарда у 98% пациентов является атеросклероз коронарных артерий. В редких случаях — на фоне эмболии сосудов. Наблюдается выраженный коронароспазм коронарной артерии и некроз отдельного участка.
Возможные осложнения
Осложнения инфаркта миокарда вызваны поражением сердца после приступа или нарушения ритма (пульса). Бывают ранние с признаками в первые часы или поздние спустя 1-2 недели.
Самые ранние последствия:
- перикардит;
- аритмия;
- блокада проводимости нервного импульса.
Поздние осложнения:
- синдром Дресслера в случае совместного поражения сердца суставов легких;
- сердечная недостаточность;
- эндокардит;
- расширение зоны поражения;
- аневризмы;
- нарушение проводимости или насосной функции органа;
- тромбоэмболия;
- стенокардия;
- расстройство иннервации;
- внезапная остановка сердца.
Ухудшения наблюдаются в острый период с длительностью до 2 суток. В организме происходит отрыв тромба, закупорка кровеносного сосуда, разрыв сердечной мышцы. На следующей стадии — подострой обычно симптомы инфаркта миокарда стихают.
Состояние пациента улучшается, уменьшается количество лейкоцитов в крови. Если врачам удается предотвратить постинфарктный синдром на данном этапе, то наступает продолжительная ремиссия. Хотя в течение 3 лет болезнь может повториться.
Проявления
Основной симптом в острый период — волнообразные интенсивные болевые приступы. Чем обширнее зона поражения, тем более выраженными становятся признаки инфаркта. Боль то стихает, то усиливается с продолжительностью от 30 минут до 24 часов.
При атипичном течении патологии у больных отмечается:
- беспричинное беспокойство, чувство страха;
- слабость;
- одышка;
- возбуждение;
- побледнение покровов кожи;
- акроцианоз;
- липкий холодный пот;
- аритмия, тахикардия;
- повышенное артериальное давление.
В подострую фазу боль стихает. Проходит систолический шум и тахикардия.
В постинфарктный период клинических факторов не наблюдается. Могут появляться боли в области шейно-грудного отдела, позвоночника, горла, левой лопатки, пальцев левой руки.
Симптомы предынфарктного состояния, которые нельзя игнорировать:
- одышка;
- беспричинная усталость, слабость, повышенная утомляемость;
- скачки артериального давления;
- перебои в ритме;
- тревожность;
- приступы стенокардии.
На данном этапе самочувствие резко ухудшается и длится 0,5-2 часа. На острейшей стадии резко болит за грудиной, отдает в плечо, руку и шею, жжет и распирает в области сердца, тошнит, отходит холодный пот.
При острой форме инфаркта миокарда с длительностью до 2-ух суток возможны закупорка кровеносного сосуда, отрыв тромба, разрыв мышцы сердца, нарушение кровообращения мозга.
Если пациентам удалось пережить острую форму и избежать постинфарктного синдрома – на завершающем периоде формируется рубец. Высока вероятность повтора на протяжении первых 3 лет.
Диагностика
Для выявления и постановки точного диагноза проводится:
- ЭКГ, наблюдению подлежат сердечные биопотенциалы, составляется график рабочих характеристик пораженных участков;
- кардиоспецифические маркеры для обнаружения повреждений с помощью ферментов;
- лабораторное тестирование;
- эхокардиография;
- коронарография.
На первом приеме врач выслушает жалобы, обратит внимание на локализацию и характер боли и других симптомов, свойственных атипичного течению патологии. Затем перенаправит на ЭКГ, чтобы обозначить обширность болезни.
Большое значение для расшифровки результатов имеет общий анализ крови, т.к. позволяет выявить уровень повышения СОЭ и лейкоцитоз.
Также ЭхоКГ при подозрении на окклюзию коронарных артерий. Это поможет определить степени истончения желудочковых стенок, нарушения сократимости сердечных структур.
Кто в группе риска
Наверное, нет человека, который бы не входил в группу риска по развитию ИМ.
Факторы:
- гиподинамия либо низкая физическая активность;
- возраст;
- наличие сердечно-сосудистых патологий;
- курение;
- сахарный диабет;
- высокий уровень глюкозы или липопротеинов в крови;
- избыточная масса тела;
- наследственная предрасположенность.
До 30% острых периодов в первые часы проявления заканчиваются смертельным исходом. Даже при микроинфаркте пациентам важно внимательно относиться к своему здоровью.
В постинфарктный период пациентам показана лечебная физкультура, а не снижение физической активности. Именно занятия спортом и подача нагрузки на пораженный миокард снизит риск повторного инфаркта и возможные осложнения.
Материал подготовлен
специально для сайта venaprof.ru
под редакцией провизора Александровой М.Н.
Источник

Приступ, развивающийся в результате некроза мышечной ткани сердца и, как следствие, возникновения тромба в артерии и снижении кровоснабжения, называют инфарктом миокарда. Он является одним из проявлений ишемической болезни и очень опасен, так как при не начатом вовремя лечении высок риск смертельного исхода. В развитии данной патологии немалую роль играют факторы риска инфаркта миокарда, наличие которых должно стать для человека сигналом к тому, что он должен изменить свой образ жизни и быть более осторожным.
Факторы риска развития инфаркта миокарда
 Рассматриваемые факторы при желании можно устранить и тем самым обезопасить себя от риска инфаркта:
Рассматриваемые факторы при желании можно устранить и тем самым обезопасить себя от риска инфаркта:
- гипертония. Повышенное давление является провоцирующим фактором. Высоким считается от отметки 140 верхнее и от 90 нижнее давление. При правильно подобранном лечении или устранении причины гипертонии давление можно снизить и убрать риск такого плана. Гипертоникам стоит следить и за погодными явлениями, в том числе магнитными бурями, чтобы всегда «держать руку на пульсе»;
- высокий уровень холестерина в крови. При повышении уровня этого показателя выше нормы на 1% риск развития приступа повышается сразу на несколько процентов. Снижение уровня холестерина – одна из первых мер по предотвращению инфаркта. Поэтому следует регулярно измерять этот показатель и отслеживать его динамику;
- табакокурение. Эта вредная привычка сокращает продолжительность жизни человека примерно на 7 лет. А риск летального исхода от сердечных патологий повышается в 2 раза по сравнению с некурящими людьми. И чем старше курильщик и чем больше сигарет он выкурит, тем выше риски. Эта привычка крайне губительно сказывается на всей сердечно-сосудистой системе, вызывая спазмы и кислородное голодание, способствует развитию атеросклероза со всеми вытекающими проблемами. Также опасно и пассивное курение. У ни в чем не повинных пассивных курильщиков риск ишемии и инфаркта возрастает на 25%. Обязательно бросьте курить, как бы сложно это ни казалось – это всем под силу! Не травите себя и окружающих;
- сахарный диабет. У диабетиков риск стать жертвой инфаркта в 2 раза выше, чем у тех, кто не страдает данной патологией. Такие люди чаще всего страдают атеросклерозом, у них быстрее откладываются бляшки на стенках сосудов. Свертываемость крови также повышена, в связи с чем возникают тромбы. Больным диабетом важно постоянно отслеживать уровень сахара в крови и вовремя использовать все прописанные врачом медикаменты и соблюдать специальную диету;
- ожирение. Лишний вес дает огромную нагрузку на сердечно-сосудистую систему, которой приходится работать в усиленном режиме для поддержания большой массы тела. Увеличена нагрузка на мышцы, дыхательную систему, количество сердечных сокращений возрастает из-за повышенной необходимости тела в питательных веществах и кислороде. Также у людей с ожирением увеличен холестерин и нарушен жировой обмен. Поэтому очень важно изменить свое питание, исключить вредные, жирные, жареные продукты, алкоголь. Необходимо есть больше сырых овощей, фруктов, кисломолочные продукты и низкожирное мясо, медленные углеводы (каши), начать активно двигаться;
- гиподинамия – недостаточный уровень ежедневной физической активности. Этот фактор замедляет все процессы в организме и ведет к ожирению. Гиподинамия – это «болезнь 21-го века», возникашая из-за ускоренного технического прогресса, облегчающего нашу жизнь и избавляющего от необходимости много двигаться. Но все же этот фактор можно устранить, начав заниматься спортом, больше ходить пешком, активно отдыхать. Согласно проведенным исследованиям, люди, занимающиеся физическим трудом, в несколько раз реже страдают от ишемической болезни сердца, чем представители «сидячих» профессий. Что касается спортсменов, то им даже после ухода из большого спорта рекомендовано быть физически активными во избежание дальнейших проблем со здоровьем из-за резкого изменения образа жизни. Всем людям рекомендовано заниматься фитнесом, спортом или другим видом физической активности не менее получаса в день или хотя бы через день.

Группы риска: инфаркт миокарда
Некоторые группы людей имеют больший риск развития инфаркта миокарда. Эти факторы нельзя устранить, но при их наличии нужно более тщательно следить за свои здоровьем.
- Мужчины страдают от приступов чаще женщин, не достигших климактерического периода.
- Чем больше возраст человека, тем выше вероятность, что его может сразить инфаркт. Причем после 55 лет мужчины и женщины уравниваются в рисках.
- Раса. Европейцы, особенно жители Скандинавии, страдают от ишемии чаще представителей негроидной расы.
- Наследственность. Если у человека родственники по мужской линии пострадали от инфаркта до 55 лет или по женской – до 65, то у него также имеются высокие риски.
Следует помнить, что сочетание нескольких факторов риска еще больше повышает вероятность приступа. В этом случае следует устранить все возможные из них, а при наличии неустранимых причин стараться придерживаться основ здорового образа жизни.
Источник
Определение
Сердце человека – орган, который работает непрерывно от первого вздоха до последнего, без выходных и отпусков. Мышца сердца, миокард, обеспечивает насосную функцию, сокращается каждую секунду и нуждается в активном кровообращении. Венечные (или коронарные) артерии обеспечивают питанием и кислородом самую трудолюбивую мышцу нашего тела.
Если в одной или нескольких коронарных артериях возникает затруднение тока крови из-за атеросклеротических наложений, сужения сосуда – снижается кровоснабжение миокарда, возникает боль. Такая боль называется ишемической и болезнь – ишемической болезнью сердца.
Ишемия, в переводе с греческого – местное малокровие, обескровливание, что объясняет основную природу заболевания.
Инфаркт миокарда (ИМ) – сердечно-сосудистая катастрофа, сердечный приступ: это гибель участка миокарда из-за затянувшегося эпизода ишемии.
Причины инфаркта
В подавляющем числе случаев причиной инфаркта является атеросклероз – образование атеросклеротической бляшки на стенке сосуда, сужающей ее просвет.
Этот процесс хронический и бляшка «растет» постепенно. Как правило, такая постепенность дает организму возможность подготовиться – развиваются коллатеральные, обходные, пути кровотока и даже тотальное перекрытие магистральной артерии не ведет к полному обескровливанию и развитию инфаркта.
Но, если по какой-то причине, бляшка стала нестабильной, нарушилась целостность ее «покрышки» – запускается неудержимый каскад тромбоза. И тогда даже небольшая по размеру бляшка может стать причиной инфаркта миокарда. Клетки крови макрофаги, тромбоциты стремятся закрыть дефект, активируется свертывающая система крови, образуется фибриновый сгусток и тромб, полностью перекрывающий просвет артерии. Сердечная мышца очень чувствительна к гипоксии. Через 30 минут начинается гибель клеток, а через 90-100 минут участок миокарда, лишенный кровотока, необратимо погибает полностью.
Иногда кровоток восстанавливается самостоятельно – собственная противосвертывающая система справляется с тромбом и инфаркт не случается. От 4-х до 27% сердечных приступов заканчиваются подобным образом.
Тромбоз является причиной инфаркта в 9 из 10 случаев. Другие причины – эмболия (перекрытие просвета коронарной артерии не тромбом, а фрагментом той же кальцинированной бляшки или измененного сердечного клапана), спазм, кровоизлияние в бляшку, отслойка внутренней стенки артерии. Они встречаются гораздо реже.
Факторы риска
Факторами риска атеросклероза и инфаркта миокарда являются:
Дислипидемия: повышение уровня общего холестерина и липопротеидов низкой плотности крови – основа формирования атеросклеротической бляшки
Табакокурение: повреждение эндотелия сосудов, хроническая гипоксия из-за воздействия угарного газа, прямое сосудосуживающее действие никотина – не полный перечень влияния курения на сосуды и сердце
Сахарный диабет: нарушена микроциркуляция, поддерживается состояние хронического воспаления
Артериальная гипертония: повышает нагрузку на сердечную мышцу.
Абдоминальное ожирение: способствует нарушениям обмена липидов и глюкозы, повышению АД, увеличению потребности в кровоснабжении.
Низкая физическая активность: снижение тренированности, уменьшение массы мускулатуры, возможностей адаптации организма к изменениям.
Нездоровое питание, злоупотребление алкоголем
Психоэмоциональные причины: стресс, депрессия.
Симптомы, клиника
Типичным симптомом ишемического поражения миокарда является боль в груди. Чаще она сжимающего, давящего характера, локализуется за грудиной. Характерна иррадиация (распространение) в левую руку, плечо, под лопатку. Боль длительная, может быть волнообразной.
Характерны также холодный «липкий» пот, бледность кожи, одышка.
Тревожность, чувство страха, беспокойство, резкая усталость – часто сопровождают инфаркт.
Такая классическая картина сопровождает инфаркт далеко не всегда.
Описаны нетипичные варианты клиники ИМ. Часто они встречаются среди женщин, пожилых людей, при повторных инфарктах, сахарном диабете.
Астматический – ведущий симптом одышка, вплоть до удушья. Обычно при обширном поражении сердца и развитии недостаточности левого желудочка у пожилых пациентов и при повторном инфаркте;
Аритмический – болевой синдром выражен незначительно, беспокоят сердцебиение, «провалы» в биении сердца, слабость;
Абдоминальный – боль в животе, тошнота и рвота, часто при нижней локализации инфаркта миокарда;
Церебральный – с преобладанием признаков поражения мозга, головокружения. Снижение сократительной способности, замедление ритма могут привести к снижению мозгового кровообращения, особенно у пациентов с исходными нарушениями церебрального кровотока;
Бессимптомный или малосимптомный – нет типичных признаков, боль не интенсивная или совсем отсутствует. Заболевание диагностируется postfaсtum по изменениям ЭКГ. Такой вариант течения заболевания характерен для пациентов сахарным диабетом, пожилых и женщин;
С нетипичной локализацией боли – в правой руке, нижних конечностях, спине.
Диагностика
Диагноз ИМ устанавливается на основании совокупности клинической картины (симптомы) и данных ЭКГ (запись электрической активности сердечной мышцы). Для принятия решения о неотложности лечения часто этого достаточно.
В дальнейшем, для подтверждения диагноза, определения прогноза необходимы лабораторные тесты и более сложные инструментальные исследования.
Изменения ЭКГ при инфаркте миокарда зависят от локализации очага поражения, его объема и глубины. Эти изменения динамичны, проходят определенные стадии.
В типичном случае в острейшем периоде ИМ регистрируется подъем сегмента ST (как минимум, в 2-х смежных отведениях), затем формируется зубец Q(или QS) и характерная динамика з. Т в подострой стадии.
Трудно оценить инфарктную динамику ЭКГ при наличии кардиостимулятора, нарушений проводимости по типу полной блокады ножек пучка Гиса, синдрома Вольфа-Перкинсона-Уайта и здесь необходимы лабораторные тесты повреждения миокарда.
К ним относятся определение сердечных тропонинов (T и I, высокочувствительный), креатинфосфокиназы. Первые маркеры (тропонины) появляются уже через 2-3 часа от начала гибели кардиомиоцитов и позволяют поставить точный диагноз и начать лечение, спасающее жизнь. Экспресс-анализ на тропонин возможно выполнить уже бригадой скорой помощи.
Как и ЭКГ, уровень лабораторных показателей меняется в динамике, достигая максимальных значений к концу вторых суток и приходя к норме через 10-14 дней. Кроме тропонинов и КФК в общем анализе крови может быть умеренный лейкоцитоз (максимально до 15х109/л) в течение первой недели заболевания, а затем ускорение СОЭ, сохраняющееся до нескольких недель. Эти изменения часто сопровождают умеренную лихорадку (до 380С) из-за системного воспаления в ответ на попадание в кровоток продуктов некроза миокарда.
Классификация, стадии инфаркта миокарда
Временные фазы-периоды:
1. Острейший – первые 2 часа после начала болевого синдрома;
2. Острый – до 10 дней от начала заболевания;
3. Подострый – от 2-х недель до 1,5 месяцев;
4. Стадия рубцевания – от 1,5 до 6 месяцев;
5. Стадия исходов, постинфарктный кардиосклероз – через 6 месяцев от момента инфаркта;
В зависимости от размера очага некроза: крупноочаговый, мелкоочаговый.
В зависимости от глубины распространения некроза: субэпикардиальный, субэндокардиальный,интрамуральный, трансмуральный
Наличие осложнений: осложненный, неосложненный.
В зависимости от локализации очага: передней, боковой, задней, нижней стенки левого желудочка, межжелудочковой перегородки, верхушки сердца, правого желудочка, предсердий или комбинированные варианты.
По наличию в прошлом ИМ: первый, повторный (после 28 суток от предыдущего инфаркта), рецидив (в течение 28 суток от инфаркта).
Первая помощь, лечение
Ухудшение самочувствия при инфаркте миокарда, как правило, внезапное и выраженное, сопровождается тревогой, страхом, беспокойством.
Первое, что нужно сделать – прекратить выполняемую нагрузку, по возможности сесть или прилечь. Обеспечить доступ свежего воздуха – открыть окно, расстегнуть верхние пуговицы рубашки, ослабить ремень, галстук.
Если у человека ранее были проблемы с сердцем, он может иметь при себе соответствующее лекарство – нитроглицерин. При появлении боли нужно принять до 3-х таблеток нитроглицерина с интервалом 5 минут (если в ответ на первую таблетку избыточно не снизилось АД, не появилось сильное головокружение).
Также рекомендовано принять ½ таблетки аспирина (250мг). Неэффективность нитроглицерина и прекращения нагрузки характерна для ИМ, в отличие от стенокардии напряжения. Поэтому очень важно как можно скорее вызвать скорую медицинскую помощь и четко объяснить диспетчеру 03, что ситуация неотложная и вероятен инфаркт миокарда.
От своевременности оказания помощи напрямую зависит не только объем поражения сердца, риск развития осложнений, но и возможность пережить инфаркт миокарда. Если в течение 60 минут пациент будет доставлен в стационар для проведения лечения, его шансы выжить и не стать инвалидом значительно возрастают.
Смертность от инфаркта миокарда достигает 20% и 80-90%смертей происходит из-за позднего начала лечения.
Врачи бригады скорой помощи регистрируют ЭКГ, которая в большинстве случаев определяет диагноз и дальнейшую тактику. Если есть данные за инфаркт миокарда – лечение начинается незамедлительно.
При сохраняющемся болевом синдроме проводится обезболивание, чаще используется морфин.
По показаниям вводятся антиаритмические, седативные средства.
Следующий важный вопрос – восстановление кровотока в коронарной артерии, реперфузионная терапия. Она позволяет либо предотвратить гибель кардиомиоцитов, либо уменьшить объем поражения, возобновив кровообращение.
Такой восстановление проводится либо внутривенным введением медикаментов тромболитического действия (непосредственное «растворение» тромба внутри артерии) или механическим расширением сосуда – чрезкожное вмешательство (ЧКВ) или ангиопластика с возможным последующим стентированием (установкой стента-пружины для сохранения проходимости пораженной артерии).
Преимущества ангиопластики перед тромболизисом доказаны, если она проведена в течение не более 2-х часов от начала болевого приступа. Это вмешательство несет значительно меньший риск кровотечений, в том числе геморрагического инсульта.
Поэтому так важна оперативность доставки пациента с инфарктом в больницу.
Но, введение препаратов тромболитического действия может быть начато уже в машине скорой помощи, если шансов доставить пациента в специализированное отделение в течение 60 минут от начала приступа нет. Проведение тромболизиса в течение часа от начала заболевания позволяет «остановить» развитие каждого третьего инфаркта. Чем больше времени проходит от начала заболевания, тем меньше эффективность такой терапии и через 12 часов она практически равна нулю.
После проведенной тромболитической терапии в течение суток проводится плановое ЧКВ: рентгенконтрастное исследование коронарных артерий – коронарография. Это важно для контроля состояния коронарного русла и, при необходимости, проведения ангиопластики и стентирования.
Надо понимать, что есть очень четкий алгоритм действия врачей по оказанию помощи при остром коронарном синдроме (состояние, когда еще непонятно во что выльется сердечный приступ – стенокардию или инфаркт). Он разработан на основе многих исследований, наблюдений и помогает спасать пациентов.
Осложнения инфаркта миокарда
Они разделяются на ранние и поздние.
К ранним осложнениям относятся:
1. Острая левожелудочковая недостаточность – резкое снижение сократительной способности миокарда, проявляется одышкой, кашлем, учащением пульса. Может сопровождать острую аневризму сердца – выбухание участка желудочка по месту обширной инфарктной зоны;
2. Нарушения ритма и проводимости сердца – различные нарушения регистрируются у 90% пациентов. Некоторые из таких нарушений – смертельно опасны (как фибрилляция предсердий, полная атриовентрикулярная блокада), лечение их возможно только в условиях отделения интенсивной терапии – дефибрилляция или установка кардиостимулятора;
3. Кардиогенный шок – невозможность адекватного кровоснабжения, резкое снижение АД при поражении большого участка миокарда;
4. Ранняя постинфарктная стенокардия – возникает в первые 24 часа острого инфаркта, может быть проявлением незавершившегося некроза сердечной мышцы;
5. Перикардит – воспаление сердечной сумки в первые 1-3 суток, осложняет течение заболевания, увеличивает риск неблагоприятного исхода;
6. «Несердечные» осложнения: желудочно-кишечные кровотечения, острый психоз или депрессия, тромбоэмболические осложнений в другие сосуды.
Поздние осложнения:
1. Синдром Дресслера – через 2-6 недель появляются полисерозиты – воспаление плевры, перикарда, суставов. Имеют аутоиммунный характер;
2. Тромбоэндокардит – возникновение и воспаление пристеночного тромба в полости сердца, на клапанах, опасен эмболическими осложнениями;
3. Формирование хронической аневризмы сердца – в области обширного рубца, способствует прогрессированию сердечной недостаточности, образованию внутрисердечного тромба;
4. Хроническая сердечная недостаточность – недостаточная насосная функция сердца ведет к снижению физической работоспособности, появлению одышки, отеков;
Как жить после инфаркта
Целями восстановления являются физическая, психологическая адаптация, восстановление работоспособности, предупреждение развития осложнений и повторного инфаркта.
Физическая реабилитация начинается с палаты интенсивной терапии. До 28 дней – в кардиологическом отделении или реабилитационном центре, санатории. Постепенное увеличение физической активности позволяет снизить риск осложнений, вернуться к обычной жизни.
Часто необходимо участие психолога, чтобы помочь пациенту продолжить жить с новой болезнью.
Медикаментозная терапия – также является частью реабилитационного плана. Она включает в себя различные группы препаратов, которые назначаются индивидуально. Чаще всего назначаются препараты для урежения частоты пульса, снижение уровня холестерина, нормализации артериального давления и предотвращения повышенной свертываемости крови.
Важно выполнять рекомендации врача по приему препаратов и соблюдению режима физической активности.
Огромную роль играют изменения в образе жизни, касающиеся не только физических упражнений. Коррекция массы тела при ее избытке (или недостатке!), изменения в составе рациона питания (по типу антиатерогенного), отказ от курения (если человек еще этого не сделал) – без этой работы пациент имеет мало шансов «жить долго и счастливо».
Источник