Гемодинамические показатели при сердечной недостаточности
1.
Понятиеонедостаточностикровообращения,
ееформыиосновныегемодинамическиепоказателиипроявления.
Сердечнаянедостаточность,
еевиды,
причинывозникновения.
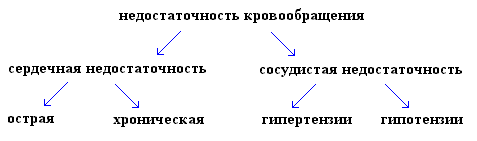
Недостаточностькровообращения
– это
патологическое
состояние,
заключающееся
в
неспособности
системы
кровообращения
доставлять
органам
и
тканям
количество
крови,
необходимое
для
их
нормального
функционирования.
1.
По
клинической
картине:
1.1.
Сосудистая
недостаточность
кровообращения,
которая
представляет
собой
первичные
изменения
в
системе
циркуляции
крови.
Прежде
всего,
это
уменьшение
объема
кровообращения
и
падение
минутного
кровяного
притока
к
сердцу.
1.2.
Сердечная
(кардиальная),
возникающая
в
результате
изменений
сократительной
и
ритмической
функций
сердца.
2.
По
течению:
2.1.
Острая
недостаточность
кровообращения,
классификация
которой
основана
на
клинических
синдромах:
сердечная
правожелудочковая
(легочное
сердце)
или
левожелудочковая
(отек
легких,
сердечная
астма)
недостаточность;
сердечно-сосудистая
недостаточность
(кардиогенный
шок);
сосудистая
недостаточность
(коллапс,
обморок,
шоковое
состояние);
гиподиастолическая
(при
тахикардии
пароксизмального
типа).
2.2.
Хроническая
недостаточность
кровообращения
подразделяется
по
степеням
ее
выраженности:
I
степень
недостаточности
кровообращения
характеризуется
тахикардией,
одышкой,
быстрой
утомляемостью.
Часто
у
человека
с
таким
диагнозом
снижена
трудоспособность,
возможен
сосудистый
или
сердечный
центральный
генез;
II
А
степень
недостаточности
кровообращения,
которой
присущи
аналогичные
симптомы,
но
возникают
они
в
покое.
Также
имеются
застойные
явления
в
круге
кровообращения,
а
трудоспособность
снижена
значительно;
II
Б
степень
недостаточности
кровообращения,
когда
больной
нетрудоспособен,
застойные
явления
наблюдаются
в
обеих
кругах
кровообращения.
Такая
хроническая
недостаточность
кровообращения
обычно
лево-
или
правожелудочковая,
реже
–
тотальная;
III
степень
(дистрофическая),
при
которой
трудоспособность
полностью
утрачена.
Показатели гемодинамики.
1)Ударный
индекс(у
здоровых
людей
составляет
45-55 мл/м2.Отсутствие
увеличения
систолического
объема
при
выполнении
мышечной
работы
свидетельствует
о
начинающейся
(функциональной)
недостаточности
сердечной
мышцы.)
2)Минутный
объем
(оличество
крови,
выбрасываемой
из
сердца
за
1 мин
(одинаковое
для
обоих
желудочков
сердца),
4,5-5 л.)
3)Общее
периферическое
сопротивление
сосудов
(ОПС)(от
800-1500 до
1400-2500 дин
· с
· см-5.)ОПС
может
быть
рассчитано
по
формуле
W =(Р
· 1333* · 60)/МО
4)Время
кровотока(время
прохождения
крови
между
двумя
заданными
точками
сердечно-сосудистой
системы,
20-22 с.)
5)Объем
циркулирующей
крови
(ОЦК)(
представляет
собой
сумму
объемов
плазмы
и
клеток
крови
во
внутрисосудистом
пространстве.2-3
л/м2
или
60-80 мл/кг.
)
6)Артериальное
и
центральное
венозное
давление(систолическое
давление
отдыха
колеблется
от
100 до
160 мм
рт.
ст.
(в
среднем
около
120 мм
рт.
ст.),
диастолическое
– от
60 до
95 мм
рт.
ст.
(в
среднем
80 мм
рт.
ст.).Венозное(Повышение
его
выше
12-15 см
вод.
ст.
служит
ранним
признаком
сердечной
недостаточности.)
Проявления:
1)Одышка(нарушение
вентиляции
легких
с
ощущением
затруднения
дыхания.
2)Цианоз(синюшная
окраска
кожи
и
слизистых
оболочек
(от
греч.
kyanos – темно-синий)
является
одним
из
важных
признаков
сердечной
недостаточности.
Синюшная
окраска
кожи
выражена
сильнее
на
пальцах
рук
и
ног,
кончике
носа,
губах
– там,
где
кровоток
особенно
замедлен.
Позже
цианоз
становится
более
распространенным.
3)Тахикардия(чащение
сердечных
сокращений
– характерное
проявление
недостаточности
кровообращения.
Оно
может
быть
постоянным
или
проявляться
в
виде
приступов
(пароксизмальным),
и
протекать
при
правильном
или
неправильном
ритме.

Сердечнаянедостаточность(СН)
(insufficientia cordis) –
патологическое
состояние,
обусловленное
неспособностью
сердца
обеспечить
адекватное
кровоснабжение
органов
и
тканей
кровью,
т.е.
неспособностью
перекачать
всю
поступающую
венозную
кровь
(в
отличии
от
сосудистой
недостаточности
—
недостаток
притока
к
сердцу
венозной
крови).
Классификация
сердечной
недостаточности
1.
По
происхождению:
1)
преимущественно
в
результате
непосредственного
повреждения
миокарда
(“миокардиальная”);
2)
преимущественно
в
результате
перегрузки
сердца
(“перегрузочная”);
3)
смешанная.
2.
По
первичности
нарушения
сократительной
функции
миокарда
или
притока
венозной
крови
к
сердцу:
1)
первичная
(кардиогенная)
—
в
результате
снижения
сократительной
функции
сердца
при
близкой
к
нормальной
величине
притока
венозной
крови
к
нему;
2)
вторичная
(некардиогенная)
—
в
результате
первичного
уменьшения
венозного
притока
к
сердцу
при
близкой
к
нормальной
величине
сократительной
функции
миокарда.
3.
По
преимущественно
пораженному
отделу
сердца:
1)
левожелудочковая;
2)
правожелудочковая;
3)
тотальная.
4.
По
скорости
развития:
1)
острая
(минуты,
часы);
2)
хроническая
(недели,
месяцы,
годы
СН
вызывается
главным
образом
двумя
группами
причин:
1)
оказывающими
прямое
повреждающее
действие
на
миокард;
2)
обусловливающими
функциональную
перегрузку
сердца.
Факторы
первой
группы
условно
разделяют
на
три
подгруппы
в
зависимости
от
их
природы:
1)
физического
характера
(травма
миокарда,
сдавление
сердца
экссудатом,
опухолью,
действие
электрического
тока
и
т.п.);
2)
химического
(большие
дозы
лекарственных
и
нелекарственных
препаратов:
разобщителей
окислительного
фосфорилирования,
ингибиторов
ферментов,
блокаторов
транспорта
ионов
Са2+
в
клетку
миокарда,
симпатомиметиков,
блокаторов
транспорта
электронов
в
цепи
дыхательных
энзимов
митохондрий
и
т.п.);
3)
биологического
(инфекции,
токсины,
паразиты:
высокие
концентрации
биологически
активных
веществ:
адреналина,
тироксина).
Показателисердечнойнедостаточности:
а)
нарушение
гемодинамики;
б)
нарушение
ритмической
деятельности
сердца,
в)
то
и
другое.
Показателинарушениягемодинамики:
1) понижение
МОС
(особенно
при
острой
СН);
2) понижение
АД=МО•периферическое
сопротивление
(ПС);
3) уменьшение
линейной
или
объемной
скорости
кровотока;
4) изменение
ОЦК
(при
острой
СН
чаще
уменьшение,
при
хронической
—
чаще
увеличение);
5) специфично
для
сердечной
недостаточности
—
повышение
центрального
везнозного
давления
(или
системного
при
правожелудочковой
недостаточности.
При
инфаркте
миокарда
падает
МО,
а
АД
может
даже
повышаться
за
счет
ЧСС.
2.
Перегрузочнаяформасердечнойнедостаточности.
Механизмысрочнойидолговременнойадаптациисердцакперегрузкам.
Гипертрофиямиокарда,
стадии,
особенностигипертрофированногосердца,
механизмегодекомпенсации.
Перегрузочная
сердечная
недостаточность
–
возникает
в
результате
чрезмерной
нагрузки
на
сердце.
Данная
форма
может
развиться
при
пороках
сердца
и
таких
заболеваниях,
которые
связаны
с
нарушением
нормального
тока
крови.
Срочные
механизмы
преодоления
компенсации
сниженной
сократительной
функции
сердца
1.Повышение
сократимости
миокарда
при
увеличении
его
растяжения
(механизм
Франка-Старлинга,
гетерометрический,
изотонический)
2.Увеличение
сократимости
миокарда
при
возрастании
его
сопротивления
току
крови
(гетерометрический,
изометрический
механизм)
3.Возрастание
сократимости
сердца
при
увеличении
частоты
его
сокращений
4.Повышение
сократимости
сердца
при
возрастании
симпато-адреналовых
влияний
на
него
Повышение
силы
сокращений,
скорости
сокращений,
скорости
его
расслабления
По
Ф.Меерсону,
выделяют
три
варианта
долговременной
адаптации
сердца.
1.
Гипертрофия
сердца
у
спортсменов
(“адаптированное”
сердце).
Развивается
при
периодических
нагрузках
возрастающей
интенсивности,
т.е.
в
условиях
тренировок.
Является
сбалансированной
гипертрофией,
при
которой
равномерно
увеличиваются
все
составные
компоненты
сердца.
Благодаря
такой
гипертрофии
существенно
увеличиваются
функциональные
резервы
сердца.
2.
Компенсаторная
гипертрофия
сердца
(“переадаптированное”
сердце).
Является
следствием
патологических
процессов,
затрагивающих
сердце.
Различают
два
вида
компенсаторной
гипертрофии:
а)
гипертрофию
от
перегрузок
(развивается
при
пороках
сердца,
артериальной
гипертензии);
б)
гипертрофию
от
повреждения
(характерна
для
атеросклеротических
поражений,
миокардиопатии).
Развитие
компенсаторной
гипертрофии
сердца
характеризуется
следующими
особенностями:
1)
патогенный
фактор,
вызывающий
гипертрофию,
действует
постоянно;
2)
компенсаторная
гипертрофия,
в
отличие
от
гипертрофии
сердца
у
спортсменов,
является
несбалансированной;
3)
при
компенсаторной
гипертрофии
со
временем
развивается
недостаточность
сердца.
3.
Атрофия
миокарда
(“деадаптированное”
сердце).
Характеризуется
уменьшением
массы
сердца
в
результате
длительной
гипокинезии
и
уменьшения
нагрузок
на
сердце.
Гипертрофия-это
увеличение
массы
сердечной
мышцы
и
соответственно
размеров
сердца
.
Гипертрофия
сердца-это
компенсаторная
приспособительная
реакция
миокарда.Она
развивается
в
ответ
на
повышенную
нагрузку,которую
испытывает
тот
или
иной
отдел
сердца
при
наличии
клапанных
пороков
или
при
повышении
давления
в
большом
или
малом
кругах
кровообращения.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Симптомы сердечной недостаточности. Гемодинамическая сердечная недостаточность.
Можно различать 3 формы сердечной недостаточности, которым всем в более или менее выраженной форме присуща одышка, но остальная симптоматология которых и прежде всего патогенез позволяют резко отграничить их друг от друга:
а) классическую гемодинамическую (застойную) сердечную недостаточность (congestive heart failure англосаксов), при которой миокард длительно — неделями, годами — перегружен;
б) особую форму недостаточности при свежем инфаркте миокарда и остром миокардите, при которой миокард внезапно подвергается перегрузке (острая сердечная недостаточность);
в) энергетически-динамическую сердечную недостаточность, при которой первично поражается сократительная способность всех волокон миокарда.
При гемодинамической сердечной недостаточности клинические признаки недостаточности в общем предшествуют признакам ее, устанавливаемым лабораторными методами, так что практически клинические явления приобретают для диагностики начинающейся сердечной недостаточности гораздо большее значение, чем лабораторные методы. Помимо одышки с застойными явлениями в легких (так называемая левожелудочковая недостаточность), надо учитывать следующие пррявления недостаточности.

а) Увеличение сердца. Гемодинамическая сердечная недостаточность сопровождается увеличением объема остаточной крови в желудочках сердца, что прежде всего вызывает клинически определяемое увеличение сердца. Можно сказать, что при гемодинамической недостаточности увеличение сердца обязательно. Но из этого правила есть два исключения: 1) митральный стеноз, 2) энергетически-динамическая сердечная недостаточность, потому что при этой форме недостаточности остаточная кровь и количество плазмы не повышены.
Однако не всякое увеличение сердца свидетельствует о сердечной недостаточности. Если же оставить в стороне спортсменов и рабочих тяжелых профессий с их особыми условиями работы, то обычно при увеличении сердца после нагрузки можно найти начинающиеся признаки сердечной недостаточности (ограниченные резервы).
б) Застойная печень, отеки на нижних конечностях, застойные почки, что выражается протеинурией и длительным высоким удельным весом мочи (выше 1025).
в) Повышение венозного давления, легко констатируемое по наполненным и расширенным яремной вене и венам руки, которые при поднимании руки лежачего больного до 45° не спадаются. Расширены и шейные вены.
Набухшие шейные вены позволяют, без дальнейшего, отличить гемодинамическую сердечную недостаточность от периферического коллапса, при котором шейные вены спадаются. Надо исключить, само собой разумеется, механические препятствия, которые могут вести к застою крови, притекающей к верхним полым венам (прежде всего лимфому).
При измерении венозного давления по Moritz и Тabоrа с помощью водяного манометра величины свыше 130 мм водяного столба в лежачем положении указывают на повышение венозного давления. Так называемый положительный венный пульс (видимое наполнение вен во время систолического сокращения сердца) говорит или о недостаточности трехстворчатого клапана или о нарушениях ритма, при которых сокращение предсердий совпадает с систолой желудочков (узловой ритм, высокая степень тахикардии при удлиненном времени проведения). Расширенные вены в области груди всегда подозрительны на застой в верхней полой вене на почве опухоли средостения.
Особенно ранним симптомом часто является никтурия, которая нередко сопровождается также упорной бессонницей.
г) Другие признаки сердечной недостаточности: малый пульс, альтернирующий пульс (редко) и повышение основного обмена до 40% (часто).
– Также рекомендуем “Определение скорости кровотока. Оценка скорости кровотока.”
Оглавление темы “Причины одышки. Сердечная недостаточность.”:
1. Одышка. Причины одышки.
2. Одышка при заболеваниях легких. Одышка при поражении легких.
3. Предел дыхания. Проба Тиффно. Виды легочной недостаточности.
4. Дыхательная недостаточность при бронхиальной астме. Одышка при эмфиземе.
5. Одышка при бронхите. Диагностика бронхита.
6. Бронхит от раздражения. Бактериальный бронхит. Бронхит при эмфиземе легких.
7. Одышка при заболеваниях сердца. Болезни сердца и одышка при них.
8. Симптомы заболевания сердца. Ритм галопа. Диагностика ритма галопа.
9. Симптомы сердечной недостаточности. Гемодинамическая сердечная недостаточность.
10. Определение скорости кровотока. Оценка скорости кровотока.
Источник
Сердечная недостаточность любого происхождения характеризуется определенными гемодинамическими изменениями. Они указаны ниже.
- 1) Как правило, снижается минутный объем крови, что объясняется уменьшением ударного объема, неполной систолой. Неполная систола может быть обусловлена либо уменьшением сократительной способности миокарда, либо увеличением сопротивления к изгнанию крови из полостей сердца, либо уменьшением притока крови. Значительно реже встречаются формы сердечной недостаточности, протекающие с увеличением минутного объема. Сердечная недостаточность при высоком минутном объеме крови (МОК) может развиться при застойной форме недостаточности кровообращения, когда увеличен объем циркулирующей в сосудистой системе жидкости, тиреотоксикозе, хронических анемиях и некоторых других патологических состояниях.
- 2) Неполная систола приводит к увеличению остаточного систолического объема крови, т.е. увеличивается количество крови, оставшееся в желудочке после систолы.
- 3) Увеличивается конечное диастолическое давление в полости желудочков сердца, так как в них некоторое количество крови остается в силу неполного опорожнения в систолу, а в диастолу поступает новая порция крови. Диастолическое давление с 5—10 мм рт. ст. повышается до 20—30 мм рт. ст. при недостаточности левого желудочка и до 30—40 мм рт. ст. при недостаточности правого желудочка. Повышение внутрижелудочкового диастолического давления увеличивает нагрузку на миокард.
- 4) Дилатация сердца, расширение полостей сердца вследствие растяжения миокарда. Первоначально это может быть тоногенная дилатация (расширение полостей), связанная с функцией миокарда и обусловленная растяжением неизмененных мышечных волокон повышенным объемом крови. Тоногенная дилатация носит компенсаторный характер. Благодаря дилатации сердце получает возможность справляться с повышенной нагрузкой. Растяжение миокарда в диастолу обусловливает усиление его сокращения во время систолы, в результате чего возрастает сердечный выброс. Затем возможно развитие миогенной дилатации, обусловленной дистрофическими изменениями в миокарде, снижением эластичности и сократительной способности миокарда. Миогенная дилатация является неблагоприятным прогностическим признаком, свидетельствующим о значительном ослаблении сократительной способности миокарда.
- 5) Увеличение венозного давления в правом предсердии, большом круге кровообращения и ишемия в малом при правожелудочковой недостаточности и увеличение венозного давления в левом предсердии, малом круге кровообращения, правом желудочке и ишемия в большом круге кровообращения при левожелудочковой недостаточности.
- 6) Снижение скорости кровотока. Время кругооборота в системном кровотоке увеличивается с 20—23 до 90 с (в малом круге кровообращения до 10—12 с).
- 7) Развитие отеков в соответствующих областях.
В формировании сердечных отеков лежат следующие механизмы:
- а) нейрогуморальный. Уменьшение минутного объема крови, активация симпатико-адреналовой системы при СН и вазоконстрик- ция приводят к снижению и перераспределению почечного кровотока и стимуляции ренин-ангиотензин-альдостероновой системы (РААС). Вследствие избыточного образования альдостерона (развития вторичного гиперальдостеронизма) в организме задерживается натрий. Накопление натрия стимулирует выброс антидиуретическо- го гормона, который усиливает обратное всасывание воды, способствуя развитию отёков. Кроме того, при хронической СН снижается чувствительность почек к натрийуретическим пептидам. В настоящее время различают две основные биологически активные формы натрийуретического пептида — предсердный (ПНФ) и мозговой (МНФ). Последний синтезируется не только тканями мозга, но и кардиомиоцитами предсердия и желудочков. Они обладают одинаковым механизмом действия и функционируют как сердечная пептидная натрийуретическая система. Натрийуретическая пептидная система является основным фактором, противостоящим эффектам РААС, САС и антидиуретического гормона при СН. Главным стимулом выделения сердечного и мозгового натрийуретических пептидов являются увеличение напряжения стенки миокарда и повышение внутриполостного давления. Их действие направлено на повышение клубочковой фильтрации, уменьшение реабсорбции натрия и воды в почечных канальцах, увеличение выведения натрия с мочой, уменьшение объема плазмы и выработки ренина юкстагломеруляр- ными клетками, блокаду высвобождения вазопрессина и альдосте- рона, стимулированного ангиотензином II. При СН концентрация натрийуретических пептидов в периферической крови повышается, причем выявлена прямая связь между повышением концентрации пептида и тяжестью клинического состояния. Вот почему определение уровня циркулирующих ПНФ в последние годы признано важным диагностическим и прогностическим признаком, позволяющим предсказать тяжесть изменений гемодинамики у больных с хронической СН. При прогрессировании СН патологические изменения, развивающиеся в почках, приводят к снижению чувствительности почек к ПНФ, к дальнейшей задержке ионов натрия и воды, формированию отеков;
- б) гидродинамический. Неспособность сердца перекачивать кровь из периферических вен приводит к повышению в них венозного давления, а это, в свою очередь, усиливает фильтрацию воды из сосудов, затрудняет ее обратный возврат в кровоток, и она накапливается в тканях. Кроме того, венозная гипертензия способствует нарушению оттока лимфы из тканей, обусловливая развитие отека;
- в) мембраногенный. Вследствие циркуляторной гипоксемии и ацидоза повышается проницаемость капиллярных стенок, и тем самым облегчается выход жидкости в ткани, что также усиливает отёк.
Источник
