Европейский протокол лечения инсультов
Алгоритм лечения острой фазы ишемического инсульта – Европейские рекомендации
а) Тромболизис. Срочное исследование неврологического статуса и выполнение КТ являются обязательными в каждом случае инсульта произошедшего не более трех часов назад. Если диагноз ишемический инсульт подтверждается и нет противопоказаний для тромболизиса, пациент должен быть передан в отделение интенсивной терапии инсульта и немедленно должна быть начата тромболитическая терапия — тканевыми активаторами плазминогена (доза 0,9 мг/кг, максимальная доза 90 мг, 10% дозы в виде болюса, затем 60 мин внутривенная инфузия оставшейся дозы).
Противопоказания к проведению тромболитической терапии: внутримозговая гематома, давность инсульта более трех часов, неизвестной давности инсульт, субарахноидальное кровоизлияние, NIHSS <4 или быстрый регресс неврологического дефицита, NIHSS >25 или быстрое нарастание неврологических симптомов, ишемия головного мозга более трети региона СМА на КТ, ранее существовавший серьезный неврологический дефицит, повторный инсульт в течение трех месяцев, внутримозговое кровоизлияние в анамнезе, заболевания мозга в анамнезе (опухоли, аневризмы и др.), геморрагическая ретинопатия, геморрагический диатез, печеночная недостаточность, декомпенсированный сахарный диабет, хирургические процедуры или серьезные травмы в течение трех месяцев, международное нормализованное отношение (МНО) > 1,7; тромбоциты < 100000/мм3. Эффект внутривенного тромболизиса описан в течение 4,5 ч после инсульта.
Интраартериальный тромболизис может стать альтернативным вариантом у пациентов с проксимальной окклюзией СМА и давностью менее шести часов. Показания не обоснованы рандомизированным исследованием. Лечение должно проводиться по протоколу клинического многоцентрового исследования. Механическая эмболэктомия является новым вариантом лечения острой окклюзии церебральных сосудов (например, Merci Retriever). Проводится рандомизированное исследование случаев инсульта до 8 часов, в которых тромболизис не показан.
Основным преимуществом метода является низкий риск внутричерепного кровотечения. Еще одним новым вариантом для клинической фазы вмешательства является ускорение окклюзированной реканазализации сосудов с ТКД. Тромболизис выполняется у 15% пациентов с острым инсультом в США, в Европе показатель зависит от страны (0,5-3%).
б) Распределение по срокам:
1. Чрезвычайные ситуации (в диапазоне десятков минут). Тромболизис, декомпрессия задней ямки при масс-эффекте вызванном инфарктом мозжечка.
2. Срочные (диапазон нескольких дней). Каротидная эндартерэктомия или стентирование для симптоматических стенозов ВСА. При выявлении больших ишемических поражений на КТ хирургические вмешательства/стентирование должны быть отложены примерно на шесть недель (из-за риска геморрагического преобразования ишемического поражения).
3. Отсроченные (диапазон – недели). Другие сосудистые операции.
в) Консервативное лечение. Следующие методы лечения могут применяться при остром инсульте при возможности проведения тромболизиса: гемодилюция (как правило, кристаллоиды в сочетании с коллоидами, глюкозу не следует вводить в течение первых двух дней из-за риска лактат ацидоза в области ишемического поражения). Венепункция может быть необходима при уровнях гематокрита более 0,5 и неэффективности гемодилюции. Можно назначить гепарин (два раза в день 5000 ME подкожно) или низкомолекулярные гепарины. Влияние ноотропных препаратов подтвердились не полностью.
Первичная профилактика:
1. Артериальная гипертензия. Артериальная гипертензия является наиболее важным модифицируемым фактором риска. При систолическом давлении, превышающим 160 мм рт.ст. и диастолическом давлении, превышающем 90 мм рт. ст. значительно увеличивается риск ишемического инсульта. Связь между увеличением артериального давления и риском инсульта является линейной. Артериальное давление должно быть около 140/90 мм рт.ст., у пациентов с сахарным диабетом—130/85 мм рт.ст.
2. Курение. Патофизиологические последствия курения являются многофакторными, эластичность красных кровяных клеток уменьшается, уровень фибриногена увеличивается, агрегация тромбоцитов увеличивается, уровень гематокрита растет. Курение повышает риск ишемического инсульта в два раза.
3. Другие факторы риска: диабет, гиперинсулинемия, и резистентность к инсулину. Другие атерогенные факторы риска часто встречаются среди инсулин-зависимых пациентов, особенно гипертоников, а также у пациентов, страдающих ожирением и дислипидемией (синдром X). В этих случаях типичной является гиперинсулинемия с резистентностью к инсулину. Строгая коррекция уровня глюкозы является обязательной, к гипертонии также следует относиться серьезно (с использованием ингибиторов АПФ).
4. Фибрилляция предсердий. Мерцание предсердий является серьезным фактором риска инсульта (примерно 3-5%). Инсульт, вызванный эмболией из сердца, встречается примерно у 70% пациентов с фибрилляцией предсердий. Существует тесная взаимосвязь между фибрилляцией предсердий, возрастом и риском инсульта. Антикоагулянтная или антиагрегантная терапия проводятся для начальной профилактики инсульта у пациентов с фибрилляцией предсердий. К другим заболеваниям сердца, также повышающим риск инсульта, относятся стеноз митрального клапана, пролапс митрального клапана, искусственные клапаны, дилятационная кардиомиопатия, открытое овальное окно, дефект межжелудочковой перегородки и аневризмы предсердий.
5. Гиперлипидемия. Дисбаланс уровня жиров в крови связан с повышенным риском инсульта. Лечение статинами снижает риск атеросклеротической болезни экстракраниальных сосудов. Пациентам с гиперлипидемией должна быть назначена соответствующая диета, при ишемической болезни сердца и повышении уровня ЛПНП однозначно рекомендуется лечение статинами.
6. Другие факторы риска. Ожирение, гипергомоцистеинемия, наркомания, гиподинамия, наличие антифосфолипидных антител, заместительная гормональная терапия в климактерическом периоде у женщин и прием пероральных противозачаточных средств.
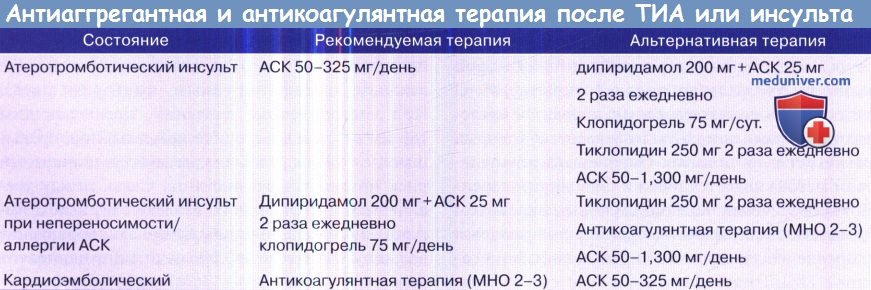
Вторичная профилактика. Воздействие на факторы риска является обязательным. Антикоагулянтная терапия показана пациентам с сердечно-эмболическим инсультом (от сердца к артерии) и фибрилляции предсердий (МНО в пределах 2-3). Антиагрегантная терапия ацетилсалициловой кислотой (АСК) показана (доза 50-325 мг/сут.), если антикоагулянты противопоказаны. Антиагрегантная терапия показана пациентам с атеротромботическими состояниями экстракраниальных сосудов или при инсульте неизвестного происхождения.
1. Ацетилсалициловая кислота. Доза 50-325 мг/сутки приемлема, поскольку идеальный вариант неизвестен. Управление по контролю за продуктами и лекарствами (США) рекомендует упомянутый диапазон; для вторичной профилактики предпочтительнее полная доза 325 мг/сутки.
2. Тиклопидин. В последнее время тиклопидин стал применяться реже из-за побочных эффектов, особенно нейтропении. Частота побочных эффектов на 10% ниже среди афроамериканцев, и серьезной нейтропении у них не наблюдалось.
3. Клопидогрель. Клопидогрель химически близок к тиклодипину. Эффективность эквивалентна тиклопидину и АСК. Основным преимуществом этого препарата является низкая частота побочных эффектов.
4. Комбинация дипиридамола, ингибиторов фосфодиэстеразы и АСК, ингибиторов циклооксигеназы. Теоретически такая комбинация дает преимущество по сравнению с приемом одного препарата.


Учебное видео тромболизиса при инфаркте миокарда
При проблемах с просмотром скачайте видео со страницы Здесь
– Также рекомендуем “Алгоритм анестезии при сужении сосуда головного мозга – Европейские рекомендации”
Оглавление темы “Болезни сосудов головного мозга.”:
- Алгоритм лечения ишемии мозга с масс-эффектом – Европейские рекомендации
- Алгоритм лечения острой фазы ишемического инсульта – Европейские рекомендации
- Алгоритм анестезии при сужении сосуда головного мозга – Европейские рекомендации
- Алгоритм диагностики спонтанного кровоизлияния в мозг – Европейские рекомендации
- Алгоритм лечения спонтанного кровоизлияния в мозг – Европейские рекомендации
- Алгоритм диагностики артерио-венозных шунтов мозга у детей – Европейские рекомендации
- Алгоритм диагностики внутричерепных аневризм у детей – Европейские рекомендации
Источник
КЛИНИЧЕСКИЙ ПРОТОКОЛ ИШЕМИЧЕСКИЙ ИНСУЛЬТ МЗ РК №23 от «12» декабря 2013 года.
Название протокола: Ишемический инсульт.
Определение: Ишемический инсульт (ИИ) – это инфаркт мозга, который происходит вследствие прекращения поступления крови в мозг. ИИ развивается при закрытии просвета сосуда питающего мозг, что приводит к прекращению подачи крови в мозг, а с ней и кислорода и питательных веществ, необходимых для нормальной жизнедеятельности мозга.
Клиническая классификация
Подтипы ишемических нарушений мозгового кровообращения, НИИ РАМН, 2000: (Патогенетические варианты TOAST)
Атеротромботический инсульт;
Кардиоэмболичесrий инсульт;
Гемодинамический инсульт;
Лакунарный инсульт;
Инсульт по типу гемореологической микрооклюзии;
Неизвестной этиологии.
По локализации инфаркта мозга
В соответствии с топической характеристикой очаговой неврологической симптоматики, по пораженному артериальному бассейну:
внутренняя сонная артерия;
позвоночные артерии и их ветви,
основная артерия и ветви;
средняя мозговая артерия;
передняя мозговая артерия;
задняя мозговая артерия.
По тяжести состояния больных
лѐгкой степени тяжести — неврологическая симптоматика выражена незначительно, регрессирует в течение 3-х недель заболевания. Вариант малого инсульта;
средней степени тяжести — преобладание очаговой неврологической симптоматики над общемозговой, отсутствуют расстройства сознания;
тяжѐлый инсульт — протекает с выраженными общемозговыми нарушениями, угнетением сознания, грубым очаговым неврологическим дефицитом, часто дислокационными симптомами.
Показания для госпитализации
При подозрении на инсульт показана экстренная госпитализация пациента в кратчайшие сроки в стационар, имеющий специализированное отделение для лечения инсульта (инсультный центр), блок нейрореанимации и нейрохирургическое отделение, клиническую лабораторию, диагностическое оборудование, включающее круглосуточное, доступное каждому, без исключений, пациенту КТ/МРТ – 24 часа в сутки, с учетом выходных и праздничных дней, а также ультразвуковые приборы для оценки состояния экстра и интракраниальных артерий. Время госпитализации должно быть минимальным от начала развития очаговой неврологической симптоматики, желательно в первые 3 часа после начала заболевания (терапевтическое окно). Своевременная госпитализация пациентов с инсультом является одним из ключевых факторов, обусловливающих эффективность лечения. Ограничений к ней по медицинским показаниям не существует. В качестве относительных медико-социальных ограничений к госпитализации больных традиционно рассматривают глубокую кому, терминальные стадии онкологических и других хронических заболеваний. Абсолютным противопоказанием для госпитализации больного с ОНМК является только агональное состояние.
Диагностические критерии:
Клиническая картина ишемического инсульта у больных людей складывается из общемозговой и очаговой неврологической симптоматики.
Для ишемического инсульта характерны:
предшествующие ТИА или транзиторная монокулярная слепота. -выявленные ранее стенокардия или симптомы ишемии нижних конечностей -патология сердца (нарушения ритма сердца, чаще в виде мерцательной аритмии, наличие искусственных клапанов, ревматизм, инфекционный эндокардит, острый инфаркт миокарда, пролапс митрального клапана и др.);
развитие во время сна, после приема горячей ванны, физического утомления, а также во время или после приступа мерцательной аритмии, на фоне ОИМ, коллапса, кровопотери;
постепенное развитие неврологической симптоматики, в ряде случаев ее мерцание;
возраст старше 50 лет;
превалирование очаговой неврологической симптоматики над общемозговой.
Прогрессирующее течение инсульта (постепенное или ступенеобразное нарастание неврологических нарушений в течение нескольких часов или дней) наблюдается у 20 % больных людей с ишемическим инсультом в каротидном бассейне и у 40 % больных с ишемическим инсультом в вертебробазилярном бассейне. Оно чаще вызвано увеличением размера внутриартериального тромба, повторными эмболиями, нарастанием отѐка мозга, геморрагической трансформацией инфаркта или увеличением его размеров вследствие снижения системного артериального давления. Повышение артериального давления наблюдается у 70—80 % больных людей в первые дни инсульта. В дальнейшем у большинства из них отмечается спонтанное снижение давления. Транзиторное повышение артериального давления может быть вызвано отѐком головного мозга и повышением внутричерепного давления, а также стрессом, обусловленным развитием заболевания. Общемозговые симптомы Общемозговые симптомы характерны для инсультов средней и тяжѐлой степени. Характерны нарушения сознания — оглушѐнность, сонливость или возбуждение, возможна кратковременная потеря сознания. Типична головная боль, которая может сопровождаться тошнотой или рвотой, головокружение, боль в глазных яблоках, усиливающаяся при движении глаз. Реже наблюдаются судорожные явления. Возможны вегетативные расстройства: чувство жара, повышенная потливость, ощущение сердцебиения, сухость во рту. Очаговая неврологическая симптоматика На фоне общемозговых симптомов инсульта появляются очаговые симптомы поражения головного мозга. Клиническая картина у каждого конкретного больного человека определяется тем, какой участок мозга пострадал из-за повреждения кровоснабжающего его сосуда.
Инструментальные методы диагностики ишемического инсульта:
Ультразвуковые методы;
КТ (+ КТ-ангиография + КТ-перфузия);
МРТ (ДВИ, Т2 , FLAIR, МРТ-перфузия, МРА).
При остром периоде ишемического инсульта объем обследования определяется неврологом/нейрохирургом, а также смежными специалистами, к которым направлен пациент на дообследование.
Показания для консультации специалистов
При обширном инфаркте мозжечка, возникновении острой окклюзионной гидроцефалии, при наличии признаков нарастающего отека головного мозга и дислокации срединных структур консультация нейрохирурга;
Консультация кардиолога с целью подбора или коррекции базисной гипотензивной терапии, коррекции нарушений сердечного ритма, при подозрении на острый коронарный синдром и ТЭЛА, а также для разработки программы вторичной индивидуальной профилактики;
Консультация сосудистого хирурга при выявленных стенозирующих поражениях магистральных сосудов шеи с целью определения показаний для реконструктивных операций;
Консультация эндокринолога с целью коррекции гипергликемии и для разработки программы вторичной индивидуальной профилактики у больных сахарным диабетом;
Консультация гематолога при наличии коагулопатий;
Консультация терапевта, пульмонолога при развитии осложнений- внутрибольничной пневмонии;
Консультация уролога при развитии осложнений- задержка, недержание мочи, инфекции мочевыводящих путей;
Консультация хирурга при развитии пролежней, подлежащих хирургическому лечению; Консультация гастроэнтеролога при развитии осложнений: острых стресс- язв желудка и двенадцатиперстной кишки.
Длительность реабилитации определяется сроками восстановления нарушенных функций: максимальное улучшение двигательных функций отмечается в первые 6 месяцев, бытовых навыков и трудоспособности – в течение 1 года, речевых функций – на протяжении 2-3 лет с момента развития ОНМК. Систематичность предполагает ежедневные занятия не менее 1 часа в день, частотой не реже 5 раз в неделю. Все принципы реабилитации могут быть осуществлены только с помощью хорошо организованной этапной системы реабилитации. Наиболее идеальна следующая модель этапной реабилитации после инсульта: 1 этап (4-72 часа)- реабилитация начинается в условиях БИТ в инсультном центре (или обычном неврологическом) отделении клинической больницы, куда доставляется больной бригадой скорой помощи; 2 этап (16-18 дней)–отделение ранней нейрореабилитации инсультного центра; 3 этап (18-20 дней)-отделения любой медицинской организации данной области или города, районного центра, санатория, профилактория для продолженной реабилитации; 4 этап – амбулаторная реабилитация, реабилитация в специальных реабилитационных санаториях, реабилитация на дому.
Первичная профилактика ишемического инсульта
Профилактика инсульта направлена на устранение факторов риска.
Факторы риска-различные клинические, биохимические, поведенческие и другие характеристики, свойственные отдельному человеку (отдельным популяциям), а также внешние воздействия, наличие которых указывает на повышенную вероятность развития определенного заболевания.
Факторы риска:
Корригируемые:
артериальная гипертония;
курение, патология сердца;
патология магистральных артерий головы;
нарушения липидного обмена;
сахарный диабет;
гемостатические нарушения;
злоупотребление алкоголем и наркотиками;
прием оральных контрацептивов;
мигрень.
К группе высокого риска развития инсульта относятся больные любого возраста, перенесшие инсульт или ТИА, больные страдающие ревматическим поражением сердечно-сосудистой системы, ИБС, застойной сердечной недостаточностью, больные со сниженной сократительной функцией левого желудочка по данным УЗИ сердца, а также больные в возрасте 75 лет и старше, страдающие артериальной гипертензией или сахарным диабетом. К группе с умеренным риском развития инсульта относятся больные старше 65 лет, не относящиеся к группе высокого риска развития инсульта, а также больные моложе 65 лет с клинически значимыми факторами риска, включая сахарный диабет, артериальную гипертонию, заболевания периферических артерий, ИБС .
Вторичная профилактика инсульта
Мероприятия по вторичной профилактике инсульта начинают сразу же после стабилизации состояния больного в условиях отделения ранней нейрореабилитации по результатам проведенных обследований и консультаций.
Источник
1. ÐлиниÑеÑкий оÑмоÑÑ:
• Ð¡Ð±Ð¾Ñ Ð¶Ð°Ð»Ð¾Ð±
• Ðнамнез Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ñ Ð¸ анамнез жизни Ñ Ð¾Ð±ÑзаÑелÑнÑм ÑбоÑом ÑледÑÑÑей инÑоÑмаÑии: ÑоÑное вÑÐµÐ¼Ñ Ð´ÐµÐ±ÑÑа оÑÑÑого невÑологиÑеÑкого деÑиÑиÑа; налиÑие в пÑоÑлом ÑÐ°ÐºÐ¸Ñ ÑобÑÑий, как инÑÑлÑÑ, инÑаÑÐºÑ Ð¼Ð¸Ð¾ÐºÐ°Ñда, ÑÑавма, Ñ Ð¸ÑÑÑгиÑеÑÐºÐ°Ñ Ð¾Ð¿ÐµÑаÑиÑ, кÑовоÑеÑение; налиÑие комоÑбиднÑÑ Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ð¹ (гипеÑÑониÑеÑÐºÐ°Ñ Ð±Ð¾Ð»ÐµÐ·Ð½Ñ, ÑÐ°Ñ Ð°ÑнÑй диабеÑ); пÑием пÑепаÑаÑов (анÑиÑÑомбоÑиÑеÑкие, гипогликемиÑеÑкие, гиполипидемиÑеÑкие, анÑигипеÑÑензивнÑе ÑÑедÑÑва и дÑ. )
• ÐллеÑгоанамнез
• ÐÑенка ÑÑнкÑии Ð»ÐµÐ³ÐºÐ¸Ñ (ЧÐÐ)
• ÐÑенка ÑÑнкÑии ÑеÑдеÑно-ÑоÑÑдиÑÑой ÑиÑÑÐµÐ¼Ñ (ÐÐ, пÑлÑÑ)
• ÐевÑологиÑеÑкий оÑмоÑÑ Ñ Ð¾Ñенкой ÑÑжеÑÑи невÑологиÑеÑкого деÑиÑиÑа по Ñкале NIHSS (обÑÐµÐ¼Ð¾Ð·Ð³Ð¾Ð²Ð°Ñ ÑимпÑомаÑика, ÑимпÑÐ¾Ð¼Ñ Ð¼ÐµÐ½Ð¸Ð½Ð³Ð¸Ð·Ð¼Ð°, поÑажение ÑеÑепно-мозговÑÑ Ð½ÐµÑвов, двигаÑелÑнÑе ÑаÑÑÑÑойÑÑва, ÑÑвÑÑвиÑелÑнÑе ÑаÑÑÑÑойÑÑва, зÑиÑелÑнÑе ÑаÑÑÑÑойÑÑва, наÑÑÑÐµÐ½Ð¸Ñ ÐºÐ¾Ð¾ÑдинаÑии, наÑÑÑение ÑÑнкÑии ÑазовÑÑ Ð¾Ñганов, геминеглекÑ) и оÑенкой ÑÑÐ¾Ð²Ð½Ñ ÑÑнкÑионалÑного ÑоÑÑоÑÐ½Ð¸Ñ Ð¿Ð¾ Ñкале Ранкин.
2. ÐзмеÑение ÑледÑÑÑÐ¸Ñ Ð¿Ð¾ÐºÐ°Ð·Ð°Ñелей: ÑемпеÑаÑÑÑа Ñела, ЧÐÐ, ÐÐ, пÑлÑÑ.
3. Ð ÑлÑÑае вÑÑÐ²Ð»ÐµÐ½Ð¸Ñ Ð½Ð°ÑÑÑений виÑалÑнÑÑ ÑÑнкÑий вÑзов ÑеанимаÑионной бÑÐ¸Ð³Ð°Ð´Ñ Ð¿Ð¾ cito!
4. ÐабоÑаÑоÑÐ½Ð°Ñ Ð´Ð¸Ð°Ð³Ð½Ð¾ÑÑика по cito! :
- ÐлиниÑеÑкий анализ кÑови Ñ Ð¿Ð¾Ð´ÑÑеÑом ÑÑомбоÑиÑов;
- ÐоагÑлогÑамма (пÑоÑÑомбиновое вÑемÑ, ÐЧТÐ, ÐÐÐ) – Ð´Ð»Ñ Ð¿Ð°ÑиенÑов пÑинимаÑÑÐ¸Ñ Ð°Ð½ÑикоагÑлÑнÑÑ;
- ÐÐ¸Ð¾Ñ Ð¸Ð¼Ð¸ÑеÑкий анализ кÑови (глÑкоза, кÑеаÑинин)
(ÑазвеÑнÑÑÑй Ð±Ð¸Ð¾Ñ Ð¸Ð¼Ð¸ÑеÑкий анализ кÑови беÑеÑÑÑ Ð² ÐÐÐ ÐТ);
- ТÑопониновÑй ÑеÑÑ;
- D-димеÑ.
5. ÐÐРв 12 оÑведениÑÑ Ð¿Ð¾ cito!
6. ÐоÑÑановка кÑбиÑалÑного каÑеÑеÑа (16G или 18G).
7. ÐаÑаÑÑ Ð²/в введение в кÑбиÑалÑнÑÑ Ð²ÐµÐ½Ñ ÑаÑÑÐ²Ð¾Ñ Ð Ð¸Ð½Ð³ÐµÑа 1000 мл (75мл/Ñ).
8. ТÑанÑпоÑÑиÑовка паÑиенÑа в оÑделение лÑÑевой диагноÑÑики.
II. РоÑделении лÑÑевой диагноÑÑики:
9. ÐÑÐ¾Ð²Ð¾Ð´Ð¸Ð¼Ð°Ñ Ð½ÐµÐ¹ÑовизÑализаÑÐ¸Ñ Ð¿Ð¾ cito! :
- ÐТ головного мозга;
- ÐТ в пеÑÑÑзионном Ñежиме (по показаниÑм, пÑи подозÑении на окклÑÐ·Ð¸Ñ ÐСРили Ð1 ÑегменÑа СÐÐ), поÑле полÑÑÐµÐ½Ð¸Ñ ÑÑÐ¾Ð²Ð½Ñ ÐºÑеаÑинина в плазме кÑови и подÑÑеÑа клиÑенÑа кÑеаÑинина;
- ÐТ ангиогÑаÑÐ¸Ñ Ð±ÑÐ°Ñ Ð¸Ð¾ÑеÑалÑнÑÑ Ð°ÑÑеÑий, аÑÑеÑий Ðиллизиева кÑÑга (по показаниÑм, пÑи подозÑении на окклÑÐ·Ð¸Ñ ÐСРили Ð1 ÑегменÑа СÐÐ), поÑле полÑÑÐµÐ½Ð¸Ñ ÑÑÐ¾Ð²Ð½Ñ ÐºÑеаÑинина в плазме кÑови и подÑÑеÑа клиÑенÑа кÑеаÑинина.
10. ТÑанÑпоÑÑиÑовка паÑиенÑа в ÐÐÐ ÐТ.
III. Ð ÐÐÐ ÐТ
- ÐÑиподнÑÑÑй головной ÐºÐ¾Ð½ÐµÑ ÐºÑоваÑи на 30°.
- . ÐабоÑаÑоÑÐ½Ð°Ñ Ð´Ð¸Ð°Ð³Ð½Ð¾ÑÑика по cito:
- ÐÑÑппа кÑови, ÑезÑÑ ÑакÑоÑ;
- ÐиоÑ
имиÑеÑкий анализ кÑови (ÐСТ, ÐÐТ, моÑевина, моÑÐµÐ²Ð°Ñ ÐºÐ¸ÑлоÑа, обÑий белок, обÑий билиÑÑбин, Ñ
олеÑÑеÑин, ÐÐÐÐ, ÐÐÐÐ,
Ð, Na, Cl);
13. ÐнÑÑÑÑменÑалÑнÑе меÑÐ¾Ð´Ñ Ð¾Ð±ÑледованиÑ, пÑоводимÑе в ÑеÑение 24 Ñ:
- ÐÑплекÑное ÑканиÑование бÑÐ°Ñ Ð¸Ð¾ÑеÑалÑнÑÑ Ð°ÑÑеÑий;
- ÐÑплекÑное ÑканиÑование вен Ð½Ð¸Ð¶Ð½Ð¸Ñ ÐºÐ¾Ð½ÐµÑноÑÑей;
- ÐÐ¥ÐÐÐ ÑÑанÑÑоÑакалÑнаÑ;
- ТÑанÑкÑаниалÑное дÑплекÑное ÑканиÑование аÑÑеÑий Ðиллизиева кÑÑга Ñ ÑмболодеÑекÑией.
14. ÐонÑÑлÑÑаÑии ÑпеÑиалиÑÑов:
- ÐонÑÑлÑÑаÑÐ¸Ñ ÐºÐ°Ñдиолога.
15. ÐÑоводиÑÑ Ð¼Ð¾Ð½Ð¸ÑоÑинг:
- невÑологиÑеÑкого ÑÑаÑÑÑа Ñ Ð¾Ñенкой по Ñкалам (NIHSS и Ранкин);
- ÑомаÑиÑеÑкого ÑÑаÑÑÑа, вклÑÑаÑÑий конÑÑÐ¾Ð»Ñ Ð·Ð° ÑÑнкÑией ÑеÑдеÑно-ÑоÑÑдиÑÑой, дÑÑ Ð°ÑелÑной ÑиÑÑÐµÐ¼Ñ Ð¸ ÑиÑÑÐµÐ¼Ñ Ð³Ð¾Ð¼ÐµÐ¾ÑÑаза (ÑемпеÑаÑÑÑÑ Ñела, ЧÐÐ, ÐÐ, пÑлÑÑ, ÑаÑÑÑаÑÐ¸Ñ Ð2);
- ÐÐÐ.
16. ÐÑи повÑÑении ÑиÑÑолиÑеÑкого ÐÐ>220 мм ÑÑ. ÑÑ. или диаÑÑолиÑеÑкого ÐÐ>110 мм ÑÑ. ÑÑ. Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾:
- ÐаÑаÑÑ Ð²/в введение Brevibloc в дозе 500 мкг/кг в ÑеÑение 1 мин (нагÑÑзоÑÐ½Ð°Ñ Ð´Ð¾Ð·Ð°), заÑем 50 мкг/кг/мин в ÑеÑение поÑледÑÑÑÐ¸Ñ 4 мин; заÑем поддеÑживаÑÑÐ°Ñ Ð´Ð¾Ð·Ð° — 25 мкг/кг/мин. (пÑоÑÐ¸Ð²Ð¾Ð¿Ð¾ÐºÐ°Ð·Ð°Ð½Ð¸Ñ Ðº Ð²Ð²ÐµÐ´ÐµÐ½Ð¸Ñ Brevibloc: вÑÑÐ°Ð¶ÐµÐ½Ð½Ð°Ñ Ð±ÑадикаÑÐ´Ð¸Ñ (ЧСС менее 50 Ñд. /мин); СССУ; AV-блокада II и III ÑÑепени; cиноаÑÑиалÑÐ½Ð°Ñ Ð±Ð»Ð¾ÐºÐ°Ð´Ð° II и III ÑÑепени, бÑÐ¾Ð½Ñ Ð¾Ð¾Ð±ÑÑÑÑкÑиÑ).
- ÐÑи недоÑÑаÑоÑном ÑÑÑекÑе ÑеÑез 15минÑÑ, наÑаÑÑ Ð²Ð²ÐµÐ´ÐµÐ½Ð¸Ðµ:
ÑаÑÑвоÑа Adalat 50 мл вводÑÑ Ð²/в инÑÑзионно в ÑеÑение 4–8 Ñ, Ñо ÑкоÑоÑÑÑÑ 6.3–12.5 мл/Ñ, ÑÑо ÑооÑвеÑÑÑвÑÐµÑ 0.63–1.25 мг Nifedipine/Ñ.
ÐонÑÑÐ¾Ð»Ñ ÐÐ ÑеÑез 15 мин, пÑи неÑÑÑекÑивноÑÑи:
- наÑаÑÑ Ð²Ð²ÐµÐ´ÐµÐ½Ð¸Ðµ в/в капелÑно Enalapril в дозе 1.25 мг (1 мл) Ñазведенного на 50 мл 0,9% ÑизиологиÑеÑкого ÑаÑÑвоÑа Ñо ÑкоÑоÑÑÑÑ 1,5–2,5 мл/мин.
ÐÑли ÑеÑез 1 Ñ Ð¿Ð¾Ñле Ð²Ð²ÐµÐ´ÐµÐ½Ð¸Ñ ÑеÑапевÑиÑеÑкий ÑÑÑÐµÐºÑ Ð½ÐµÑдовлеÑвоÑиÑелÑнÑй, пÑепаÑÐ°Ñ Ð² дозе 1.25 мг (1 мл) Ð¼Ð¾Ð¶ÐµÑ Ð±ÑÑÑ Ð²Ð²ÐµÐ´ÐµÐ½ повÑоÑно, а по иÑÑеÑении 6 Ñ Ð¿Ñодолжено леÑение по обÑÑной ÑÑ ÐµÐ¼Ðµ (1.25 мг каждÑе 6 Ñ). - РекомендÑемÑй диапазон ÑиÑÑолиÑеÑкого ÐÐ<220 мм ÑÑ. ÑÑ. и диаÑÑолиÑеÑкого ÐÐ<110 мм ÑÑ. ÑÑ.
17. ÐÑоÑилакÑика ÑлебоÑÑомбоза:
- Fragmin 5000 ÐРп/к однокÑаÑно (иÑполÑзование Ñ Ð¾ÑÑоÑожноÑÑÑÑ Ñ Ð¿Ð°ÑиенÑов Ñ Ñ ÑониÑеÑкой болезнÑÑ Ð¿Ð¾Ñек, клиÑÐµÐ½Ñ ÐºÑеаÑинина <30 мл/мин)
У болÑнÑÑ Ð¿Ð¾Ñле пÑÐ¾Ð²ÐµÐ´ÐµÐ½Ð¸Ñ ÑÑомболизиÑа и в ÑеÑение 24 ÑаÑов поÑле него, допÑÑкаеÑÑÑ ÑолÑко:
• ÐневмокомпÑеÑÑÐ¸Ñ Ð½Ð¸Ð¶Ð½Ð¸Ñ ÐºÐ¾Ð½ÐµÑноÑÑей.
18. ÐазнаÑиÑÑ:
- анÑиÑÑомбоÑиÑеÑкÑÑ ÑеÑÐ°Ð¿Ð¸Ñ (паÑиенÑам Ñ Ð¸ÑемиÑеÑким инÑÑлÑÑом или ÑÑанзиÑоÑной иÑемиÑеÑкой аÑакой);
- гиполипидемиÑеÑкÑÑ ÑеÑÐ°Ð¿Ð¸Ñ (пÑи повÑÑении ÐÐÐРболее 2,5 ммолÑ/л);
- анÑигипеÑÑензивнÑÑ ÑеÑÐ°Ð¿Ð¸Ñ (ÑпÑÑÑÑ 24 Ñ Ð¾Ñ Ð´ÐµÐ±ÑÑа заболеваниÑ, еÑли аÑÑеÑиалÑное давление ниже 220/110 мм ÑÑ. ÑÑ. ).
Источник
