Что можно и что нельзя есть при инфаркте
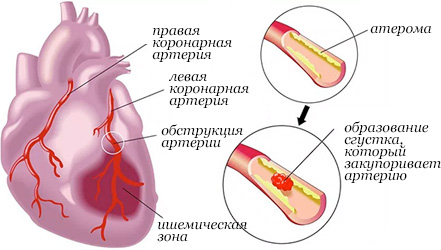
Причиной инфаркта миокарда, как правило, становится тромбоз коронарной артерии. В дальнейшем успешность реабилитации во многом определяется правильностью питания. Диета после инфаркта позволяет существенно снизить риск рецидива и обеспечить планомерное восстановление жизненных функций.
Питание в первые дни
Первая неделя после инфаркта – это острый постинфарктный этап. Именно в эти дни возможны резкие обострения и повторный приступ. Вопрос о том, что можно кушать после инфаркта, требует особого подхода, связанного с соблюдением строгой диеты. Важно обеспечить дробное питание небольшими порциями, до 7 раз в сутки.
Все продукты могут потребляться только протертыми в отварном или тушеном виде. В диете после инфаркта запрещается использование соли. Хлеб можно употреблять только в виде сухариков. Разрешено постное мясо в вареном виде.
Можно ли приносить продукты в больницу?
В острый период больной, перенесший инфаркт, может находиться в реанимационном отделении. Сюда никакие передачи не принимаются. Если он переведен в общую палату, то диета разрешает следующие продукты:
- протертые супы;
- жидкие каши;
- тушеные овощи;
- обезжиренные кисломолочные изделия;
- омлет;
- отвары;
- морковный сок.
Но лучше уточнить список разрешенных продуктов в конкретной больнице.
Принципы питания при инфаркте миокарда
Питание после инфаркта должно обеспечить необходимой энергией организм, одновременно способствуя решению таких задач:
- восстановление функций миокарда и рубцевание зоны некроза;
- сохранение массы тела на нормальном физиологическом уровне;
- нормализация сахара и холестерина;
- увеличение кровяной текучести.
При организации лечебной диеты используются следующие принципы:
- Разделение реабилитационного периода на 3 этапа: острый (7 суток), подострый (2-ая и 3-я неделя) и этап рубцевания (с 4-ой недели и до выздоровления). На каждом этапе применяется своя диета.
- Калорийность и объем. В первые дни они устанавливаются на минимальном уровне (до 1300 ккал) с постепенным увеличением: на втором этапе 1800 ккал и на третьем – до 2400 ккал.
- Дробность питания. В острый период частота: 6 – 7 раз, а затем 4 – 5 раз в день.
- Отказ от потребления продуктов с высокой концентрацией животного жира и холестерина. Необходимое количество обеспечивается растительными жирами (оливковое масло, орехи и т.п.).
- Оптимальная температура пищи. Не допускается холодная или чрезмерно горячая еда.
- Значительно ограничивается, а на первом этапе исключается, поваренная соль.
- Ограничение потребления свободной жидкости.
- Рекомендуется исключить «быстрые» углеводы, отдавая предпочтения «медленным» углеводам (злаки, черный хлеб).
- Особое внимание уделяется микроэлементам и витаминам. Основные их источники – морепродукты и сухофрукты.
- Исключение потребления жареной и ограничение печеной пищи.
При наличии у больного других патологий в питание вносятся соответствующие коррективы. Сахарный диабет требует особой диеты и исключение продуктов с глюкозой.
Другая частая проблема – излишний вес. При такой диете снижается калорийность пищи.
Особенности составления рациона
При разработке диеты следует учитывать такие рекомендации:
- Обязательное потребление овощей (не менее 300 г в день) и фруктов (более 150 г).
- В меню вводится цельнозерновые хлебные изделия, а макаронная продукция должна быть из твердых пшеничных сортов.
- Мясо – только постное. С мяса птицы снимается кожица.
- Морепродукты и рыба потребляются не реже 3 раз в неделю.
- Хотя бы 2 раза в неделю готовятся блюда из бобовых культур (горох, чечевица, сушеные бобы).
- Яйца (только белок) можно съедать до 6 штук в неделю (вареные или в виде омлета).
- Исключение маринадов и солений.
- Молочные и кисломолочные изделия надо использовать в обезжиренном варианте.
- Можно смело применять растительные масла: подсолнечное, оливковое, соевое, кунжутное.
- Надо ограничивать напитки сладкого типа. Кофе лучше заменить кофейным напитком.
Важно понимать, что ограничения диеты не должны влиять на энергетическую ценность питания. Отсутствие соли ухудшает вкусовые качества, что можно исправить употреблением томатного сока или кисло-сладких напитков, добавлением лимонного сока.
Запрещенные продукты
При составлении диеты следует учитывать следующий список запрещенных после инфаркта продуктов:
- белый и свежий хлеб;
- сдобные изделия;
- выпечки;
- жирные мясные продукты и рыба;
- печень;
- субпродукты (в т.ч. мозги);
- колбасы;
- консервированная продукция;
- икра;
- молоко и сливки;
- желток яиц;
- пшено, перловая и ячневая крупа;
- капуста;
- огурцы;
- редис;
- репчатый лук;
- чеснок;
- крахмал (в т.ч. сладкий);
- шоколад и кондитерские изделия;
- кофе и какао;
- виноградный сок;
- пряности;
- паштеты;
- сосиски и сардельки;
- маргарин.
Нельзя есть соленые, маринованные, копченые, чрезмерно сладкие продукты.
Что можно есть после инфаркта?
Что можно есть после инфаркта? Предпочтение следует отдавать таким полезным продуктам:
- Мясная продукция: постная говядина, нежирная курица, индейка, крольчатина, мясо диких птиц и животных (например, зайчатина).
- Оливковое, подсолнечное, кукурузное масло.
- Молочная продукция: снятое молоко, сыр низкой жирности, обезжиренный кефир.
- Рыба: нежирная треска, камбала, любая сельдь, макрель, тунец, лососевые породы.
- Практически все свежие фрукты и отварные овощи, вареный картофель, грецкие орехи, сухофрукты.
- Хлебобулочные изделия из муки грубого помола, сухари, бородинский хлеб.
- Крупы: овсяная и пшеничная, нешлифованный рис.
- Десерты: пудинги с низкой калорийностью, желе, щербет, овсяное печенье.
- Напитки: некрепкий чай, минеральная вода, несладкие фруктовые соки и другие напитки с низким содержанием сахара.
Указанные продукты можно употреблять на любой стадии реабилитации.
Строгие ограничения диеты действуют на первом этапе, но затем постепенно добавляются и другие продукты с ограниченным применением.
Лечение
Риск тромбоза считается одним из самых опасных явлений в постинфарктном состоянии. Для его снижения питание должно дополняться мерами медикаментозного характера. Диету надо совместить с приемом средств, улучшающих реологические параметры крови. Наиболее распространенным препаратом является ацетилсалициловая кислота, т.е. Аспирин.
При стационарных, больничных условиях используются современные препараты на основе этой кислоты. Одно из эффективных средств – таблетки «Тромбо АСС». Данные таблетки имеют кишечнорастворимое покрытие, что позволяет избежать осложнений в ЖКТ.
Диеты по номерам, которых нужно придерживаться
После инфаркта больному назначается лечебное питание, в основе которого лежит диета с присвоенным номером. В острый период используется Стол №10И.
Такая диета предусматривает частое, дробное употребление пищи, причем оно заканчивается за 3 часа до сна. Из рациона исключены все продукты, имеющие ограничения. В диете приоритет отдается продуктам с пищевыми волокнами (овощи, фрукты, крупы), а также рыбе «белых» сортов.
На втором этапе реабилитации следует перейти на Стол №10. Энергетическая ценность такой диеты составляет 2200 – 2400 ккал в сутки. Рацион обогащается витаминами А,С и Д. В него входит постное мясо, растительные жиры и различные овощи и фрукты с содержанием важнейших микроэлементов (калий, марганец, магний, йод и т.п.).
Диета в разные периоды инфаркта
На каждой стадии постинфарктного лечения необходим особый подход в формировании диеты. Он основывается на строгом диетическом питании сразу после случившегося с постепенным ослаблением режима и расширением списка разрешенных продуктов.
Рацион для острого периода
Первый рацион составляется на основе таких принципов:
- энергетическая ценность – 1150 –1300 ккал;
- содержание белков – 55 г, растительных жиров – не более 70 г, углеводов – 180 – 210 г;
- потребность в витаминах: А, В1 и В2 – не менее 2 мг, РР – 15 мг, С – 100 мг;
- свободная жидкость – не более 850 мл;
- максимальное общее содержание соли – не более 2 г;
- суточная норма – 1700 г.
Рацион для подострого периода
При составлении второго рациона после инфаркта рекомендуются такие параметры:
- энергетическая ценность – 1500 –1800 ккал;
- содержание белков и жиров – 55 – 75 г, углеводов – 235 –260 г;
- витаминный состав аналогичен первому рациону;
- общий объем свободной жидкости – до 1 л;
- общее содержание соли – не более 2 г;
- общая масса пищи – 2000 г
Рацион для стадии рубцевания
На завершающем этапе реабилитации после инфаркта повышается калорийность питания:
- энергетическая ценность повышается до 2350 – 2400 ккал;
- содержание белков: 80 – 95 г, жиров: 75 – 85 г, углеводов: 320 – 360 г;
- содержание витаминов и соли сохраняется с предыдущих рационов;
- свободная жидкость – не более 1 л;
- общая масса – 2300 г.
При составлении рациона учитываются индивидуальные особенности организма и ход реабилитации.
Питание для мужчин
Постинфарктная диета должна учитывать половую принадлежность человека. Для мужчин и женщин она формируется по различным принципам. Организация питания после инфаркта миокарда для мужчин учитывает, что наиболее распространенная причина – атеросклероз. С учетом этого главная задача диеты – снижение уровня холестерина.
Основные принципы составления мужской диеты:
- использование только растительного масла;
- полное исключение из рациона сливочного масла;
- минимальное потребление продуктов-источников холестерина;
- увеличенное употребление продуктов с клетчаткой (овощи, фрукты);
- обязательное употребление продуктов с содержанием омега-3 кислот (морепродукты, рыба)
Если составляется диета после инфаркта и стентирования для мужчин, в меню делается акцент на углеводы. Каждый день следует есть сухофрукты и орехи.
Диета для лиц женского пола
Постинфарктная диета для женщин учитывает, что патология чаще всего у них сопровождается сахарным диабетом. Важнейшая задача реабилитации – нормализация глюкозы в крови.
Основные правила женской диеты:
- исключение сладостей и выпечек;
- максимальное употребление овощей и фруктов;
- исключение продуктов, повышающих артериальное давление (кофеиносодержащие, газированные продукты);
О том, что можно есть при инфаркте женщине женщинам, мидики говорят следующее. Рекомендуются такие продукты: гречневая каша, кедровые орехи, авокадо, арбуз, изюм, абрикосы, печеный картофель, бананы, нежирный сыр и творог, нежирная рыба, яблоки, клюква, морковный и свекольный сок. Сахар следует заменить натуральным медом или нектарином.
Примерное меню для питания по неделям
Домашнюю диету в постинфарктный период можно составлять с учетом примерных однодневных меню. Первый рацион может иметь такой вид:
- После пробуждения, натощак выпивается настой чернослива.
- Завтрак: гречневая каша, нежирный творог, кофейный напиток (ячменный).
- Ланч: фруктовое пюре (можно из яблок), отвар шиповника.
- Обед: бульон, вареная курятина, смородиновое желе.
- Полдник: протертый творог, натертая морковь, настой шиповника.
- Ужин: отварная рыба, морковное пюре, слабый чай с лимоном.
- Перед сном можно съесть чернослив, размоченный в воде.
На следующем этапе лечения можно использовать такую диету:
- Завтрак: молочная рисовая каша, омлет из яичных белков, кофейный напиток.
- Ланч: цветная капуста, сухарики, отвар шиповника.
- Обед: вегетарианский борщ, вареная говядина с соусом из фруктов.
- Полдник: яблочное пюре, отвар шиповника.
- Ужин: вареное мясо, гречневая каша.
- Вечером: стакан кефира.
В меню важно контролировать содержание соли (не более 2 г в сутки), сахара, наличие жиров.
Правила приготовления
Диетические блюда готовятся путем варения или тушения. В диете после инфаркта исключается жарка. В острый период все продукты подвергаются протирке, а на втором этапе – измельчению.
Продукты в виде кусочков можно употреблять только на третьем этапе лечения. Если на мясе имеются жировые участки, то они срезаются. Питаться следует только постным мясом. Все блюда готовятся без соли. Не следует подавать холодные продукты с температурой ниже 12 градусов.
Популярные и полезные рецепты блюд после инфаркта миокарда
При организации диеты после инфаркта особой популярностью пользуются некоторые рецепты:
- Салат: помидоры (4 шт), огурец (2 шт), зеленый салат, оливковое масло (3 ст.ложки).
- Картофельный салат: картошка (4 шт), огурец (1 шт), помидор (1 шт), зелень, сметана (3 ст.ложки).
- Суп из сухофруктов: сухофрукты (200 г), перловка (100 г), корица, сметана (2 ст.ложки), апельсиновая цедра, вода (1,5 л).
- Баклажановый суп: баклажаны (3 шт), помидор (2 шт), мука (1 ст.ложка), зелень, растительное масло (2 ст.ложки), вода (2 л). Можно добавить немного кусочков сосисок.
- Рассольник: картофель (3 шт), морковь (1 шт), небольшая луковица, рис (2 ст.ложки), томат-пюре (1 ст.ложка), сметана (4 ст.ложки), вода (1,5 л).
- Морковь с сыром: морковь (600 г), сыр (50 г), растительное масло (50 мл). Сыр натирается.
Особой привлекательностью пользуется рецепт фаршированных яблок. В плоде вырезается сердцевина, и туда закладывается вареная курятина (50 г). Сверху все заливается белым соусом и растительным маслом. Такое блюдо запекается в духовке.
Фрукты и овощи
В диете после инфаркта разрешены практически все овощи и фрукты. Их потребление следует увеличить, что позволит пополнить организм витаминами и клетчаткой. Исключение составляет жареный и тушеный картофель, фрукты, залитые сиропом или засахаренные, миндаль и фундук. Эти продукты следует исключить из рациона. Не рекомендуется употребление картофельных чипсов, щавеля, шпината, грибов, редьки и редиса.
Орехи после ИМ
Научные исследования показывают, что орехи значительно сокращают риски болезней сердца. Они укрепляют здоровье человека, перенесшего инфаркт. В орехах содержатся такие важные компоненты, как белки, растительные жиры, углеводы, витамины, различные микроэлементы.
Особая роль отводится грецкому ореху, который необходимо вводить в диету после инфаркта.
При избыточном весе тела суточная норма лимитируется 30 г. Очень полезны кедровые орехи. Значительное количество витаминов в орехах кешью, но их надо тщательно очищать от кожуры.
Как долго после инфаркта нужно следить за питанием
Продолжительность постинфарктного лечения зависит от тяжести и типа патологии, его обширности, особенностей организма, наличием иных хронических болезней, своевременности и эффективности лечения.
Острый период, как правило, удается устранить в течение 7 суток. Второй этап может длиться 2 – 3 недели, когда еще велик риск повторного инфаркта. С 20-го дня начинается стабилизация выздоровления, сопровождающееся рубцеванием пораженных тканей. Это период может продолжаться несколько месяцев.
Полное выздоровление может установить только лечащий врач после проведения необходимых обследований. Для этого важно обеспечить нужные условия в течение всего периода реабилитации.
Последствия несоблюдения диеты
После перенесенного инфаркта риск повторных патологий сердца значительно увеличивается. Велика вероятность тромбоза. Питание оказывает значительное влияние на реологические параметры крови, уровень холестерина и сахара. Несоблюдение диеты после инфаркта способно нанести серьезный вред здоровью. Неправильное питание – это прямая дорога к повторному инфаркту, а он очень часто приводит к инвалидности и даже летальному исходу.
Заключение
Диета после инфаркта является важнейшим элементом комплексного лечения. Она устанавливается с учетом особенностей этапа реабилитации и базируется на диетических столах 10 и 10И. При организации питания важно полностью исключит запрещенные продукты, увеличивая потребление полезной пищи. Диета должна исключать вред здоровью, но не должна снижать энергетическую ценность питания, что необходимо для полноценной жизнедеятельности.
Источник

Общее описание болезни
При инфаркте миокарда происходит частичная гибель сердечной мышцы,
приводящая к серьезным нарушениям во всей сердечно-сосудистой системе.
Во время инфаркта миокарда ослабевает или прекращается совсем приток
крови к сокращающейся мышце сердца, из-за чего гибнут мышечные клетки.
Читайте также нашу специальную статью питание
для сердца.
Причинами могут быть:
- гипертония;
- атеросклероз;
- курение;
- ишемическая болезнь сердца;
- малоподвижный образ жизни;
- излишний вес.
Симптомы заболевания:
- 1 Сильная боль за грудиной в области сердца, отдающая часто в
шею, руку, спину; - 2 Изменения деятельности сердца, зафиксированные с помощью электрокардиограммы;
- 3 Нарушение биохимического состава крови;
- 4 Могут быть обмороки, выступать холодный пот, сильная бледность.
Из-за того, что симптомы не ярко выражены, и инфаркт миокарда может
проявлять себя по-разному, это заболевание часто принимают за другие
патологии. И только комплексное обследование, включающее проведение
УЗИ, сдачу анализов, кардиограмму позволяют поставить правильный
диагноз и спасти больного.
Полезные продукты при инфаркте миокарда
Правильное питание в реабилитационный период позволяет улучшить
функцию работы сердца и ускорить процессы восстановления в миокарде.
В первые десять дней после инфаркта нужно соблюдать строгую диету,
в которую входят только низкокалорийные продукты. Необходимо ограничить
потребление соли и жидкости. Рекомендуется употреблять жидкие каши,
фруктовые, овощные пюре и протертые супы. Из мясных блюд можно отварную
нежирную говядину.
Во второй половине реабилитационного периода (через две недели)
принимается все тоже, но уже можно в отварном, а не протертом виде.
Потребление соли ограничено.
Через месяц, в период рубцевания, необходимы продукты,
обогащенные калием. Он усиливает отток жидкости из организма
и увеличивает способность мышцы сокращаться. Полезно есть сухофрукты,
финики, бананы, цветную капусту.
Как можно больше надо есть яблоки, они способствуют очищению от
шлаков всего организма и укреплению стенок сосудов.
Рекомендуется заменить сахар медом, так как он является природным
биостимулятором. Мед обогащает организм необходимыми микроэлементами
и витаминами, расширяет сердечные сосуды, улучшает кровоснабжение
организма и повышает его защитные реакции.
Полезно есть орехи, особенно грецкие и миндаль.
Грецкие орехи содержат магний, обладающий сосудорасширяющими свойствами,
а также калий, медь, кобальт, цинк, необходимые для образования
эритроцитов.
Очень полезен березовый сок, его можно пить от 0,5 литра до 1 литра
в день.
Полезно есть репу, хурму,
пить свекольный сок.
Людям, которые перенесли инфаркт миокарда, нужно ввести в постоянный
рацион морепродукты, так как в них содержится йод, кобальт и медь.
Эти микроэлементы разжижают кровь и предотвращают образование тромбов.
Народные средства лечения инфаркта миокарда
В период реабилитации очень полезно принимать такие средства.
- 1 Свежевыжатый луковый
сок смешать в равных частях с медом. Принимать два, можно и три
раза в день по ложке. - 2 Очень полезна смесь черноплодной рябины с медом, в пропорции
1:2. Принимать один раз в день по столовой ложке. - 3 Лимонная цедра улучшает работу сердечной мышцы. Ее нужно жевать
в свежем виде. - 4 В первые реабилитационные дни очень полезен сок
из моркови.
Свежевыжатый сок нужно пить по пол стакана, с добавлением немного
растительного масла, два раза в сутки. Очень полезно совмещать
морковный сок с употреблением слабого настоя боярышника в качестве
чая. - 5 Эффективна настойка корня женьшеня с медом. Необходимо 20 грамм
корня женьшеня смешать с ½ кг меда и регулярно перемешивая, настаивать
неделю. Данная настойка также хорошо помогает при пониженном гемоглобине.
Принимать по ¼ чайной ложке трижды в день.
Опасные и вредные продукты при инфаркте миокарда
Пациентам, у которых возник инфаркт миокарда на фоне ожирения
нужно полностью пересмотреть свой рацион и в последующем, обратившись
к специалистам составить диету, направленную на постепенное снижение
массы тела.
Людям, которые перенесли инфаркт по каким-то другим причинам, до
полной реабилитации необходимо полностью исключить из своего рациона
жирные, жаренные,
мучные изделия. Запрещено употреблять продукты, приводящие к вздутию
живота: бобовые, молоко, мучные изделия. Полностью противопоказано
на протяжении всего постинфарктного периода употребление жирных
и жареных блюд.
Исключаются из рациона: копчения,
маринады, грибы, соленые сыры. Противопоказаны блюда, приготовленные
на мясном или рыбном бульоне.
Обогащая свой организм калием, будьте осторожны с крыжовником,
редисом, щавелем, черной
смородиной, так как они помимо калия содержат и щавелевую кислоту,
запрещенную при сердечных заболеваниях.
Внимание!
Администрация не несет ответственности за попытку применения представленной
информации, и не гарантирует, что она не навредит лично Вам. Материалы не могут
быть использованы для назначения лечения и постановки диагноза. Всегда консультируйтесь с профильным врачом!
Достоверность информации
9.5
Питание при других заболеваниях:
Источник
