Чем поднять давление в домашних условиях после инсульта

Serg
Здравствуйте, Алексей Михайлович!
Не знаю, может быть вопрос и не по теме – кардиология.
Ситуация такая. Моя бабушка перенесла повторный инсульт (возраст – 86 лет). Первый инсульт был полгода назад (со слов врача – ишемический, лакунарный).
На данный момент не знаю какой. Инсульт случился на новогодние праздники. Парализована правая сторона (тонус мышщ очень низкий). Речь отсутствуюет, иной раз проговаривает короткие слова. Находится в сознании. Скорая помощь госпитализировать бабушку отказалась. В последствии отказалась в госпитализации и врач невропатолог, мотивируя это тем, что прошло 10 дней после инсульта. Сейчас бабушка под наблюдением врача терапевта. Правда анализов никаких не делалось (не знаю, наверное не считают нужным).
А теперь, сама ситуация. В первые 7 – 9 дней артериальное давление держалось в пределах 130/75. Вроде бы были улучшения, даже уже начинала двигать рукой, немного пальцами на руке, и немного ногой. Не было никаких болей. Кушала с апетитом. А потом началось. Давление упало и стало держаться в пределах (80-90)/60, через один, два, три дня падало еще ниже (60/30). Несколько раз приезжала скорая и делала уколы преднизалон, кардиамин, кофеин. Давление повышалось, один раз даже 110/80, но потом опять падало. Бабушка стала вялая, почти все время впадает в сон, пропал апетит. Появились боли в левой (рабочей) стороне поясницы и отдают в ногу. Когда переварачиваем ее с одного бока на другой – боли резко возрастают. Иной раз возникают несильные боли в голове (в зоне лба). Опухла кисть правой (парализованной) руки, с тыльной стороны ладони образовались волдыри (как мозоли). Два врача (терапавета) говорят, что все это нормально в ее состоянии. Что у нее состояние (в принципе) хорошее. А вышеописанная ситуация обусловленна пожилым организмом, малой подвижностью и “какието” последствия инсульта.
Я не предавал этому значение, что у ней был сухой язык, вообще вся полость рта и губы, не было слюны. Кожа кое где шелушится на лице. До этого вроде бы поили ее нормально (вместе с бульонами где-то 2 – 2,5 литра в день). Спрашивали ее, больше она пить не хотела. Но недавно начали поить водой, она ее пила с большой жаждой (чашки три за раз), после нескольких таких употреблений воды, язык, полость рта, губы стали немного влажными, стала выделятся слюна (это стало только сегодня).
Сейчас бабушка лечиться (по назначению врача) витаминами (B1 и B6 поочередно) и аскорбиновая кислота (ввиде внтримышечных уколов). Также неврапатолог (заочно) назначил таблетки Церепро 3 раза в день. До этого прокололи церебролизином 10 дней по 2 мл и никотиновой кислотой 10 дней по 2 мл. Еще 5 дней пирацетамом.
Я не знаю может быть это и правильное лечение (но в этом сильно сомневаюсь). Просто не знаю к кому обратиться. Может быть вы ответите, хотя бы, в чем может быть причина ухудшения состояния, или какое либо направление в лечении, чтобы потом на этом основании убедить наших врачей врачей, что бы предприняли какие нибудь действия.
На данный момент идет 24 день после инсульта.
Возможно, Вы хотели знать мнение Андрея Михайловича, но соответственно теме – вопрос направлен мне. Ясно, что не имея полной информации (хотя Вы все подробно описали в своем понимании) конкретно оьбсуждать невозможно. Поэтому – принципиально : у пожилой больной развитие тяжелого инсульта вызывает декомпенсацию сразу всех систем организма. В данном случае – очевидны сердечная недостаточность с падением АД, нарушения углеводного, водно-солевого обмена, как минимум. В этих случаях активное лечение (в таком возрасте!) не проводится, чтобы не порушить окончательно то, что еще сохранено. Проводится только коррекция витальных функций (жизненно-важных – АД, пульс, дыхание, сахар крови, контроль мочевыделения, отеки, ЭКГ и еще что-то – по ситуации). Именно этим врачи и занимались, по возможности добавляя что-то и для подкормки мозга.
Ваша задача здесь, и вы молодцы, что это делаете – это уход. Это самое тяжелое и самое важное для бабушки.
Serg
Здравствуйте! Спасибо за ответ!
Вы написали, что: “Проводится только коррекция витальных функций (жизненно-важных – АД, пульс, дыхание, сахар крови, контроль мочевыделения, отеки, ЭКГ и еще что-то – по ситуации)”. Из этого только проконтролировали АД и пульс. Ну еще легкие послушали – я попросил. Так, все-таки, может быть стоит сделать хотя бы анализ на сахар, ЭКГ и может быть еще что-то?
Я правда это не писал, но в первый раз, когда лечение было в больнице, у бабушки был повышенный сахар в крови – уровень сахара привели в норму (полгода назад).
Я в мягкой форме именно на это и намекал… Собственно это понятно из Вашего первого письма – клиника очевидна. Но думаю, что все это делали – просто Вы всего не знаете.
Источник
Инсульт ― опасное заболевание, связанное с нарушением кровотока в головном мозге. Вследствие этого некоторые клетки могут отмирать, что приводит к инвалидизации и даже к смерти. К сожалению, статистика говорит о том, что в России каждый год возникает более 450 тыс. случаев инсульта. При этом около 15-30% среди перенесших данное заболевание уходят из жизни в первый месяц. Более 80% трудоспособных лиц становятся инвалидами. В сокращении риска столь негативных последствий большое значение имеет правильное медикаментозное лечение.
Важно помнить и о программе реабилитации, которая может быть назначена только врачом с учетом всех индивидуальных особенностей пациента.
Чаще всего инсульт провоцирует повышенное артериальное давление (АД). Однако в некоторых случаях фактором риска является и гипотония (пониженное АД). После инсульта давление не сразу возвращается к нормальным показателям и некоторое время может оставаться повышенным. Если пациент жалуется на головные боли, слабость, тошноту и озноб в конечностях, это может быть признаком неблагоприятного исхода, так как говорит о гипотонии.

В остром периоде заболевания (сразу после перенесенного инсульта) систолическое артериальное давление (САД) у 80% остается в высоких границах (больше 140 мм рт. столба). Это явление считается закономерным следствием перенесенной болезни. Именно повышенное давление способствует сохранению жизнеспособности неповрежденных клеток головного мозга. Врачи рассматривают данное явление как неспецифическую реакцию организма. Вследствие закупорки сосудов или повышения внутричерепного давления возникает рефлекс Кушинга, который приводит к увеличению САД.
Сказать о том, какое АД должно быть после инсульта, крайне сложно, равно как и о границах для возникновения самого удара. В остром периоде давление повышается даже у тех пациентов, которые были склонны к гипотонии. Чтобы понять, насколько критично увеличение САД нужно учитывать нормальные показатели. У людей, страдающих гипертонией, в обычной жизни давление колеблется на уровне 140/90. В таком случае после инсульта САД может повыситься до 160 и даже 180 мм рт. ст.
В период реабилитации давление спонтанно снижается до нормальных показателей. Это происходит в первые несколько недель после инсульта. Однако для стабилизации состояния пациента врачи применяют гипотензивную терапию. Она направлена на медленное снижение САД. Скорость естественной нормализации давления во многом зависит от причин, вызвавших инсульт. Резкое снижение САД опасно для жизни. Чтобы сосуды могли восстановить свою работоспособность в первые дни давление должно держаться на уровне 150 мм рт. столба. Однако, в этот период граница между «полезным» и «вредным» САД весьма условна и является строго индивидуальным критерием.
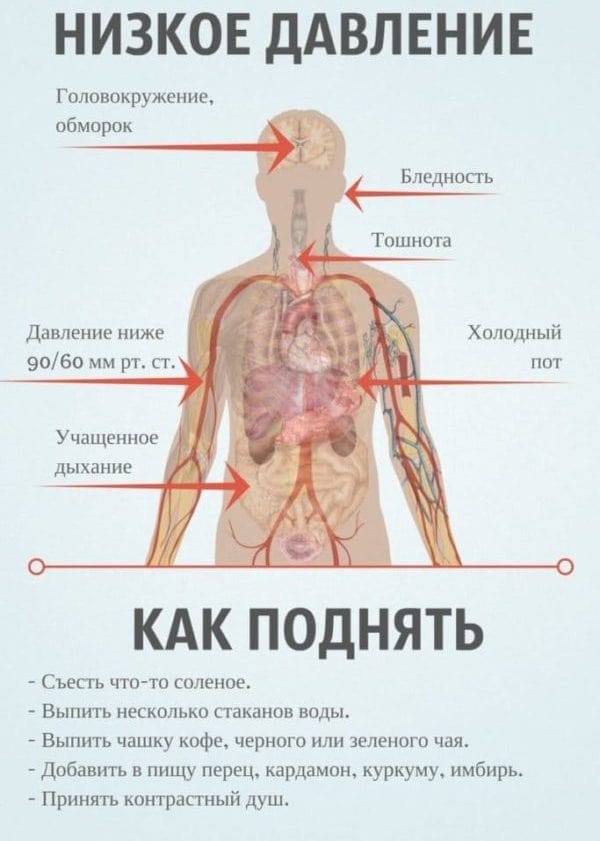
В обычных обстоятельствах гипотонией принято считать снижение давления до уровня 90/60. Для пациентов, перенесших инсульт, эти показатели могут быть выше. Явными признаками пониженного давления считаются следующие характерные симптомы.
- Головная боль пульсирующего характера (чаще всего локализуется в висках или затылке).
- Ухудшение самочувствия из-за смены погоды.
- Потемнение в глазах.
- Тошнота, рвота.
- Холодный пот.
- Обморок.
- Чувство слабости.
- Ощущение сдавленности и нехватки воздуха.
- Похолодание конечностей.
Причины падения САД могут быть как самыми банальными (стресс, нервное напряжение, черепно-мозговая травма), так и весьма опасными (тромбоэмболия легочной артерии, инфаркт миокарда, расслаивающая аневризма аорты и множество других патологий).
Низкое САД в первые часы после инсульта является поводом усомниться в правильной постановке диагноза. Если же клиническая картина говорит о нарушении кровотока мозга и наличии неврологического дефицита, но давление все же остается пониженным в первые часы и дни, это может быть симптомом следующих заболеваний.
- Сердечная недостаточность.
- Ишемия миокарда.
- Тромбоэмболия легочной артерии.
- Сепсис.
- Нарушение сердечного ритма.
Часто пониженное САД свидетельствует об обширном инсульте или о его стволовой локализации. Не реже этот симптом говорит о том, что в организме есть инфекционные осложнения или дефицит жидкости. Плохой аппетит и отсутствие потребности в питье являются характерными для восстановительного периода. Однако отказ от еды и воды увеличивает вязкость крови, а пониженное давление говорит о том, что клетки мозга недополучают питательных веществ, что затрудняет процесс реабилитации.
Срок восстановления зависит от обширности поражения мозговых клеток и корректности выбранной программы реабилитации. Артериальное давление нормализуется в течение нескольких недель, но если пациента беспокоят постоянные скачки этих показателей, стоит обратиться к врачу. Такое явление воспринимается как признак наступающего второго инсульта или смертельного исхода. Стабилизировать состояние больного может только опытный врач, который определит точные причины скачков давления.
Если в острой фазе инсульта САД остается невысоким, врачи могут прибегать к мерам по его повышению. Низкое давление затрудняет способность сосудов к восстановлению и может являться симптомом сложных болезней сердечной системы. Отсутствие повышения САД сразу после инсульта говорит о неспособности организма даже к простой декомпенсации.
Назвать точные границы крайне сложно. Многое зависит от особенностей организма. Например, если пациент страдает гипертонией и принимает препараты по снижению давления, добившись положительных результатов и отказавшись от дальнейшего использования медикаментов, больной может вызвать повышение до 180-200 мм рт. столба, что приведет к инсульту.
Низкое САД также становится предпосылкой для нарушений мозгового кровотока. Это объясняется тем, что при гипотонии стенки сосудов теряют тонус, попадание даже небольшого сгустка крови может привести к закупорке, что и станет причиной инсульта.
Для предотвращения болезни важно прислушиваться к своему организму и регулярно следить за уровнем САД. Особенно актуально это для лиц пожилого возраста, а также для тех людей, которые страдают патологиями сердечно-сосудистой системы.

В терапии пациентов, перенесших нарушения мозгового кровотока, существует два важных направления.
- Реабилитация после инсульта.
- Профилактика повторного удара.
В острой фазе снижение АД должно происходить крайне медленно. Сам вопрос о необходимости гипотензивной терапии в первые часы и дни после инсульта является дискуссионным, так как проведенные научные исследования не могут дать однозначного ответа о пользе и эффективности этих мер. Среди специалистов принято мнение о том, что в первые 24 часа решение о снижении САД требует особой осторожности и учета многочисленных индивидуальных особенностей. Показаниями к экстренному сокращению артериального давления могут стать острая почечная и сердечная недостаточности, а также инфаркт или злокачественная гипертензия. Даже в этом случае снижение САД осуществляется не больше чем на 15%, что помогает избежать риска ослабления мозговой перфузии.

Перед назначением лекарственных средств врач должен тщательно изучить клиническую картину, а также установить причины спада АД. Для лечения гипотонии после инсульта используют следующие препараты и их дженерики из группы вазотоников и альфа-адреномиметиков:
- Гутрон;
- Допмин;
- Дофамин.
В экстренных случаях для повышения давления в острой фазе инсульта вводят низкомолекулярные декстраны или кристаллоидные растворы с дополнения инотропными средствами. Однако эта мера является вынужденной, к ней прибегают, если не удается выяснить причину снижения АД.
Наряду с лекарствами для стабилизации давления, не стоит забывать и о препаратах, влияющих на гемодинамические показатели и мозговой метаболизм. К таковым относятся ноотропы (вещества, улучшающие высшие интегративные функции): Пирацетам, Энцефабол, Аминалон, Пантогам, Лецитин, Глицин, Интенон.
Эти средства способствуют ускоренному обмену нуклеиновых кислот и проникновению глюкозы, необходимой для питания клеток мозга.
Согласно данным целого ряда исследований гипотензивная терапия существенно снижает риски летального исхода и повторного появления инсульта. Вместе с ней врачи назначают диеты, программы по стабилизации образа жизни пациента. Все это способствует скорейшей реабилитации.
Если после инсульта больной жалуется на пониженное давление, стоит сократить число резких движений, исключается прием горячей ванны и душа. Продукты, содержащие кофеин, а также сахар, должны исчезнуть из рациона. К потреблению быстрых углеводов и вредных жиров нужно относиться крайне осторожно. Алкоголь полностью исключается.
Для поддержки организма в период реабилитации показано обильное питье (не менее 2 литров в сутки). При этом жидкость должна поступать равномерно на протяжении всего дня. Вместе с этим полезна умеренная физическая активность, нормализация сна и отдыха. Во время инсульта важно избегать переутомлений и дефицита кислорода. По этой причине пациент должен каждый день гулять на свежем воздухе, а умственная активность обязательно сопровождается легкими физическими упражнениями для поддержания тонуса. Питаться нужно регулярно, чтобы сахар и другие важные вещества всегда оставались в организме на примерно одинаковом уровне.
От большой температуры повышается артериальное давление, что, в свою очередь, провоцирует увеличение нагрузки на сосуды и сердце. Резкая смена горячего и холодного воздуха в предбаннике и парилке может и вовсе привести к разрыву. По этой причине в период реабилитации после инсульта (120 дней и более) посещение бань и саун категорически запрещено. После полного восстановления врач даст дальнейшие рекомендации. При наличии некоторых противопоказаний париться в бане или сауне нельзя и даже спустя годы после инсульта.
Полезная информация к прочтению

Помогут восстановиться после болезни и вернут радость движения специальные приспособления – ходунки после инсульта

Разберемся, чем вызвана постоянная сонливость после инсульта

Рассмотрим юридическую и техническую сторону этих вопросов

Как происходит оформление инвалидности после инсульта и какие документы для этого нужно собрать

Смотрите фотографии сделанные в наших пансионатах. Фотографий много и смотреть их интересно!

Живые видеоролики из наших пансионатов. Большая коллекция для просмотра!
Источник
Нормальное давление важно в любом возрасте, а в пожилом – особенно. Многие считают, что тревожиться о здоровье нужно только в случае повышенного давления. Но для пенсионера низкие показатели также опасны: это может привести к обморокам с последствиями. Важно знать свою норму и поддерживать ее.
Нормы давления у пожилых
С возрастом нормы для артериального давления становятся выше. У людей в возрасте 50 лет и старше норма находится в пределах 130/80. Для пожилого человека показатели составляют 140/80 с небольшими колебаниями в большую сторону, например, 142/85. Эти примерные цифры, на которые нужно ориентироваться при проверке давления.
Пониженным считают давление 100/60 у мужчин и 95/65 у женщин и ниже. Также пониженным считаются любые показатели ниже на 20% для индивидуальной ситуации пациента. Низкие показатели у зрелых и пожилых могут считаться нормальными, только если они являются спортсменами.
Пониженное давление: каковы причины?
Первичная гипотония (иначе: физиологическая, патологическая) возникает по наследственной предрасположенности. Это вариант нормы, который не возникает у пожилого человека. Первичная гипотензия больше характерна для возраста 18-42 года. В дальнейшем цифры повышаются, может появиться даже гипертония. Гипотонию может вызвать стресс, перегрузки и хроническая усталость.
Вторичная гипотония может развиться по причине других патологий: сахарного диабета, снижений функциональности щитовидной железы, проблем с надпочечниками, остеохондроза. Часто вместе с гипотонией у пожилого человека бывают сердечно-сосудистые проблемы, анемия, инфекции и желудочная язва.
Низкие показатели проявляются и в следующих ситуациях:
- Длительный прием некоторых лекарств;
- Строгая диета, нехватка микроэлементов и витаминов;
- Большие кровопотери, травмы и отравления могут вызвать резкие упадки давления. В этих ситуациях необходимо быстро оказать помощь.
Симптомы гипотонии

К физиологической гипотонии человек готов, поэтому сильные дискомфортные ощущения его не беспокоят.
Для вторичной гипотонии характерны:
- Головокружение,
- Слабость, сонливость и вялость,
- Сильное потоотделение,
- Побледнение кожи,
- Обмороки.
Могут возникать следующие состояния:
- Боли на лобной и височных областях;
- Нездоровый сердечный ритм;
- Чувство недостатка воздуха;
- Темнеет в глазах при резких движениях;
- Понижение работоспособности;
- Апатия;
- Усиление недомогания при переменах в погоде.
Как повысить давление: способы и средства
По словам специалистов пансионата «Дача» в Мурино, гипотензия часто является признаком какого-либо заболевания, поэтому в первую очередь надо найти первопричину. Если причина во внутренней патологии, показатели не будут понижаться, пока проблемный орган не будет вылечен.
Медицинские препараты
Давление в домашних условиях быстро поднимут антигипотонические средства: кофеин, цитрамон, мезатон, добутамин, папазол и т. д. Прежде чем принять таблетку, необходимо удостовериться, что давление у человека низкое, поэтому нужно обязательно проверить его. Это нужно, так как похожие симптомы вызывает повышенное давление. Подходящие таблетки назначит лечащий врач.
Если у человека наблюдается хроническая гипотония, надо решать проблему в комплексе. Пациенту нужно скорректировать свой образ жизни, изменить питание, добавить подходящую физическую активность, при необходимости обратиться к психотерапевту. Комплексное лечение поможет поднять давление. Его назначает специалист.
Питание для людей с низким давлением

Человеку с гипотонией поднять низкое давление помогут эти рекомендации в питании:
- Есть часто и малыми порциями. Количество приемов пищи – 4-6 в день.
- Потребление жидкости – не меньше 1,5 литров в сутки.
- Полезен плотный завтрак – он поможет привести показатели в норму, которое часто пониженное с утра. Включать в завтрак бутерброды с соленым сыром, маслом и чашкой черного чая или кофе.
- Между основными приемами пищи можно делать полезные перекусы в случае чувства голода. Перекусывать можно орехами, яблоками, йогуртом и т. п.
- Рацион должны составлять продукты, богатые питательными веществами и витаминами.
- В умеренном количестве нужно включать в свой рацион соленую пищу: она поможет повысить давление.
- При наличии сахарного диабета нужно вести постоянный контроль уровня сахара.
Продукты, повышающие давление

При хронической гипотонии полезно включать в рацион продукты из этого списка. Давление в домашних условиях легко и безопасно можно повышать и поддерживать с помощью них.
- Крепкий чай или кофе. Кофеин будет расширять сосуды. Помимо повышения давления человек будет бодрым и в тонусе. Но этот способ подойдет тем, кто употребляет кофе редко. У завсегдатаев кофе возникает привыкание к кофеину, и нужного эффекта не возникнет.
- Корица с медом. Пол чайной ложки корицы нужно растворить в стакане кипятка и прибавить чуть-чуть меда. Напиток настаивают полчаса, а затем выпивают.
- Морепродукты: добавьте в меню мидии, красную икру, креветки.
- При резком упадке давления можно съесть что-нибудь соленое: огурцы, орешки и т. д.
- Глюкоза: можно съесть кусочек рафинада.
- Коньяк и красное вино могут повысить давление. Можно пить не более 50 г. в сутки при получении разрешения от лечащего врача и не злоупотреблять.
- Пониженное давление часто вызывает нехватка железа. Если причина в этом, в рацион полезно добавить печень, гранат, зеленые яблоки, гречу. Также можно принимать железосодержащие продукты.
- Вегетарианство и недостаток мяса плохо влияют на уровень давления. Если человек отказывается от приема мяса, ему необходимо восполнить этот недостаток яйцами и молочными продуктами.
Полезные травяные средства

Нормализовать давление в домашних условиях помогут эти средства:
- Принимать женьшеневую настойку в течение месяца. Дозировка: 15 капель трижды в день до пищевых приемов.
- Березовый сок. Одного стакана сока в день достаточно.
- Сок алоэ. Принимать по 1 ч. л. дважды в день.
- Ягоды можжевельника. Начинают с приема 4 ягод, увеличивая число до 15.
- Лавровый лист. Измельчить лавровый листик на небольшие кусочки и поместить под язык. Нужно рассасывать несколько минут, затем выплюнуть.
- Настойка валерианы поможет поднять систолическое давление. Для подъема диастолического можно принимать пустырник.
- Полстакана сока свеклы в день улучшит показатели, а также очистит кровь.
- Настойка элеутерококка. Принимать надо трижды в день по 20-30 капель. Настойку перемешивают с водой и пьют за 15 минут до начала приема пищи. Последний прием происходит не позднее чем за четыре часа до сна. Весь прием – до месяца, при необходимости можно повторить через 2-3 недели.
- Настойка лимонника. Пить дважды в день по 20-25 капель, разведенных в воде, в первой половине дня до еды. Пить три недели, затем – перерыв в две недели и можно повторить.
Физиопроцедуры
Хорошо помогает массаж всего тела, а также рук и ног, точечное воздействие на отдельные места. Из физиопроцедур также назначают электрофорез с лекарственными средствами, гальванизацию, УФО, дециметроволновую терапию, бальнеотерапию, криотерапию.
Рекомендации для гипотоников
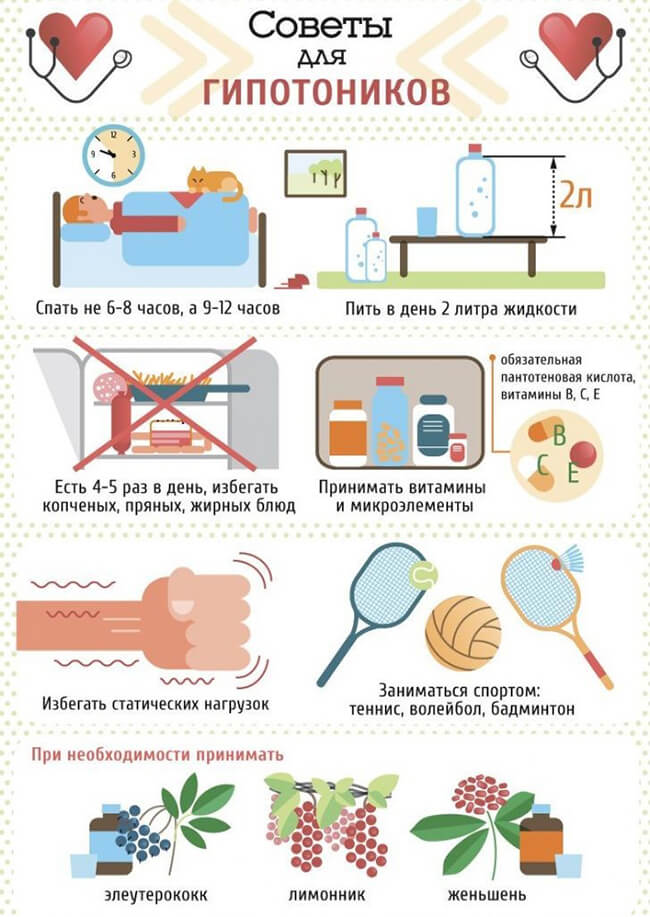
Чтобы давление быстро привести в норму, гипотонику необходимо соблюдать полезные правила.
- Вести активный и здоровый образ жизни. Приветствуется любая подходящая физическая активность: нордическая ходьба, бег, плавание, умеренная работа на садово-огородном участке и т. д.
- Часто выходить на свежий воздух, ходить на ежедневные прогулки.
- Высыпаться. Гипотоникам рекомендуется спать дольше, чем здоровым людям. 9 часов ежедневно как минимум. Это поможет хорошо ощущать себя с утра и будет поддерживать показатели в норме.
- Избегать тяжелых стрессовых ситуаций. Если нужно – обращаться к психотерапевту.
- Придерживаться здорового и полезного при гипотонии питания. Необходимо плотно завтракать. Нельзя исключать из рациона соленые и жирные продукты.
- Не переутомляться и не перерабатывать. Труд должен быть умеренным.
- Пить много жидкости.
- Поддерживать иммунитет на высоком уровне, при необходимости повышать его.
- Сразу же лечить возникающие инфекции и вирусные заболевания.
- Отказаться от вредных привычек.
Эти рекомендации нам предоставил дом престарелых в Ленинградской области, они помогут поддерживать здоровое давление в домашних условиях, а также состояние всего организма.
Выводы
Низкое давление может сопровождать человека с юного возраста, может появиться позже, как один из симптомов внутренних проблем. В любом случае пожилому человеку нельзя пускать ситуацию с низким давлением на самотек: в этом возрасте такое отношение чревато проблемами.
Если придерживаться здорового образа жизни и специальных советов для гипотоников, рисков для здоровья не будет. Советы для гипотоников принесут пользу не только при пониженном давлении, но и для здоровья пожилого человека в целом.
Видео: Пониженное давление – что делать?
Источник
