Церебральный вариант инфаркта миокарда
Церебральный вариант инфаркта миокарда. Безболевой вариант инфаркта миокарда. Аритмический, отечный вариант инфаркта миокарда.Церебральный вариант инфаркта миокарда – начало болезни сопровождается нарушением мозгового кровообращения, которое обычно имеет динамический характер. Клинико-анатомический контроль показывает, что церебральный ангиоспастический синдром обычно возникает при инфарктах передней стенки левого желудочка. Этот вариант инфаркта миокарда приходится дифференцировать с медленно развивающимся тромбозом мозговых сосудов или с кровоизлиянием в мозг.
Безболевой инфаркта миокардаВозникновение безболевого инфаркта миокарда и его течение во многом связывают с исходным фоном, на котором развивается заболевание. Считается, что ИМ протекает без боли, если возникает на фоне резко склеротически измененных коронарных артерий. По этому поводу А.Л.Мясников писал (1965), что «чем позже при коронарном атеросклерозе (читай – у лиц пожилого и старческого возраста) возникает инфаркт миокарда, тем чаще он протекает без болей». Клиническими признаками в таких случаях бывают нарушения ритма и проводимости, приступы сердечной астмы, церебральные или желудочно-кишечные нарушения, прогрессирующая сердечная недостаточность без признаков левожелудочковой недостаточности, реже коллапс. Нельзя не отметить, что для больных с безболевым вариантом ИМ характерно злоупотребление спиртными напитками. В то же время до сих пор по-разному оценивают понятие «безболевой инфаркт миокарда», допуская наличие слабых нетипичных болей – отсюда и т. н. малосимптомная форма ИМ. Малосимптомная форма инфаркта миокарда характеризуется крайне скудной, большей частью неспецифической симптоматикой, которая кажется настолько незначительной, что ни у врача, ни у больного не ассоциируется с серьезностью заболевания. Сюда относятся случаи ИМ, проявляющиеся астенией, слабостью, потливостью, отсутствием аппетита, мимолетным головокружением или одышкой, неясным субфебрилитетом, пастозностью голеней. Только при направленном поиске (настороженности врача на сердечную патологию!), указанная симптоматика приобретает диагностическое значение и требует обследования пациента – электрокардиографическое исследование, анализы крови и др., которые будут способствовать правильной диагностике. От безболевого инфаркта миокарда, видимо, следует отличать еще и бессимптомную форму. Это наиболее сложный для диагностики вариант безболевого ИМ, выявляемый в основном электрокардиографически (в том числе и во время профилактических осмотров). Аритмический вариант инфаркта миокарда может манифестировать и впервые проявляться нарушением ритма и проводимости. Поэтому у всех больных с впервые возникшим пароксизмом тахикардии, мерцательной аритмии, атриовентрикулярнои или внутрижелудочковои блокадой сердца или с частой экстрасистолией обязательно должен быть исключен инфаркт миокарда. Отечный вариант инфаркта миокарда.Редко острое начало инфаркта миокарда может проявляться изолированной недостаточностью правого желудочка сердца, с набуханием шейных вен, повышением венозного давления, одышкой, значительным увеличением печени и резкой ее болезненностью, отеками на нижних конечностях. Эта форма инфаркта миокарда обычно встречается у больных с артериальной гипертонией или же при обширных, а также повторных инфарктах. У пожилых людей правожелудочковая недостаточность может появиться как будто без видимой причины, иногда как первый и единственный признак безболевого инфаркта миокарда. Внезапное усугубление (утяжеление клинической картины) уже существующей правожелудочковои недостаточности указывает на появление свежего инфаркта сердца. – Также рекомендуем “Диагностика инфаркта миокарда. Резорбционно-некротический синдром инфаркта миокарда.” Оглавление темы “Неотложная помощь в при инфаркте миокарда.”: |
Источник
Церебральный инфаркт миокарда является атипичной формой этой патологии. Особенности течения нарушений вызывают затруднения в диагностике и требуют дифференцированного подхода. Важно вовремя распознать признаки патологии, чтобы оказать первую помощь и назначить верное лечение.
Общая характеристика, стадии патологии
Происхождение церебрального инфаркта миокарда связано с недостаточностью мозгового кровообращения. Наблюдается нарастание таких нарушений с возрастом, поэтому патология чаще встречается у пожилых людей.
Церебральный инфаркт миокарда проявляется аналогично инсульту, так как сердечная недостаточность приводит к неврологическим проблемам. В таком случае неврологические признаки патологии выражены ярче типичных симптомов инфаркта.
Различают три степени тяжести патологии. Каждая отличается определенными особенностями:
- Легкая степень. В таком случае пациент может не заметить начало болезни. Обычно в области глаз появляется тяжесть, снижается острота зрения, наблюдается пульсация в висках.
- Средней степени тяжести патологии сопутствуют затруднения речи, пациенту трудно шевелить языком. Этому этапу свойственна пошатывающаяся походка, которую называют пьяной.
- Нарушения тяжелой степени вызывает помутнение сознания, пациент находится в прострации, смотрит в одно место и не замечает ничего вокруг. Даже на этой стадии в области сердца нет никаких болезненных ощущений, потому заподозрить инфаркт сложно.

Инфаркт обычно локализуется по левожелудочковому типу. В таком случае возможно появление застойных хрипов влажного характера в легких. Они могут вызвать удушье и последующий отек легких.
Если кровообращение нарушается по правожелудочковому типу, то сердце расширяется вправо, увеличивается печень, отекают нижние конечности.
Церебральную форму инфаркта миокарда диагностируют в 1-1,5 % случаев.
Причины
Церебральный инфаркт развивается на фоне ишемических нарушений. Их вызывает уменьшение просвета артерий из-за спазматической реакции их гладкой мускулатуры. Провоцирует ее импульс от катехоламинов (медиаторы). Спровоцировать их активизацию могут следующие факторы:
- депрессия;
- стресс;
- бессонница;
- высокие физические нагрузки.
Частой причиной церебральной формы инфаркта является атеросклероз коронарных артерий. Атеросклеротические бляшки сужают просвет сосудов, их стенки утрачивают эластичность. В результате кровоснабжение сердца и его мышц нарушается. При отрыве атеросклеротической бляшки возможна закупорка сосуда.
Атеросклеротические изменения могут быть спровоцированы различными факторами. Риск инфаркта миокарда повышается в следующих случаях:
- высокий уровень холестерина в крови;
- избыточный вес;
- малоподвижный образ жизни;
- увлечение жирной пищей;
- курение;
- сахарный диабет;
- гипертония;
- хронический стресс;
- наследственная склонность к заболеваниям сердечно-сосудистой системы.
Статистика показывает, что чаще патологию диагностируют у мужчин, риск ее возникновения значительно увеличивается после 40 лет.

Симптомы церебрального инфаркта
Признаки приступа схожи с инсультом. Основными проявлениями такого состояния являются:
- головокружение, потемнение в глазах, тошнота;
- сужение зрачков, пульсация;
- обморок;
- невнятная речь, заплетающийся язык, перекошенное лицо, бледность кожных покровов;
- снижение давления до минимальных показателей;
- нарушение рефлексов;
- дыхание Чейна-Стокса (периодическое): сначала оно поверхностное и редкое, затем становится глубже и учащается, после 5-7 вдоха дыхание снова слабеет, становится реже, после паузы этот алгоритм повторяется.
- частичный паралич мышц конечностей;
- отсутствует контроль мочеиспускания;
- нарушение сердечного ритма;
- симптом Кернига: если больному в пассивном состоянии согнуть ногу в тазобедренном и коленном суставе под прямым углом, то разогнуть ее обратно невозможно; такое явление вызывает рефлекторное повышение мышечного тонуса.
Отличительной особенностью такой формы инфаркта миокарда является отсутствие болей в грудной клетке либо их незначительное проявление, что не позволяет пациенту заподозрить подобную патологию.
Диагностика
Одних симптомов для постановки диагноза в случае церебрального инфаркта миокарда недостаточно. В обязательном порядке выполняют электрокардиограмму. Она выявит произошедшие изменения, даже если у больного отсутствуют болевые ощущения и чувствует он себя нормально.
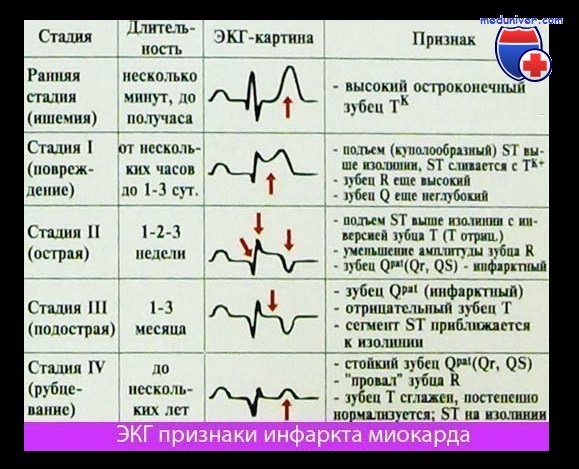
На кардиограмме при церебральной форме инфаркта миокарда виден измененный рисунок. Изменения проявляются большим количеством зубцов T, наблюдается элевация сегмента ST (более 1 мм). Важно учитывать, что изменения на ЭКГ могут проявляться позже клинических признаков патологии.
В диагностический комплекс могут быть включены некоторые лабораторные исследования. Информацию можно получить следующими методами:
- Общий анализ крови. Об инфаркте свидетельствует повышенное число эозинофилов и лейкоцитов. Показатели должны прийти в норму в течение 3-4 дней. Если они не нормализовались, то это свидетельствует о наличии осложнений или дополнительных некрозированных участках.
- По белковому показателю скорости оседания эритроцитов определяют степень тяжести инфаркта.
- Биомаркеры. Креатинфосфокиназа МВ и тропин позволяют выявить даже незначительные нарушения в работе сердца. Уровень тропина при инфаркте повышается и держится на таком уровне около недели.
- Анализ мочи. Он необходим, если у пациента есть проблемы с почками.

При церебральной форме инфаркта наблюдается ишемия, потому необходимо проверить состояние сосудов больного.
Во время пребывания пациента на стационарном лечении обязательно контролируют показатели лабораторных анализов. Ежедневно проводят общий анализ крови.
Из-за схожести признаков церебрального инфаркта миокарда с другими патологиями необходимо проведение дифференциальной диагностики. В этих целях пациенту может быть выполнено ультразвуковое сканирование, компьютерная томография, энцефалография головного мозга.
Первая помощь
При церебральном инфаркте миокарда необходимы экстренные меры. Через 20 минут после развития острого состояния начинается некроз тканей.
Пострадавшего надо удобно устроить, подложив под шею скрученную валиком одежду. Опускать человека на спину надо осторожно, не совершая резких движений. Он должен находиться в состоянии покоя до прибытия врачей.
Избежать резкого снижения давления поможет таблетка Нитроглицерина. Для разжижения крови необходим Аспирин. Предварительно таблетку надо раскрошить.
Для успокоения нервной системы используют Корвалол или Валокардин. Дозировка должна быть больше нормы – 60 капель.
При ухудшении состояния и прекращении дыхания необходим массаж сердца и искусственное дыхание.
Лечение
Для прекращения тромбообразования и его профилактики применяют Гепарин. Первый раз его вводят внутривенно или внутримышечно в объеме 10000 ЕД. Затем выполняют внутримышечные инъекции. Такая терапия требует контроля свертываемости крови после каждой инъекции. Она должна занимать максимум 20 минут.
На третьи сутки обычно назначают антикоагулянты непрямого действия – Фенилин или Неодикумарин. Одновременно контролируют протромбиновый индекс (анализ свертываемости крови) либо исследуют мочу на микрогематурию (наличие крови, невидимое глазу).
При сильных болях применяют болеутоляющие средства. Если они не приносят эффекта, то прибегают к наркотическим препаратам. Одновременно обычно назначают нейролептики, например, Аминазин.
Если кровоточивость усиливается, то пациенту назначают Викасол и внутривенное вливание раствора хлорида кальция (10%).

Пациенту показан строгий постельный режим. Соблюдать его необходимо не менее 3 недель, а при крупноочаговом поражении – больше месяца.
В терапевтический комплекс обязательно включают особое питание. Первые 2 дня пациенту разрешено только пить. Затем назначают лечебный стол №10, основанный на молочной и растительной пище.
Лечение церебральной формы инфаркта миокарда проводится в условиях стационара. В исключительных случаях терапия проводится в домашних условиях, но требует постоянного хорошего ухода и квалифицированной помощи медиков.
Прогноз
Из-за атипичного характера церебрального инфаркта миокарда прогноз менее благоприятен. Для подтверждения диагноза необходимо проведение инструментальной и лабораторной диагностики. Из-за несовершенства медицины этот процесс затягивается, потому лечение начинают запоздало.
Другая проблема – схожесть признаков разных патологий. Если диагноз не проверить, то можно назначить некорректное лечение.
Церебральный инфаркт миокарда, как и другие его формы, может вызвать множество осложнений. К наиболее тяжелым последствиям относят пароксизмальную тахикардию, отек или инфаркт легких, мерцательную аритмию.
Существует риск рецидива патологии. Обычно интервалы между инфарктами составляют несколько месяцев. Возможен также переход патологии в затяжную форму.
Церебральная форма инфаркта миокарда опасна своими атипичными проявлениями. При первых же признаках патологии необходимо вызывать скорую помощь, даже если проявляются они в легкой форме. Прогноз заболевания зависит от своевременности и корректности постановки диагноза и назначения лечения.
Источник
Церебральный вариант инфаркта
В этом случае в клинике болезни преобладают симптомы нарушения мозгового кровообращения (обычно динамического) в виде обмороков, головокружения, тошноты, рвоты и очаговой неврологической симптоматика. Чаще встречаются обмороки.
Развитие нарушений мозгового кровообращения у больных ИМ нарастает с возрастом и в большинстве случаев отмечается у людей пожилого возраста. Однако следует отметить, что у лиц старческого возраста общемозговые симптомы могут быть обусловлены не только собственно инфарктом, но и связанным с ним ситуационным стрессом. Встречается данный вариант приблизительно у 1—1,5% больных. Следует помнить, что цереброваскулярный вариант болезни может встречаться и у лиц среднего возраста.
Реже, чем ишемия миокарда, возникают стойкие симптомы органической очаговой церебральной патологии. Они появляются, как правило, у лиц с резким атеросклерозом мозговых артерий. Не исключается также, что снижение мозгового кровобращения облегчает тромбообразование в резко склерозированном церебральном сосуде с критическим кровотоком. Боли в грудной клетке у таких больных слабо выражены или даже полностью отсутствуют.
К цереброваскулярному варианту не относится кратковременный обморок, обусловленный реакцией на сильную боль или эпизодами нарушения ритма. Нередко ошибочно относят к проявлением ИМ обморок, вызванный приемом больших доз нитроглицерина.
Малосимптомный вариант инфаркта. Такое течение инфаркта проявляется небольшой интенсивностью болей, кратковременным пароксизмом одышки и другими нетяжелыми и непродолжительными симптомами, мало запоминающимися больными. Такие малосимптомные формы инфаркта встречаются чаще в больнице, санатории или развиваются на операционном столе, когда больной находится под наркозом по поводу других заболеваний.
Электрокардиографическая диагностика ИМ
Ей принадлежит ведущее значение. Данные ЭКГ следует отнести к разряду ранних диагностических критериев инфаркта. ЭКГ должна быть зарегистрирована больному в течение первых минут болевого синдрома и в тех случаях, когда боль ко времени осмотра уже прошла. Необходимо знать, что в ряде случаев изменения ЭКГ при остром инфаркте могут существенно отставать от развития клинических признаков заболевания. Считается, что продолжительность ишемического эпизода около 20 мин может быть достаточной для развития необратимых изменений в миокарде.
Ранние изменения ЭКГ могут характеризоваться появлением высокоамплитудных зубцов Т, чаще (50%) элевация сегмента S-T более 0,1 V в двух смежных отведениях, либо уже сформировавший зубец Q. В 40% случаев регистрируются смещение сегмента S-T ниже изолинии либо изменения только зубца Т. Появление новой или предположительной новой блокады левой ножки пучка Гиса. Все перечисленные изменения ЭКГ в сочетании с клиникой болезни дают основание предполагать наличие острого инфаркта.
Биомаркеры в диагностике ИМ
В специализированном стационаре для установления диагноза ИМ исследуют кровь на биомаркеры некроза. Раньше, в качестве биомаркеров в постановке диагноза ИМ использовали общую креатинфосфокиназу, лактатдегидрогиназу и аспарагиновую трансаминазу. Однако их повышение имело место лишь при больших ИМ и не обнаруживалось при мелких очагах некроза. В настоящее время более чувствительными биомаркерами оказались МВ-фракции креаппенфосфокиназы (КФК) (изофермент КФК) и кардиоспецифический белок тропонин (белок мышечного сокращения).
Определение тропонинов повышает чувствительность диагностики повреждения миокарда, что дало возможность индикации даже очень мелких очагов некроза миокарда. Однако следует знать, что повышение тропонина может отмечаться и при ряде других заболеваний: дилатационной миокардиопатии, заболеваниях мышечной системы и центральной нервной ситемы (ЦНС), хронической почечной недостаточности (ХГШ), сепсисе и др., т.е. при поражения кардиомиоцитов любого генеза (токсического, воспалительного, электрического), а не только ишемического.
При оценке динамики ферментов пациенту проводится взятие проб крови при поступлении в стационар, а затем каждые 6-12 ч с интерпретацией изменения их уровня в сыворотке крови. У больного с ИМ уровень тропонинов в крови остается повышенным в течение 7-8 сут, что позволяет диагностировать инфаркт ретроспективно (повышенный уровень МФ КФК в крови держится обычно 36-48 ч).
Кроме того, во все время пребывания пациента в стационаре ему выполняются следующие лабораторные анализы: общий анализ крови — ежедневно, MHO — определяется в случае применения непрямых антикоагулянтов (целевой уровень MHO — 2,0-3,0 при приеме аспирина и 2,5-3,5 при отсутствии аспирина), активированное частично тромбопластичное время (АЧТВ) — определяется перед началом проведения тромболитической терапии, затем через 3 и 6 ч после начала в/в введения нефракционированного гепарина с последующим контролем каждые 6 ч в течение всего времени введения препарата. Целевые уровни АЧТВ — превышение нормы в 1,5-2 раза. Электролиты (натрий, калий, магний), мочевина, креатинин — ежедневно, глюкоза крови — по показаниям (наличие СЛ), общий ХС, ХС ЛПНП, ХС ЛПВП, ТГ.
Нестеров Ю.И.
Опубликовал Константин Моканов
Источник
