Ангиография при геморрагическом инсульте

Острый геморрагический инсульт – это нетравматическое острое кровоизлияние в мозг или под его оболочки или в желудочки с образованием гематом.
Синоним: ОНМК по геморрагическому типу.
Мужчины чаще страдают этим заболеванием. Средний возраст пациентов 60-65 лет. Риск развития заболевания значительно возрастает через 55 лет и удваивается через каждые десять лет. Смертность составляет 40-50%, а инвалидами становятся 70-75% выживших.
Острый геморрагический инсульт также возникает в молодом возрасте, но обычно на фоне предшествующей патологии: артериальные аневризмы, опухоли головного мозга, пороки развития сосудов, каверномы, венозные ангиомы. Последние редко вызывают кровотечение.
Геморрагический инсульт МКБ 10.
ОНМК код по МКБ 10:
- I61.0 (внутримозговое кровоизлияние в полушарие субкортикальное).
- I61.1 (внутримозговое кровоизлияние в полушарие кортикальное).
- I61.2 (внутримозговое кровоизлияние в полушарие неуточненное).
- I61.3 (внутримозговое кровоизлияние в ствол мозга).
- I61.4 (внутримозговое кровоизлияние в мозжечок).
- I61.5 (внутримозговое кровоизлияние внутрижелудочковое).
- I61.6 (внутримозговое кровоизлияние множественной локализации).
- I61.8 (другое внутримозговое кровоизлияние).
- I61.9 (внутримозговое кровоизлияние неуточненное).
- I62.0 (субдуральное кровоизлияние нетравматическое).
- I62.1 (нетравматическое экстрадуральное кровоизлияние).
- I62.9 (внутричерепное кровоизлияние нетравматическое неуточненное).
Причины острых нарушений мозгового кровообращения.
Факторы риска:
- повышенное артериальное давление;
- алкоголизм;
- ранее состоявшиеся ОНМК (любого типа);
- дисфункция печени, приводящая к снижению количества тромбоцитов и факторов свертывания в крови;
- патология сосудов головного мозга (ангиопатии, артерииты);
- плохо контролируемый прием антикоагулянтов, например Варфарина (при МНО<3,0).
Курение не является фактором риска этого заболевания, но является фактором риска ишемического инсульта.
(c) Can Stock Photo
Кроме того, острый геморрагический инсульт бывает осложнением тромболизиса при ишемическом инсульте или после хирургического вмешательства на головном мозге.
Отдельно стоит выделить физические факторы:
- тяжелая физическая нагрузка;
- переохлаждение;
- перегрев.
В литературе зафиксированы случаи острого кровоизлияния в мозг на фоне нейроинфекции, тромбоза венозных синусов и эклампсии.
В редких случаях возможны кровоизлияния во внутреннюю капсулу после приступа мигрени.
Геморрагический инсульт виды.
| Первичный | На фоне артериальной гипертонии, встречается чаще. |
| Вторичный | На фоне патологии крови (тромбоцитопения, коагулопатия), опухолей головного мозга, разрывов артериальных аневризм и сосудистых мальформаций, сосудистой патологии (ангиопатии, артерииты). |
По механизму развития кровоизлияние в вещество мозга происходит по типу гематомы и по типу пропитывания. Гематомы встречаются чаще и связаны с тем, что после разрыва сосудистой стенки пролитая кровь раздвигает вещество мозга, образуя сгустки крови. Пропитывание встречается реже и возникает из-за ишемии и увеличения проницаемости для крови стенки сосуда.
По расположению внутримозговые гематомы бывают:
- путаменальные или латеральные – расположены во внутренней капсуле или кнаружи от нее, бывают чаще всего (55% от всех случаев);
- таламические или медиальные – расположены кнутри от внутренней капсулы или в области таламуса, встречаются в 10% случаев;
- смешанные – охватывают одновременно таламус и внутреннюю капсулу;
- субкортикальные или лобарные – располагаются вблизи коры головного мозга в пределах одной доли, встречаются в 15% случаев;
- ствола головного мозга – чаще располагаются в области моста (10% случаев);
- мозжечка – встречаются в 10% случаев.
При медиальных и смешанных гематомах бывает прорыв крови в желудочки мозга с формированием паренхиматозно-вентрикулярного кровоизлияния.
(c) Can Stock Photo Таким образом происходит кровоизлияние в области внутренней капсулы и таламуса.
Спонтанное кровоизлияние под оболочки мозга:
- субдуральное (под твердую мозговую оболочку) – бывает на фоне коагулопатии, неконтролируемого приема антикоагулянтов, например, Варфарина (при МНО<3,0) и разрыва артериальной аневризмы;
- субарахноидальное (под паутинную оболочку) – встречается чаще на фоне разрыва артериальной аневризмы.
Отдельно выделяется внутрижелудочковое кровоизлияние. Оно может быть при всех формах внутричерепных кровоизлияний, но чаще встречается при разрывах аневризм, особенно передней соединительной артерии.
Геморрагический инсульт диагностика.
Компьютерная томография – «золотой стандарт» диагностики острого кровоизлияния в мозг.
На МРТ кровоизлияние в остром периоде может быть не видно.
На КТ оценивают объем гематомы, ее расположение, отек, смещение срединных структур и отношение к желудочкам, что очень важно для выбора тактики лечения.
КТ большой смешанной гематомыПутаменальная гематома.Ишемический инсульт с геморрагической трансформацией.
Дополнительные методы диагностики:
- КТ-ангиография позволяет рассмотреть сосуды в 3D-режиме для исключения аневризмы и мальформации.
- Магнитно-резонансная томография для определения гематом в подостром периоде (от 3 до 14 дней), а также опухолей головного мозга, каверном и других образований.
- Селективная церебральная ангиография необходима для более тщательной диагностики артериальных аневризм и сосудистых мальформаций.
Что касается необходимости выполнения люмбальной пункции, то нет никаких оснований для этой манипуляции, если компьютерная томография сделана. Пунктировать целесообразно только для исключения послеоперационного менингита, если имеется такое подозрение.
Симптомы кровоизлияния головного мозга.
Клиника геморрагического инсульта протекает остро. Симптоматику можно разделить на общемозговую и очаговую.
Общемозговые симптомы.
Первым признаком острого геморрагического инсульта может быть головная боль. Часто бывает тошнота и рвота. Возможно угнетение сознания вплоть до комы. Характерно постепенное развитие неврологических симптомов, в отличие от ишемического инсульта.
Очаговые симптомы.
При путаменальных (латеральных) гематомах гемипарез и гемигипестезия развиваются на стороне, противоположной гематоме. При поражении доминантного полушария (у правши слева) возникает моторная и (или) сенсорная афазия.
При таламических (медиальных) гематомах развиваются выраженные чувствительные нарушения и слабость конечностей с противоположной стороны. Такие гематомы обычно небольшие, но возможен прорыв крови в желудочки мозга с развитием окклюзионной гидроцефалии.
Субкортикальные (лобарные) кровоизлияния проявляются по-разному. Так при поражении лобной доли развивается гемипарез или монопарез на противоположной стороне, моторная афазия. При кровоизлиянии в теменной доле больше выражены чувствительные нарушения. При инсульте в височной области выражена сенсорная афазия. При гематоме в затылочной области происходит выпадение полей зрения.
При кровоизлиянии в мозжечок появляется нарушение координации движений и походки. Так как мозжечок находится близко к стволу головного мозга, то возможно его сдавление.
Кровоизлияния в ствол мозга обычно сопровождаются внезапным угнетением сознания до комы с нарушением гемодинамики и дыхания. При небольших кровоизлияниях сознание может быть сохранено, но появляется выраженная очаговая симптоматика в виде тетрапареза или гемипареза, чувствительных нарушений и выпадения функций различных черепно-мозговых нервов.
Внутрижелудочковые кровоизлияния могут сопровождаться выраженным нарушением сознания и приводить к быстрому нарастанию гидроцефалии.
Субдуральная гематома часто проявляется гемипарезом или монопарезом с противоположной стороны и речевыми нарушениями. Могут быть судорожные приступы. При увеличении объема гематомы нарушается сознание вплоть до комы, появляется анизокори и остальные стволовые симптомы.
Отсроченное ухудшение:
- Повторное острое кровоизлияние в мозг бывает чаще в базальных ганглиях, возможно даже после хирургического удаления гематомы с адекватным интраоперационным гемостазом (остановкой кровотечения);
- Отек головного мозга и ишемический некроз вокруг кровоизлияния являются частыми причинами отсроченного ухудшения состояния больного и нарастания неврологической симптоматики;
- Судорожные приступы.
Источник картинки к статье: (c) Can Stock Photo
Литература
- Крылов В.В., Дашьян В.Г., Буров А.С., Петриков С.С. Хирургия геморрагического инсульта. – М.: Медицина, 2012. – 336 с.
- В.В. Крылов. Лекции по нейрохирургии. 2008. 2-е изд. М.: Авторская Академия; Т-во научных изданий КМК. 234 с., ил., вкл.
- Нейрохирургия / Марк С.Гринберг; пер. с англ. – М.: МЕДпресс-информ, 2010. – 1008 с.: ил.
- Практическая нейрохирургия: Руководство для врачей / Под ред. Б.В.Гайдара. – СПб.: Гиппократ, 2002. – 648 с.
- Крылов В.В., Дашьян В.Г., Годков И.М. Эндоскопическая хирургия геморрагического инсульта. – М.: Бином, 2014. – 96 с.
- Геморрагический инсульт: Практическое руководство / Под ред. В.И. Скворцовой, В.В. Крылова. – М. ГЭОТАР-Медиа, 2005. – 160 с.: ил.
- Виленский Б.С. Геморрагические формы инсульта. Кровоизлияние в головной мозг, субарахноидальное кровоизлияние: справочник. – СПб., 2008. – 69 с.
- Gregson B., Mendelow D., Fernandes H. et al. Surgery for Intracerebral Hemorrhage // Stroke. –2000. Vol. 31. – P. 791.
- Bendok B.R., Naidech A.M. et al Hemorrhagic and Ischemic Stroke. Medical, Imaging, and Interventional Approaches. – New-York, Stuttgart: Thieme. – 2012. – 557 p.
Термины и определения
Putamen (путамен) или внутренняя капсула – анатомическая часть мозга в которой проходят все проводящие пути, соединяющие кору мозга со стволом мозга и спинным мозгом.
Таламус – анатомическая часть мозга, расположенная ближе к центру, анализатор всех видов чувствительности.
Парез – неполный паралич или слабость отдельных мышц или целых конечностей.
Монопарез – парез только одной конечности, ноги или руки.
Гемипарез – парез ноги и руки только с одной стороны.
Афазия – нарушение речи.
Моторная афазия – нарушение моторики речи, то есть произношения слов и предложений, пациент путает слова и буквы в них, в крайней степени проявления вообще ничего не может сказать.
Сенсорная афазия – пациент не понимает обращенную к нему речь.
Источник
Узнать больше о заболеваниях на букву «Г»:
Ганглионеврит,
Ганглионейробластома,
Ганглионит крылонебного узла,
Гематома мягких тканей,
Гематомиелия,
Гемибаллизм,
Геморрагический инсульт,
Ганглионеврома,
Гемангиобластома,
Гемифациальный спазм,
Генерализованная эпилепсия,
Герминома головного мозга,
Гидроцефалия,
Гипервентиляционный синдром,
Гиперкинезы,
Гиперсомния,
Гипертензивный церебральный криз,
Гипертоническая энцефалопатия ,
Гипническая головная боль,
Глиома головного мозга
Геморрагический инсульт является внезапным выходом крови в ткани мозга. Кровоизлияние происходит при уже имеющихся патологиях сердца и сосудов. К факторам возникновения заболевания принято относить амилоидную ангиопатию, артериальную гипертензию, атеросклероз, аневризмы артерий и вен. Но чаще развитию геморрагического инсульта предшествует подъем артериального давления.
Клинические проявления имеют острое начало и нарастают молниеносно, а симптоматика зависит от того, где произошла геморрагия. Это экстренное состояние, при котором необходимо срочно ввести антигипертензивные, гемостатические и противоотечные препараты. При наличии показаний проводится оперативное вмешательство.
Общая информация
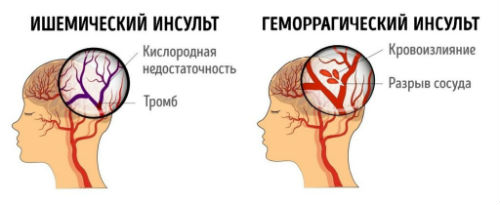 Разница между ишемическим и геморрагическим инсультами заключается в том, что последний развивается, как следствие нарушения целостности стенки сосуда или повышения ее проницаемости. Кровяной очаг пропитывает ткань мозга и вызывает сдавливание, вследствие чего постепенно происходит гибель нейронов. Состояние больного зависит от обширности кровоизлияния и их локализации. При данном виде заболевания высоки риски глубокой инвалидизации и летальности.
Разница между ишемическим и геморрагическим инсультами заключается в том, что последний развивается, как следствие нарушения целостности стенки сосуда или повышения ее проницаемости. Кровяной очаг пропитывает ткань мозга и вызывает сдавливание, вследствие чего постепенно происходит гибель нейронов. Состояние больного зависит от обширности кровоизлияния и их локализации. При данном виде заболевания высоки риски глубокой инвалидизации и летальности.
Приступ чаще наблюдается у лиц пожилого возраста, однако в последнее время отмечаются единичные случаи кровоизлияния у молодых людей.
Медики выделяют ряд факторов, которые могут способствовать развитию болезни:
- заболевания сердечно-сосудистой системы;
- возраст старше 60 лет;
- гипертония;
- ожирение;
- генетическая предрасположенность;
- стресс;
- вредные привычки.
Этиология и патогенез
 Наличие у пациента гипертонической болезни, васкулита, аневризм, заболеваний сердечно-сосудистой системы – главные факторы, провоцирующие развитие геморрагического инсульта. Кровоизлияния могут наблюдаться не только в мозге, но и во всем организме при терапии антикоагулянтами и фибринолитиками.
Наличие у пациента гипертонической болезни, васкулита, аневризм, заболеваний сердечно-сосудистой системы – главные факторы, провоцирующие развитие геморрагического инсульта. Кровоизлияния могут наблюдаться не только в мозге, но и во всем организме при терапии антикоагулянтами и фибринолитиками.
В подавляющем большинстве болезнь развивается при патологических изменениях сосудов, которые наблюдаются при гипертонии и амилоидной ангиопатии. Повышенное кровяное давление и хрупкие артерии и вены в совокупности приводят к выходу крови из русла. Таким образом, мозг пропитывается вышедшей жидкостью, либо же в нем образуются лакуны.
Классификация
В зависимости от локализации кровоизлияния патологию подразделяют на:
- паренхиматозный (внутримозговой);
- субарахноидальный (подпаутинный);
- вентрикулярный (желудочковый);
- смешанный.
Клиническая картина
Патология часто развивается при увеличении показателей артериального давления. Пациент отмечает сильную головную боль и головокружение, к которым могут присоединяться тошнота и рвота. В последующем нередко происходит угнетение сознания. Больной оглушен, дезориентирован, на контакт идет слабо. Очаг крови, располагающийся в подкорковом слое мозга, иногда вызывает эпилептиформный припадок.
 Выраженность и проявления неврологических симптомов зависят от расположения геморрагии. Часто встречаются провалы в памяти, отсутствие критики к своему состоянию, нарушение поведения, парезы лицевого нерва и невнятная речь. Объем гематомы и ее расположение играют важную роль в развитии симптоматики, как в начальной фазе заболевания, так и в период выздоровления и реабилитации. При обширном очаге кровоизлияния и глубинном его расположении наблюдается смещение структур мозга, что усугубляет состояние больного.
Выраженность и проявления неврологических симптомов зависят от расположения геморрагии. Часто встречаются провалы в памяти, отсутствие критики к своему состоянию, нарушение поведения, парезы лицевого нерва и невнятная речь. Объем гематомы и ее расположение играют важную роль в развитии симптоматики, как в начальной фазе заболевания, так и в период выздоровления и реабилитации. При обширном очаге кровоизлияния и глубинном его расположении наблюдается смещение структур мозга, что усугубляет состояние больного.
Гематомы, располагающиеся в области ствола мозга, вызывают потерю сознания и нарушение функций жизнеобеспечения организма. Наиболее тяжелое состояние возникает при наполнении кровью желудочков мозга, тогда у пациента регистрируются горметонические судороги, менингеальные и стволовые симптомы, угнетение сознания и гипертермия.
В течение 2,5-3 недель после геморрагического инсульта пациент должен находиться под пристальным вниманием врача. Это время считается тяжёлым периодом болезни. Данный факт связан с развитием общемозговых и дислокационных симптомов, вызванных отеком мозга. Смещение структур мозга и компрессия экссудатом являются одной из причин летальности пациентов в остром периоде болезни. Если у человека имелись сопутствующие соматические патологии, то их течение осложняется. Спустя 3-4 недели в организме начинает происходить обратное развитие симптоматики, только после этого можно судить о степени инвалидизации.
Диагностика
 Магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) являются главными методами диагностирования геморрагического инсульта. Благодаря ним можно установить локализацию кровоизлияния и оценить его объем. Также внимательно изучаются смещение структур мозга и наличие отека. В ходе лечения и после него рекомендуется вновь провести исследование, чтобы проследить за состоянием окружающих тканей.
Магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) являются главными методами диагностирования геморрагического инсульта. Благодаря ним можно установить локализацию кровоизлияния и оценить его объем. Также внимательно изучаются смещение структур мозга и наличие отека. В ходе лечения и после него рекомендуется вновь провести исследование, чтобы проследить за состоянием окружающих тканей.
При подозрении на аневризму необходимо сделать ангиографическое обследование и МРТ, которые позволят увидеть расположение патологии.
Дифференциальная диагностика
В первую очередь дифференциальная диагностика должна проводиться с ишемическим инсультом, так как они имеют схожую симптоматику. Одних клинических данных недостаточно, чтобы установить верный диагноз. Помочь в дифференциации могут дополнительные методы исследования: КТ и МРТ.
При подозрении на инсульт, больных необходимо госпитализировать в стационарное учреждение, которое располагает наличием этих аппаратов. Ишемический инсульт занимает примерно ¾ всех случаев. Его отличает медленное развитие общемозговых симптомов и отсутствие менингеальных симптомов. Люмбальный пунктат показывает, что ликвор при ишемическом инсульте имеет адекватные показатели, а при геморрагическом может содержать элементы крови.
Дифференциальную диагностику проводят с гематомами, вызванными другими причинами. Для этого следует собрать подробный анамнез и обратить внимание на возраст и конституцию тела пациента.
Лечение
В лечении болезни следует придерживаться комбинированного метода. В зависимости от состояния пациента, размера очага кровоизлияния и его расположения врач-нейрохирург определяет тактику лечения.
 Лекарственная терапия осуществляется врачом-неврологом. Фармакологическое лечение кровоизлияния соответствует общим стандартам лечения любого вида инсульта. Еще до госпитализации в стационар при малейшем подозрении на инсульт, необходимо немедленно приступить к лечебным мероприятиям.
Лекарственная терапия осуществляется врачом-неврологом. Фармакологическое лечение кровоизлияния соответствует общим стандартам лечения любого вида инсульта. Еще до госпитализации в стационар при малейшем подозрении на инсульт, необходимо немедленно приступить к лечебным мероприятиям.
Основная задача в этом периоде – оценка деятельности сердечно-сосудистой системы и внешнего дыхания. При нарушении доступа кислорода врач должен провести интубацию с последующей искусственной вентиляцией легких. Расстройства сердечно-сосудистой системы обычно проявляются в гипертонии, поэтому артериальное давление должно быть, как можно быстрее снижено. До поступления в стационар пациенту необходимо ввести гемостатические препараты, чтобы избежать развития отека мозга.
В коррекции артериального давления (АД) необходимо помнить, что чрезмерное его снижение может привести к снижению перфузионного давления в черепе. Для уменьшения показателей АД успешно применяют салуретики и осмодиуретики.
При лечении следует внутривенно вводить барбитураты и коллоидные растворы. Контроль в крови электролитов необходимо осуществлять не менее 2 раз в сутки. Также должен присутствовать постоянный мониторинг показателей, характеризующих состояние цереброваскулярной системы.
Оперативное вмешательство осуществляться, исходя из учета следующих факторов:
- состояние пациента;
- локализация геморрагии;
- объем кровяного очага.
На сегодняшний день нельзя дать однозначную оценку проведению хирургической операции. Но согласно данным исследований, положительный результат после вмешательства возможен. На первый план выступает спасение жизни, причём чем раньше хирург приступит к работе, тем выше вероятность благоприятного исхода.
Выбор тактики хирургического лечения основывается на размерах патологического очага и его расположении. Например, латеральные или лобарные геморрагии удаляют транскраниально, а при медиальном или смешанном инсульте лучше выбрать стереотаксический способ. Однако, недостаток последнего метода состоит в возникновении рецидивов кровоизлияния, так как при нем невозможен контроль гемостаза. Иногда после разрешения геморрагии требуется дренаж желудочков мозга, тогда врач устанавливает наружные желудочковые, или вентрикулярные дренажи.
Прогноз
 В большинстве случаев прогноз не является благоприятным. Примерно 70% заканчивается летальным исходом, а после удаления кровоизлияний смерть наступает в 50%. Причиной такой статистики является смещение структур мозга и прогрессирующий отек его тканей. Принято также выделять еще один фактор, приводящий к летальности: рецидив кровоизлияния. Примерно ¾ пациентов, перенесших геморрагический инсульт, остаются на всю жизнь инвалидами.
В большинстве случаев прогноз не является благоприятным. Примерно 70% заканчивается летальным исходом, а после удаления кровоизлияний смерть наступает в 50%. Причиной такой статистики является смещение структур мозга и прогрессирующий отек его тканей. Принято также выделять еще один фактор, приводящий к летальности: рецидив кровоизлияния. Примерно ¾ пациентов, перенесших геморрагический инсульт, остаются на всю жизнь инвалидами.
Течение и исход заболевания определяются размером кровоизлияния, его расположением, а также наличием крови в желудочках мозга. Большое значение имеют возраст пациента и наличие у него сопутствующих заболеваний, особенно сердечно-сосудистой системы.
Профилактика
Профилактика развития болезни должна быть направлена на коррекцию артериального давления. Своевременное лечение гипертонической болезни позволит предотвратить кровоизлияние в сосудах мозга. Пожилым пациентам следует обратить внимание на характер своего питания. Из рациона нужно исключить жирные продукты, «богатые» холестерином. Малоподвижный образ, вредные привычки и несбалансированное питание приводят к осложнениям со стороны сердца.
Источник
