Анамнез пациента с сердечной недостаточностью
Сердечная недостаточность. Анамнез при сердечной недостаточностиНеобходимо изучить симптомы в покое и при нагрузке. К типичным симптомам относятся одышка, утомляемость, ограничение толерантности к физической нагрузке (ТФН), ортопноэ и отеки. Внезапное появление тяжелой одышки указывает на острый отек легких и, как правило, связано с ишемией, аритмией, острой левосторонней клапанной регургитацией или тяжелой АГ. Важно исключить другие причины, например легочную эмболию и пневмоторакс. Следует также определить степень ограничения ФН, т.к. функциональная способность согласно классификации NYHA непосредственно служит прогнозом смертности больных СН. Однако оценка самим пациентом своих функциональных возможностей может существенно отличаться от результатов, полученных во время объективных исследований. Наличие симптомов в покое имеет большее прогностическое значение для диагностики СН по сравнению с симптоматикой, появление которой связано с ФН. Ортопноэ не является специфичным симптомом для CН и может быть у пациентов с асцитом или эмфиземой легких. Возможно трепопноэ (одышка или дискомфорт в положении пациента лежа на боку). Пациенты с XCН предпочитают спать на правом боку, и трепопноэ, вероятно, объясняет большую частоту правосторонних плевральных выпотов у таких больных. В исследовании 75 пациентов с XCН, ФВ < 0,45 и одышкой увеличенный размер сердца, повышение давления в ЛА и снижение сердечного выброса коррелировали с привычкой спать на правом боку. Пароксизмальная одышка во сне также типична для СН, иногда может наблюдаться дыхание Cheyne-Stokes. Признаки апноэ во сне и дыхания Cheyne-Stokes встречались в 20-62% в различных исследованиях больных с ХСН и значительно повышали риск летального исхода. Отеки нижних конечностей, обычно незначительные, становятся более выраженными по мере прогрессирования заболевания. Клинически выраженные отеки указывают на наличие в организме 3-4 кг избыточной жидкости. У пациентов с тяжелой СН, развившейся по большому кругу кровообращения, могут доминировать гепатомегалия и асцит. У пациентов с ХСН часто отсутствуют хрипы в легких и отеки на ногах. В исследовании 50 больных, направленных на пересадку сердца, сочетание хрипов, отеков и повышенного давления в яремных венах отсутствовало у 18 из 43 исследуемых с ДЗАА > 22 мм рт. ст.; такое сочетание симптомов имеет чувствительность 58% и специфичность 100% для диагностики СН.
Прогностическое значение различных симптомов СН изучали немногие исследователи. Симптомы плохо коррелируют с объективными данными, характеризующими дисфункцию сердца в покое. Например, в графстве Olmstred Country, Minnesota только у 46% пациентов из случайной нопуляционной выборки с серьезной диастолической дисфункцией (маркер — увеличенное давление наполнения ЛЖ) был подтвержден диагноз СН с использованием Фремингемских критериев. Количество публикаций в доступной литературе также ограничено в связи с малыми размерами выборок, нехваткой надлежащих средств управления, ретроспективного дизайна исследований, вариабельности интервьюеров и конкретных определений. В систематическом обзоре лишь ортопноэ являлось скромным предиктором увеличения давления наполнения. Одышка и отеки были наиболее прогностически значимыми в комбинации с результатами физикального обследования (S3, тахикардия, повышенное давление в яремных венах, низкое ПАД, хрипы, абдоминоюгулярный рефлюкс). При комбинации трех и более признаков или симптомов вероятность увеличения давления наполнения составляла > 90% при отсутствии сведений о тяжелой дисфункции ЛЖ. При отсутствии симптомов пли наличии только одного признака вероятность увеличения давления наполнения составляла < 10%. Такой подход в диагностике СН был использован в нескольких исследованиях. The European Society of Cardiology (ESC) рекомендует выставлять диагноз СН на основании сочетания симптомов с количественной оценкой дисфункции сердца. Наиболее часто используют Фремингемские критерии, имеющие умеренные специфичность (63%) и чувствительность (63%) при ФВ<0,40. Дифференциальная диагностика между систолической и несистолической СН с умеренной точностью возможна у постели больного. Например, при мультифакторном анализе Silver M.T. и соавт. использовали следующие простые условия для прогноза ФВ > 0,40 после ИМ: (1) поддающаяся интерпретации ЭКГ; (2) отсутствие в анамнезе Q-ИМ; (З) отсутствие в анамнезе СН; (4) ИМ, который не является Q-ИМ и передним. Эти условия имели положительную прогностическую ценность > 98%. У пациентов с клиникой сердечной недостаточности, а также у женщин и пожилых больных с увеличенным ИМТ систолическая функция, вероятно, более сохранена, если присутствует значимая АГ (АД > 160/100 мм рт. ст.), но эти показатели имеют недостаточную специфичность или чувствительность для выбора терапии. Диастолическая и систолическая дисфункции не являются взаимоисключающими состояниями. Клинические критерии для диагноза несистолической СН разработаны, но пока не утверждены. – Также рекомендуем “Физикальное обследование при сердечной недостаточности. Давление в яремных венах при сердечной недостаточности” Оглавление темы “Диагностика сердечной недостаточности и пороков сердца”: |
Источник
Диагностика застойной сердечной недостаточности – сбор анамнеза, обследование
Тщательный сбор анамнеза — важная часть обследования пациента с застойной сердечной недостаточностью. При этом выявляют факторы риска или анамнез ишемическои болезни сердца; наличие гипертензии и диабета и особенности их лечения; наличие шумов в сердце или других данных, свидетельствующих о клапанной патологии; наличие и степень алкогольной зависимости.
Также важно выяснить особенности симптомов у данного пациента. Анамнез должен включать время возникновения каждого симптома и его отношение к предполагаемому времени заболевания сердца, частоту обострений, вероятные провоцирующие факторы, указания на лечебные вмешательства, прошлый и настоящий функциональный статус.
При этом статус должен быть описан в соответствии с функциональной классификацией Нью-Йоркской кардиологической ассоциации (NYHА): 1-й класс соответствует бессимптомному периоду, ко 2-му классу относятся больные с проявлениями заболевания только при чрезмерной физической активности, к 3-му и 4-му классам — соответственно, при повседневных физических нагрузках и в покое.
У больного с ишемической болезнью сердца необходимо установить наличие приступов стенокардии и их связь с проявлениями застойной сердечной недостаточности. Больные с поражениями клапанов должны быть тщательно опрошены для исключения подострого эндокардита как причины ухудшения состояния. Не должны остаться незамеченными признаки тромбоэмболических осложнений и нарушений ритма.
У пациента с ишемической болезнью сердца в период тахикардии может произойти нарастание ишемии, обострение застойной сердечной недостаточности и укорочение времени заполнения желудочков кровью, что способствует снижению величины сердечного выброса при диастолической дисфункции.

Рекомендуем к просмотру видео техники аускультации сердца
Физикальное обследование при застойной сердечной недостаточности
Данные объективного обследования могут быть разнообразными. Состояние больного может соответствовать острому или хроническому течению заболевания. У таких больных, как правило, отмечается тахикардия при отсутствии нарушений проводимости. Кожа обычно холодная и сухая, что характерно для сниженного сердечного выброса и вазоконстрикции. При поражении правых отделов сердца может быть выраженным набухание шейных вен, а пульсация яремных вен может отражать трикуспи-дальную регургитацию.
У больных с поражением правых отделов сердца выявляется также печеночно-яремный рефлюкс. Пульсация каротидных и периферических сосудов, как правило, понижена в поздней стадии заболевания; сосудистые шумы могут отражать наличие распространенного атеросклероза. При обследовании легких могут выявляться признаки легочного застоя с сухими и влажными хрипами, так же как и наличие жидкости в полости плевры.
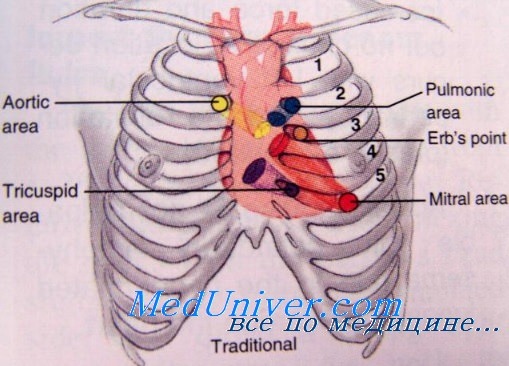
При пальпации в проекции сердца часто обнаруживаются смещенный верхушечный толчок и ритм галопа. Тоны сердца обычно приглушены; в зависимости от степени выраженности заболевания и его причины могут выявляться патологические III и IV тоны. S3 (III тон) часто выслушивается у больных со сниженной систолической (сократительной) функцией, a S4 (IV тон) может определяться при сопутствующем нарушении податливости стенки желудочка.
Выслушивание шумов в сердце может оказаться ключевым моментом в диагностике заболевания сердца, лежащего в основе застойной сердечной недостаточности, или может указывать на наличие функциональной митральной и трикуспидальной регургитации в результате дилатации желудочков и клапанного кольца в области атриовентрикулярного соединения. Обследование органов брюшной полости может выявить наличие асцита и гепатомегалии у больных с вовлечением в процесс правых камер сердца, пульсацию печени при выраженной трикуспидальной регургитации.
Может отмечаться развитие отеков нижних конечностей и других областей (в зависимости от положения тела больного), после надавливания на которые остается ямка. Кожа на этих участках иногда с признаками хронической пигментации в результате длительной гипоперфузии.
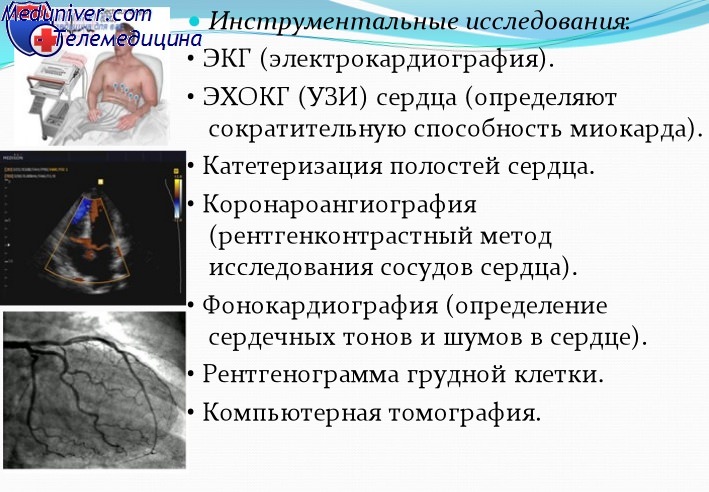
Лабораторные и инструментальные данные при застойной сердечной недостаточности
Изменения в анализах крови у больных с застойной сердечной недостаточностью в целом не специфичны, хотя при ишемии или миокардите может отмечаться острое повышение активности миокардиальных ферментов. Кроме того, при подозрении на инфекционный или воспалительный генез заболевания полезны серологические исследования.
Рентгенограмма грудной клетки помогает выявить наличие кардиомегалии, изменения сосудистого рисунка и типичную картину центрального легочного застоя в дополнение к плевральному выпоту и линиям Керли типа В. Могут отмечаться изменения на электрокардиограмме (ЭКГ), свойственные инфаркту, острой ишемии или неспецифическим изменениям сегмента ST и зубца Т. Часто присутствуют признаки гипертрофии ЛЖ или блокады левой ножки пучка Гиса.
Метод эхокардиографии очень полезен для оценки функциональных возможностей сердца, хотя показатели систолической функции значительно превосходят по чувствительности и специфичности таковые для диастолической функции. Эхокардиография позволяет проводить измерения объема камер сердца в динамике, оценивать функциональные возможности и наличие гипертрофии, диагностировать поражения клапанов и количественно их характеризовать, а также выявлять возможные вегетации на клапанах, тромбы и выпот в полости перикарда.
Изотопные исследования полезны для определения жизнеспособности миокарда в участках фокального нарушения сократимости у пациентов с ишемической болезнью сердца; после выполнения реваскуляризации в некоторых участках может восстановиться сократительная функция. Это явление получило название спящий (гибернирующий) миокард.
До 50 % дефектов, которые при стандартном сканировании с таллием выглядят как нежизнеспособные рубцы, могут при проведении исследований с повторными инъекциями или при магнитно-резонансных исследованиях оказаться участками жизнеспособного миокарда. Сканирование с галлием может способствовать выявлению острого миокардита.
Катетеризация полостей сердца используется для измерения давления заполнения, диагностики шунтов, установления природы констриктивных или рестриктивных изменений, для оценки систолической функции ЛЖ, а также для выполнения биопсии, измерения трансклапанных градиентов и степени регургитации, диагностики ишемической болезни сердца. В процессе такого исследования могут выполняться также терапевтические вмешательства — коронарная ангиопластика и вальвулопластика.
– Также рекомендуем “Неотложная помощь при острой сердечной недостаточности – лечение”
Оглавление темы “Сердечная недостаточность”:
- Что такое застойная сердечная недостаточность? Причины
- Механизмы развития застойной сердечной недостаточности – патофизиология
- Диагностика застойной сердечной недостаточности – сбор анамнеза, обследование
- Неотложная помощь при острой сердечной недостаточности – лечение
- Лечение хронической систолической сердечной недостаточности – мочегонные средства
- Вазодилататоры при хронической систолической сердечной недостаточности
- Инотропные средства при хронической систолической сердечной недостаточности
Источник
Сбор анамнеза у кардиологических больных. Клинические симптомы сердечно-сосудистых заболеванийВажными симптомами, ассоциированными с заболеванием сердца, являются дискомфорт в груди, одышка, отеки, сердцебиение и синкопальные состояния. Дополнительными симптомами рассматривают кашель, кровохарканье и цианоз. Перемежающаяся хромота, боли в нижних конечностях, отеки и изменение цвета кожных покровов обычно указывают на поражение сосудов. В большинстве случаев дифференциальная диагностика заболеваний, сопровождающихся дискомфортом в груди, может быть сужена при уточнении локализации, иррадиации бо лей, раздражающих факторов, продолжительности и ассоциированных симптомов. Стенокардитические боли необходимо дифференцировать от болей, ассоциированных с эмболией легочной артерии, перикардитом, расслоением аорты, гастроэзофагеальным рефлюксом и остеохондрозом. Наличие одного симптома дискомфорта в груди не позволяет установить диагноз ОКС, но некоторые аспекты этого симптома увеличивают или уменьшают такую вероятность. Например, боли, носящие колющий характер как при плеврите, зависящие от положения тела и воспроизводимые при пальпации, обычно не являются сердечными — отношение правдоподобия (OП) 0,2-0,3; тогда как боли, иррадиирующие в одно или оба плеча, усиливающиеся при напряжении, указывают на возможность ОКС (ОП 2,3-4,7). Менее типичные симптомы (эквиваленты стенокардии), такие как диспепсия, отрыжка и одышка, также должны привлечь внимание врача даже при отсутствии симптома дискомфорта в груди, если результаты других исследований предполагают наличие ОКС.
Атипичная клиника характерна для женщин, пожилых и больных сахарным диабетом. Одышка может быть связана с нагрузкой, сопровождаться ортопноэ и даже вынужденным положением тела стоя. Приступ апноэ во сне сердечного генеза обычно развивается через 2-4 ч после начала сна, заставляет пациента сесть или встать и прогрессирует в течение нескольких минут. Следует расспросить партнера пациента о любых симптомах нарушения дыхания во сне (например, громкий храп и/или эпизоды апноэ). Тромбоэмболия легочной артерии (ТЭЛА) обычно ассоциируется с внезапно возникшей одышкой. Пациенты используют различные термины, описывая ощущение сердцебиения, например: сердце «молотится», «скачет», «колотится». Обмороки развиваются внезапно, при этом сознание быстро восстанавливается. Нейрокардиогенные синкопе могут иметь ранние предвестники (тошнота, зевота), сопровождаются внезапным появлением бледности и потливости; сознание восстанавливается более медленно, хотя и без признаков припадка и послеприпадочного состояния. Полноценный анамнез заболевания требует сбора информации о традиционных факторах риска, образе жизни, профессии, привычках, семье и предполагает проведение системного анализа всех полученных данных. Крайне важно качественно оценить тяжесть симптомов и документировать любые динамические изменения. Системы функциональных классификаций The New York Heart Association и Canadian Cardiovascular Society, используемые клиницистами в течение десятилетий, остаются востребованными в настоящее время для лечения пациентов и проведения научных исследований, несмотря на имеющиеся в них ограничения. Тяжесть симптомов, которая определяется по этим классификациям, вносит важный вклад в принятие клинических решений, определение степени риска и прогноз. Более качественные системные классификации, основанные па анализе метаболических энергетических затрат, связанные с физической активностью, не получили широкого распространения. – Также рекомендуем “Физикальное обследование в кардиологии. Общий вид сердечно-сосудистого больного” Оглавление темы “Обследование сердечно-сосудистых больных”: |
Источник
Обследование пациента с сердечной недостаточностью. Анализы при сердечной недостаточности
Сбор жалоб, анамнеза и объективное обследование должны быть первыми шагами ведения пациента с сердечной недостаточностью. Эта оценка помогает понять причины СН у конкретного пациента и устранить структурные сердечно-сосудистые нарушения. Необходимо проанализировать и другие вопросы: наличие (или отсутствие) в анамнезе СД, ревматизма, облучения грудной клетки, кардиотоксического действия лекарств, злоупотребления алкоголем и наркотическими препаратами или проведения альтернативной терапии. Для оценки прогноза и дальнейшей терапии следует проанализировать функциональный и гемодинамический статусы пациента.
Первоначальное обследование должно включать клинический анализ крови, мочи, сывороточных электролитов, определение содержания кальция и магния, исследование функции печени и почек, определение гликемии натощак и НbА1c, липидного профиля, гормонов щитовидной железы, рентгенографию грудной клетки, ЭКГ в 12 стандартных отведениях, двухмерную ЭхоКГ с допплерографией, коронарную ангиографию у пациентов со стенокардией или значимой ишемией (кроме пациентов, которым реваскуляризация противопоказана).
Потенциально важным считается определение ферритина плазмы и насыщенности трансферрином для определения гемохроматоза как причины курабельной СН. В диагностике этих пациентов также важно выявление вируса иммунодефицита человека, приступов апноэ во сне, заболеваний соединительной ткани, амилоидоза, феохромоцитомы.
Обновленное Руководство отражает последние данные о МНУП. В Руководстве 2001 г. еще присутствовала неопределенность по поводу рутинного определения МНУП. Данное Руководство АСС/АНА поддерживает необходимость определения МНУП при ургентных состояниях, но не рекомендуется в качестве рутинного или многократного использования.

ЭхоКГ позволяет оценить функцию ЛЖ, выявить имеющиеся заболевания миокарда, клапанов или перикарда. ЭхоКГ считают методом выбора для первичной оценки состояния миокарда по сравнению с радионуклидной вентрикулографией или МРТ.
В этом Руководстве повышенное внимание уделено скринингу и оценке ИБС у пациентов с СН, отражающим частоту этих сопутствующих состояний и выживаемость больных тяжелой ИБС и дисфункцией ЛЖ после успешной реваскуляризации. Коронарную ангиографию рекомендуют пациентам со стенокардией или значимой ишемией миокарда и СН без противопоказаний к реваскуляризации (класс I). Пациентам, которые жалуются на боль в груди и имеют СН, руководство рекомендует проведение коронароангиографии (КАГ), исключив этап неинвазивного тестирования (класс IIа). У пациентов без боли в груди Руководство рассматривает КАГ как «возможное вмешательство» для исключения диагноза ИБС. Максимальное нагрузочное тестирование также считается возможным для выяснения, служит ли СН причиной ограничения ФН, и для выявления пациентов с СН и высоким риском, которые могут стать кандидатами на трансплантацию сердца или другие современные методы лечения.
В Руководстве предлагается небольшой выбор неинвазивных методов диагностики для определения вероятности ИБС у пациентов с СН и дисфункцией ЛЖ и ЭКГ-мониторированием по Холтеру у пациентов после ИМ и у пациентов с возможностью ЖТ.
Не рекомендуется рутинное использование биопсии эндокарда, сигнал-усредненной ЭКГ (СУЭКГ), измерение уровня нейрогормонов в крови: норадреналина, эндотелина.
В Руководстве рекомендуется регулярно определять функциональное состояние и статус обьема жидкости у больного с СН, а также давать оценку потенциально опасного поведения или вредных привычек. Не рекомендуется рутинное серийное измерение ФВ; повторная оценка ФВ рекомендуется, если у пациента были изменения в клиническом состоянии, если пациент выздоровел после выраженного клинического события или получал лечение, которое могло повлиять на функцию ЛЖ. Вопрос о необходимости неоднократного определения МНУП остается нерешенным.
– Также рекомендуем “Подбор лекарств при сердечной недостаточности. Лечение СН в зависимости от стадии”
Оглавление темы “Патогенез и терапия сердечной недостаточности”:
- Факторы влияющие на релаксацию миокарда. Признаки нарушения релаксации миокарда
- Диастолическая ригидность (жесткость) левого желудочка. Оценка диастолической ригидности миокарда
- Допплеровское исследование ригидности миокарда. Факторы влияющие на ригидность миокарда
- Систолическая жесткость сосудов и миокарда. Дисфункция предсердий и перегрузка объемом
- Лечение сердечной недостаточность с нормальной ФВ. Эффективность лекарств при сердечной недостаточности
- Стадии сердечной недостаточности. Классы сердечной недостаточности
- Обследование пациента с сердечной недостаточностью. Анализы при сердечной недостаточности
- Подбор лекарств при сердечной недостаточности. Лечение СН в зависимости от стадии
- Лечение терминальной сердечной недостаточности. Эпидемиология сердечной недостаточности
- Ведение пациентов с сердечной недостаточностью. Ведение пациентов с терминальной СН
Источник