Агрессивное состояние после инфаркта
Библиографическое описание:
Кравченко, А. Я. Исследование связи агрессивности и враждебности с инфарктом миокарда / А. Я. Кравченко, Н. Б. Лабжания, А. Д. Богомолова. — Текст : непосредственный // Молодой ученый. — 2014. — № 8 (67). — С. 343-347. — URL: https://moluch.ru/archive/67/11304/ (дата обращения: 06.09.2020).
Актуальность. Заболевания сердечно-сосудистой системы являются наиболее частой причиной смерти населения в экономически развитых странах. В Российской Федерации ишемическая болезнь сердца (ИБС) и ее осложнения (в частности, инфаркт миокарда) по-прежнему остаются основной причиной смертности населения. За последние годы отмечается рост числа пациентов с коронарной патологией среди лиц молодого возраста, что делает проблему диагностики, лечения и особенно профилактики ИБС социально значимой. Многочисленными исследованиями подтверждена значимая роль психического компонента в развитии ИБС [1, 7]. Так, на сегодняшний день достаточно хорошо изучена роль депрессии в развитии инфаркта миокарда [5, 8, 13].
В последние годы предложен новый подход к прогнозированию течения ИБС, который заключается в определении таких психологических факторов риска, как агрессивность и враждебность [2, 3, 6, 10]. Агрессивность, как устойчивая личностная характеристика и ее составляющие (враждебность, гнев, вина) сопровождаются висцеро- вегетативными расстройствами, приводящими к изменениям в сердечно-сосудистой системе [4]. Подавляемая агрессия приводит к аффективному напряжению, активирующему вегетативную нервную систему и нейроэндокринную систему: повышается выброс адреналина в кровь, происходит сужение сосудов, увеличивается частота сердечных сокращений, повышается артериальное давление. При частом и длительном воздействии психических факторов функциональные изменения в сердечно-сосудистой системе становятся органическими. Таким образом, длительное воздействие психического фактора способствует формированию соматического расстройства [9]. Установление зависимости между перечисленными факторами и развитием осложнений ИБС является актуальной проблемой, требующей углубленного изучения. Это, возможно, позволит своевременно определить присущие конкретному пациенту личностные характеристики, определяющие повышенный риск развития ИБС, и приступить к персонифицированным превентивным мероприятиям.
Цель исследования: выявить у больных ИБС, инфарктом миокарда распространенность таких психологических факторов риска, как агрессивность и враждебность.
Материал и методы. Исследование проводилось на базе БУЗ ВО «ГКБСМП № 1» г. Воронежа с октября 2013 года по апрель 2014 года. Всего обследовано 40 пациентов с ИБС (острый инфаркт миокарда, перенесенный инфаркт миокарда за последний год), из них 22 мужчин (55 %) и 18 женщин (45 %). Средний возраст обследованных больных — 53 ± 13 лет. Контрольную группу составили 40 здоровых лиц: 17 мужчин (42,5 %) и 23 женщины (57,5 %). Средний возраст лиц из контрольной группы — 52,8 ± 13 лет. С целью сравнения распространенности вышеперечисленных психологических факторов риска обследованы больные внебольничной пневмонией без наличия сердечно-сосудистых заболеваний в анамнезе — 40 человек, из них 20 мужчин (50 %) и 20 женщин (50 %). Средний возраст больных составил 53,1 ± 12,8 лет.
Оценка уровня агрессивности и враждебности по шкале W.Cook и J.Medley (1954). Данная методика позволяет оценить уровень выраженности агрессивности, враждебности и цинизма. Испытуемому предлагается отметить степень согласия с 27 утверждениями, на которые могут быть даны ответы: обычно, часто, иногда, случайно, редко, никогда. Результаты интерпретируются по количеству набранных баллов по каждому показателю.
Статистический анализ полученных данных выполнен на персональном компьютере с использованием программ Microsoft Excel 2010, StatSoft Statistica v6.0.
Результаты исследования.
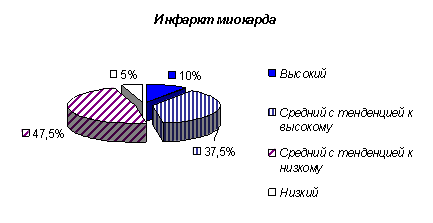
За наличие агрессивности и враждебности нами приняты следующие результаты теста: высокий и средний — с тенденцией к высокому. При сравнении уровня агрессивности у больных инфарктом миокарда (72,5 %) и здоровых лиц (45 %), данный показатель оказался достоверно выше у больных ИБС (р=0,008) (рис. 1). Частота выявления враждебности у больных инфарктом миокарда (47,5 %) превысила таковую у здоровых лиц (42,5 %) (р=0,004) (рис.2). При сравнении уровня агрессивности среди больных инфарктом миокарда (72,5 %) и пневмонией (55 %), данный показатель также оказался выше у больных ИБС (р=0,02) (рис. 3).
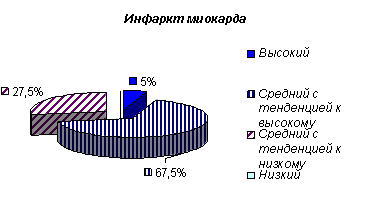
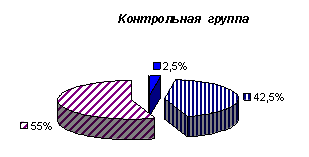
Рис. 1. Сравнение уровня агрессивности у больных инфарктом миокарда и здоровых лиц

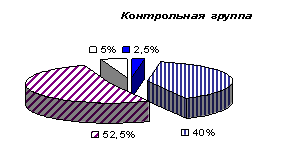
Рис. 2. Сравнение уровня враждебности у больных инфарктом миокарда и здоровых лиц


Рис. 3. Сравнение уровня агрессивности у больных инфарктом миокарда и пневмонией
На рис. 4 представлена частота встречаемости высоких уровней агрессивности и враждебности в исследуемых группах.
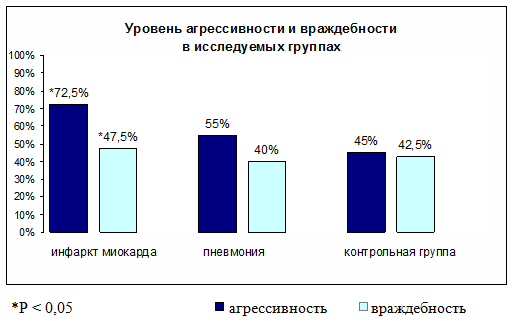
Рис. 4. Частота встречаемости высоких уровней агрессивности и враждебности у обследованных лиц
Нами были выявлены достаточно большая распространенность агрессивности — у 45 % и враждебности — у 42,5 % здоровых лиц; с максимальной же частотой данные психологические факторы риска представлены в группе больных инфарктом миокарда (72,5 % и 47,5 % соответственно) (p<0,008 и p<0,004). При сравнении этих показателей у больных пневмонией и здоровых лиц статистически значимых различий не выявлено.
В ходе многочисленных исследований, посвященных влиянию гендерных особенностей на уровень агрессивности, отечественными и зарубежными авторами доказано, что агрессивное поведение с большей частотой встречается среди лиц мужского пола [11]. У мужчин при разрешении конфликта посредством агрессии исходно повышенные показатели артериального давления и частота сердечных сокращений нормализуются быстрее, нежели при завершении конфликта мирным способом; среди женщин наблюдается обратная ситуация [12]. Это может подтверждать тот факт, что агрессивное поведение женщин и подавляемая агрессия у мужчин лежит в основе формирования у них психосоматического расстройства (в частности, сердечно-сосудистой патологии). Мы сравнили частоту встречаемости высокой агрессивности у мужчин и женщин с инфарктом миокарда и установили, что она значительно чаще выявляется среди мужчин (рис. 5).

Рис. 5. Частота встречаемости агрессивности у мужчин и женщин, страдающих ИБС.
Известно, что курение является одним из значимых факторов развития ИБС. Оценивая распространенность этого фактора риска среди больных ИБС, мы установили, что высокий уровень враждебности больше характерен для курильщиков (64,3 %), нежели для некурящих больных с инфарктом миокарда (38,5 %) (рис. 6). Это может свидетельствовать о том, что у курящих людей с никотиновой зависимостью на фоне неблагоприятного психологического фона, существенно повышается риск развития сердечно-сосудистых заболеваний.
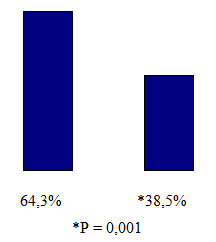
Рис. 6. Частота выявления враждебности у больных ИБС в зависимости от статуса курения
Выводы.
1. В ходе исследования выявлена высокая частота встречаемости агрессивности (45 %) и враждебности (42,5 %) у здоровых лиц среднего возраста, что может свидетельствовать о наличии социально-психологических проблем в обществе.
2. Полученные данные указывают на то, что такие психосоциальные факторы, как агрессивность и враждебность, с большей частотой присутствуют в структуре личности больных ИБС (72,5 % и 47,5 %), по сравнению со здоровыми лицами.
3. Среди больных с инфарктом миокарда агрессивность значительно чаще встречается у мужчин (91 %), чем у женщин (50 %).
4. Распространенность враждебности среди больных с ИБС у курильщиков (64,3 %) выше по сравнению с некурящими пациентами (38,5 %).
Выявленные психологические особенности больных ИБС следует учитывать при разработке психокоррекционных программ, направленных на определение повышенного риска развития ИБС. Это, в свою очередь, позволит своевременно приступить к превентивным мероприятиям в группах риска.
Литература:
1. Бисалиев Р. В., Кубекова А. С., Хаджимурадов А. В. Агрессивное поведение в структуре соматических расстройств// Современные проблемы науки и образования, 2013. — № 5
2. Великанов А. А. Исследование динамики эмоциональных состояний у больных с различными формами ишемической болезни сердца// Известия РПГУ им. А. И. Герцена — № 61, 2008. — С.364–368.
3. Великанов А. А., Соловьева С. Л. Дифференцированный подход к оценке эмоциональных состояний у больных ишемической болезнью сердца// Актуальные аспекты психосоматики в общемедицинской практике: сборник работ конференции VIII «Психосоматическая медицина» — СПб., 2008.
4. Дмитриева Т. Б., Шостакович Б. В. Агрессия и психическое здоровье. — СПб.: Юридический центр Пресс, 2002. — С.164–207.
5. Кравченко А. Я. Связь тревоги и депрессии с алекситимией у больных ИБС // От исследований к клинической практике /А. Я. Кравченко, В. Е. Прасолова //Материалы Российского национального конгресса кардиологов. — М., 2003. — С. 175.
6. Медведев В. Э. Личность пациента как фактор заболеваемости ишемической болезнью сердца// Кардиология и сердечно-сосудистая хирургия — № 5, 2010. — С. 18–23.
7. Мельченко Н. И., Краснов А. Н., Кувшинова Н. Ю. Типы психологического реагирования больных ишемической болезнью сердца в зависимости от клинической картины и качества жизни // Известия Самарского научного центра РАН. — Т.13. № 2, 2011. — С. 117–121.
8. Погосова Г. В. Депрессия — новый фактор риска ишемической болезни сердца и предиктор коронарной смерти// Кардиология, 2002. — № 4.
9. Смулевич А. Б. Психосоматические расстройства (клиника, терапия, организация медицинской помощи). Психиатрия и психофармакотерапия. — М., 2000. — С. 35–40.
10. Чапала Т. В. Психологические факторы риска в клинической динамике ишемической болезни сердца: автореф. дис. канд. психол. наук// Самара, 2012.
11. Hokanson J. E., Burgess M. The effects of three types of aggression on vascular processes // J. of Abnormal and Social Psychology, 1962. — P. 446–449.
12. Maccoby E. E., Jacklin C. N. The psychology of sex differences. — Stanford: Stanford UP, 1974.
13. Mayou R. A. Depression and anxiety as predictors of outcome after myocardial infarction// Psychosom Med, 2000. — P. 623–637.
Основные термины (генерируются автоматически): инфаркт миокарда, больной, враждебность, лицо, сравнение уровня агрессивности, мужчина, сердечно-сосудистая система, частота встречаемости, артериальное давление, большая частота.
Источник
Help heart, 3 декабря 2019
Последствия и осложнения инфаркта миокарда
Острый инфаркт миокарда — одно из самых опасных сердечно-сосудистых заболеваний. Достижения современной медицины последних десятилетий позволили значительно усовершенствовать его лечение и увеличить вероятность благоприятного исхода. И все же перенесенный однажды инфаркт миокарда (ИМ) может иметь последствия.
Механизм развития острого коронарного синдрома
Инфаркт миокарда, который наряду с эпизодом нестабильной стенокардии входит в понятие острый коронарный синдром, представляет собой обострение ишемической болезни сердца. При инфаркте миокарда развивается некроз сердечной мышцы, обусловленный острым нарушением кровоснабжения.
В большинстве случаев это происходит в результате атеротромбоза, при котором коронарные сосуды частично или полностью блокируются тромбом. Заболевание проявляется внезапно возникающими интенсивными болями за грудиной, тахикардией, «холодным потом», бледностью кожных покровов и рядом других симптомов1.
Цель лечения острого инфаркта — быстрое восстановление кровоснабжения. Однако даже после того, как кровоток налажен, терапию нельзя прекращать, поскольку коронарный атеросклероз, который стал фундаментом для развития острого коронарного синдрома, протекает хронически1,2.
Ранние последствия инфаркта миокарда1
Начиная с первых часов после инфаркта и вплоть до 3-4 дня могут развиваться ранние последствия инфаркта, среди которых:
- острая левожелудочковая недостаточность, которая возникает при снижении сократительной способности сердца. При ее возникновении появляется одышка, тахикардия, кашель;
- кардиогенный шок. Это тяжелое осложнение острого коронарного синдрома, развивающееся в результате значительного ухудшения сократительной способности сердечной мышцы вследствие обширного некроза;
- нарушения ритма и проводимости сердца, отмечаются у 90% больных с острым ИМ.
- Приступы ранней постинфарктной стенокардии (ПСК). ПСК – возникновение или учащение приступов стенокардии через 24 часа и до 8 недель после развития ИМ.1
- перикардит – воспалительный процесс, развивающийся в наружной оболочке сердца-перикарде. Он возникает в первые-третьи сутки заболевания и может проявляться болью в области сердца, которая изменяется при смене положения тела, повышением температуры тела1.
В 15-20% случаев инфаркта происходит истончение и выбухание стенки сердца, чаще всего — левого желудочка. Это состояние называется аневризма сердца. Как правило, она развивается при обширном поражении сердечной мышцы.
К факторам, предрасполагающим к развитию аневризмы сердца, также относят нарушение режима с первых дней заболевания, сопутствующую артериальную гипертензию и некоторые другие1.
Особую группу составляют тромбоэмболические последствия, при которых просвет сосудов полностью или частично перекрывается сгустками крови. Это часто происходит на фоне сопутствующей варикозной болезни, нарушения свертывающей системы крови и длительного постельного режима1.
Из-за нарушения кровоснабжения острый коронарный синдром может осложняться и желудочно-кишечными проблемами, такими как эрозии, острые язвы желудочно-кишечного тракта. Могут возникать и нарушения в психическом состоянии — депрессия, психозы. Им способствуют пожилой возраст, сопутствующие заболевания нервной системы1.
Поздние последствия инфаркта
По окончании острого периода заболевания могут развиваться так называемые поздние последствия.
К ним относятся осложнения, которые появляются через 10 дней после манифестации ИМ и позже4,5 :
- постинфарктный синдром Дресслера, возникает через 2-6 недель после манифестации инфаркта миокарда и проявляется воспалением перикарда, плевры, альвеол, суставов и другими патологическими изменениями;
- тромбоэндокардит с тромбоэмболическим синдромом (возникновение пристеночного тромба в полости сердца, на клапанах сердца);
- поздняя постинфарктная стенокардия, которая характеризуется возникновением или учащением приступов стенокардии. Ее частота колеблется от 20 до 60%4.
Некоторые больные, перенесшие острый инфаркт миокарда, находятся в группе высокого риска по развитию повторных осложнений ишемической болезни сердца и прежде всего — рецидива инфаркта миокарда, нестабильной стенокардии.
Это связано с тем, что у больных с острым коронарным синдромом наряду с наличием атеросклеротической бляшки, которая осложнилась разрывом и перекрыла просвет коронарной артерии, существуют бляшки и в других артериях. Именно они могут служить причиной повторных эпизодов сердечно-сосудистых событий, вероятность которых очень высока 5.
Жизнь после инфаркта миокарда
После стабилизации состояния больного, перенесшего острый инфаркт, усилия врачей направляются прежде всего на уменьшение риска прогрессирования атеросклероза и ИБС.
Для вторичной профилактики используются лекарственные средства, эффективность которых доказана во множестве крупных международных исследований, и одни из них — антитромбоцитарные препараты, или антиагреганты 5.
Антиагреганты уменьшают агрегацию, то есть объединение тромбоцитов, чем препятствуют формированию кровяных сгустков. Один из самых известных антиагрегантов — ацетилсалициловая кислота.
Она уменьшает содержание вещества, активирующего процесс тромбообразования, — тромбоксана А2, необратимо подавляя таким образом агрегацию тромбоцитов, а также незначительно расширяет сосуды. Даже после однократного применения ацетилсалициловой кислоты ее антиагрегантный эффект сохраняется на протяжении до 7 суток6.
В начале 2000-х годов ученые выяснили, что антиагрегантная терапия, направленная на предотвращение риска повторных сердечно-сосудистых событий, может быть гораздо эффективней, если наряду с ацетилсалициловой кислотой назначать антиагрегант с другим механизмом подавления активности тромбоцитов, например, клопидогрел, тикагрелор или прасугрел7.
Такая схема лечения получила название двойной антитромбоцитарной терапии (ДАТТ). Сегодня в составе ДАТТ используются комбинации ацетилсалициловой кислоты с новыми антиагрегантами, например, ингибиторами P2Y12 тромбоцитов8.
В большинстве случаев для снижения риска рецидива инфаркта миокарда ДАТТ назначают на протяжении года после первичного сердечно-сосудистого события. Решение о длительности терапии принимает врач с учетом индивидуальных особенностей пациента.
Эффективность профилактики во многом зависит от дисциплинированности пациента. Известно, что самостоятельная отмена лекарств в течение полугода после эпизода острого коронарного синдрома по сравнению с дальнейшим профилактическим лечением приводит к повышению риска смертности в 2,7 раза.
Если же пациент прекращает принимать ДАТТ в течение 7-12 месяцев после первичного ИМ, риск рецидива возрастает в 2,3 раза9.
Помимо антиагрегантов в индивидуальном порядке пациентам после инфаркта миокарда доктор может назначить: препараты для снижения уровня холестерина, для нормализации артериального давления и частоты сердечных сокращений, средства, предотвращающие ремоделирование сердца1,3-5,10.
Таким образом, в значительной мере люди, перенесшие ИМ, сами влияют на его прогноз. Изменение образа жизни, соблюдение всех рекомендаций врачей и аккуратный прием назначенных препаратов — залог успешного восстановления и полноценной жизни после эпизода острого коронарного синдрома.
Использованная литература
- Якушин С.С.Инфаркт миокарда / С. С. Якушин – Москва, 2010. Вып. ГЭОТАР-Мед– 224c.
- Эрлих А.Д. Двойная антитромбоцитарная терапия: необходимость приверженности к лечению и возможности ее повышения / Эрлих А.Д. // Специализированный медицинский журнал – 2014. – № 2 – С.25–33.
- Шилов А.М. Лечение неосложненного инфаркта миокарда (Общие положения) / Шилов А.М., Мельник М.В., Осия А.О. // Вестник анестезиологии и реаниматологии – 2010. – Т. 7 – № 5 – С.36–42.
- Цеденова Е.А. Выбор метода диагностики для оценки степени риска сердечно-сосудистых осложнений и летальности у больных Q-образующим инфарктом миокарда / Цеденова Е.А., Волов Н.А., Лебедева А.Ю. // Российский кардиологический журнал – 2007. – № 4. –С.83-91.
- Аронов Д.М. Лечение больных после острых коронарных синдромов / Аронов Д.М., Лупанов В.П. // Consilium medicum – 2004. – № 11 –С.823-830.
- Инструкция по медицинскому применению препарата Ацетилсалициловая кислота.Рег.уд. ЛП-004828.
- Yusuf S. Clopidogrel in Unstable Angina to Prevent Recurrent Events Trial Investigators. Effects of clopidogrel in addition to aspirin in patients with acute coronary syndromes without ST-segment elevation / Yusuf S., Zhao F., Mehta S.R., Chrolavicius S., Tognoni G., Fox K.K. // N Engl J Med. 2001; 345 (7): 494–502.
- Roffi M. et al. ESC guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: Task Force for the Management of Acute Coronary Syndromes in Patients Presenting without Persistent ST-Segment Elevation of the E / Roffi M. et al. // Eur Heart J 2016; 37: 267–315.
- Zeymer U. Systematic review of the clinical impact of dual antiplatelet therapy discontinuation after acute coronary syndromes / Zeymer U., Becher A., Jennings E., Johansson S., Westergaard M. // European heart journal. Acute cardiovascular care. 2017; 6 (6): 522-531.
- Джаиани Н.А. Вторичная профилактика инфаркта миокарда: фармакотерапевтические аспекты / Джаиани Н.А., Терещенко С.Н. // Справочник поликлинического врача – 2007. – № 2 –С.19-23.
Оригинал статьи: https://helpheart.ru/infarkt/ob-infarkte-miokarda/posledstviya-i-oslozhneniya-infarkta/
Help heart
Информационный портал о профилактике сердечно-сосудистых заболеваний
Источник
