Заполненная карта вызова инфаркт миокарда
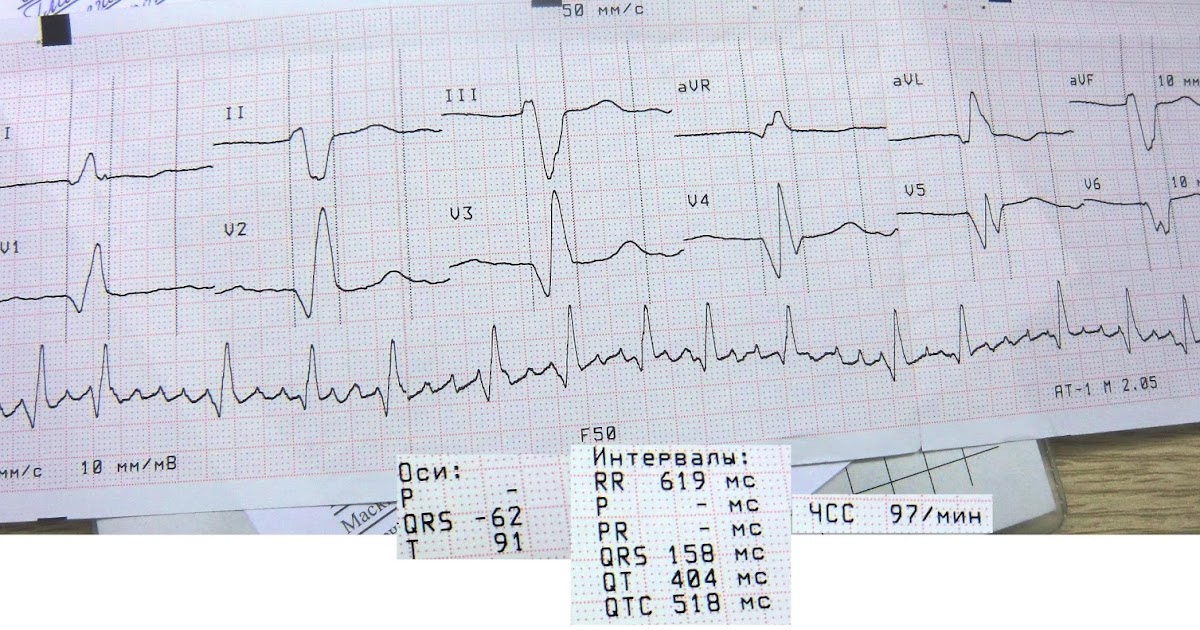
(Санкт-Петербург, 2009)
Диагностика.
В анамнезе – факторы риска или клинические признаки ИБС, появление впервые или изменение привычной ангинозной боли.
При нестабильной стенокардии появление впервые частых или тяжелых ангинозных приступов (или их эквивалентов), ухудшение течения имевшейся ранее стенокардии, возобновление или появление стенокардии в первые 14 дней развития инфаркта миокарда. Особенно опасно возникновение впервые ангинозной боли в покое.
При инфаркте миокарда ангинозный статус, реже другие варианты начала заболевания:
астматический (сердечная астма, отек легких),
аритмический (обморок, внезапная смерть, синдром МАС), цереброваскулярный (острая неврологическая симптоматика),
абдоминальный (боль в надчревной области, тошнота, рвота),
малосимптомный (слабость, неопределенные ощущения в грудной клетке).
В первые часы заболевания изменения ЭКГ могут отсутствовать или быть неопределенными, в части случаев регистрируются подъем сегмента ST в двух и более смежных отведениях или острая (предположительно острая) блокада левой ножки пучка Гиса с формированием патологического зубца Q в дальнейшем.
Через несколько часов от начала заболевания положительные биохимические маркеры некроза миокарда (в частности, положительный тест с тропонином Т).
Основные направления дифференциальной диагностики.
При нестабильной стенокардии в большинстве случаев – с кардиалгиями, внекардиальными болями, редко – с ТЭЛА, острыми заболеваниями органов брюшной полости (панкреатитом и др.).
При инфаркте миокарда в большинстве случаев с нестабильной стенокардией, кардиалгиями, внекардиальными болями, ТЭЛА, острыми заболеваниями органов брюшной полости (прежде всего с панкреатитом и др.), иногда с расслаивающей аневризмой аорты, спонтанным пневмотораксом
Помощь при ОКС
1. Базисная терапия:
– ацетилсалициловая кислота (аспирин) – 0,25 (разжевать);
– клопидогрел (плавикс) – 300 мг внутрь;
– гепарин 5000 ЕД внутривенно;
– пропранолол (обзидан, анаприлин) – 20-40 мг или метопролол
(беталок, эгилок) – 25-50 мг внутрь или сублингвально.
2. При ангинозной
боли:
– нитроглицерин аэрозоль (нитроминт и др.) под язык повторно: в зависимости
от выраженности боли и состояния пациента:
– морфин до 10 мг либо фентанил 0,05 – 0,1 мг с 2,5-5 мг
дроперидола;
– оксигенотерапия.
3. При сохраняющейся
или рецидивирующей ангинозной боли или острой застойной сердечной
недостаточности:
– 10 мг нитроглицерина (перлинганит и др. водные растворы
нитроглицерина) в 100 мл изотонического раствора натрия хлорида в виде
постоянной в/в инфузии. Увеличивая скорость введения с 25 мкг/мин до получения
эффекта, под контролем АД.
4.Стабилизировать АД
и ЧСС на привычных («рабочих») для пациента значениях.
Примечание. Для
оказания неотложной помощи (особенно в первые часы заболевания или при
осложнениях) показана катетеризация периферической вены, следует обеспечить
готовность к проведению сердечно-легочной реанимации.
Врачи специализированных бригад СМП при наличии дополнительных
показаний (сохраняющаяся или рецидивирующая ангинозная боль, артериальная
гипертензия) и при условии обеспечения контроля показателей гемодинамики и
сердечного ритма могут начинать лечение с внутривенного введения
β-адреноблокаторов:
Пропранолола (по 1 мг повторно через 3-5 минут до достижения
клинического эффекта, но не более 6-8 мг) или метопролола (по 5 мг повторно
через 5-10 до эффекта, но не более 15 мг).
Для проведения инвазивного вмешательства (баллонная
дилатация, стентирование) госпитализировать пациентов с учетом минимального
времени транспортировки.
Север – Больница №2, Центр им. В. А. Алмазова, Медицинская академия им.И. И. Мечникова;
Центр – Мариинская больница, Покровская больница, ВМА им. С.М.Кирова, Медицинский университет им. И. П. Павлова.
Клинический пример
Прибытие на вызов 19:05.
Мужчина, 51
г. Инвалид 3 гр. Жалуется на давящую боль под левой
лопаткой, ощущение удушья за в/3 грудины и в шее. Вышеописанные жалобы
беспокоят вторые сутки. Периодически боли уменьшаются, затем усиливаются.
Перенес ОИМ в 2008 г.
Принимает кардикет, верошпирон, фуросемид, предуктал, метопролол.
ЧСС 95 в мин. Пульс аритмичный. АД 130/80 мм рт ст. Систолический шум. Дыхание
везикулярное.
ЭКГ. 19:07. Трепетание предсердий. Отклонение ЭОС влево. Блокада правой ножки, передне-верхнего разветвления левой ножки пучка Гиса. Патологический
зубец Q в V2 –V6.
Ds. ИБС. ОКС. Трепетание предсердий, неправильная
форма. (I20.0, I49.9)
Промедол 20 мг/мл – 1 мл в/в на физрастворе;
Метоклопрамид 0,5% – 2 мл в/в;
Фраксипарин 0,6 мл п/к;
Ацетилсалициловая кислота 0,25 внутрь;
Панангин 10 мл, Коргликард 0,6% – 1 мл в 200 мл физраствора
в/в капельно.
Боль до конца не купировалась.
Прибытие в стационар 19:50.
***
Мужчина 50 лет, узбек. В 04:20 обратился на подстанцию СМП с жалобами на боли в области сердца. Контакт с больным затруднен из-за плохого владения русским языком. Не может определить характер боли. Боль появилась около 00:00 часов. Наличие хронических заболеваний отрицает. Алкоголь в течение суток не употреблял.
Ясное
сознание, кожа обычной окраски и влажности. Дыхание везикулярное. ЧД =
18 в минуту. ЧСС = 70 в минуту. Ритм правильный. АД = 130/80 мм рт ст.
Живот мягкий, безболезненный.
ЭКГ. Синусовый ритм. Элевация сегмента ST в V1 – V3.
Ds. Острый коронарный синдром с подъёмом ST. (I21.0)
Назначено:
Sol. Promedoli 20 mg/ml – 1 ml в/в (с целью купирования болевого синдрома),
Sol. Fraxiparini 0,6 ml п/к.,
Tab. Acidi Acetylsalicylici 0,25 внутрь.
Боли купировались. В 05:00 больной доставлен на носилках в п/о больницы №2.
***
09:18.
Вызов к больному 67 лет. Жалобы на
постоянные ноющие боли за грудиной,
чувство нехватки воздуха, сильную общую
слабость. Со слов больного, боли появились
около полутора часов назад, самостоятельно
принимал корвалол. В последние дни
беспокоили неприятные ощущения за
грудиной. Никуда за медицинской помощью
не обращался. У участкового врача
поликлиники не наблюдается. Хронические
заболевания отрицает. Постоянно никаких
лекарств не принимает.
Объективно.
Состояние удовлетворительное. Ясное
сознание. Спокоен. Кожа обычной окраски
и влажности. Дыхание везикулярное,
хрипов нет. ЧДД=16 в минуту. ЧСС 60 в минуту.
АД = 150/100 мм рт.ст. Тоны сердца ясные,
ритмичные. Язык влажный, чистый, живот
мягкий, безболезненный.
ЭКГ.
Ритм синусовый, правильный, подъем ST
в II,
III, aVF, депрессия
ST в aVR,
aVL, V1
-V3.
Ds.
Острый инфаркт миокарда
(I21.9)
С
целью обезболивания назначено: Sol.
Morphini 10 mg/ml – 1 ml (одна
ампула) Врач: —— Инъекцию выполнил
фельдшер ———.
Heparini
5000 ME в/в, Aer.
“Nitrospray”1 доза под
язык.
Боли
уменьшились. Отмечается улучшение. В
10:10 больной доставлен в п/о больницы №2
на носилках.
***
Источник
Фибрилляция желудочков
Мужчина 60 лет.
Жалобы: Не предъявляет.
Анамнез: Со слов окружающих, примерно 5-6 минут назад мужчина внезапно упал в аптеке без сознания, посинел, захрапел. Сразу же была вызвана СМП, одним из очевидцев до приезда СМП проводился закрытый массаж сердца. Анамнез не известен. Аллергологический анамнез не известен.
Объективно: Состояние крайне тяжелое. Сознание 3 балла по шкале Глазго. Кожа бледная с мраморным оттенком, влажная, дыхание не выслушивается (дыхание самостоятельное, ЧД = 3-4 в минуту), пульс на крупных артериях не определяется. Зрачки широкие, без фотореакции, анизокории нет. Абсолютные признаки смерти не выявляются.
Диагноз: Клиническая смерть (00 час. 00 мин.). Реанимация. Постреанимационный период (00 час. 30 мин.).
Вариант: Констатация смерти (00 час.30 мин.)
Оказанная помощь:
1) 00 час. 00 минут вызов на себя реанимационной бригады, начало ЗМС с частотой 100 в мин., прием Сафара; санация дыхательных путей, воздуховод. ИВЛ дыхательным мешком со 100% кислородом.
2) 00 час. 00 мин. кардиомониторинг: крупноволновая фибрилляция желудочков.
3) 00 час. 00 мин. Дефибрилляция 360 Дж монофазным аппаратом (200 Дж бифазным аппаратом); ЗМС:ИВЛ – 30:2 в течение 2 минут.
4) 00 час. 00 мин. По жизненным показаниям под прямой ларингоскопией с первой (второй, но не более трех) попытки интубация трахеи изогнутым (прямым) клинком ЭТТ №8.
При аускультации в трех точках дыхание проводится в оба легких. Герметизация манжетой. Фиксация трубки. При аускультативном контроле в пяти точках дыхание проводится в оба легких. Санация трахеи аспиратором (при необходимости с указанием объема и характера аспирата).
Вариант: (Попытка интубации безуспешна).
5) 00 час 01 мин. ИВЛ через ЭТТ – аппаратом: О2 = 100%, дыхательный объем = 6-7 мл/кг, ЧД = 10 в мин
Вариант: ИВЛ мешком Амбу с подачей 100% О2 от ингалятора.
6) 00 час. 01 мин. ЗМС с частотой 100 в минуту, независимо от ИВЛ (без интубации – ЗМС:ИВЛ – 30:2).
7) 00 час. 02 мин. Оценка сердечного ритма: продолжается фибрилляция желудочков.
8) 00 час. 02 мин. Дефибрилляция 360 Дж монофазным аппаратом (200 Дж бифазным аппаратом). ЗМС:ИВЛ – 30:2. в течение 2 минут.
9) 00 час. 04 мин. Катетеризация кубитальной вены периферическим в/в катетером на игле, размером G18 с (или другой размер) подключением раствора; без прерывания ЗМС.
10) 00 час. 04 мин. Оценка ритма: продолжается ФЖ.
11) 00 час. 04 мин. Дефибрилляция максимальным разрядом. ЗМС (без интубации – ЗМС:ИВЛ – 30:2) в течение 2 минут.
12) 00 час. 04 мин. Sol. Adrenalini 0,1% – 1 ml, Sol. Natrii chloridi 0,9% – 20 ml в/в быстро.
13) 00 час. 04 мин. Sol. Amiodaroni 5% – 6 ml или Sol. Lidocaini 2% – 6 ml (доза 1,5 мг/кг) в/в болюсом
14) 00 час. 06 мин. Оценка ритма: продолжается ФЖ.
15) 00 час. 06 мин. Дефибрилляция максимальным разрядом. ЗМС (без интубации – ЗМС:ИВЛ – 30:2) в течение 2 минут.
16) 00 час. 08 мин. Оценка ритма: продолжается ФЖ.
17) 00 час. 08 мин. Дефибрилляция максимальным разрядом. ЗМС (без интубации – ЗМС:ИВЛ – 30:2) в течение 2 минут.
18) 00 час. 08 мин. Sol. Adrenalini 0,1% – 1 ml, Sol. Natrii chloridi 0,9% – 20 ml в/в быстро.
19) 00 час. 10 мин. Оценка ритма: продолжается ФЖ.
20) 00 час. 10 мин. Дефибрилляция максимальным разрядом. ЗМС (без интубации – ЗМС:ИВЛ – 30:2) в течение 2 минут.
21) 00 час. 10 мин. Sol. Magnesii sulfatis 25% – 10 ml (2,5 г), Sol. Natrii chloridi 0,9% – 20 ml в/в.
22) 00 час. 12 мин. Оценка ритма: продолжается ФЖ.
23) 00 час. 12 мин. Дефибрилляция максимальным разрядом. ЗМС (без интубации – ЗМС:ИВЛ – 30:2) в течение 2 минут.
24) 00 час. 14 мин. Оценка ритма: продолжается ФЖ.
25) 00 час. 14 мин. Дефибрилляция максимальным разрядом. ЗМС (без интубации – ЗМС:ИВЛ – 30:2) в течение 2 минут.
26) 00 час. 14 мин. Sol. Adrenalini 0,1% – 1 ml, Sol. Natrii chloridi 0,9% – 20 ml в/в быстро.
Далее 00 час. 16 мин. повторение пунктов 22 – 26).
00 час. — мин. Оценка ритма: продолжается ФЖ.
00 час. — мин. Дефибрилляция максимальным разрядом. ЗМС (без интубации – ЗМС:ИВЛ – 30:2) в течение 2 мин.
00 час. — мин. На ЭКГ – асистолия (дальнейшие действия по алгоритму “Асистолия”)
Вариант: на ЭКГ синусовый ритм с ЧСС = … в минуту, частота спонтанного дыхания = … в минуту, АД = … рт ст., пульс на сонной артерии четко определим – … в мин. Продолжены постреанимационные мероприятия.
Передан бригаде реанимации в … час. … мин.
(По материалам Национального руководства по СМП “Геотар-Медиа” 2015 г.)
—————————–
Аббревиатуры: АД – артериальное давление; Дж – Джоуль; ЗМС – закрытый массаж сердца; ИВЛ – искусственная вентиляция легких; ФЖ – фибрилляция желудочков; ЧД – частота дыхания; ЧСС – частота сердечных сокращений; ЭМД – электромеханическая диссоциация; ЭТТ – эндотрахеальная трубка; G18 – размер катетера 18 гейдж.
ЭМД, асистолия
Мужчина 45 лет. Прибытие бригады 23:58.
Жалобы: Не предъявляет.
Анамнез: Со слов сожительницы, сегодня около получаса назад мужчина получил удар ножом в среднюю треть правого бедра. Из раны фонтаном изливалась кровь, был наложен импровизированный жгут, вызвана СМП. Прибыв на место, бригада СМП не смогла войти в квартиру, так как дверь была заперта, а сожительница не могла найти ключи. Дверь была вскрыта сотрудниками МЧС. Мужчина сегодня употреблял алкоголь. Хронических заболеваний, со слов сожительницы, у мужчины нет. Аллергологический анамнез – нет данных. Обстоятельства травмы сожительница умалчивает. На месте сотрудники полиции.
Объективно: Мужчина лежит на спине на диване. Покрывало пропитано кровью, рядом с диваном на полу лужа крови. Состояние крайне тяжелое. Сознание 4 балла по шк. Глазго (E1, V2, M1). Зрачки широкие, фотореакция сохранена. Кожа бледная, влажная. Дыхание выслуживается, ЧД 8 в минуту, тоны сердца глухие, пульс на сонной артерии не определяется, АД не определяется. В средней трети правого бедра с медиальной стороны зияет рана с ровными краями, длиной примерно 3 см, дно раны – мышечная ткань, кровотечения нет. Через две минуты самостоятельного дыхания нет, зрачки широкие D=S, без фотореакции. Тоны сердца не выслушиваются, пульс на сонной артерии не определяется.
Диагноз: Колото-резаная рана правого бедра, геморрагический шок 3 степени, агональное состояние. Клиническая смерть (00:00). Реанимация. Констатация смерти (00:30).
Оказанная помощь:
00:00 Больной перемещен на пол. Вызов реанимационной бригады (бригада в данный момент находится на другом вызове).
00:00 ЗСМ с частотой 100 в минуту; прием Сафара; санация дыхательных путей; установка орофарингеального воздуховода; ИВЛ дыхательным мешком.
00:00 ЭКГ: идеовентрикулярный ритм с ЧСС 25 в минуту, электро-механическая диссоциация.
00:00 ЗСМ:ИВЛ – 30:2 в течение 5 минут. Попытки катетеризации кубитальных вен и наружной яремной вены (три попытки) – безуспешны.
00:00 Попытка интубации трахеи – безуспешна.
00:01 Пункция бугристости большеберцовой кости с помощью внутрикостного пистолета.
00:01 Sol.Adrenalini 0,1% – 1 ml внутрикостно; инфузия Sol. Polyglucini 400 ml внутрикостно струйно.
00:05 Оценка ритма: асистолия.
00:05 Sol. Adrenalini 0,1% – 1 ml внутрикостно;
00:05 ЗСМ:ИВЛ – 30:2 в течение 5 минут.
Далее повторение циклов: регистрация ЭКГ – введение Адреналина – ЗМС, ИВЛ (4-5 минут)
…
00:30 По ЭКГ – асистолия. Реанимационные мероприятия признаны неэффективными, в связи с появлением абсолютных признаков смерти (симптом Белоглазова). Констатирована биологическая смерть (00:30).
Источник
Острый коронарный синдром
Острый коронарный синдром
Указываются жалобы пациента на момент осмотра.
Основной жалобой при ОКС является ангинозный приступ и его эквиваленты (удушье, резко возникшая слабость, потливость).
Боль:
- характер,
- локализация,
- иррадиация,
- длительность,
- наличие/отсутствие связи с физической нагрузкой
Эквивалентом боли может быть одышка.
Боль может сопровождаться:
- удушьем‚ слабостью, потливостью,
- ощущением перебоев, сердцебиения,
- появлением церебральной симптоматики.
Возможна безболевая форма.
В анамнезе должно быть отражено:
- время возникновение болевого синдрома;
- длительность ангинозного приступа;
- эффект от приема нитратов (в случае их приёма до СМП);
- обратить особое внимание на признаки нестабильной (прогрессирующей) стенокардии (уточнить и обязательно описать):
- учащение ангинозных приступов,
- увеличение их длительности,
- изменение характера боли,
- повышение потребности в нитратах,
- снижение толерантности к физическим нагрузкам;
- что и когда принимал самостоятельно для устранения симптоматики, доза препаратов, эффект от терапии;
- наличие ИБС, гипертонической болезни, сахарного диабета, ожирения, другой сопутствующей соматической патологии; курение;
- наблюдается ли в поликлинике;
- постоянная медикаментозная терапия.
Аллергологический анамнез.
(указаны параметры, на которые следует обратить внимание):
- тяжесть состояния;
- влажность и окраска кожных покровов;
- при наличии — цианоз губ, акроцианоз, похолодание конечностей;
- ЧДД‚
- наличие/отсутствие одышки, хрипов;
- пульс, ЧСС, АД (в том числе привычные цифры АД);
- наличие/отсутствие шумов, акцентов тонов.
- описать данные ЭКГ-исследования.
Провести терапию и инструментальные исследования в соответствии с Алгоритмами (при проведении терапии учесть прием препаратов До «03»).
Указать эффект от терапии включая динамику жалоб и состояния, параметры гемодинамики и ЧДД.
В случае медицинской эвакуации указать тяжесть состояния, динамику жалоб, параметры гемодинамики и ЧДД в процессе и после неё.
При расширении терапии указывать эффект после каждого из этапов терапии.
Источник
Жалобы.
Указываются жалобы
пациента на момент осмотра.
Основные жалобы:
– парезы, плегия;
– нарушения
чувствительности;
– нарушения зрения;
– нарушения речи;
– когнитивные
нарушения;
– тошнота, рвота;
– головокружение.
Анамнез:
– с какого (в течение
какого) времени ухудшение;
– последовательность
появления и динамика симптомов/жалоб;
– источник
полученной информации (со слов больного, со слов очевидца, из амбулаторной
карты или выписки из стационара);
– наличие/отсутствие
перенесенных ОНМК;
– неврологический
дефицит после предыдущих ОНМК;
– наличие или
отсутствие сопутствующих заболеваний (при наличии перечислить);
– наблюдается ли в
поликлинике;
– постоянная
медикаментозная терапия;
– прием лекарственных
препаратов до прибытия бригады СМП (указать препарат, дозировку, за какое время
до СМП);
Аллергологический
анамнез.
При повышении
температуры – эпидемиологический анамнез.
Объективно
В объективных данныхуказать:
– тяжесть состояния;
– уровень сознания;
– положение больного и tоC;
– поведение:
спокойное, беспокойное, возбужден;
– контакт: наличие
или отсутствие ориентации пациента в месте, времени, личности, выполняет или
нет инструкции врача.
– нарушение когнитивных
функций (памяти, восприятия и др.).
– чувствительность:
указать вид проверяемой чувствительности (болевая, температурная, тактильная
или иная);
– речь (внятная,
дизартрия, афазия);
– зрачки OD
OS (обратить внимание на анизокорию);
– фотореакция (прямая
и содружественная реакция зрачков на свет в норме);
– нистагм: отсутствие
в норме, при наличии указать сторону поражения и характер нистагма;
– асимметрия
лица: центральный или периферический парез лицевого нерва, указать сторону
поражения;
– менингеальные
симптомы (ригидность затылочных мышц, Кернига, Брудзинского);
– очаговые симптомы:
парез/плегия (моно-, геми-, пара-, тетра-) , локализация,тип,
выраженность; патологические стопные и иные знаки (симптом Бабинского).
– сухожильные рефлексы D,S
(асимметрия);
– координаторные пробы:
пальценосовая проба, коленно-пяточная проба и иные (точно или с
промахиванием)
– мочеполовая система,
стул: контролирует или нет
Status localis: описывается при наличии травм.
При наличии у пациента
сенсорной афазии, изменения сознания (сопор или кома) НЕ определяются:
– определенные виды
чувствительности (температурная, вибрационная, мышечно-суставная, вкусовая,
дискриминационная);
– координаторные пробы.
Провести
терапию и инструментальные исследования в соответствии с Алгоритмами (при
проведении терапии учесть прием препаратов до «03»).
Указать эффект от
терапиивключая динамику жалоб и состояния, параметры гемодинамики и
ЧДД.
В случае медицинской
эвакуации указать тяжесть состояния, динамику жалоб, параметры гемодинамики и
ЧДД в процессе и после неё.
При
расширении терапии указывать эффект после каждого из этапов терапии.
Пример №1:
«Инсульт,
не уточненный как кровоизлияние или инфаркт»
Жалобы наслабость и чувство онемения
в правой руке и ноге, затруднения при разговоре.
Анамнез: Заболел сегодня, внезапно около 12
часов, появилась слабость в руке (уронил чашку), в правой ноге (не смог встать
со стула), трудно говорить. Подобное состояние впервые. Лекарств не принимал.
Жена вызвала СМП.
В анамнезе:
гипертоническая болезнь около 10 лет, регулярно принимает капотен (20 мг в
день). Аллергии на лекарственные препараты нет.
Объективно: общее состояние ср.тяжести. Сознание:
ясное, по шк. Глазго 15 баллов. Положение активное в переделах
постели.
Кожные покровы: влажные,
обычной окраски. Сыпь отсутствует.
Пролежни: нет.
Отеки: нет. t°C 36,60.
ЧДД 18 в мин., одышки нет.
Патологическое
дыхание – нет.
Пульс 86 в мин.,
ритмичный, наполнение удовлетворит., ЧСС 86 в мин.
АД 180/90
привычное 140/90
максимальное 190/100 мм рт.ст.
Тоны сердца звучные.
Акцент II тона на аорте.
Язык влажный,
не обложен, следов прикуса нет.
Живот форма правильная,
мягкий, доступен глубокой пальпации, защиты нет; безболезненный.
Рвота (частота) отсутствует.
Стул оформленный, один раз в сутки.
Нервная система: Поведение беспокойное. Контакт:
ориентирован, инструкции выполняет. Чувствительность: болевая
снижена в правой руке и ноге по гемитипу. Речь (внятная, дизартрия, афазия)
легкая моторная афазия.
Зрачки OD= OS,
обычные. Фотореакция
прямая и содружественная реакция зрачков на свет в норме. Нистагм:
нет, движение глазных яблок в полном объеме. Асимметрия
лица центральный парез лицевого нерва справа, Менингеальные симптомы (ригидность
затылочных мышц, Кернига, Брудзинского) нет.
Очаговые симптомы: правосторонний
гемипарез 3-4 балла, мышечный тонус в правых конечностях повышен по
спастическому типу, девиация языка вправо, симптом Бабинского
положительный справа, сухожильные рефлексы D ≤ S, глотание не нарушено.
Координаторные пробы: пальценосовая
проба – выполняет с промахиванием правой рукой; пяточно-коленная проба – с
промахиванием правой ногой.
Мочеполовая система: мочеиспускание
контролирует.
Инструментальные
исследования и терапия проводятся в соответствии с Алгоритмами.
Провести
терапию и инструментальные исследования в соответствии с Алгоритмами (при проведении терапии
учесть прием препаратов до «03»).
Указать эффект от
терапиивключая динамику жалоб и состояния, параметры
гемодинамики и ЧДД.
В случае медицинской
эвакуации указать тяжесть состояния, динамику жалоб, параметры гемодинамики и
ЧДД в процессе и после неё.
При
расширении терапии указывать эффект после каждого из этапов терапии.
Источник
