Все о микро инфарктах
Отклонения локальной гемодинамики на уровне сердца представляет собой процесс, влекущий отмирание активных клеток-кардиомиоцитов, участков ткани мышечной прослойки миокарда.
Соответственно сократимость органа падает, выброс крови ослабевает. Развивается дисфункция, и сердечная недостаточность. Смерть без постоянного пожизненного лечения наступает быстро.
Всегда ли все столь плачевно? Нет, возможны варианты.
Микроинфаркт — это острое нарушение кровообращения в тканях сердца в результате коронарной недостаточности. В отличие от классического инфаркта, проявляет себя мелкоочаговым поражением. Отмирает незначительная (до 10-15%) часть клеток.
Однако легким подобное явление назвать нельзя. Не бывает мягкого инфаркта, это всегда опасное неотложное состояние. Риск смерти присутствует, но он ниже, как и вероятность сердечной недостаточности в будущем.
Особый риск состоит в возможности рецидива. Каждый эпизод приближает гибель больного. Кроме того, наблюдается ишемия головного мозга, постепенно нарастание дефицитарной симптоматики (снижение памяти, интеллекта, мнестических функций, работы органов чувств и прочих).
Нужно срочно лечить микроинфаркт, во избежание инвалидности и гибели.
Как развивается состояние
Суть патологического процесса заключается в остром, преходящем в данном случае, нарушении кровообращения в миокарде.
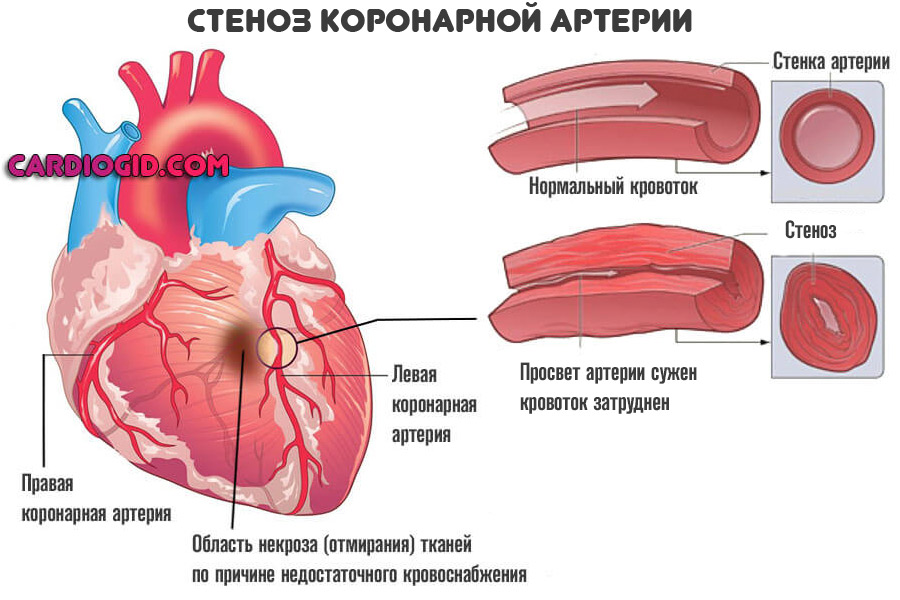
Подавляющее большинство ситуаций связано с коронарной недостаточностью. Это явление, при котором наблюдается стеноз (сужение) или окклюзия сосудов. Нарушение проходимости заканчивается невозможностью нормального движения крови (гемодинамики).
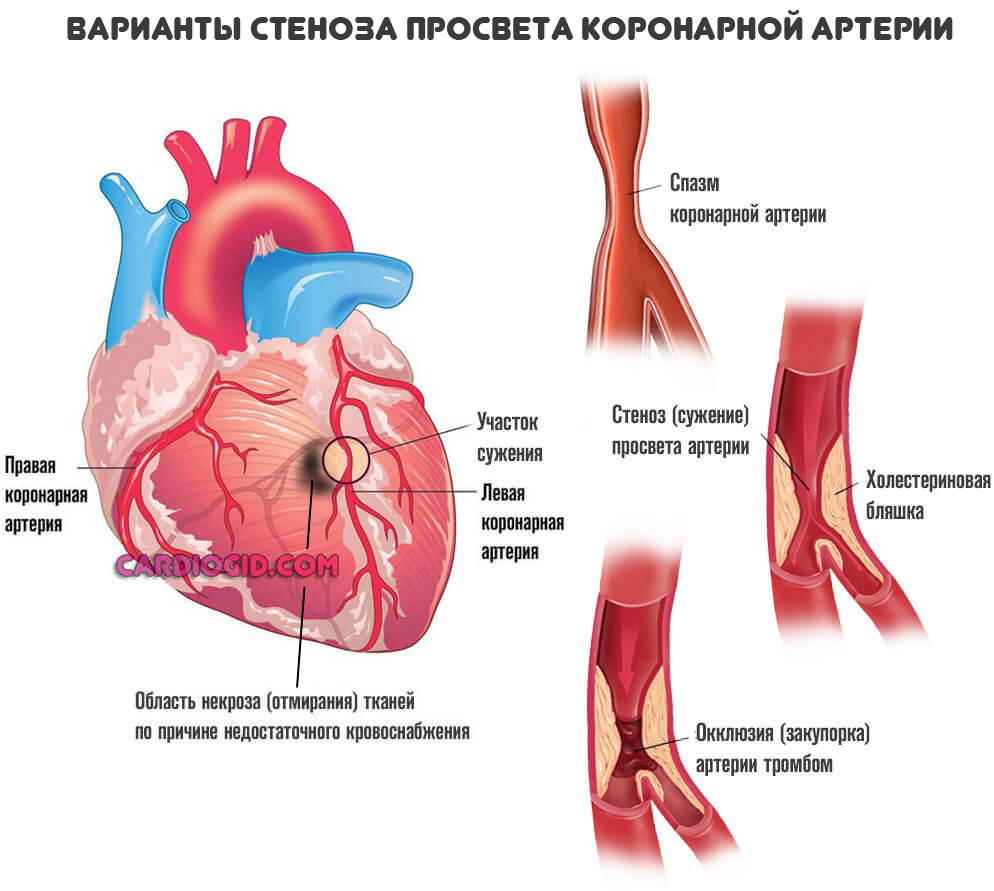
Трофика (питание тканей) ослабевает, наблюдается ишемия (кислородное голодание). При значительных объемах нарушения (просвет сосуда закрыт на 50-70%) возникает как микроинфаркт так и полноценное неотложное состояние.
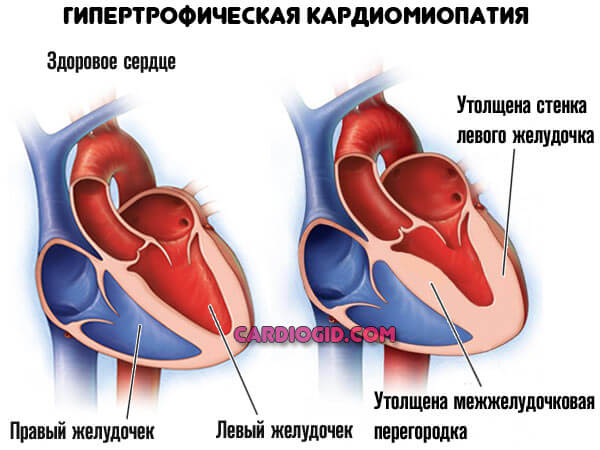
Более — скорая смерть в течение нескольких минут. Менее — кардиомиопатия, разрастание стенок мышечного слоя, либо дилатация — расширение камер. Рано или поздно инфаркт все равно случится, это вопрос времени.

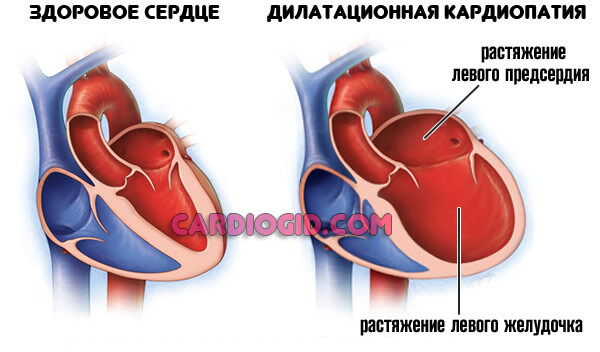
Отличная черта рассматриваемого явления — сравнительно малая площадь поражения. После купирования острого состояния в дело вмешивается следующий процесс — постинфарктный кардиосклероз, то есть рубцевание тканей.
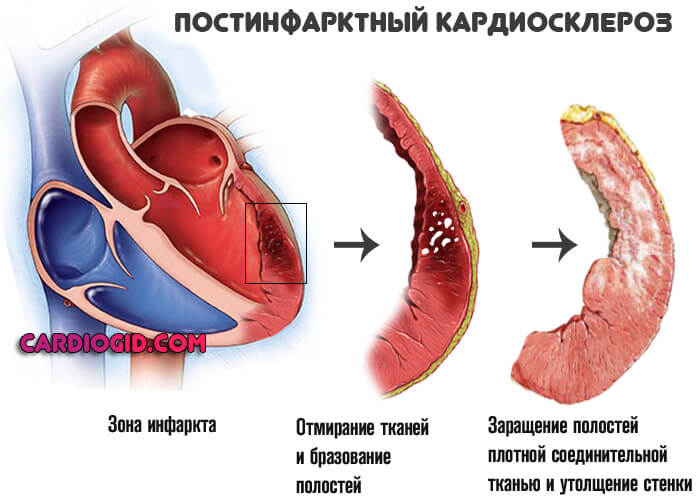
Новые кардиомиоциты (активные клетки сердца) не возникнут, потому отмершая область исключается из работы. Соответственно, сократительная способность падает. В большой круг выбрасывается недостаточно крови, малый же объем поступает и в сердце.
Внимание:
Если не компенсировать отклонение, возникнет рецидив. И далеко не факт, что такой же «легкий». Больше того, обозначение «микро» не говорит о безопасности. Это всего лишь указание на площадь.
Даже при малом объеме деструкции возможна смерть, зависит от индивидуальных особенностей тела пациента, анамнестических данных.
Единые симптомы для всех видов микроинфаркта
- Интенсивные боли в грудной клетке. Невыносимые, локализуются в левой части, отдают в руку, лопатку, спину, шею, челюсть. Второй признак — продолжительность боли дольше 30 минут при средней силе дискомфорта.
- Одышка. Не получается набрать воздуха. Человек ощущает страх, панику из-за невозможности реализации естественной функции. Физическая нагрузка усугубляет положение. Потому нужно сохранять полный покой.
- Аритмия. По типу тахикардии или прочих форм. Требуется коррекция во избежание остановки работы органа.
- Цианоз носогубного треугольника. Посинение области вокруг рта, уголков губ.
- Бледность кожи и слизистых оболочек. Дерма приобретает мраморный оттенок.
- Сонливость, слабость, апатичность. Не считая случаев развития панической атаки, когда пациент возбужден, мечется, не находит себе места.
- Кашель. Не всегда, но возможен.
- Также встречаются церебральные признаки, головная боль, вертиго, потеря сознания. Это неблагоприятный момент, поскольку указывает он на нарушение питания головного мозга. Вероятен инсульт.
- Нестабильность артериального давления.
- Нитроглицирин (1 таблетка под язык) помогает лишь частично.
Далее клиническая картина разбирается подробнее, исходя из превалирующего симптоматического комплекса, выделяют несколько типов микроинфаркта.
Абдоминальная форма
Характеризуется сильными болями в животе, жгучего, тюкающего, режущего характера. Они локализуются в надчревной области, месте расположения кишечника. Могут быть диффузными (разлитыми), или блуждающими (переходящими выше-ниже).
Необходима дифференциальная диагностика, проводится отграничение от аппендицита, язвы, прочих неотложных состояний. Важно не терять время.
Тошнота и рвота также присутствуют, что делает раннее выявление трудным.
Аритмический тип
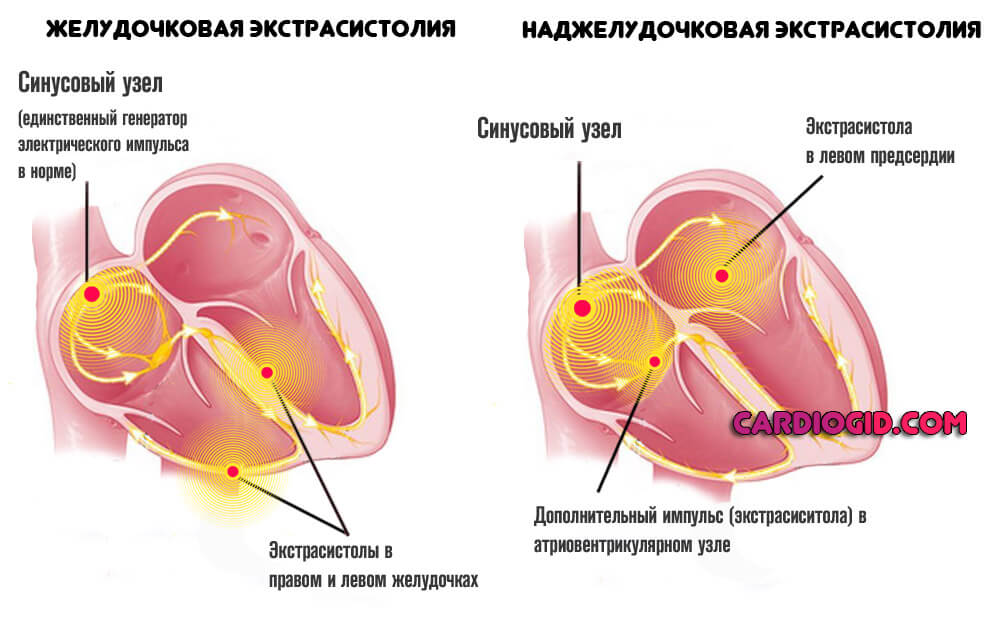
На фоне прочих симптомов превалирует нарушение сердцебиения. Помимо тахикардии возможны перебои по типу мерцания или экстрасистолии. Точный вид определяют с помощью электрокардиографии. Потенциально он более летален.
Астматическая форма
Дает клинику обструкции бронхов: кашель, удушье, которое усиливается в положении лежа. Сердечный дискомфорт минимален или отсутствует. Диагностика опять же трудная, поскольку признаки хорошо маскируются.
Болевая форма
По сути — классический некроз кардиальных структур. Симптомы микроинфаркта нарастают постепенно, и могут отсутствовать в части случаев.
Лечение проводится в стационаре, во избежание осложнений необходимо провести дополнительные обследования. Как минимум ЭКГ, ЭХО, измерить артериальное давление.
Принято считать, что первый признак микроинфаркта — боль. Это не всегда справедливо. Все зависит от формы. Оценка проводится в стационаре.
Сердечные патологии предполагаются в первую же очередь. При исключении состояния подобного рода назначают прочие исследования (спирография, УЗИ и другие).
Бессимптомный микроинфаркт
Полное отсутствие проявлений также возможно. Это говорит о крайне малозначительном объеме отмирания кардиальных структур (менее 5%), индивидуальная особенность организма так же играет роль.
Многое зависит от локализации поражения. Одни части миокарда имеют больше нервных окончаний, другие меньше.
В любом случае, минимальные отклонения будут и их можно распознать. Субъективно они ощущаются как слабость, необъяснимая сонливость, желание присесть, одышка и нарушение процесса газообмена, бледность кожных покровов и цианоз носогубного треугольника.
Также возникает чувство замирания в груди, переворачивания сердца, пропускания ударов и прочие моменты.
При должной доле внимательности заподозрить эти проявления можно. При наличии хотя бы одного настораживающего признака стоит самостоятельно обращаться к кардиологу или вызывать скорую медицинскую помощь.
Длительное или острое течение микроинфаркта не менее опасно, чем прочие формы, имеющие выраженную клинику.
Внимание:
Необходимо оценивать не интенсивность признаков, а объективные данные. ЭКГ, ЭХО, артериальное давление, частота сокращений, ровность ритма.
Главные причины
Непосредственная одна — коронарная недостаточность. Фундаментальные моменты представлены двумя вариантами:
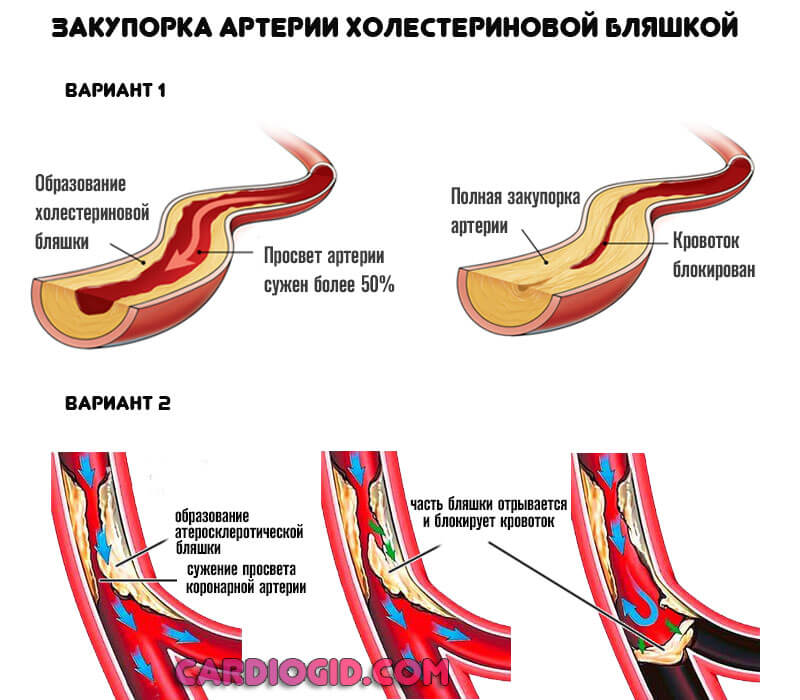
- Закупорка артерии атеросклеротической бляшкой (липидное образование или атерома). Также возможна окклюзия сгустком крови.
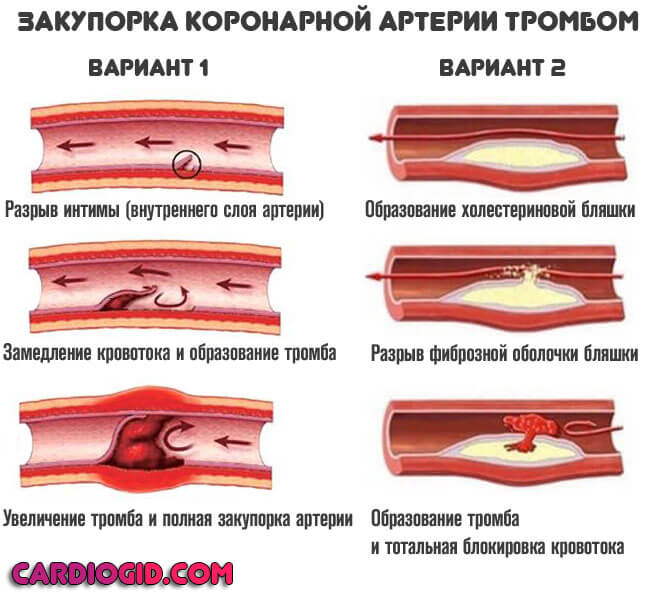
При тромбозе вероятность обширного инфаркта выше, при закрытии просвета сосуда более чем на 70% наступает летальный исход. Восстановление невозможно даже срочными методами, поскольку время ограничивается минутами, если не секундами.
- Стеноз коронарной артерии в результате большого выброса гормонов (стресс, введение препаратов, прочие моменты), рефлекторной активности (вход в холодную воду при купании), курения (индивидуальная или отсроченная реакция на никотин и смолы, содержащиеся в сигаретной продукции).
Второстепенные факторы
- Сахарный диабет. Это системное эндокринное заболевание. Оно характеризуется недостаточной выработкой инсулина или падением чувствительности тканей к этому веществу.
Страдают все системы. В том числе сердечнососудистая. Коронарные артерии работают недостаточно, возникают застойные явления. Кроме того, диабет повышает риск атеросклероза, нарушает депонирование и выведение жиров из организма.
- Чрезмерная физическая активность. Независимо от тренированности.
Если есть предшествующие факторы, риск растет в разы. К таковым относится наличие тромба, который может оторваться, атеросклероз в запущенной стадии, бляшка также эктопируется, меняет положение и закупоривает просвет.
Спазм коронарных структур иногда выступает рефлекторным последствием выброса кортизола, адреналина. Если присутствуют проблемы с давлением, нарастает аномальная выработка ангиотензина-II, альдостерона, ренина, которые еще больше сужают сосуды.
Вывод — перед физической активностью необходимо провериться у врача.
- Стрессовая ситуация. Не обязательно механически напрягаться, чтобы стать жертвой микроинфаркта. Психоэмоциональная нагрузка приводит к выбросу гормонов, стенозу артерий. Итог известен.
Как правило, интенсивность стресса должна быть высокой. Или же необходима предрасположенность к нарушению (гипертензия в анамнезе, атеросклероз, тромбоэмболия и изменение реологических свойств крови, гипертиреоз и прочие моменты).
- Гиподинамия. Провоцирует застойные явления в коронарных сосудах и вообще системе транспортировки жидкой соединительной ткани. Результаты непредсказуемы. Особенно рискуют работники офиса, лежачие больные при длительной иммобилизации, пациенты, прикованные к инвалидному креслу.
- Курение. По статистике, люди, потребляющие табачную продукцию, страдают от сердечнососудистых проблем в 70% случаев.
Многие не подозревают о собственном состоянии, период мнимого благополучия длится ровно то тех пор, пока организм способен компенсировать отклонения. Затем процесс нарастает лавинообразно.
Стоит ли испытывать собственное тело не прочность, вопрос спорный. Не обязательно быть заядлым курильщиком, чтобы заполучить микроинфаркт. Пассивное потребление дыма не менее опасно. Некоторые исследователи указывают на еще большие риски.
- Атеросклероз сосудов. Альфа и омега причин развития патологических отклонений. Фактором выступает избыток насыщенных жирных кислот в рационе. Метаболизм смещается в сторону накопления липидов.
Холестерин откладывается на стенках коронарных артерий, оформленная бляшка растет постепенно. С течением времени она кальцифицируется, затвердевает.
Медикаментами проблему уже не решить, требуется операция. Ожирение — практически гарантия наличия метаболических отклонений. Развитие атеросклероза — вопрос времени.
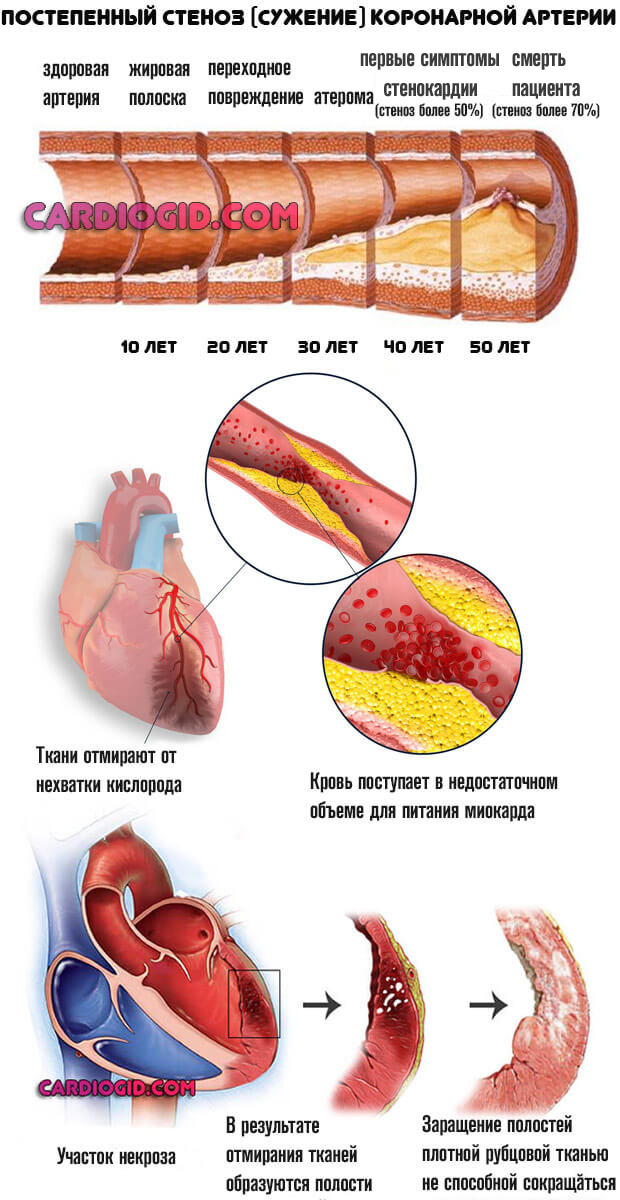
- Артериальная гипертензия. Стабильное или периодическое повышение давления. Сопровождается сужением коронарных и прочих артерий. Восстановление требует много времени и сил.
Если упустить удачный момент, а таковым считается 1, максимум 2 стадия развития, вырабатывается резистентность (невосприимчивость к лечению).
Подход строго индивидуальный. Потому как причины ГБ множественны: от церебральных опухолей, гипоталамического синдром до эндокринных нарушений и того же атеросклероза.
- Стенокардия. Преходящая коронарная недостаточность. Может сама приводить к отмиранию активных тканей. Возможны варианты с сохранностью клеток.
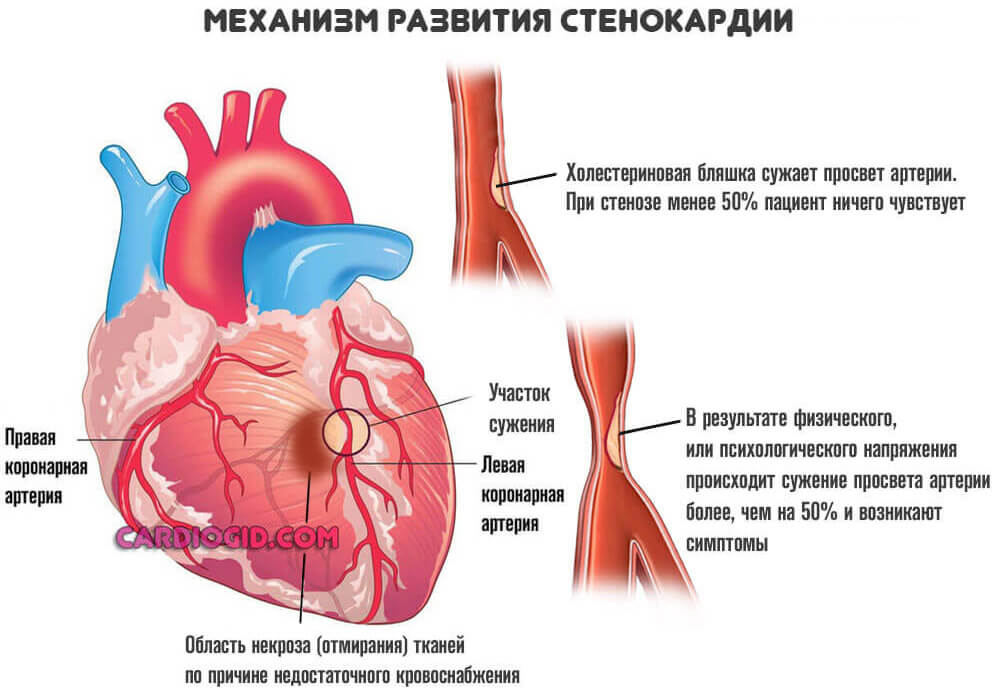
- Перенесенный ранее инфаркт. Повышает вероятность нарушения. Примерно 20% пациентов с некрозом в анамнезе переносят второй эпизод в перспективе 1-2 лет. Больше половины умирает от рецидива. Печальная статистика указывает на всю серьезность положения.
- Прочие эндокринные патологии. Гипертиреоз или избыток гормонов щитовидной железы, чрезмерный синтез веществ надпочечников (кортизола). Опухоли гипофизарной области, передней доли органа.
Причины выявляются в ходе тщательной оценки под контролем профильного специалиста.
Диагностика
Контролирует процесс кардиолог. При поступлении в стационар или самостоятельном обращении проводится минимум обследований. Электрокардиография, эхокардиография, измерение артериального давления и частоты сердечных сокращений. Аускультация (выслушивание сердечных звуков).
Затем необходимо стабилизировать состояние больного: привести в норму ЧСС, АД, вернуть из обморока, восстановить кровоток, дыхание.
По окончании можно расширить диагностические мероприятия:
- Устный опрос больного. Какие жалобы, когда они появились, сколько продолжаются.
- Сбор анамнеза. Перенесенные патологии, текущие заболевания, семейная история, были ли инфаркты в прошлом и т.д.
- Измерение артериального давления, частоты сердечных сокращений. Вне острой фазы все может быть в норме.
- Электрокардиография. Показывает отклонение функциональной активности. Аритмии. На фоне мини инфаркта превалирует изменение высоты сегмента ST над (или под) изолинией.
- Эхокардиография. Дает информацию по органическим дефектам, состоянию тканей. Скорости гемодинамики, давлению в аорте, легочной артерии. Распознать микроинфаркт можно по специфическому замедлению кровотока, нарушению визуальных признаков миокарда.
- МРТ по мере необходимости.
- Анализ крови общий, биохимия, на гормоны щитовидной железы, надпочечников.
Для исключения неврологического дефицита, инсульта, показана оценка статуса пациента рутинными методами (специфические тесты, проверка рефлексов).
Лечение и реабилитация
Терапия в основном консервативная. Микроинфаркт купируется медикаментами нескольких групп:
- При поступлении назначают Эпинефрин, Адреналин, на фоне критического падения артериального давления.
- Далее показано применение противоаритмических в строго определенном числе случаев. Врач решает вопрос на свое усмотрение, исходя из тяжести положения.
- Боли, если пациент в сознании снимаются Нитроглицерином. При неэффективности ненаркотическими или опиоидными анальгетиками.
- Тромболитики растворяют сгустки крови, предотвращают дальнейшее образование подобных структур. Назначается Гепарин.
В рамках последующего лечения и реабилитации показано применение кардиопротекторов, Милдроната, например. Также средств для укрепления сосудов (Анавенол).
Ранний период восстановления предполагает отказ от физической нагрузки, стрессов, правильное питание с высоким содержанием полиненасыщенных кислот Омега-3,6, также витаминов. Жиров как можно меньше.
Диету прописывает лечащий врач, рекомендуется придерживаться специального стола №10.
В среднесрочной перспективе показана минимальная физическая нагрузка, пешие прогулки на свежем воздухе.
Дальнейшая жизнь требует отказа от курения, спиртного. Изменение принципа питания, соль в количестве 7 граммов в сутки. Показаны ЛФК и систематический прием препаратов кардиопротекторного действия.
Важно вылечить основное заболевание, приводящее к спазму коронарных артерий, если таковое имеется.
Прогноз и возможные последствия
Исход благоприятный при раннем начале терапии. В идеале мероприятия по восстановлению нужно начать в периоде 3-7 часов от нарушения трофики.
Застарелые перенесенные на ногах состояния с бессимптомным течением не требуют срочной помощи. Летальность около 15%. Риск полноценного инфаркта — 40% в перспективе 3-5 лет.
Без лечения вероятно развитие таких последствий микроинфаркта:
- Острая гибель кардиальных структур (уже было сказано).
- Остановка сердца, асистолия в результате слабого кровотока.
- Инсульт. Нарушение питания головного мозга.
- Отек легких, развитие дыхательной недостаточности и асфиксии.
Смерть или как минимум тяжелая инвалидность выступает наиболее логичным итогом. Потому пускать дело на самотек нельзя.
В заключение
Микроинфаркт — некроз сердца мелкоочагового типа. Считать его безопасным неправильно, это неотложное состояние, пусть и с несколько меньшей летальностью.
Диагностика, лечение проводятся в кардиологическом отделении стационара. Эффективность зависит от времени обращения. Всегда есть риск осложнения процесса. Прогноз относительно благоприятный, только при раннем обращении.
Источник
Что такое микроинфаркт, как он сейчас классифицируется в кардиологии, можно ли перенести его на ногах, как заподозрить, диагностировать и лечить такое заболевание – об этом мы расскажем в статье.
В обиходе нередко можно услышать, что человек перенес микроинфаркт, раньше этой терминологией пользовались и врачи. Сейчас на смену делению инфаркта на микро-, или мелкоочаговый, крупноочаговый и трансмуральный, пришла другая классификация, где такое название отсутствует.
Как развивается микроинфаркт
Миокард – сердечная мышца, которая сокращается и выбрасывает порции крови в аорту. Затем эта кровь разносится по артериям, питая весь организм кислородом и унося из тканей углекислоту. Сам миокард тоже имеет артерии, которые его снабжают кровью, — так называемые коронарные (от латинского слова cor – «сердце»).
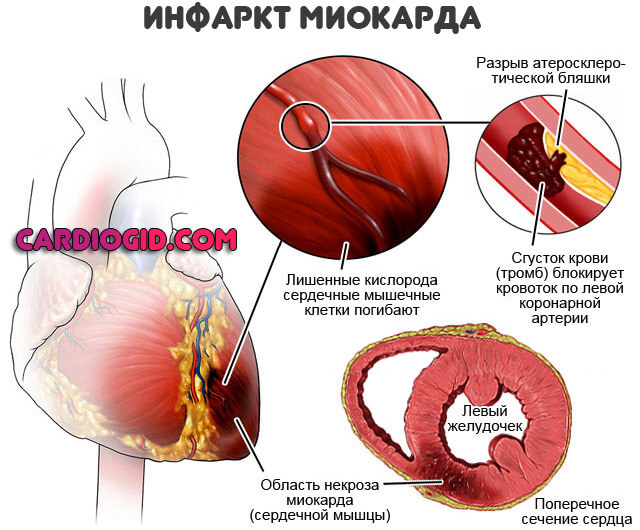
Инфаркт – нарушение функционирования части сердечной мышцы, вызванное прекращением ее кровоснабжения. Самая частая причина этого – ишемическая болезнь сердца, в основе которой лежит образование холестериновых бляшек на стенках коронарных артерий.
Рано или поздно такая бляшка либо полностью перекрывает просвет артерии, либо повреждается, а на ее поверхности образуется тромб. В обоих случаях кровоток по артерии прекращается, и часть сердечной мышцы испытывает дефицит кислорода.
В таких условиях клетки сердца могут жить около 15 – 30 минут, а затем они погибают. Постепенно на их месте образуется рубец.
В зависимости от размеров очага поражения раньше и выделяли 3 формы заболевания:
- Микроинфаркт, или мелкоочаговый, когда гибла только маленькая часть сердечных клеток, и работа сердца практически не страдала;
- Крупноочаговый с сохранением на фоне рубцевания части сокращающихся миокардиоцитов (клеток сердца);
- Трансмуральный, после которого происходило практически сквозное замещение миокарда соединительной тканью (рубцом).
У микроинфаркта сейчас есть 2 официальных названия:
- Инфаркт миокарда без зубца Q.
- Не-Q-образующий инфаркт.
Зубец Q формируется на месте рубцовых изменений. Понятно, что при небольшом очаге поражения, как при микроинфаркте, последствия не столь значительны, и этот зубец на ЭКГ не появляется.
Таким образом, микроинфаркт – форма заболевания с наилучшим прогнозом для выздоровления. Во многих случаях работа сердца через некоторое время полностью восстанавливается.
Основные причины
Самая частая причина микроинфаркта – тромб в одной из мелких коронарных артерий. Он образуется на поверхности поврежденной атероматозной бляшки. Примерно у двух третей пациентов он самостоятельно растворяется в течение суток, часто сопровождаясь болью в груди. Однако в 30% случаев формируется небольшой очаг омертвевших тканей.
В более редких случаях микроинфаркт могут вызвать:
- эмболия коронарной артерии – закупорка ее принесенным извне образованием, например, при митральном или аортальном стенозе, инфекционном эндокардите;
- спазм коронарного сосуда под действием психоактивных веществ или, например, сильного стресса.
Симптомы и первые признаки
Признаки этого заболевания очень схожи с симптомами других острых коронарных состояний (нестабильная стенокардия, Q-образующий инфаркт миокарда), поэтому по клинической картине сразу дифференцировать эти заболевания нельзя.
В самом начале процесса их объединяют в понятие «острый коронарный синдром». В зависимости от того, как будут развиваться события дальше, произойдет ли некроз тканей, каков будет его размер, и будет установлен окончательный диагноз.
Разница у мужчин и женщин
Симптомы и первые признаки микроинфаркта у мужчин и женщин схожи. Разница состоит в возрасте, в котором чаще возникает заболевание.
Для мужчин это 45 – 50 лет, у женщин микроинфаркт возникает чаще после 55 – 60 лет, так как ранее их сосуды находятся под «защитой» женских половых гормонов.
Симптомы, позволяющие заподозрить микроинфаркт одинаковы как для мужчин, так и для женщин:
- боль, давление, стеснение или жжение за грудиной, не проходящие после приема 3 таблеток нитроглицерина, принятых с интервалом через 5 минут каждая;
- боль, отдающая в плечо, ключицу, верхнюю часть живота, спину, шею, челюсть;
- тошнота или рвота;
- внезапная одышка, чувство нехватки воздуха;
- внезапное сильное потоотделение и выраженная слабость;
- головокружение или потеря сознания;
- чувство беспокойства, страх за свою жизнь.
Боль или дискомфорт в груди, не проходящие после приема нитроглицерина, – наиболее распространенный признак микроинфаркта. Однако он наблюдается не у всех. Некоторые пациенты не ощущают особых неприятных признаков и не замечают перенесенного заболевания. Такое чаще наблюдается у женщин, пожилых людей и лиц с диабетом.
Например, женщина с диабетом в возрасте 65 лет может перенести несколько таких инфарктов «на ногах», которые в совокупности могут значительно ослаблять сократимость ее сердечной мышцы и вызовут сердечную недостаточность.
Первая помощь
Лечение в домашних условиях при микроинфаркте не проводится, так как это заболевание смертельно опасно. При подозрении на эту патологию необходимо вызвать «Скорую помощь», а тем временем сделать следующее:
- придать больному положение полусидя;
- дать ему таблетку нитроглицерина под язык и четверть таблетки аспирина разжевать, через 5 минут можно повторить прием нитроглицерина, и через следующие 5 минут принять еще одну таблетку;
- расстегнуть тесный пояс, воротник, открыть форточку;
- успокоить больного, сказать, что помощь уже близко, не оставлять его в одиночестве;
- собрать немного вещей – белье, пижаму или халат, тапочки, носки, предметы личной гигиены, паспорт, медицинский полис и карточку СНИЛС;
- организовать встречу «Скорой помощи», открыть дверь в подъезд, отвести собаку (если она есть) к соседям или хотя бы в другую комнату, если пациента нужно будет переносить – подумать о том, кто может помочь (в составе бригады может не быть санитаров), выяснить, свободен ли доступ к подъезду.
Как распознать микроинфаркт?
Распознавание микроинфаркта складывается из 4 основных составляющих:
- Клиническая картина, симптомы и жалобы пациента.
- Данные внешнего осмотра.
- ЭКГ-картина.
- Результаты анализов крови на тропонины – вещества, отражающие произошедший некроз и разрушение клеток миокарда.
Микроинфаркт на ЭКГ диагностировать довольно сложно. Обычно, но не обязательно, в первые часы приступа на кардиограмме отмечается подъем сегмента ST. В дальнейшем этот сегмент возвращается на изолинию и образуется отрицательный зубец Т. Это происходит в течение первой недели заболевания. Примерно через месяц зубец Т может из отрицательного вновь стать положительным, и тогда в дальнейшем никаких следов перенесенного микроинфаркта на ЭКГ не будет.
Подобное можно сказать и о других методах исследования. При микроинфаркте отсутствует глубокий некроз, и сердечная мышца сокращается практически нормально. Поэтому на ЭхоКГ зон гипо- или акинезии (то есть рубцов) не будет.
При срочной коронароангиографии, проведенной в стационаре, врачи могут обнаружить затромбированную артерию. Тактика лечения будет при этом зависеть от ее размера и времени, прошедшего с начала приступа. Также при микроинфаркте будет наблюдаться повышение в крови уровня тропонинов.
Что принимать для лечения
Срочные цели лечения – устранить боль, улучшить кровообращение и работу сердца. Долгосрочные цели лечения микроинфаркта: профилактика осложнений, управление факторами риска, снижение вероятности повторных сердечных приступов. Для достижения этих целей используется комбинация лекарств и хирургических процедур.
В зависимости от состояния пациента медикаменты для неотложной и/или длительной терапии могут включать:
- тромболитики, растворяющие закупоривший артерию тромб;
- анальгетики, в том числе наркотические, для снятия боли;
- нитроглицерин, временно расширяющий коронарные артерии;
- антитромбоцитарные препараты для профилактики образования тромбов в будущем;
- бета-адреноблокаторы, замедляющие пульс, снижающие давление и нагрузку на сердце;
- ИАПФ, улучшающие кровообращение;
- блокаторы рецепторов ангиотензина, контролирующие давление;
- статины, снижающие количество холестерина в крови и стабилизирующие атеросклеротические бляшки.
При технической возможности может быть проведена ангиопластика, во время которой в пораженную коронарную артерию проводят тонкую трубочку – стент. Если пациент перенес множество микроинфарктов, и у него постоянно есть приступы стенокардии, ему может быть предложена операция коронарного шунтирования.
Последствия и профилактика
При своевременном лечении последствия микроинфаркта как для мужчин, так и для женщин обычно благоприятные. Тяжелые осложнения для этого заболевания не так характерны, как для более крупных некрозов сердечной мышцы.
Перенесенный микроинфаркт на ногах могут сопровождать такие последствия для женщин и мужчин как:
- нарушения ритма сердца, блокады, экстрасистолия, редкий пульс или приступы учащенного сердцебиения;
- приступы загрудинной боли при нагрузке;
- при большом количестве таких микроинфарктов – постепенное нарастание одышки, снижение переносимости нагрузки.
Профилактика микроинфаркта состоит в устранении факторов риска этого заболевания:
- не курить, избегать и пассивного курения;
- есть больше фруктов, овощей, цельных злаков, умеренное количество нежирных молочных продуктов и постного мяса;
- регулярно заниматься спортом или хотя бы поддерживать возможную для себя пусть небольшую, но постоянную физическую активность;
- регулярно проверять уровень холестерина, избегать мяса и молочных продуктов с высоким содержанием жиров, принимать назначенные врачом статины;
- контролировать артериальное давление и при необходимости ежедневно принимать препараты для его снижения;
- поддерживать здоровый вес;
- найти способ справляться со стрессами, пересмотреть режим, возможно, перейти в более спокойные условия работы;
- отказаться от алкоголя.
Видео программы «Здоровье», о симптомах и способах определения микроинфаркта:
Желаем Вам сохранить крепкое сердце на протяжении всей жизни, надеемся наши рекомендации принесут пользу.
( 8 оценок, среднее 5 из 5 )
Источник
