Время повторного инфаркта миокарда


При повторном инфаркте миокарда происходит закупорка тромбом одной из артерий, снабжающих сердечную мышцу кровью. При этом клетки погибают, а в дальнейшем на их месте образуется рубец, состоящий из соединительной ткани. Такое заболевание возникает уже после перенесенного одного или нескольких инфарктов как проявление продолжающегося атеросклеротического процесса.
Причины повторного инфаркта
Инфаркт – одно из проявлений ишемической болезни сердца (ИБС). В стенках артерий сердца появляются отложения холестерина – атеросклеротические бляшки. Они сужают сосудистый просвет и ограничивают питание сердечной мышцы.
При полном тромбозе просвета один из участков сердечной мышцы перестает получать кровь, и его клетки погибают.
Врачи нередко спасают жизнь больным с инфарктом миокарда, однако они не могут устранить причину болезни – атеросклероз. Лекарства, диета, разумная физическая активность помогают замедлить, но не излечивают это состояние. Поэтому холестериновые отложения продолжают появляться на стенках непострадавших ранее сосудов, что в итоге приводит к повторному инфаркту.
Причины повторного инфаркта:
- прогрессирование атеросклероза;
- множественное поражение коронарных артерий;
- несоблюдение врачебных рекомендаций по лечению и образу жизни;
- недостаточная эффективность принимаемых медикаментов, например, антикоагулянтов и антиагрегантов;
- закупорка тромбом установленного в сосуде стента или аорто-коронарного шунта, если для лечения первого инфаркта выполнялись такие операции;
- несоответствие назначенного после первого инфаркта лечения последним клиническим рекомендациям;
- сопутствующие заболевания – гипертония, сахарный диабет, ожирение, курение, алкоголизм.
Таким образом, даже при соблюдении всех рекомендаций врачей некоторые больные не могут избежать повторного инфаркта. Поэтому один из основных способов избежать такого тяжелого заболевания – первичная профилактика в молодом и среднем возрасте, когда атеросклероз еще не развился.
Рекомендуем прочитать статью об инфаркте миокарда. Из нее вы узнаете о патологии, ее причинах и симптомах, проведении диагностики и лечения, последующей реабилитации.
А здесь подробнее о постинфарктном кардиосклерозе.
Виды патологии
Следует различать рецидивирующий и повторный инфаркт.
Рецидивирующий возникает на фоне недавно перенесенного инфаркта, когда процесс рубцевания еще не закончен и является его осложнением. Условно считается, что если приступ произошел в течение месяца после первого – это рецидив. Такое заболевание сопровождается более тяжелым течением, а прогноз его хуже.
Повторный инфаркт возникает, когда предыдущий уже зарубцевался, иногда через много лет. Страдает другой участок сердца, который не замещен соединительной тканью. При этом сердце обычно уже приспособлено к таким изменениям, поэтому повторный инфаркт имеет более хороший прогноз, чем рецидивирующий.
Однако при значительных рубцовых изменениях, осложненном течении постинфарктного кардиосклероза (формирование аневризмы, сердечная недостаточность, нарушения ритма) такой вариант также может привести к летальному исходу. Условно считается, что повторный приступ возникает спустя месяц и более после первого.
Повторный инфаркт классифицируется так же, как и первичный, в зависимости от глубины повреждения и особенностей ЭКГ-картины. Также в диагнозе указывается его расположение.
Например, диагноз может звучать так: «ИБС, постинфарктный кардиосклероз (острый Q-образующий инфаркт миокарда боковой стенки от 1 февраля 2012 года). Повторный инфаркт миокарда с подъемом сегмента ST в области межжелудочковой перегородки от 1 сентября 2013 года».
При рецидиве такой диагноз выносится как осложнение первичного приступа: «ИБС, острый Q-образующий инфаркт миокарда передней стенки от 1 августа 2017 года, рецидив от 8 августа 2017 года».
Смотрите на видео об инфаркте миокарда, его последствиях и осложнениях:
Тревожные симптомы
Вероятные предшественники повторного инфаркта:
- нарастающая слабость, быстрая утомляемость;
- появление или учащение приступов загрудинной боли;
- увеличение количества принимаемых в сутки таблеток Нитроглицерина или ингаляций Нитроспрея.
Ситуации, в которых нужно заподозрить рецидивирующий или повторный инфаркт у человека со стабильным самочувствием, уже перенесшего такое заболевание:
- сильная непрерывная боль за грудиной в течение 30 — 60 минут и более;
- иррадиация боли в шею, плечо, челюсть, левую руку, локоть;
- характер боли: сильное давление, сжатие, жжение;
- боль в желудке, тошнота, тяжесть в животе;
- учащение сердцебиения;
- нерегулярный пульс, перебои ритма;
- повышение артериального давления;
- учащение дыхания, тревога;
- появление кашля, хрипов, мокроты в виде пены с розоватым оттенком, невозможность лечь;
- неэффективность приема под язык трех таблеток Нитроглицерина по 1 таблетке с промежутком 5 минут.
Если такие признаки возникли впервые или у больного, ранее перенесшего инфаркт, необходимо немедленно вызывать «Скорую помощь».
Первая помощь
До прибытия «Скорой помощи» необходима такая помощь:
- придать больному положение полулежа;
- расстегнуть одежду, открыть форточку, обеспечить приток свежего воздуха;
- дать разжевать таблетку аспирина;
- дать три таблетки Нитроглицерина под язык по одной штуке с промежутком 5 минут, затем повторять прием по 1 таблетке каждые полчаса (при нормальном или повышенном артериальном давлении);
- измерить артериальное давление;
- постоянно находиться рядом с больным, успокаивать его;
- позаботиться о том, чтобы встретить бригаду «Скорой помощи», открыть двери в подъезд, выслать кого-нибудь на въезд во двор;
- приготовить медицинскую документацию, ранее сделанные ЭКГ (это очень важно!), паспорт, полис больного, так как при повторном инфаркте он будет госпитализирован.
Методы диагностики
Первый метод, с помощью которого врач «Скорой помощи» может заподозрить повторный инфаркт – электрокардиография. ЭКГ-пленку при этом важно сравнить с предыдущей. Выявленные новые изменения будут первичным подтверждением диагноза.
В стационаре используются обычные методы диагностики:
- анализы крови с определением признаков повреждения миокарда – тропонинов;
- общий и биохимический анализы крови;
- повторная неоднократная ЭКГ для выявления динамики процесса.
Во многих современных центрах проводится экстренная ангиография, во время которой может быть выполнено хирургическое лечение повторного инфаркта, например, ангиопластика.
После стабилизации состояния пациенту назначается эхокардиография (УЗИ сердца), суточный мониторинг ЭКГ. В периоде реабилитации проводится нагрузочное ЭКГ-тестирование.
Лечение повторного инфаркта
Терапия проводится по общим принципам. Больного госпитализируют в отделение кардиореанимации, где начинают обезболивание, введение кислорода и нитратов. В дальнейшем используются медикаменты разных групп:
- антиагреганты и антикоагулянты;
- нитраты;
- бета-адреноблокаторы;
- ингибиторы АПФ, блокаторы рецепторов ангиотензина II, антагонисты альдостерона;
- статины.
Уже в первые сутки больному разрешают поворачиваться в кровати. При нормальном самочувствии со 2-го дня заболевания ему разрешено вставать с постели. В первые сутки аппетит у больного обычно снижен, поэтому ему предлагают легкое питание, а затем назначают диету №10.
Больной может ходить в туалет уже со 2-го дня. Для облегчения дефекации можно использовать мягкое слабительное или микроклизму.
В лечении широко используется восстановление кровоснабжения миокарда:
- растворение тромба специальными лекарствами;
- чрескожное коронарное вмешательство и ангиопластика.
При повторном инфаркте миокарда предпочтение отдается хирургическому вмешательству – стентированию артерии в первые часы заболевания.
Последствия и прогноз для больного
Повторный и рецидивирующий инфаркт чаще, чем первичный, вызывают такие осложнения:
- острая сердечная недостаточность, отек легких, кардиогенный шок;
- разрыв миокарда;
- острая аневризма (расширение) левого желудочка;
- мозговой инсульт;
- тромбоэмболия легочной артерии;
- перикардит;
- тяжелые нарушения сердечного ритма.
Перикардит — одно из осложнений повторного инфаркта миокарда
Такие тяжелые осложнения существенно снижают выживаемость больных после повторного инфаркта. Смертность в первый месяц после такого приступа достигает 20%. Исход болезни зависит от тяжести предшествующего поражения сердца, размеров и локализации повторного инфаркта и наличия осложнений. Заранее дать какой-либо прогноз при таком заболевании практически невозможно.
Сколько повторных инфарктов может перенести человек
Сказать, сколько инфарктов может перенести конкретный больной, невозможно. Чаще всего случается 1 — 2 повторных инфаркта.
При незначительных повреждениях число таких приступов может быть и больше. Однако с каждым таким эпизодом вероятность благополучного исхода уменьшается.
Профилактика
Для предотвращения повторного инфаркта миокарда врачи рекомендуют следующее:
- отказ от курения, в том числе пассивного;
- нормализация артериального давления до уровня 110 — 139/90 мм рт. ст.;
- нормализация веса с достижением индекса массы тела 18,5 — 24,9 кг/м2, окружности талии у мужчин до 102 см и менее, у женщин – до 88 см и менее;
- умеренная физическая активность по 30 минут как минимум 5 дней в неделю;
- постоянный прием статинов, достижение уровня ЛПНП 1,8 ммоль/л и менее;
- лечение диабета, если он имеется, с достижением уровня гликозилированного гемоглобина 7% и менее;
- постоянный прием Аспирина или Клопидогрела, а в течение первого года после инфаркта – их комбинация;
- длительный приема антикоагулянтов, бета-блокаторов, ингибиторов АПФ или блокаторов рецепторов ангиотензина II, в некоторых случаях – антагонистов альдостерона.
Соблюдение этих рекомендаций не гарантирует, что повторный инфаркт миокарда не случится, но снижает его вероятность или отдаляет время развития.
Рекомендуем прочитать статью об осложнениях инфаркта миокарда. Из нее вы узнаете о стадиях инфаркта и классификации ранних и поздних осложнений, методах лечения и мерах профилактики.
А здесь подробнее о Гепарине при инфаркте.
Повторный инфаркт миокарда – тяжелое проявление ИБС, сопровождающееся некрозом сердечной мышцы на фоне ее рубцовых изменений. У пациента появляется длительная боль в груди, что вызывает осложнения, вплоть до отека легких и тяжелейших аритмий. Главный метод лечения – чрескожное коронарное вмешательство и стентирование пораженной артерии.
Источник
Заболевания сердечно-сосудистой системы все еще остаются самой частой причиной смертности людей по всему миру. Первое место среди них занимает ишемическая болезнь сердца (далее — ИБС) и ее крайнее проявление — инфаркт миокарда (далее — ИМ).
Несмотря на совершенствование методов диагностики и лечения, а также уменьшение общей летальности от ИБС, летальность от инфаркта миокарда за последние годы продолжает расти.
Выживаемость после ИМ зависит от множества факторов, начиная от скорости оказания первой помощи и выбранного метода лечения до того, какая температура воздуха в этот день была на улице.
Наиболее значимыми факторами из них являются пол, возраст, срок госпитализации от начала приступа, обширный инфаркт или нет, артериальная гипертония, проведение чрескожного вмешательства и повторный инфаркт миокарда.
Последствия инфаркта миокарда и прогноз жизни
Иногда возникают осложнения инфаркта миокарда, которые могут повлиять на прогноз. Это кардиогенный шок, острая сердечная недостаточность, тяжелая аритмия. Чаще они развиваются при обширном ИМ.
Большинство отдаленных последствий ИМ связано с формированием рубца из соединительной ткани на месте гибели кардиомиоцитов.
Если площадь инфаркта миокарда (некроза сердечной мышцы) удается ограничить с помощью тромболитической терапии, начатой в первые 4-6 часов, или кардиохирургического вмешательства (аорто-коронарного шунтирования, чрескожного коронарного вмешательства), то можно уменьшить вероятность неблагоприятных последствий.
В противном случае соединительная ткань не дает возможности полноценно сокращаться этому участку миокарда, развиваются различные нарушения проводимости, страдает сердечный выброс.
В итоге развивается сердечная недостаточность, органы страдают от недостатка кислорода, что негативно сказывается на работе всего организма.
В процессе реабилитации функции пораженного участка возьмут на себя соседние области. Для этого нужно определенное время, соблюдение этапов реабилитации, непрерывность предписанного лечения и постепенное увеличение физической нагрузки под строгим контролем специалиста здравоохранения.
В ряде случаев возможны поздние осложнения ИМ. Среди них:
Аневризма сердца — истончение и выпячивание стенки сердца в виде мешка, которое приводит к уменьшению сердечного выброса и прогрессированию сердечной недостаточности.
- Тромбоэмболические осложнения могут развиваться из-за несоблюдения режима физической активности или отступления от плана лечения, который всегда включает средства, влияющие на свертываемость крови.
- Хроническая сердечная недостаточность развивается из-за нарушения сократительной функции левого желудочка. Проявляется отеками нижних конечностей, одышкой при физической нагрузке и др.
Риск таких осложнений сохраняется в течение всего первого года после ИМ.После года вероятность осложнений меньше в том случае, если пациент придерживается назначенного лечения и регулярно наблюдается у кардиолога.
Вероятность повторного инфаркта миокарда
По данным клинических исследований, в течение 7 лет после первого ИМ повторное событие случается у порядка 14% мужчин и 17% женщин. Около 30% повторных ИМ развиваются на протяжении года. Причем регистрируются они чаще у пациентов старшего возраста.
Если следующий ИМ развивается в течение 2-х месяцев, то говорят о рецидиве ИМ. Для предупреждения повторного ИМ, пациент должен пройти все этапы реабилитации, наблюдаться у кардиолога и регулярно принимать все назначенные препараты.
Ожидаемая продолжительность жизни после инфаркта миокарда
Выживаемость после инфаркта специалисты чаще всего оценивают по регистрам пациентов в разных регионах. Обычно анализируют выживаемость на протяжении 1 года, 3, 5 и 8 лет. Так установлено, что если у пациентов нет нарушения функции почек или сахарного диабета, то практически все они доживают до трехлетнего срока после перенесенного ИМ.
Отдаленная выживаемость в значительной степени зависит от качества оказываемой помощи и вида лечения, выбранного на госпитальном этапе.
По данным исследования DANAMI-2, среди всех пациентов с инфарктом миокарда восьмилетняя выживаемость составила: 15,6% после использования тромболизиса и 12,4% — чрескожных коронарных вмешательств (ЧКВ).
Наибольший риск смерти приходится на первый год жизни после ИМ (до 32%). Основные причины: повторный инфаркт — 37%, хроническая ишемическая болезнь сердца — 21%, внезапная сердечная смерть, тромбоэмболия легочной артерии и острое нарушение мозгового кровообращения (инсульт).
В зависимости от препаратов, которые принимают пациенты после ИМ, срок жизни тоже отличается. Доказано, что прием бета-блокаторов снижает смертность с 61% (у тех, кто их не принимает) до 24% на протяжении 5 лет.
Необходимость и особенности реабилитационного периода. Задачи реабилитации пациентов после ИМ или кардиореабилитации
- Помочь организму восстановиться после инфаркта миокарда/ кардиохирургического вмешательства, адаптироваться к привычным нагрузкам.
- Восстановить работоспособность и качество жизни.
- Снизить риск осложнений, повторных инфарктов.
Качественная реабилитация должна быть непрерывной и последовательной.
Для этого обеспечивается сопровождение пациента на каждом из этапов, начиная с момента поступления в клинику.
Стационарный
Проводится в реанимации или палате интенсивной терапии, а затем в специализированном кардиологическом отделении или в сосудистом центре.
Реабилитационный центр или санаторий
Длится до 28 дней после инфаркта в отделении реабилитации и в кардиологическом санатории.
Амбулаторный
Наблюдение в поликлинике в течение 12 месяцев у кардиолога, врача-реабилитолога и инструктора по лечебной физкультуре. Продолжается самостоятельно в домашних условиях.
Основу реабилитации составляет физическая нагрузка, которая постепенно увеличивается под контролем специалистов. Так, если в первые сутки больному показан строгий постельный режим, то со временем он расширяется возможностью садиться в кровати несколько раз в день, ходить по палате и коридору.
После 8-18 дня, в зависимости от тяжести ИМ, пациент уже способен пройти до 3 км с небольшой скоростью и заниматься на велотренажере.
Программа физической реабилитации разрабатывается индивидуально. Возможна как ускоренная программа (7-10 дней) для пациентов с низким риском, так и расширенная— для тех, у кого высокий риск осложнений.
На каждом этапе состояние больного контролируется и оценивается по различным критериям, в том числе, по нагрузочным пробам.
В программу реабилитации, кроме физической, входят:
- Медикаментозная терапия (вторичная профилактика сердечно-сосудистых событий).
- Коррекция образа жизни: диета, контроль веса, показателей липидного обмена.
- Психологическая поддержка.
- Образовательная программа.
Такой комплексный подход позволяет предупредить осложнения, как можно быстрее вернуть пациента к работоспособному состоянию, адаптировать его сердечно-сосудистую систему к нагрузкам и улучшить качество жизни.
Оригинал статьи: https://helpheart.ru/infarkt/ob-infarkte-miokarda/skolko-zhivut-posle-infarkta/
Источник
Инфаркт миокарда (ИМ) – это очень тяжелое заболевание, связанное с поражением сердечной мышцы в результате закупорки сосудов тромбами. Место, где произошло отмирание ткани, покрывается рубцом. Новый приступ, случившийся в течение двух месяцев после первого, называют рецидивирующим инфарктом. При возникновении заболевания по истечении двухмесячного срока после первого приступа и завершения рубцевания очага, инфаркт считают повторным. По срокам рецидивирующий и повторный инфаркт миокарда никогда не совпадают, первый всегда бывает раньше второго. Очень часто повторный ИМ начинается в течение первого года. В зоне риска находятся люди мужского пола и преклонного возраста. Приступ протекает сложнее, чем в первом случае, но болезненные ощущения выражены слабо, а могут и отсутствовать. Заболевание трудно диагностируется, поэтому процент смертности выше, чем при первичном ИМ.
Особенности повторного ИМ
Повторный инфаркт миокарда, как было сказано ранее, возникает после того, как окончательно зарубцуется очаг после первого приступа. На его клиническую картину оказывает влияние ряд факторов:
- длительность между первым и вторым приступами;
- размеры нового поражения миокарда;
- исходное состояние сердечной мышцы.
Течение повторного заболевания протекает тяжелее первичного. Развивается острая, а затем и хроническая форма сердечной недостаточности. Часто происходит атипичное течение недуга: встречается астматический вариант инфаркта, или он проявляется различными формами аритмии. Диагностика повторного ИМ с использованием электрокардиографического исследования представляет большие трудности.
Иногда наблюдается ложная нормализация ЭКГ. На ней может появиться положительный зубец T вместо отрицательного или интервал S–T вытянется в изоэлектрическую линию. Для выявления локализации очаговых изменений проводят несколько сеансов ЭКГ, а затем делают сравнительный анализ результатов, используя данные предыдущего заболевания. Если на основании сопоставления ЭКГ повторный инфаркт миокарда вызывает сомнения, то точное заключение о наличии новых очагов поражения сердечной мышцы подтверждают путем проведения тщательного анализа клиники болезни, сравнивая исследования крови, состояние больного, температуру тела, симптомы.
Причины повторного ИМ
При индивидуальной склонности к образованию тромбов в сосудах новый приступ заболевания может возникнуть в следующих случаях:
- Прекращение приема лекарственных препаратов. Медикаменты, назначенные врачом после первого приступа болезни, направлены на снятие болезненных ощущений в области сердца, а самое главное, на предотвращение образования новых тромбов и изменений тканей сосудов. Больной, почувствовав себя лучше, самовольно прекращает их прием или уменьшает их дозировку, что категорически нельзя делать.
- Несоблюдение диеты. Правильное питание способствует не только восстановлению после перенесенного, но и предотвращает появление повторного инфаркта миокарда. Употребление жирной, соленой, острой, жареной пищи приводит к образованию тромбов и закупорке сосудов. Следует помнить, что придерживаться диеты необходимо всю жизнь.
- Вредные привычки. Человек, перенесший инфаркт и продолжающий курить и употреблять спиртные напитки, имеет большую вероятность поучить повторный ИМ.
- Физическая активность. Большие нагрузки заставляют работать больное сердце в напряженном режиме, поэтому не рекомендуется заниматься спортивными дисциплинами, требующими больших усилий. Умеренная физическая активность благотворно влияет на процессы восстановления сердечной мышцы. Рекомендуется выполнять лечебную гимнастику, совершать продолжительные прогулки, выполнять аэробные упражнения для предупреждения повторного инфаркта миокарда.
- Эмоциональное состояние. Частые стрессовые ситуации, бесконечные волнения и переживания по любому поводу также способствуют повторному приступу. Во время стрессов возрастает потребность миокарда в кислороде за счет увеличения частоты сердечных сокращений, а из-за нарушения кровообращения в коронарных сосудах – это не желательно, поэтому необходимо избегать излишних психических травм.
- Смена климатических условий. После перенесенного заболевания не желательно резко менять климат, чтобы не спровоцировать неблагоприятные физиологические реакции организма.
Все причины повторного инфаркта миокарда связаны с образом жизни больного и выполнением рекомендаций лечащего доктора, поэтому заболевание можно предупредить и избежать.
Симптомы повторного ИМ
Больному надо быть очень внимательным к своему здоровью, чтобы вовремя заметить признаки ИМ. Они совсем не совпадают с теми, что были в первом случае. У пациента появляется:
- острая кратковременная боль в груди, отдающая в шею и поясничный отдел;
- тошнота и рвота;
- липкая дерма;
- головокружение и рвота:
- сонливость и слабость;
- общее недомогание;
- сухой надрывный кашель;
- тяжесть в груди;
- различные формы аритмии.

При любых вышеперечисленных симптомах повторного инфаркта миокарда и отклонениях в состоянии здоровья, отличающихся от обычных, и даже не связанных с работой сердца, индивиду, у которого уже был инфаркт, следует обратиться к доктору и пройти обследование, чтобы не пропустить повторное заболевание.
Диагностика
Для выставления диагноза повторного ИМ применяют:
- ЭКГ-диагностику – нередко возникают сложности из-за сохранившихся изменений после перенесенной ранее болезни.
- Лабораторные исследования – определение концентрации тропонинов в крови. Оценка результатов измерения этого показателя дает возможность при остром повторном инфаркте миокарда дифференцировать сильную боль в грудной клетке.
- Эхокардиография – с ее помощью выявляют новые очаги поражения миокарда и оценивают функцию сокращения мышцы.
- Коронароангиография – позволяет провести исследование на проходимость сосудов, питающих сердце.
Лечение повторного ИМ
Главная задача лечебного процесса – это восстановить кровоток в поврежденном сосуде. Больной с повторным инфарктом миокарда (МКБ-10 код I 22) обязательно госпитализируется и ему проводится следующее лечение:
- Медикаментозное. Назначается с первого дня заболевания и включает следующие группы препаратов: нитраты, статины, ингибиторы АПФ, антикоагулянты, антиагреганты, бета-адреноблокаторы.
- Тромболизис – введение препаратов для растворения тромба.
- Баллонная ангиопластика – восстанавливается кровоток в поврежденном сосуде. Для этого в сосуд вводится катетер с баллоном, раздуваясь он расширяет просвет, и кровь начинает поступать в поврежденный участок.
- Аортокоронарное шунтирование – применяется хирургическое вмешательство, накладывается обходной сосуд, тем самым восстанавливается нарушенный кровоток.
После выписки из учреждения здравоохранения лечение продолжается в домашних условиях.
Повторный инфаркт нижней стенки миокарда
Это острое аномальное состояние, сопровождающееся некрозом клеток, находящихся вдоль нижней стенки миокарда. Возникает вследствие нехватки кислорода из-за закупорки тромбом правой коронарной артерии. Отсутствие восстановления кровотока в течение получаса грозит летальным исходом. Заболеванием чаще всего страдают люди от сорока до шестидесяти лет. Как раз после сорокалетнего возраста наблюдается нарастание процесса образования атеросклеротических бляшек. Этому способствуют следующие факторы:
- ишемическая болезнь сердца;
- перенесенный инфаркт;
- вредные привычки: курение и спиртные напитки;
- ожирение;
- гипертония;
- малая физическая активность.
Особое значение при развитии этого заболевания имеет генетическая предрасположенность. Степень выраженности симптомов повторного нижнего ИМ зависит от поражения количества слоев нижней стенки миокарда. Нередко заболевание проявляется остро и сопровождается следующими симптомами:
- сильная загрудинная боль, отдающая в руку;
- одышка;
- возникновение приступа в ночное время или рано утром;
- повышенное потоотделение;
- возникновение чувства страха;
- возможен гастрический или бронхиальный вариант течения инфаркта.
Развитие заболевания и прогноз зависят от вовремя оказанной медицинской помощи, физического состояния больного и времени, прошедшего от первого приступа ИМ.
Последствия инфаркта
После перенесенного вторичного ИМ часто возникают различные осложнения. Чаще всего последствиями повторного инфаркта миокарда могут быть:
- Нарушение сердечного ритма – встречается почти у всех пациентов.
- Сердечная недостаточность – появляется через несколько месяцев после болезни и связана с нарушением насосной функции сердца. В результате этой патологии образуются застойные явления крови в различных органах и тканях с последующей гипоксией. Заболеванию присущи следующие признаки: кашель, одышка, головокружение и общая слабость.
- Аневризма сердца – происходит истончение участка сердечной мышцы, теряется сократительная способность. У больного нарушается сердечный ритм, появляется одышка, учащается сердцебиение, возникают приступы сердечной астмы.
- Кардиогенный шок – резко снижается сократительная способность сердечной мышцы. Нарушается кровоснабжение жизненно важных органов. В результате резко падает давление, конечности становятся холодными, возникает олигурия, учащается сердцебиение, слабость, возможен отек легких и обморок.
- Тромбоэмболические осложнения – вызывают в организме аномальные процессы в виде нарушения кровообращения, возникновения воспалительных процессов.
- Разрыв сердца – встречается редко и приводит к моментальной смерти человека.
Для предотвращения возникновения повторного ИМ необходимо вести правильный образ жизни, хорошо питаться, принимать назначенные врачом препараты.
Восстановление после вторичного ИМ. Советы кардиолога
Процесс восстановления после повторного инфаркта миокарда начинается в стационаре под наблюдением врачей и продолжается после выписки больного. Во время этого периода задача индивида состоит в том, чтобы постепенно возобновить физические возможности и уменьшить риск развития осложнений. Для этого необходимы:
- Физическая нагрузка. В первые дни после возвращения домой больному рекомендуют больше отдыхать, а в качестве физической нагрузки использовать ходьбу по лестнице или кратковременные прогулки. С каждым днем следует постепенно увеличивать физическую активность на протяжении нескольких недель и строго следить за состоянием самочувствия. Составить программу кардиореабилитации помогут советы кардиолога. В нее могут входить различные упражнения, но предпочтение отдается аэробным занятиям, которые укрепляют сердце, улучшают кровообращение и снижают артериальное давление. Больному разрешается ездить на велосипеде, быстро ходить и плавать.
- Пожизненная необходимость. Людям, перенесшим инфаркт, кардиологи советуют постоянно принимать две группы препаратов: антиагреганты, влияющие на свертываемость крови и подавляющие образование тромбов и статины, понижающие уровень холестерина. Особенно это необходимо больным, которым поставили стент. Некоторые пациенты по своим соображениям прекращают прием этих важных лекарственных средств, и тогда возникает повторный инфаркт миокарда после стентирования, который заканчивается летальным исходом.
- Диета. Изменение рациона помогает снизить риск осложнений и последующих инфарктов. Каждый день желательно употреблять блюда из овощей и фруктов. Они содержат минеральные вещества и витамины. Для уменьшения холестерина крови надо готовить блюда из селедки, скумбрии, сардин, лосося, есть семечки, орехи, оливковое масло и заморский фрукт авокадо. Кроме этого, кардиологи рекомендуют употреблять поваренную соль в минимальных количествах. Это поможет снизить вероятность многих недугов.

Медики научились лечить ИМ, и для пациентов он нередко протекает незаметно. Важно помнить, что процесс образования бляшек в сосудах и тромбов на них не прекращается после восстановления больного. Для тех, кто перенес первичный и, тем более, повторный ИМ, риск развития последующего приступа очень велик.
Первая помощь при повторном ИМ
При появлении у человека болезненных ощущений в груди, сильного потоотделения, нарушения ритма сердца, общего недомогания следует дать ему таблетку «Нитроглицерина» и сразу же вызвать скорую помощь.
Надо помнить, чем раньше будет оказана квалифицированная медицинская помощь при повторном инфаркте миокарда (МКБ-10 код I 22), тем больше шансов на успешное лечение. Больной обязательно госпитализируется, ему делают кардиограмму. Хорошо, если есть возможность сравнить результаты с предыдущим исследованием. По существующим методикам кардиологи могут сразу восстановить кровоток по пораженной артерии, уменьшив повреждения миокарда. Для этого используют специальные медикаменты, способствующие растворению тромбов, или проводят ангиографию с последующим стентированием поврежденного сосуда. Обе методики дают положительный эффект только в первые часы после начала приступа. Это еще раз говорит о том, что больного требуется срочно доставить в медицинское учреждение, а не выжидать время окончания приступа.
Профилактика повторного ИМ
Для профилактики рецидивирующего и повторного инфаркта миокарда рекомендуются следующие мероприятия:
- Здоровое питание. В результате неправильного питания часто происходит развитие атеросклероза с образованием тромбов в кровеносных сосудах, которые могут попасть с током крови в полость сердца. Поэтому необходимо убрать из рациона продукты богатые холестерином, а употреблять больше растительной пищи.
- Медикаментозное лечение. Терапия, проведенная в лечебном учреждении, при выписке больного не заканчивается. Он постоянно должен принимать в обязательном порядке все препараты, которые назначил врач. В противном случае возможен и третий инфаркт.
- Физическая активность. Для профилактики повторного инфаркта миокарда следует отказаться от изнуряющих упражнений, а перейти на занятия лечебной физкультурой и совершать продолжительные прогулки на свежем воздухе.
- Следить за массой тела, не допускать ожирения.
- Отказаться от вредных привычек – курения и алкоголя.
- Постоянно контролировать артериальное давление.
- Исключить стрессовые ситуации.
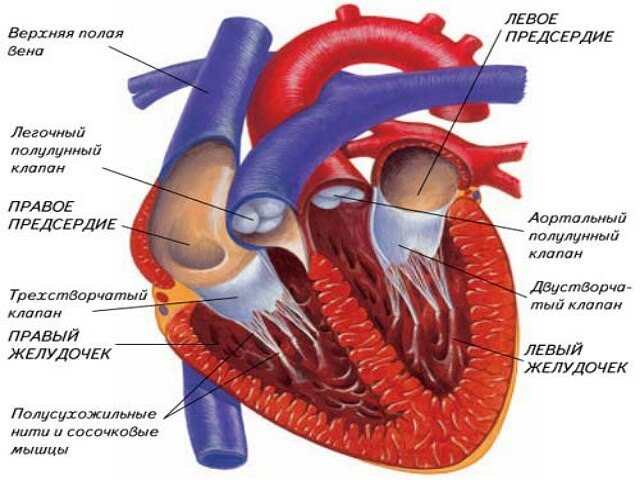
Качество жизни станет намного выше, если внимательно относиться к своему здоровью и выполнять рекомендации врача.
Заключение
Рецидивирующий и повторный инфаркт миокарда резко снижает сократительную деятельность сердечной мышцы, что способствует быстрому прогрессированию сердечной недостаточности. Людям, страдающим от ишемической болезни сердца, которая провоцирует инфаркт, следует заботиться о своем здоровье и аккуратно выполнять все предписания доктора. Только так можно избежать тяжелых последствий.
Источник
