Восстановление после лакунарного инсульта
Лакунарный инсульт головного мозга – это разновидность ишемического нарушения кровообращения церебральных сосудов. Глубокое расположение очагов инфаркта обусловливает разнообразие клинических вариантов. Отличие лакунарной ишемии от коркового инсульта – отсутствие нарушения речи, зрения или сознания.
Прогноз инфаркта зависит от расположения очага и своевременно начатого лечения. Функции мозга восстанавливаются, если больной поступил в больницу сразу или не позднее 3–4 часов после появления первых признаков.
Классификация
По механизму формирования инфаркта мозга классификация TOAST разделяет ишемический инсульт на 5 подтипов:
- Кардиоэмболический вид развивается из-за эмбола, возникшего в полости сердца при мерцательной аритмии, клапанных пороках.
- Атеротромбоэмболический тип возникает на фоне атеросклероза крупных сосудов.
- Лакунарный инсульт возникает при закупорке мелких артерий.
- Инфаркт мозга неустановленного происхождения.
- Ишемия редкой этиологии при наследственных заболеваниях.
Кстати! В России ежегодно заболевает инсультом 400 тыс. человек, из которых 70–85% составляет ишемический инфаркт мозга. На долю лакунарной ишемии приходится больше 15% от общего числа.

Особенности лакунарного инсульта
При лакунарном ишемическом инфаркте компьютерная или магнитно-резонансная томография не показывает изменения в мозге или выявляет малые очаги меньше 1,5 см. Повреждённые участки расположены глубоко в подкорковых ядрах, таламусе, белом веществе мозга, внутренней капсуле, варолиевом мосте.
В процессе эволюции очаги превращаются в кисты, заполненные ликвором. Ограниченная площадь поражения мозга в виде лакун (озёрец) обусловлена нарушением кровообращения в мелких церебральных сосудах. Лакунарная ишемия чаще обусловлена закупоркой среднемозговой, передней или внутренней сонной артерии.

Признаки инфаркта складываются в зависимости от локализации. Для лакунарного подтипа характерно течение в виде моторных или сенсорных нарушений.
Возникновение инсульта провоцирует скачок артериального давления. На развитие болезни оказывает влияние васкулит – инфекционное или асептическое воспаление сосудов.
Важная особенность! При лакунарном инсульте нет дефекта зрения, слуха или речи, а также сохранено сознание. Кроме того, никогда не повреждается стволовой отдел мозга. Вдобавок отсутствует источник эмболии в сердце.
Течение лакунарного инсульта
Ишемический инсульт, как правило, начинается внезапно ночью, проявляется под утро. Инфаркт этого вида нередко протекает бессимптомно, но может проявляться в виде нескольких лакунарных синдромов. Наиболее распространёнными из них считаются:
- Самый частый – изолированный моторный тип — встречается в 50% случаев. Проявляется параличом одной половины туловища на стороне, противоположной очагу поражения в мозге. Параличом поражено лицо, рука, нога и пальцы стопы. Мышечная слабость наблюдается при микроинсульте или транзиторной атаке, причём сначала нарастает, после чего регрессирует. Все другие функции мозга сохранены. После инсульта бывает полное выздоровление.
- Реже наблюдается сенсорный изолированный вид. Проявляется на туловище, лице, конечностях всеми видами сенсорных нарушений – температурной, тактильной, болевой.
- Наиболее редко встречающийся тип – синдром дизартрии и неловкой руки. Его узнают по сочетанию афазии с атаксией в руке – нарушением координации движений. Синдром проявляется параличом конечностей, нарушением движений, походки.
- Атаксический гемипарез характеризуется нарушением чувствительности руки или кисти на той же стороне.
Помимо основных синдромов, имеются другие нарушения в виде тиков и непроизвольного мочеиспускания. Меняется походка – пациент передвигается маленькими шажками. Иногда развиваются признаки болезни Паркинсона.

Симптомы лакунарного инсульта появляются внезапно, а развиваются постепенно на протяжении нескольких дней. Иногда нарушение мозгового кровообращения происходит в виде микроинсульта, продолжающегося несколько минут. Транзиторные атаки могут наблюдаться 2–3 раза в день.
Осложнения
При единичном инсульте прогноз благоприятный. В большинстве случаев функции мозга восстанавливаются без последствий. Иногда наблюдаются остаточные двигательные или сенсорные симптомы. Но приступы инфаркта могут повториться. Вот в таких случаях развиваются тяжёлые последствия:
- деменция развивается при значительном уменьшении кровотока к мозгу,
- лакунарное состояние проявляется несколькими неврологическими симптомами –
дизартрией, порхающей походкой, гемипарезом, нарушением мочеиспускания.
Сосудистая деменция означает слабоумие, вызванное кислородным голоданием мозга. Причина гипоксии – нарушение церебрального кровообращения. Человек становится полным инвалидом, не ориентируется в пространстве и времени. Такие больные, выйдя из дома, часто теряются, поэтому нуждаются в наблюдении и уходе родственников.

Прогноз
Среди людей, переживших лакунарный инсульт, лишь 20% возвращаются к прежнему образу жизни, могут снова работать. Половина больных теряет способность передвигаться, а 18% лишаются речи. Летальность больных на протяжении первого месяца болезни составляет 15–25%.
Прогноз жизни и трудоспособность зависит от локализации очага. Продолжительность нахождения на больничном листе связана с тяжестью заболевания, темпом восстановления нарушенных функций. Обычно через 2,5–3 месяца врачебная комиссия рассматривает необходимость продления листа нетрудоспособности. Некоторым, но не всем пациентам присваивают инвалидность.

Лечение
При первых признаках инсульта необходимо вызвать скорую помощь. Исход заболевания зависит от того, насколько рано начали проводиться лечебные мероприятия. В медицине существует понятие терапевтическое окно – это тот короткий отрезок времени в 3–4 часа, в течение которого функции мозга можно восстановить. Чем раньше начата терапия, тем больше шансов выжить или не стать пожизненным инвалидом.
Интересный факт! Судя по данным мировой статистики, большая часть людей при первых признаках инсульта звонят не в скорую помощь, а родственникам или пытаются принять домашние меры – таблетку от головной боли. В результате драгоценное время безвозвратно утеряно.
Уже на догоспитальном этапе врачи неотложной помощи проводят больному лечебные манипуляции:
- стабилизируют давление крови,
- поддерживают сердечную деятельность,
- контролируют уровень глюкозы,
- при повышении температуры тела дают Парацетамол,
- снимают острые головные боли Кетопрофеном или Ибупрофеном,
- дают кислород.

После выполнения основных мероприятий пациента госпитализируют в многопрофильную больницу, где имеется нейрохирургическое или неврологическое отделение.
В стационаре, если не прошло более 4,5 часа, начинают тромболитическую терапию. Для этого вводят Плазминоген. Параллельно ведут борьбу с отёком мозга, корректируют водно-электролитный баланс. Спустя сутки дают антитромбоцитарные препараты на основе аспирина.
Инсульт по ишемическому типу происходит на фоне гипертензии, сахарного диабета. Поэтому терапия заболевания требует комплексного подхода. Для этого назначаются препараты различного механизма действия:
- базовое лечение основного заболевания – васкулита, диабета, атеросклероза,
- гипотензивные средства,
- антиагреганты для профилактики повторного инсульта – Аспирин, Клопидогрел,
- препараты, улучшающие мозговое кровообращение – метаболические и нейропротекторные средства, которые подбирает невролог.

При инсульте наряду с медикаментозным лечением уже в остром периоде начинают восстановительную терапию. Как только состояние больного стабилизировалось, применяют воздействие на опорно-двигательный аппарат. Сначала используют пассивную гимнастику и кинезиотерапию.
Период реабилитации
Большое значение для восстановления после инсульта имеет лечение при помощи ЛФК, роботизированных методик. Реабилитация начинается на третий–пятый день в отделении стационара, куда поступил пациент.
После окончания острого периода лакунарного инсульта головного мозга лечение продолжается в реабилитационном отделении этой же больницы. Лучший вариант – пройти восстановление в медицинском центре или специализированном санатории.

Лечебная гимнастика, физкультура, массаж под контролем врача ликвидируют остаточные явления инфаркта. После выписки пациент дома выполняет назначенный комплекс упражнений. Кроме того, необходимо периодически консультироваться у врача-реабилитолога.
При инсульте восстанавливать приходится не только движение конечностей, но и психоэмоциональное состояние. Для этого рекомендуется посещать невролога и психолога.
Лакунарный инсульт угрожает здоровью и жизни человека. Но при первых его признаках нельзя впадать в панику или обзванивать родственников и спрашивать, что делать. Самое верное решение – не теряя драгоценного времени, вызвать неотложную помощь. Только так можно предотвратить осложнения, а во многих случаях спасти собственную жизнь.
Голдобин В.В. Изменения тромбоцитов в остром периоде атеротромботического и лакунарного инсультов Инсульт: симптомы и ранние признаки. Геморрагический и ишемический инсульт — в чем различия? Инсульт головного мозга. ? Как не допустить развитие инсульта головного мозга. ЦЭЛТ
Загрузка…
Источник
Микроинсульт, или лакунарный инсульт головного мозга: что это такое?
 insultu-net.ru
insultu-net.ru
Микроинсульт (лакунарный инсульт) головного мозга (ЛИ ГМ) – патологическое состояние, возникающее вследствие поражения мелких артериальный ветвей головного мозга, при котором в течение короткого промежутка времени (минуты или часы) возникает острое нарушение кровообращения (ОНК) участка ГМ, сохраняющееся более суток и проявляющееся различной неврологической симптоматикой.
Данный тип инсульта относится к одному из видов ишемического инсульта (ИИ), составляя от 15% до 30% всех его случаев. Очаги поражения возникают вследствие закупорки очень мелких (диаметром до 80 мкм) прободающих (перфорирующих) ветвей средней мозговой артерии (СМА), базилярной артерии (БА), задней мозговой артерии (ЗМА). В качестве основных причин ЛИ выделяют возраст, артериальную гипертензию (АГ) и сахарный диабет (СД), что в большей степени приводит к возникновению липогиалиноза (отложению в интимной оболочке сосудов мелкого калибра жировых фракций с образованием плотных бляшек, способных их закупоривать и вызывать микроангиопатии).
Поскольку обходные пути кровотока (коллатерали) у перфорирующих артерий развиты незначительно, их стенозы или закупорки приводят к появлению ишемии локального характера (нехватке кровоснабжения конкретного участка ГМ, вызывающее снижение поступления кислорода и развитие патологических процессов – анаэробного гликолиза и ацидоза), и возникает небольшой инфаркт в бассейне пострадавшего сосуда. При этом, важную роль играют такие патологические процессы как липогиалиноз, фибриноидный некроз, микроатерома и тромбоз.
Сами ишемические очаги ЛИ являются небольшими по размерам (диаметром всего лишь до полутора сантиметров), поражают в основном белое вещество больших полушарий ГМ, мозговой ствол и мозжечок. С течением времени патологический процесс сопровождается образованием маленькой кисты, или лакуны. Порядка 80% таких лакун содержат перивентрикулярная область (вокруг желудочков ГМ), базальные узлы и таламус и лишь около 20% – ствол ГМ и мозжечок.
Отмечено, что частота возникновения ЛИ в возрасте от 40 до 50 лет почти в два раза выше у лиц мужского пола, а после 60 примерно одинакова среди и мужчин, и женщин.
Симптомы и первые признаки
ЛИ начинается, как правило, одномоментно, что отличает его от других видов ишемического инсульта, при которых состояние ухудшается постепенно, причем, когда человек еще спит или в утреннее время. Нарушений сознания, высших психических функций, полей зрения, а также эпилептических припадков при данном виде инсульта не бывает. Имеются данные о более двадцати синдромах, встречающихся при ЛИ, однако наиболее часто обнаруживаются только пять его вариантов:
- Так называемый «чисто двигательный инсульт» – возникает чаще остальных (около 60%) и проявляется нарушениями в двигательной сфере (парезом конечностей и языка центрального типа на одной стороне). Возможны как легкий гемипарез, так и гемиплегия (односторонний паралич конечностей), выраженные одинаково в руке и ноге. При этом пациенты жалуются на онемение в пораженных конечностях, но расстройства чувствительности доступными методами не выявляются. Ишемизируются, как правило, задняя ножка внутренней капсулы (ВК) или основания моста, редко – лучистый венец (ЛВ), ножка ГМ или основание продолговатого мозга;
- «Сенсомоторный инсульт» – следующий по частоте после двигательного ЛИ. При данном виде двигательные и чувствительные нарушения сочетаются на одной стороне тела пациента. Поражаются задняя ножка ВК или ЛВ, редко – колено или передняя ножка ВК, либо таламус, причем очаги наибольших размеров.
- «Чисто сенсорный инсульт» проявляется онемением с расстройствами чувствительности (страдает болевая и температурная) с одной стороны- гемигипестезия. При этом, участок ишемии поражает таламус.
- Симптомокомплекс «дизартрии и неловкой руки» характеризуется нарушением произношения слов, слабостью в руке и парезом лицевых мышц центрального типа с одной стороны. Задействованы основание моста или передняя ножка ВК.
- «Атаксический гемипарез» – центральный гемипарез (на одной стороне), а также атаксия (потеря координации) в пораженных конечностях. Поражены задняя ножка ВК, основание моста или ЛВ.
В целом, если инфаркт образуется в клинически «немых» зонах, то течение возможно бессимптомное и находится такой инфаркт на компьютерной или магнитно-резонансной томографии.
Лечение
 В стационаре!
В стационаре!
Данное состояние, несмотря на более легкое течение по сравнению с другими видами ИИ, требует госпитализации в неврологическое отделение- лечение стационарное. Обязательно мониторирование физиологических параметров: АД, частоту сердечных сокращений, ЭКГ, частоту дыхания, температуру тела, содержание глюкозы крови, насыщение гемоглобина кислородом в артериальной крови.
Также необходимо осуществить защиту ГМ от окислительного стресса, или нейропротекцию при помощи нейрометаболических препаратов. Для усиления регенераторно-репаративных процессов применяются ноотропы (производные ГАМК или холина), сосудистые и метаболические ноотропы.
С целью улучшения реологических свойств крови (снизить ее вязкость) используется соответствующая лекарственная группа. Дополняется лечение назначением витаминотерапии, в особенности витаминов Е (антиоксидантный эффект), группы В (регулирование функций нервной системы), РР (окислительно-восстановительные процессы).
Микроинсульт “на ногах” и лечение в домашних условиях
Надо сказать, что незначительные, порой, симптомы (например, онемение лица и руки, легкая слабость в руке или ноге, затруднение при разговорной речи, которое ушло в течение 1-2-х суток) могли быть признаками малого инсульта. Предположить перенесенный микроинсульт на ногах можно по результатам МРТ (на томограммах мелкие единичные кисты в веществе мозга) и эпизод появления в прошлом вышеуказанных жалоб, со слов больного.
При выяснении причин появления подобных жалоб в прошлом, пациент может их связывать с сильным психо-эмоциональным стрессом и переживаниями или же они могут быть беспричинны.
Лечение в домашних условиях неприемлемо для любого варианта инсульта. Оно может быть чревато тем, что под “маской” микроинсульта может быть упущен дебют более серьезного заболевания головного мозга, которое нуждается в своевременном выявлении и назначении целенаправленной терапии, направленной на устранение непосредственной причины.
При предположении перенесенного сосудистого эпизода- главная задача не пропустить более серьезную повторную сосудистую катастрофу, тем более, что риск ее возникновения выше у тех, у кого уже это случалось. Обследоваться, принимать профилактическое лечение (если требуется) и наблюдаться у врача.
Восстановление и реабилитация
В целом, нетрудоспособность при ЛИ без нарушения жизненно важных функций составляет три недели. В дальнейшем для таких пациентов разрабатываются индивидуальные планы по вторичной профилактике с коррекцией или полным устранением факторов риска и программы реабилитационных мероприятий. Наблюдение за больным после выписки обязательно осуществляется неврологом и терапевтом.
Несмотря на то, что повторный инсульт после ЛИ развивается лишь у 9%, снизить его риск почти на 30% возможно используя вторичную профилактику. Для этого необходимо устранить факторы риска (курение, чрезмерное употребление жирных и острых блюд, соли, углеводов, алкоголя, лишний вес), непрерывно принимать препараты для разжижения крови, снижения АД в случае АГ, стабилизации уровня глюкозы при СД , снижение уровня холестерина и липопротеидов низкой плотности.
Если общее состояние пациента удовлетворительное, неврологическая симптоматика не прогрессирует и отмечается стабильная гемодинамика, то постельный режим предусмотрен лишь первые 3-5 дней. В дальнейшем необходимо активизировать двигательную активность пациента с ее постепенным усилением. Уже со второго дня при парезах проводится лечебная гимнастика не менее 20 минут как минимум 3 раза в сутки в виде осуществления активных и пассивных движений в полном объеме. Позже добавляются и другие формы кинезитерапии (массаж, лечебная физультура, механотерапия).
Летальные исходы при лакунарном инсульте явление редкое, однако различные функциональные нарушения всегда имеют место быть, поэтому своевременно и правильно начатая реабилитационная терапия позволяет полностью восстановить утраченные двигательные и чувствительные функции конечностей.
Автор статьи: врач- субординатор Белявская Алина Александровна.
Вы можете меня отблагодарить за статью, подписавшись на канал о неврологии и нейрореабилитации. Спасибо!

Источник
Острое нарушение мозгового кровообращения имеет множество разновидностей. Большая часть несет потенциальную опасность для здоровья и жизни пациентов.
Речь идет не об одном заболевании, а о большой группе. В то же время, большая часть острых вариантов цереброваскулярной недостаточности потенциально летальна.
Лакунарный инсульт — это выраженное нарушение питания церебральных структур на уровне особых углублений и белом веществе головного мозга.
В отличие от прочих разновидностей патологического процесса как таковые нарушения общемозгового характера отсутствуют. Нет ни головной боли, ни тошноты, ни тем более рвоты. Потому как очаги мелкие, редко достигают в диаметре свыше сантиметра, хотя и описаны такие случаи.
Момент возникновения инсульта также не поддается описанию. Симптоматика нарастает постепенно, точно сказать, когда развилось нарушение, не получится. Часто оно формируется в ночное время суток и пациент уже просыпается в таком состоянии.
Терапия срочная, необходима госпитализация в неврологический стационар. Лакунарный инфаркт — заболевание двойственное.
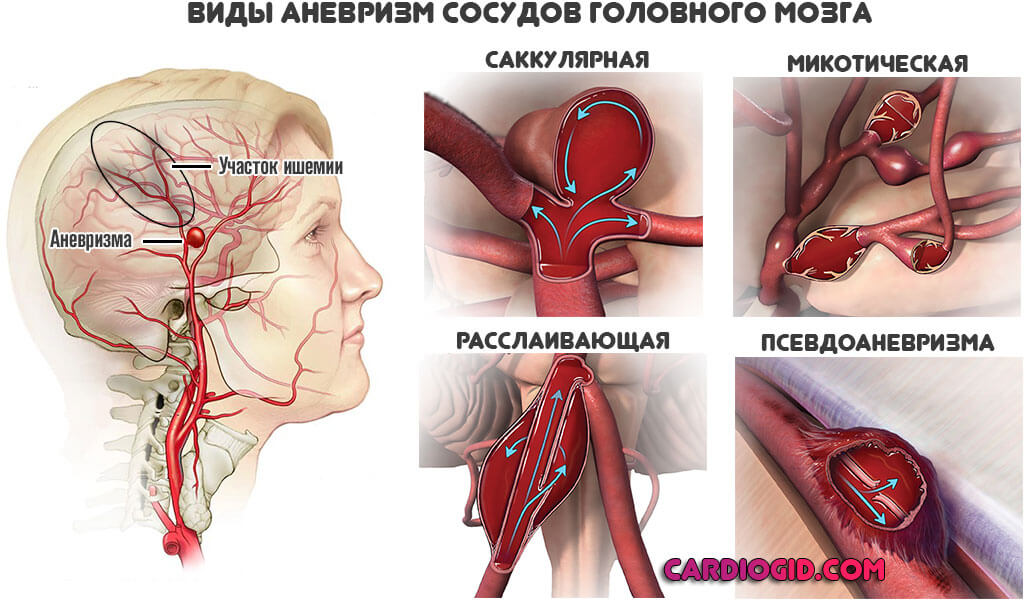
При общем мягком течении процесса велика вероятность становления проблем в будущем. Осложнения включают в себя аневризмы глубоких артерий головного мозга и возможные геморрагические явления (кровотечения) в будущем.
Механизм развития и причины
В основе развития заболевания лежит стабильный выраженный рост артериального давления.
Согласно статистическим данным, профильным исследованиям, патологический процесс формируется только у пациентов с гипертонической болезнью.
В течение становления рассматриваемого инсульта, происходит нарушение движения крови по особым сосудам, локализованным в углублениях в белом веществе головного мозга. Они называются лакунами.
Далее процесс течет по классической схеме: острая ишемия (недостаток питания) и отмирание участков церебральных тканей.
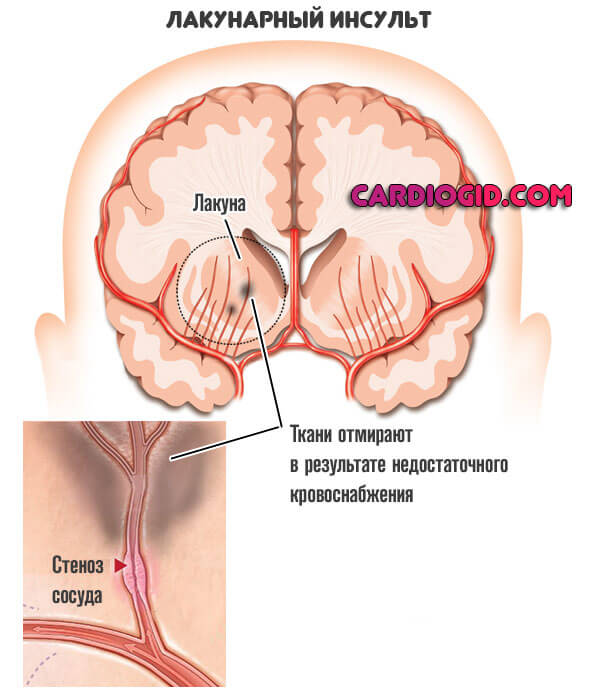
В то же время, размеры очагов минимальны. Однако одиночные формы встречаются крайне редко. Чаще имеется сочетанный процесс. Отсюда вялая клиническая картина, минимальная симптоматика, преимущественно неврологического местного характера. Общемозговых признаков нет.
Причины типичны для всех форм инсульта с незначительными поправками:
- Артериальная гипертензия. В этом случае играет наибольшую роль. Выступает ключевым фактором развития лакунарного инсульта. Отличительная особенность рассматриваемого вида процесса — отсутствие четкой корреляции между возрастом и рисками.
Внимание:
Описаны многочисленные случаи становления патологии у молодых людей задолго до наступления 30 лет.
- Атеросклероз. В глубоких сосудах лакун белого вещества холестериновые бляшки не откладываются. Это еще одна особенность именно данной формы патологии. Однако артерии могут стенозироваться, сузиться.
Подобный процесс наблюдается у пациентов с большим стажем курения, лиц, злоупотребляющих алкогольными напитками, наркоманов. Стеноз трудно устраним собственными силами, требуется медицинская помощь.
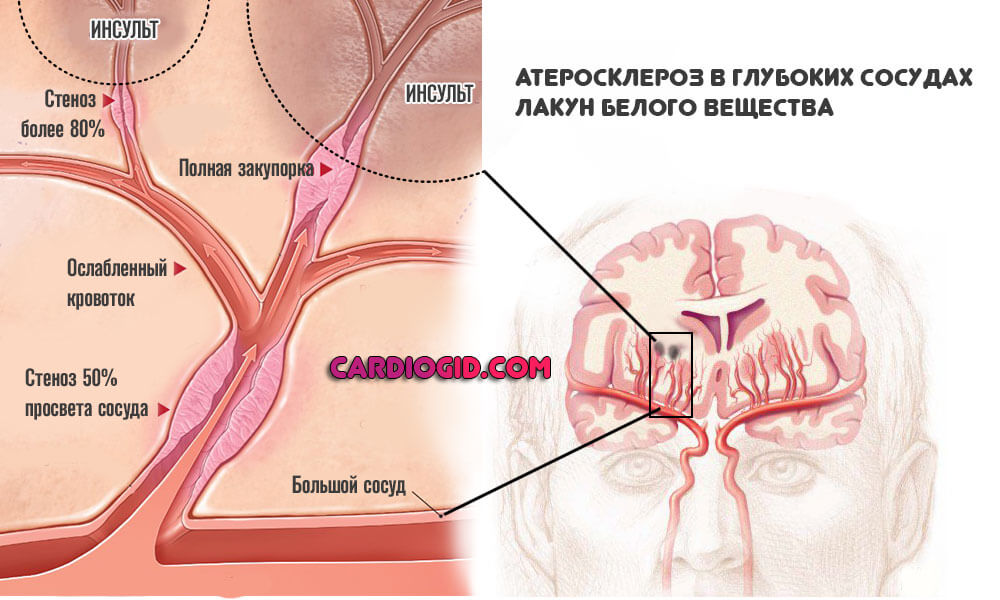
- Сахарный диабет. Строго говоря, сам по себе не провоцирует лакунарный инсульт и даже не участвует в механизме его формирования прямым образом. Оказывает косвенное влияние. Потому как на фоне течения развивается вторичный атеросклероз.
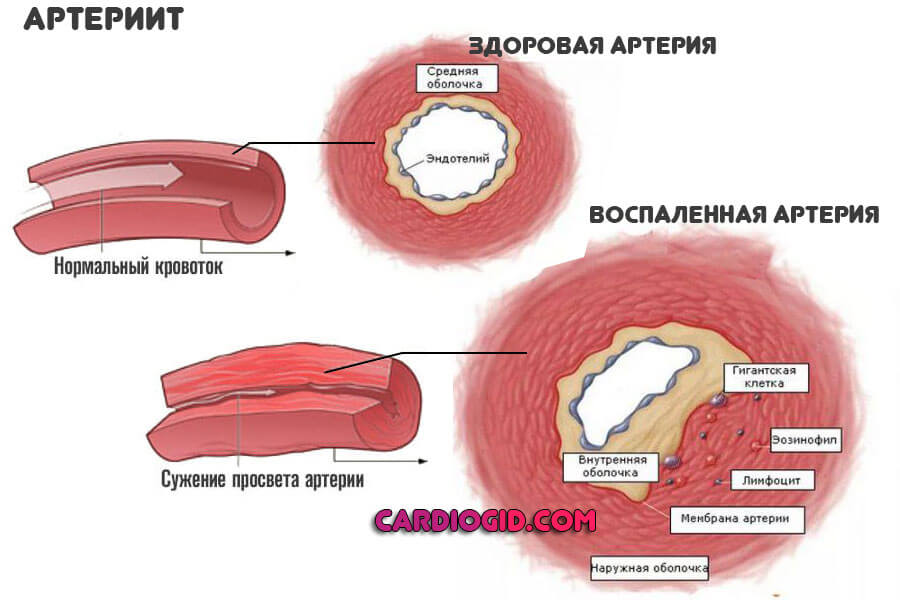
- Артериит. Воспаление стенки сосуда. Может быть инфекционным или же аутоиммунным (много реже). Само по себе заболевание нечасто встречается. Вне качественного лечения артерии заращиваются, просвет суживается.
После перенесенного лакунарного инсульта восстановление мозговой трофики идет долго. В отличие от прочих локализаций, в данной формирование побочной кровеносной сети происходит медленно. Потом воспаления лечатся срочно, возможны рецидивы и смерть пациента.
- Генетические отклонения, врожденные аномалии сосудов. Поскольку речь о лакунарных структурах, на МРТ или КТ их не видно. Обнаружить аномалию практически невозможно.
- Тромбоз. Образование кровяных сгустков. Они закупоривают артерии, нарушают трофику (питание), приводят к гибели нервных скоплений.
Факторы используются специалистами для обнаружения этиологии процесса и назначения лечения, которое может повлиять на первопричину.
Клиническая картина
Лакунарный ишемический инсульт имеет массу вариантов течения.
Ключевая особенность патологического процесса заключается в крайне скудной симптоматике, которая обуславливается точечным поражением отдельных церебральных структур.
Всего выделяется более 10 типов или синдромов или комплексов. Чаще встречаются такие (по мере возрастания: от самого редкого до наиболее распространенного).
- Большая часть прочих случаев приходится на классическую моторную разновидность. Лакунарный инсульт головного мозга сопровождается параличом конечностей и всей половины тела, противоположной локализации поражения.
Страдают также и мимические мускулы. Прочих неврологических явлений нет. Это единственный симптом.
Возможны парезы — нарушения чувствительности при почти полностью сохранной двигательной активности.
- Чувственный вариант. Пациент утрачивает способность тактильно распознавать предметы, явления, внешние стимулы. Болевые, температурные реакции и прочие раздражители не воспринимаются.
Это временно, продолжается оно от нескольких суток до пары месяцев. В рамках реабилитации чувствительность полностью восстанавливается. Встречается подобная форма у 25% пациентов.
- Гипотонический тип. Наблюдается в 10-15% клинических ситуаций. Сопровождается падением мышечной силы.
Мускулы становятся дряблыми, плохо сокращаются, что делает передвижение и физическую активность если не невозможной, то затруднительной.
С одной стороны вероятен парез или паралич. Координация несущественно отклоняется от нормы, что проявляется в ходе специальных тестов и стандартных неврологических исследований.
- Нарушения координации и частичные параличи. Отклонение проявляется несколькими путями. Наблюдается неловкость в руках, невозможность выполнять мелкие точные движения.
Нередка речевая дисфункция: структура высказываний правильная и логичная, однако возможна заторможенность или же нечеткость артикуляции. Из-за недостаточной чувствительности и управляемости мимическими мышцами, языком.
Описаны случаи паралича шеи, потому пациент не в силах держать голову, руки и ноги с одной стороны. Встречаемость дизартрической формы — 10% и менее.
Еще реже встречаются другие признаки лакунарного инсульта головного мозга:
- Паркинсонический. Если страдает экстрапирамидная система. Возникают типичные симптомы, основной из которых — мышечная ригидность. Мускулы в гипертонусе, спазмированы, но слабы. При этом пациент не способен нормально передвигаться, быстро утомляется.
- Недержание мочи, императивные позывы опорожнить полый орган. Также единственный симптом патологического процесса в котором заподозрить признак инсульта сложно даже квалифицированным врачам.
- Дискинетическая форма. Сопровождается мышечной слабостью при сохранности чувствительности и моторной активности. Больные вынуждены ходить мелкими приставными шагами, чтобы не упасть. Движения руками вялые, неточные, человек не может удержать предмет на весу.
Основные симптомы определяются нарушением моторного компонента. При этом речь и работа органов чувств не страдает, интеллектуально-мнестическая составляющая тоже.
Клиническая картина развивается постепенно, в течение нескольких часов, реже двух суток.
Точный момент не понятен. Часто в ночное время, пациент уже просыпается с признаками острого нарушения церебрального кровотока.
Общая тяжесть отклонений незначительна, если сравнивать состояние с прочими формами инсульта.
Диагностика
Лакунарный инфаркт головного мозга подтверждается в стационаре, в амбулаторных условиях сделать что-либо невозможно, состояние сложное для оценки. Профильный специалист — невролог.
Стандартная схема пациентов следующая:
- Устный опрос. При сохранности речи. Если наблюдаются нарушения, нужно поговорить с родственниками. Типичные жалобы фиксируются, объективизация симптомов позволяет составить полную клиническую картину и сопоставить ее с известными выкладками. Выдвинуть гипотезы.
- Сбор анамнеза. Играет не меньшую роль. Необходим для быстрой оценки вероятной этиологии процесса. Всегда у пациентов имеет место артериальная гипертензия.
- Измерение давления и частоты сердечных сокращений. Первый показатель стабильно изменен в большую сторону, второй может быть в норме. Зависит от состояния кардиальных структур.
- Энцефалография. Используется для исследования мозговой активности в различных участках. При лакунарном инсульте сигналы от очага ослабевают, но незначительно. Врач должен обратить внимание на любые отклонения, и не принять их за погрешность.
- МРТ-диагностика. Большого смысла не имеет даже с контрастным усилением гадолинием. Однако при достаточном размере пораженной области обнаруживается очаг гипоинтенсивного сигнала, что может расцениваться как верифицирующий (подтверждающий) признак. Примерно в 60% случаев томография не дает никакого результата.
- Допплерография сосудов головного мозга, дуплексное сканирование. Для выявления скорости и качества кровотока.
По мере необходимости назначаются дополнительные исследования. На усмотрение специалиста.
Лечение
Терапия строго в стационарных условиях. По крайней мере, в первые несколько дней. До стойкой коррекции состояния. Назначаются препараты ряда фармацевтических групп:
- Тромболитики. В первые 4-8 часов от начала патологического процесса. Фибринолизин или стрептокиназа. Растворяет сформировавшиеся кровеносные сгустки. Не позволяет прогрессировать гемодинамическим нарушениям.
- Антиагрегантные медикаменты. Предотвращают дальнейшее развитие тромбов. Аспирин-Кардио или Гепарин, возможны прочие наименования.
- Диуретики быстрого действия. Например, Фуросемид или осмотические мочегонные — Маннитол в ограниченных количествах. Лекарства предотвращают отек головного мозга и возможные летальные последствия на фоне этого неотложного состояния. Для длительного использования не подходят, оказывают негативное влияние на сердце и сосуды.
- Цереброваскулярные медикаменты. Нормализуют питание головного мозга. Пирацетам или Актовегин. Курс терапии этими средствами продолжают и после окончания острого периода.
- Ангиопротекторы. Укрепляют стенки сосудов, увеличивают их эластичность. Наименования подбираются специалистом.
Также используются такие медикаменты:
- Противогипертензивные. Снижают артериальное давление. Ингибиторы АПФ, антагонисты кальция, бета-блокаторы. Медикаменты центрального действия. Назначаются строго врачом, обычно к работе привлекается кардиолог для определения наиболее безопасного сочетания. Резистентные формы гипертензии не купируются монотерапевтическими методами. Нужна группа препаратов.
- Седативные средства. Легкие, можно использовать транквилизаторы для уменьшения тревожности.
Одних таблеток будет мало. Требуется коррекция рациона (лечебный стол №10), по возможности рекомендуется проконсультироваться с диетологом, отказ от курения, алкоголя, тем более психоактивных веществ, наркотиков.
Физическая активность приводится в норму, она должна быть адекватной уровню развития человека, значительно ниже потенциального предела. Показан сон не менее 7 часов за ночь, избегание стрессов, освоение методик релаксации.
Реабилитационный период составляет 2-3 месяца. Это рекордно короткое время для инсульта. Позитивная черта — возможность полного восстановления без неврологического дефицита даже в наиболее сложных клинических случаях.
Составные компоненты этого ответственного периода:
- Применение медикаментов. Используется триада групп препаратов: цереброваскулярные для стабилизации церебрального кровотока, противогипертензивные, в рамках снижения артериального давления, ангиопротекторы, чтобы укрепить сосуды.
- Лечебная физкультура. Пациенты с перенесенным лакунарным инсультом редко находятся в столь тяжелом положении, что не могут двигаться. Рекомендуются активные упражнения, пассивные применяются в первые дни, чтобы нормализовать трофику в парализованных конечностях. В этом случае движения совершает помощник.
- Массаж. В рамках нормализации трофики рук и ног, восстановления периферического кровотока.
Постепенно пациент должен начинать ходить сам, сначала с помощью медицинского персонала, затем без нее.
Госпитальный период продолжается порядка 1-2 недель. Возможно направление в центр реабилитации, это еще 2-3 недели. Затем с понятными рекомендациями человек отправляется восстанавливаться дома.
При грамотном и ответственном подходе, соблюдении советов специалиста, есть все шансы на полную компенсацию нарушения.
Прогноз
Инсульт лакунарного типа считается единственным исключением (если не брать в расчет транзиторную ишемическую атаку), редко приводящим к летальному исходу и инвалидности пациента.
Есть шансы полностью восстановиться. Особенно, если имеются благоприятные факторы. Это: молодой возраст, отсутствие соматических патологий, эндокринных, сердечнососудистых в анамнезе, артериальная гипертензия не стойкого характера, хорошо реагирующая на лечение.
Дополнительно — положительный ответ на медикаментозную терапию, минимальный неврологический дефицит.
Общая выживаемость составляет 90% и более. Летальность не превышает 5-8%. Большинство случаев сопряжено с несвоевременным обращением в стационар.
Согласно исследованиям, коррекция должна начаться в первые 6, максимум 8 часов. Затем риски выше на 10-20%.
Патология коварна не своими симптомами и текущими опасностями, а вероятным результатом в среднесрочной и длительной перспективе.
Возможные последствия
Осложнения в момент начала самого патологического процесса почти не развиваются, что с одной стороны облегчает состояние больного и ход лечения, с другой — может направить неопытного специалиста на ложный путь.
Наиболее очевидное последствие лакунарного инсульта — стойки
